Chirurgie Parodontale : Guide Complet pour Étudiants en Médecine Dentaire
Mots-clés : chirurgie parodontale, traitement parodontal, poche parodontale, lambeau de Widman, gingivectomie, maladie parodontale, parodontologie, surfaçage radiculaire
Introduction : Pourquoi la Chirurgie Parodontale est-elle Incontournable ?
La maladie parodontale représente l’une des principales causes de perte dentaire chez l’adulte à l’échelle mondiale. Lorsque les traitements non chirurgicaux atteignent leurs limites, la chirurgie parodontale devient l’outil indispensable du praticien pour préserver le capital dentaire du patient.
Le traitement parodontal a pour but de préserver la santé parodontale. Il est toujours précédé d’une thérapeutique étiologique, afin de stopper la progression de la maladie parodontale par l’élimination de la plaque dentaire et des facteurs étiologiques. Dans certains cas, cette thérapeutique reste insuffisante : il sera alors nécessaire de recourir à des thérapeutiques chirurgicales pour compléter le traitement parodontal et améliorer le pronostic à long terme.
Ce guide complet s’adresse aux étudiants en médecine dentaire souhaitant maîtriser les fondamentaux, les indications, les techniques et les pièges à éviter en chirurgie parodontale.
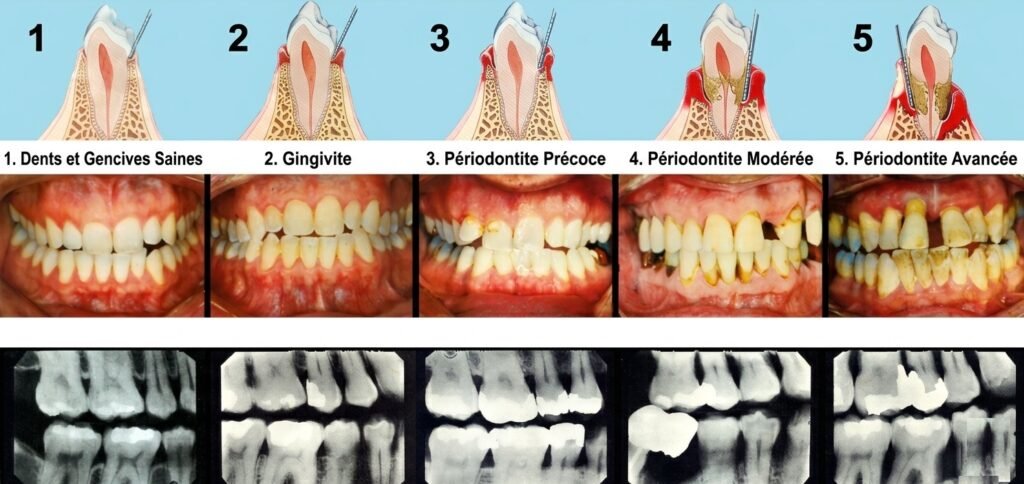
Rappel sur la Maladie Parodontale
Les maladies parodontales sont des infections d’une forte composante inflammatoire d’origine plurifactorielle. Elles sont caractérisées par une inflammation des gencives initiée par la colonisation des bactéries des surfaces dentaires.
Cette inflammation s’étend au parodonte profond et entraîne une destruction progressive des tissus de soutien de la dent, se manifestant par :
- une perte d’attache et une alvéolyse,
- la formation de vraies poches parodontales,
- une mobilité dentaire,
- et/ou l’apparition de récessions gingivales.
Le traitement parodontal vise globalement à neutraliser le biofilm dentaire et à réduire son accumulation. La chirurgie parodontale a l’ambition de participer à cette réduction en offrant un accès direct aux structures inaccessibles par voie non chirurgicale.
À retenir pour l’étudiant : La maladie parodontale est silencieuse dans ses premiers stades. Le diagnostic précoce repose sur le sondage parodontal systématique et les bilans radiographiques réguliers.
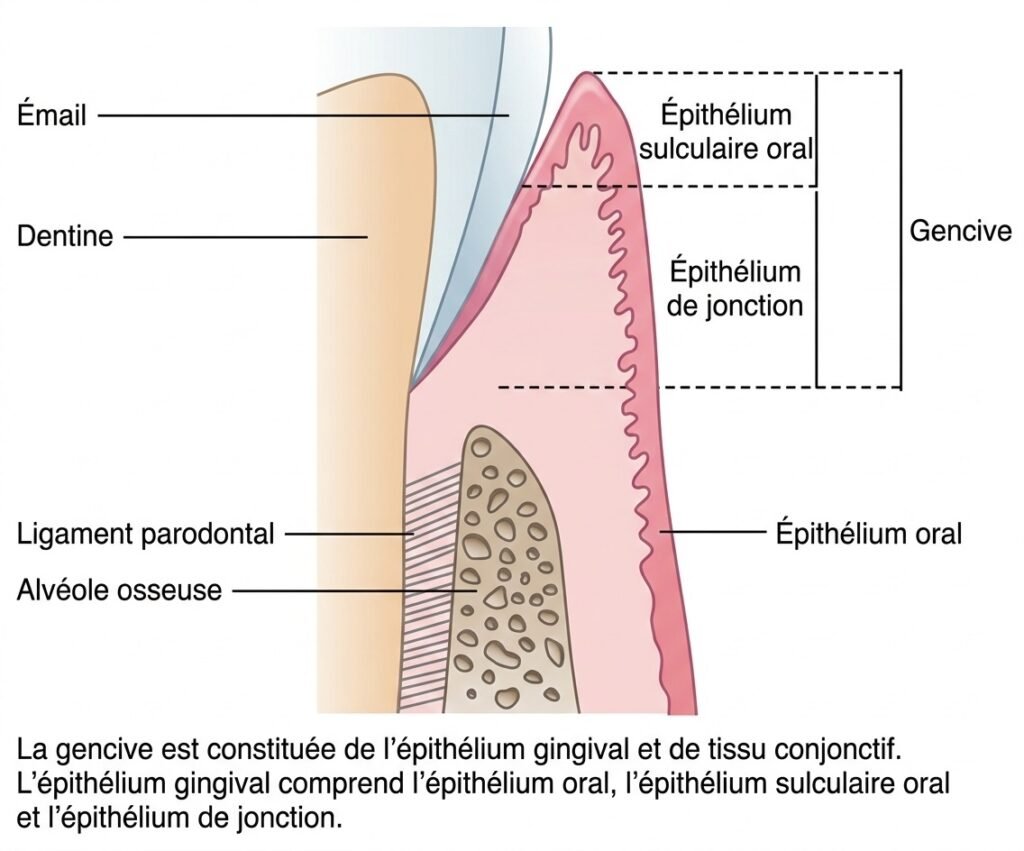
Définition de la Chirurgie Parodontale
Le terme chirurgie désigne “l’acte et l’art de traiter les lésions ou les maladies par une opération manuelle”. La chirurgie parodontale est un ensemble de procédés ou d’opérations manuelles portant sur les tissus parodontaux.
Remarque : La chirurgie parodontale entre dans le cadre de la petite chirurgie de la bouche.
Buts et Objectifs de la Chirurgie Parodontale
Le principal objectif de la chirurgie parodontale est de contribuer à la préservation du parodonte en facilitant l’élimination de la plaque et son contrôle. La chirurgie parodontale remplit ce but en :
- garantissant l’efficacité du détartrage et du surfaçage radiculaire (accès direct et sous contrôle visuel) ;
- réduisant ou supprimant la profondeur des poches ;
- rétablissant une architecture dento-parodontale pour faciliter le contrôle de plaque ;
- réparant, voire régénérant le système d’attache ;
- restaurant l’esthétique lorsque cela est indiqué.
Place de la Chirurgie Parodontale dans le Plan de Traitement Global
La chirurgie parodontale s’inscrit dans un plan de traitement parodontal global, séquencé et progressif. Ce plan comporte une thérapeutique étiologique associée à un enseignement de l’hygiène orale et un assainissement non chirurgical du parodonte (détartrage, surfaçage radiculaire, parfois associé à des antiseptiques et/ou des antimicrobiens).
Ce n’est qu’après une réévaluation positive que la thérapeutique chirurgicale est décidée. Elle est proposée dans la thérapeutique correctrice pour renforcer les résultats de la thérapeutique initiale. Le nombre de sites concernés et la technique chirurgicale seront discutés avec le patient.

Schéma du Plan de Traitement Parodontal
Examen clinique et radiologique
↓
Diagnostic + pronostic
↓
Thérapeutique initiale
(Détartrage et surfaçage radiculaire)
↓
Réévaluation parodontale
↓
Thérapeutiques correctrices
(Chirurgie parodontale)
↓
Traitement restaurateur
(ODF, implant, prothèse…)
↓
Maintenance parodontale
Classification de la Chirurgie Parodontale
Selon Kramer (1966), la chirurgie parodontale se classe selon plusieurs critères :
Selon les Tissus Concernés
| Zone concernée | Techniques |
|---|---|
| Gencive kératinisée | Gingivectomie-plastie, ENAP, Curetage |
| Zone muqueuse | Lambeaux repositionnés, Greffes gingivales, Frénectomie/frénotomie, Vestibuloplastie |
| Zone osseuse | Ostéotomie-plastie, Greffes osseuses, Curetage à ciel ouvert |
Selon le Type de Chirurgie
- Réductrice (avec excision) : Gingivectomie-plastie
- Réparatrice (avec incision) : Lambeaux
Selon la Chronologie Thérapeutique
- Intervention immédiate (à chaud)
- Après les thérapeutiques initiales (à froid) — la plus fréquente
Selon le Type de Cicatrisation
- Réattache par réparation
- Nouvelle attache par régénération (voir le cours de 4ème année)
Indications de la Chirurgie Parodontale
La chirurgie parodontale est indiquée dans les cas suivants :
1. Sites avec perte d’attache continue malgré un traitement étiologique bien mené. La chirurgie permettra de créer une meilleure voie d’accès afin de réaliser le détartrage et le surfaçage radiculaire, surtout dans les zones inaccessibles (zone interradiculaire, etc.).
2. Gestion des défauts osseux faisant suite à une parodontite : défauts osseux parodontaux, lésions interradiculaires.
3. Sites empêchant un contrôle de plaque correct : hyperplasies gingivales, cratères gingivaux. Ces anomalies morphologiques seront corrigées par chirurgie pour améliorer le contrôle de plaque pratiqué par le patient.
4. Défauts muco-gingivaux : certaines interventions permettent de recouvrir les récessions parodontales, d’approfondir le vestibule, etc. (Voir le cours de 4ème année – La thérapeutique des défauts muco-gingivaux).
5. Préparation du parodonte avant des traitements orthodontiques, prothétiques, endodontiques et implantaires. (Voir les cours de 5ème année – Les interrelations et Implantologie).
6. Rétablissement de l’esthétique : sourire gingival, récessions parodontales, etc.
Remarque : Il existe des indications spécifiques pour chaque technique chirurgicale.
Contre-indications de la Chirurgie Parodontale
Les contre-indications peuvent être d’ordre local ou général.
Contre-indications Locales
Les patients qui ne peuvent pas maintenir une qualité d’hygiène bucco-dentaire satisfaisante au cours de la thérapeutique étiologique ne devraient pas subir de traitement chirurgical.
Contre-indications Générales Absolues
La chirurgie parodontale est contre-indiquée chez les patients dont l’état systémique leur ferait courir un risque vital :
- Maladies cardiovasculaires : cardiopathies congénitales, prothèses valvulaires et vasculaires, endocardites, etc.
- Maladies hématologiques : leucémie aiguë, agranulocytose, lymphogranulomatose, hémophilie, etc.
- Maladies neurologiques : formes sévères de sclérose en plaque, maladie de Parkinson
- Radiothérapie cervico-faciale
- SIDA (Syndrome d’Immunodéficience Acquise)
- Diabète non contrôlé : entraîne une baisse de résistance à l’infection, un retard de cicatrisation et une prédisposition à l’artériosclérose
Contre-indications Générales Relatives
- Hypertension artérielle : anesthésie sans vasoconstricteur, injection lente
- Angine de poitrine : prémédication sédative, anesthésiques locaux sans adrénaline
- Patients sous anticoagulants : gestes d’hémostase à envisager
- Infarctus du myocarde : ne pas intervenir dans les 6 mois suivant l’hospitalisation
- Épilepsie : forte tendance à la récidive des hyperplasies gingivales d’origine médicamenteuse
Principes Généraux de la Chirurgie Parodontale
La décision finale ne devrait être prise qu’après évaluation des résultats de la thérapeutique initiale. Une fois la technique choisie, elle doit répondre aux principes de :
- Économie tissulaire : préserver au maximum les tissus sains
- Reconstruction des structures amoindries ou détruites
- Respect rigoureux des principes de l’asepsie
Programmation et Préparation à la Chirurgie Parodontale
Préparation Préchirurgicale
La préparation se fait par une thérapeutique initiale visant à régresser l’état inflammatoire en neutralisant radicalement les causes de la maladie. La période de réévaluation permet de prendre des décisions chirurgicales les mieux adaptées, les plus économes et les plus judicieuses sur le plan technique.
Préparation Psychologique du Patient
Une semaine avant l’intervention, le patient est revu pour :
- Lui expliquer l’intervention de façon soigneuse et rassurante
- Lui prescrire une prémédication sédative (si anxieux) ou préventive si nécessaire
- Recueillir son consentement écrit
- Contrôler sa tension artérielle avant et pendant l’acte
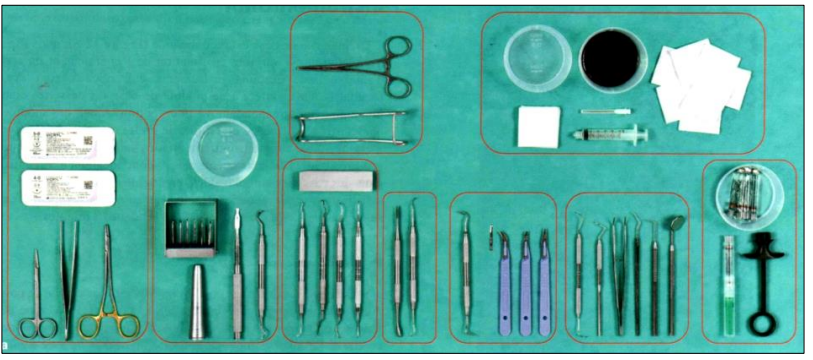
Instrumentation et Matériels
Les instruments doivent être conditionnés, stériles et bien aiguisés. Le plateau chirurgical standard comprend :
- Matériel d’anesthésie
- Bistouri, décolleur
- Fil de suture
- Instruments de détartrage-surfaçage radiculaire
- Pansement chirurgical
Une préparation rigoureuse de la salle d’opération, du praticien, des assistants, du patient et du champ opératoire est indispensable.
Conseils Post-opératoires
Les conseils post-opératoires seront consignés dans une fiche remise au patient, comportant des instructions claires sur le brossage, l’alimentation (aliments froids et mous), la prise des médicaments prescrits et les signes d’alerte à surveiller.
Les Différentes Techniques Chirurgicales Parodontales
Aujourd’hui, l’objectif de la parodontie est non seulement de traiter la maladie parodontale, mais aussi d’améliorer la fonction et l’esthétique. La chirurgie parodontale regroupe plusieurs familles de techniques :
Chirurgie de la Poche
- Curetage : nettoyage du fond de poche sous anesthésie locale
- ENAP (Excision de l’Épithélium de la poche) : exérèse de l’épithélium sulculaire pathologique
- Gingivectomies : résection du tissu gingival excédentaire
- Lambeau de Widman modifié : technique de référence permettant accès et débridement osseux tout en préservant un maximum de tissu
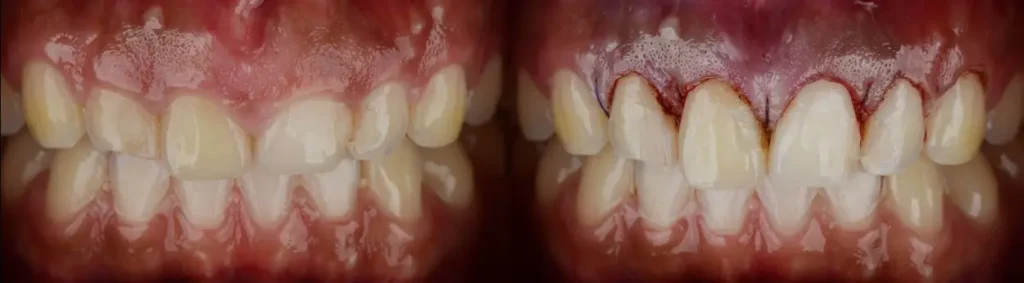
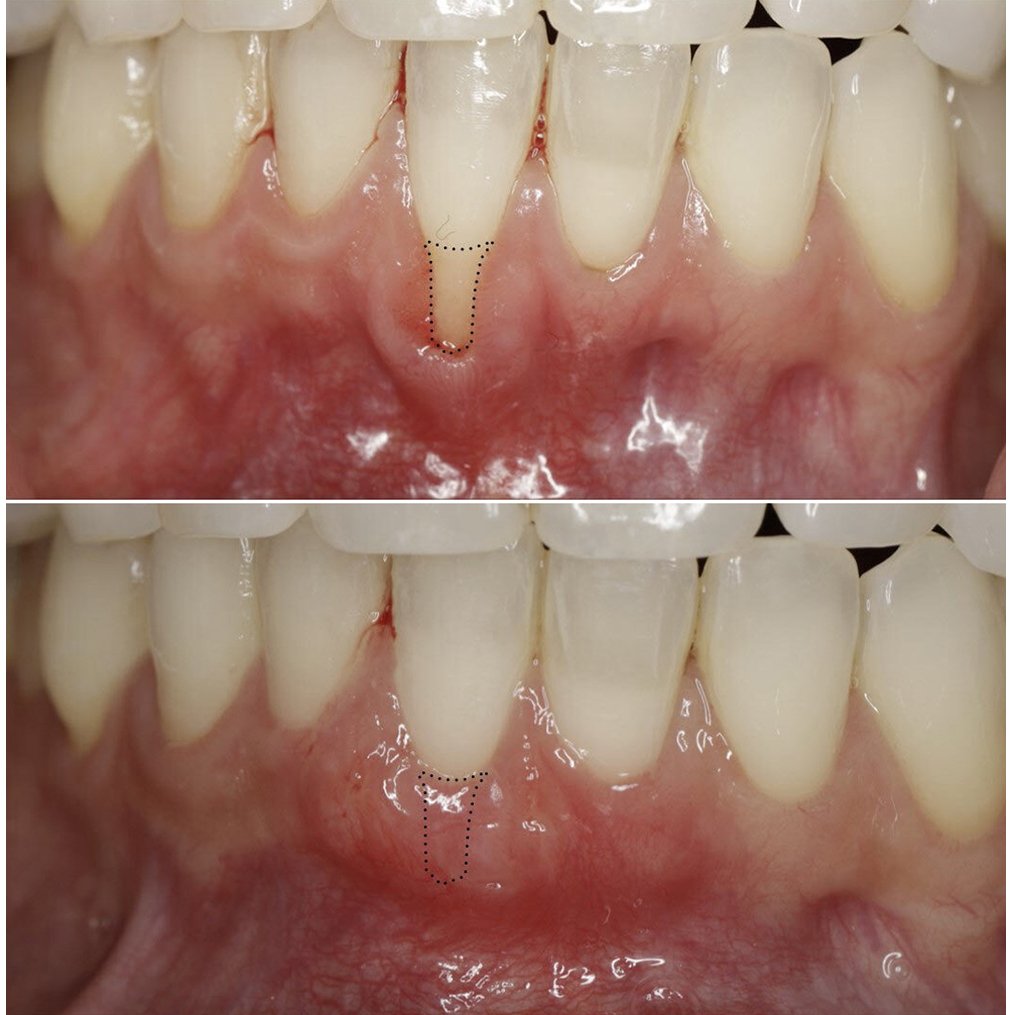
Chirurgie Muco-gingivale
- Frénectomie / Frénotomie : correction des freins aberrants
- Vestibuloplastie : approfondissement du vestibule
- Greffes gingivales : pour recouvrir les récessions et épaissir le tissu kératinisé
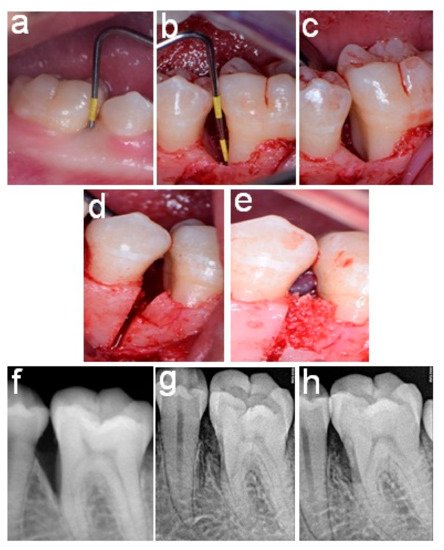
Chirurgie Osseuse
- Ostéotomie / Ostéoplastie : remodelage de l’os alvéolaire pour rétablir un contour osseux physiologique
- Comblements osseux : matériaux de substitution osseuse pour les défauts intra-osseux (Voir le cours de 4ème année – Les défauts parodontaux osseux)
Quelle Technique Chirurgicale Choisir ? Tableau Comparatif
Le choix de la technique dépend de nombreux facteurs cliniques. Ce tableau synthétise les critères décisionnels essentiels pour guider votre raisonnement clinique.
| Critère | Gingivectomie | ENAP | Lambeau Widman Modifié | Greffe Gingivale | Chirurgie Osseuse |
|---|---|---|---|---|---|
| Indication principale | Hyperplasie gingivale | Poche ≤ 5 mm | Poche > 5 mm + accès osseux | Récession / déficit kératinisé | Défaut osseux infra-osseux |
| Accès osseux | Non | Non | Oui | Non | Oui |
| Conservation tissulaire | Faible | Élevée | Élevée | Maximale | Variable |
| Complexité technique | Faible | Modérée | Élevée | Élevée | Très élevée |
| Type de cicatrisation | Réparation | Réparation | Réparation / Régénération | Régénération | Régénération |
| Suites post-op | Légères | Légères | Modérées | Modérées | Importantes |
| Indication esthétique | Oui | Non | Parfois | Oui | Non |
| Facilite la maintenance | Oui | Oui | Oui | Oui | Oui |
Erreurs Fréquentes à Éviter en Chirurgie Parodontale
1. Opérer sans thérapeutique initiale préalable suffisante
Pourquoi c’est problématique : Intervenir sur un parodonte encore inflammé augmente le risque hémorragique, compromet la cicatrisation et réduit la précision du geste chirurgical.
Bonne pratique : Attendre la réévaluation parodontale avec un indice de plaque < 20 % avant de planifier toute chirurgie.
2. Négliger les contre-indications systémiques
Pourquoi c’est problématique : La chirurgie parodontale induit une bactériémie significative. Chez un patient porteur de prothèse valvulaire ou sous anticoagulants, les conséquences peuvent être graves, voire vitales.
Bonne pratique : Interrogatoire médical systématique, recueil du consentement écrit, et contact avec le médecin traitant en cas de doute.
3. Choisir une technique inadaptée à l’anatomie
Pourquoi c’est problématique : Appliquer une gingivectomie sur une poche infra-osseuse ou en zone à gencive kératinisée insuffisante entraîne des pertes tissulaires irréparables.
Bonne pratique : Analyser le type de poche (supra vs infra-osseuse), la quantité de gencive kératinisée et la morphologie osseuse avant de choisir la technique.
4. Sous-estimer l’importance de l’hygiène post-opératoire
Pourquoi c’est problématique : Sans instructions claires, la recolonisation bactérienne rapide annihile les bénéfices chirurgicaux.
Bonne pratique : Remettre une fiche post-opératoire écrite, prescrire un bain de bouche antiseptique adapté — le Parodontax bain de bouche 0% alcool est bien toléré en post-opératoire immédiat — et prévoir un contrôle à J7.
5. Omettre la maintenance parodontale à long terme
Pourquoi c’est problématique : La chirurgie ne guérit pas définitivement la maladie parodontale. Sans maintenance rigoureuse (tous les 3 à 6 mois), les récidives sont fréquentes.
Bonne pratique : Intégrer systématiquement le patient dans un programme de maintenance parodontale dès la fin du traitement actif.
6. Ignorer les interrelations avec les autres disciplines
Pourquoi c’est problématique : Réaliser une prothèse sur un parodonte non stabilisé, ou traiter orthodontiquement un patient avec des poches actives, compromet les deux traitements simultanément.
Bonne pratique : Coordonner impérativement le traitement parodontal avec l’ODF, la prothèse et l’implantologie dans le cadre d’un plan de traitement global cohérent.
Cas Cliniques Commentés
Cas Clinique N°1 — Parodontite Chronique Généralisée Sévère
Présentation : Homme de 47 ans, fumeur actif, se plaignant de mobilités dentaires et d’un “déchaussement” des dents antérieures. Saignements gingivaux spontanés. Hygiène bucco-dentaire insuffisante.
Bilan : Poches parodontales généralisées entre 6 et 9 mm, alvéolyse horizontale sur les dents postérieures et verticale en 26-27. Indice de plaque à 65 %.
Problématique : La profondeur des poches et les défauts osseux infra-osseux nécessiteront probablement un geste chirurgical. Cependant, l’état inflammatoire actuel et l’hygiène insuffisante représentent une contre-indication temporaire à toute chirurgie.
Prise en charge :
- Sevrage tabagique conseillé (impact direct sur la vascularisation et la cicatrisation)
- Thérapeutique initiale complète : détartrage-surfaçage en plusieurs séances sous anesthésie locale
- Réévaluation parodontale à 3 mois
- Si poches résiduelles > 5 mm persistent avec saignement au sondage : lambeau de Widman modifié en secteur postérieur, avec comblement osseux des défauts verticaux
Résultat attendu : Réduction des poches, stabilisation de la perte d’attache, amélioration du contrôle de plaque après remodelage tissulaire.
Point pédagogique : Ce cas illustre qu’aucune chirurgie ne peut être envisagée sans compliance préalable du patient et stabilisation de l’inflammation.
Cas Clinique N°2 — Récession Gingivale et Déficit de Gencive Kératinisée
Présentation : Femme de 32 ans, non fumeuse, consultant pour des sensibilités dentinaires sur 33-34 et une inesthétique du sourire. Elle utilise une brosse à dents à poils durs avec un brossage horizontal vigoureux.
Bilan : Récessions de classe I de Miller sur 33-34 avec moins de 2 mm de gencive kératinisée résiduelle. Pas de perte d’attache généralisée. Indice de plaque correct (18 %).
Problématique : La récession est d’origine traumatique. Le déficit de gencive kératinisée ne laisse aucune marge pour la régénération spontanée ; sans correction, l’évolution sera inéluctablement défavorable.
Prise en charge :
- Correction immédiate de la technique de brossage (méthode de Bass modifiée, brosse à poils souples — une brosse Oral-B Pro 3 avec capteur de pression est idéale pour prévenir ce type de traumatisme)
- Stabilisation à 3 mois
- Greffe conjonctive sous-épithéliale pour recouvrir les récessions et épaissir le tissu kératinisé
Résultat attendu : Recouvrement radiculaire complet ou quasi-complet, disparition des sensibilités dentinaires, amélioration esthétique notable.
Point pédagogique : La cause traumatique doit impérativement être éliminée avant toute chirurgie muco-gingivale, sous peine de récidive certaine.
Cas Clinique N°3 — Hyperplasie Gingivale Médicamenteuse
Présentation : Garçon de 16 ans, épileptique traité par phénytoïne depuis 4 ans. Les parents signalent une gencive qui “envahit les dents”, rendant l’alimentation et le brossage inconfortables.
Bilan : Hyperplasie gingivale diffuse touchant l’ensemble des secteurs antérieurs, avec faux-poches > 6 mm. Absence de perte d’attache réelle. Inflammation marquée par accumulation de plaque dans les anfractuosités créées par l’hyperplasie.
Problématique : L’hyperplasie médicamenteuse crée un cercle vicieux : la morphologie gingivale anormale empêche le contrôle de plaque, qui aggrave l’inflammation, qui amplifie à son tour l’hyperplasie.
Prise en charge :
- Contact avec le neurologue pour évaluer la substitution médicamenteuse
- Thérapeutique initiale intensive (détartrage, instructions d’hygiène adaptées à l’âge)
- Gingivectomie-plastie des secteurs les plus atteints
- Maintenance renforcée tous les 3 mois (risque de récidive élevé si le médicament est maintenu)
Résultat attendu : Restauration d’une anatomie gingivale normale, facilitation du contrôle de plaque, amélioration du confort masticatoire et psychologique.
Point pédagogique : Sans action sur la cause médicamenteuse, la récidive est quasiment inévitable. Ce cas illustre l’importance fondamentale de la collaboration interprofessionnelle.
Foire Aux Questions (FAQ)
Quelle est la différence entre la gingivite et la parodontite, et la chirurgie est-elle nécessaire dans les deux cas ?
La gingivite est une inflammation réversible des gencives, sans perte d’attache ni destruction osseuse. La parodontite implique une destruction progressive et irréversible des tissus de soutien de la dent. La chirurgie parodontale n’est jamais indiquée pour une simple gingivite, qui répond au seul traitement étiologique non chirurgical. Elle est réservée aux parodontites avec poches résiduelles ou défauts osseux persistant malgré la thérapeutique initiale.
Combien de temps doit-on attendre après le détartrage-surfaçage avant d’envisager une chirurgie parodontale ?
La réévaluation parodontale se fait généralement 6 à 8 semaines après la fin de la thérapeutique initiale. Ce délai permet la maturation tissulaire, la réduction de l’inflammation et une évaluation objective des résultats. Si des poches > 5 mm subsistent avec saignement au sondage, la chirurgie peut alors être envisagée.
Le lambeau de Widman modifié est-il la technique de référence pour toutes les poches parodontales ?
Non. Il est particulièrement indiqué pour les poches profondes (> 5 mm) avec défauts osseux nécessitant un accès direct. Pour les hyperplasies gingivales, on préfère la gingivectomie ; pour les récessions, les greffes muco-gingivales. Chaque technique possède ses propres indications, et le choix doit être individualisé à chaque patient.
Quelles sont les suites post-opératoires habituelles après une chirurgie parodontale ?
Les suites habituelles incluent une douleur modérée les 48 à 72 premières heures (contrôlée par antalgiques de palier 1), un œdème et des ecchymoses possibles, et des sensibilités dentinaires transitoires. La cicatrisation initiale dure environ 2 semaines, et la maturation tissulaire complète peut prendre de 6 à 12 mois selon l’étendue de l’intervention.
Un patient sous anticoagulants peut-il bénéficier d’une chirurgie parodontale ?
Oui, mais avec des précautions strictes. La prise en charge nécessite une concertation avec le médecin prescripteur, un bilan de coagulation préopératoire, et la mise en place de mesures d’hémostase locales adaptées. Il ne faut jamais interrompre le traitement anticoagulant sans avis médical explicite.
Quelle est la durée de vie des résultats d’une chirurgie parodontale ?
Les résultats sont durables à condition que le patient s’engage dans un programme de maintenance parodontale régulière (tous les 3 à 6 mois selon le profil de risque) et maintienne une hygiène bucco-dentaire rigoureuse au quotidien. Sans maintenance, les récidives sont fréquentes dans les 2 à 5 ans suivant la chirurgie.
Peut-on poser des implants dentaires sur un patient ayant des antécédents de parodontite ?
Oui, mais uniquement si la maladie parodontale est stabilisée et si la maintenance est bien suivie. Un patient parodontalement non traité présente un risque significativement plus élevé de péri-implantite. Pour approfondir ce sujet, le Guide clinique d’odontologie offre une synthèse complète des interrelations parodonto-implantaires.
Quels ouvrages recommander pour approfondir la parodontologie en vue de l’internat ?
Le Référentiel internat en parodontologie est la référence incontournable pour les étudiants se préparant à l’internat.
Pour l’entraînement sur des cas cliniques réels commentés, les Annales corrigées de l’internat en odontologie 2022-2024 constituent un outil d’entraînement particulièrement efficace.
La plateforme ResiDentaire propose également des QCM interactifs pour tester ses connaissances en parodontologie.
Conclusion
La chirurgie parodontale n’est qu’une partie du traitement parodontal complet. Elle permet de rendre au parodonte son anatomie et ses capacités fonctionnelles, en offrant un accès direct aux structures radiculaires et osseuses que le traitement non chirurgical ne peut atteindre.
Le but de toute intervention chirurgicale est de faciliter l’accès aux traitements radiculaires et osseux, et d’offrir un moyen supplémentaire pour stabiliser la progression de la maladie parodontale, quand les thérapeutiques non chirurgicales se sont avérées insuffisantes.
Toute intervention ne sera proposée qu’après la certitude de l’engagement positif du patient, car sans hygiène rigoureuse et sans maintenance régulière, même la meilleure chirurgie ne peut garantir la stabilité à long terme.
Références Bibliographiques
- Bercy P., Tenenbaum H. : Parodontologie du diagnostic à la pratique. DeBoeck Université, Bruxelles, 1996.
- Lindhé J. : Manuel de parodontologie clinique. CdP, Paris, 1985.
- Mauprivez C. et al. in Bouchard P. : Parodontologie & dentisterie implantaire. Lavoisier, Paris, 2016 : 90-128.
- Ramfjord S.P., Ash M.M. : Parodontologie et parodontie. Masson, Paris, 1993.
- Roches Y. : Chirurgie dentaire et patients à risque. Flammarion Médecine-Sciences, Paris, 1996.
- Rouvin B., Cantaloube D., Saissy J.M. : Préparation du malade à l’intervention. Encycl. Méd. Chir, Stomatologie/Odontologie, 1997.
Cette page contient des liens d’affiliation. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.


Leave a Reply