Pathogénie des Maladies Parodontales : Comprendre pour Mieux Traiter
Mots-clés ciblés : pathogénie maladies parodontales, gingivite parodontite, inflammation parodontale, plaque bactérienne dent, traitement parodontal
Introduction : Quand la Gencive Devient un Champ de Bataille
Saviez-vous que les maladies parodontales touchent plus de 50 % des adultes dans le monde, selon l’Organisation Mondiale de la Santé ? Pourtant, elles restent largement sous-estimées et souvent diagnostiquées trop tard.

La gingivite — simple inflammation des gencives — peut sembler bénigne. Mais laissée sans traitement, elle peut évoluer silencieusement vers la parodontite, une destruction profonde des tissus de soutien de la dent pouvant mener à la perte dentaire.
Comprendre comment et pourquoi cette évolution se produit est au cœur de la parodontologie moderne. C’est précisément l’objet de cet article : vous expliquer, étape par étape, la pathogénie des maladies parodontales — des mécanismes biologiques aux conséquences cliniques.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Pourquoi Étudier la Pathogénie des Maladies Parodontales ?
La pathogénie désigne l’ensemble des mécanismes biologiques qui conduisent à l’apparition et au développement d’une maladie. Dans le cas des maladies parodontales, cette compréhension est indispensable pour :
- Identifier les facteurs de risque modifiables (tabac, diabète, hygiène bucco-dentaire)
- Choisir un plan de traitement adapté à chaque patient
- Prévenir la progression de la gingivite vers la parodontite destructrice
- Mieux expliquer la maladie au patient pour favoriser l’adhérence thérapeutique
Sans cette base scientifique, toute démarche thérapeutique serait empirique et insuffisamment ciblée.
I. La Pathogénie Inflammatoire Bactérienne : Un Processus Bien Documenté
Les Preuves Scientifiques Solides
La communauté scientifique s’accorde depuis des décennies sur le rôle central de la plaque bactérienne (aussi appelée biofilm dentaire) dans l’initiation et la progression des maladies parodontales. Plusieurs preuves convergentes étayent ce consensus :
- Il existe une corrélation directe entre l’accumulation de plaque, de tartre et de dépôts alimentaires, et la sévérité de la maladie parodontale.
- L’élimination professionnelle et régulière de la plaque bactérienne entraîne une réduction significative — voire une disparition — des signes cliniques de la maladie.
- L’administration locale ou générale d’antimicrobiens provoque une rémission des symptômes dans certaines formes de parodontites.
- L’analyse histologique des tissus gingivaux révèle une réaction inflammatoire beaucoup plus intense en présence d’agression bactérienne qu’en cas d’agression mécanique seule.

Ces observations font de la plaque bactérienne le facteur étiologique principal, sans pour autant nier le rôle des facteurs de l’hôte.
Pour réduire efficacement l’accumulation de plaque à domicile, une brosse à dents électrique performante comme la Oral-B Pro 3 peut faire une différence notable, grâce à ses oscillo-rotations et son mode douceur pour gencives sensibles.
II. Les Mécanismes de l’Inflammation Parodontale
Définition et Physiopathologie Générale
L’inflammation est la réponse de l’organisme à une agression — bactérienne, chimique ou physique — qui menace l’intégrité structurelle et fonctionnelle d’un tissu.
Dans le contexte parodontal, ce processus se déroule en deux grandes phases :
Phase 1 – Inflammation aiguë (réaction vasculaire et cellulaire)
Dès que la plaque bactérienne entre en contact avec les tissus gingivaux, une réaction locale immédiate se déclenche :
- Vasodilatation des capillaires gingivaux
- Ralentissement du flux sanguin dans les microvaisseaux
- Augmentation de la perméabilité vasculaire, permettant le passage du liquide plasmatique dans les tissus (œdème)
- Migration extra-vasculaire des cellules de défense (leucocytes) : margination → diapédèse → chimiotactisme → phagocytose
Ce processus est normalement transitoire et résolutif si l’agression cesse. En présence continue de plaque bactérienne, il évolue vers une forme chronique.

Phase 2 – Inflammation chronique (réaction immunitaire spécifique)
Lorsque l’inflammation aiguë échoue à éliminer l’agent causal, une réponse immunitaire adaptative prend le relais. Elle implique deux mécanismes complémentaires :
Réaction à médiation cellulaire (lymphocytes T) :
Les lymphocytes T reconnaissent les antigènes bactériens et sécrètent des lymphokines qui :
- augmentent la perméabilité vasculaire
- exercent une cytotoxicité sur les fibroblastes gingivaux, réduisant la synthèse de collagène
- stimulent les macrophages et les neutrophiles, amplifiant la production d’enzymes lysosomales et de prostaglandines
- activent les ostéoclastes, initiant la destruction osseuse alvéolaire
Réaction à médiation humorale (lymphocytes B → plasmocytes) :
Les lymphocytes B se différencient en plasmocytes produisant des anticorps (Ac) spécifiques. Ces anticorps forment des complexes immuns avec les antigènes bactériens, activant le système du complément au potentiel cytolytique élevé.
Lors d’une exposition répétée aux mêmes antigènes, la réponse devient de plus en plus intense — c’est le phénomène d’hypersensibilité, potentiellement destructeur pour les tissus parodontaux.
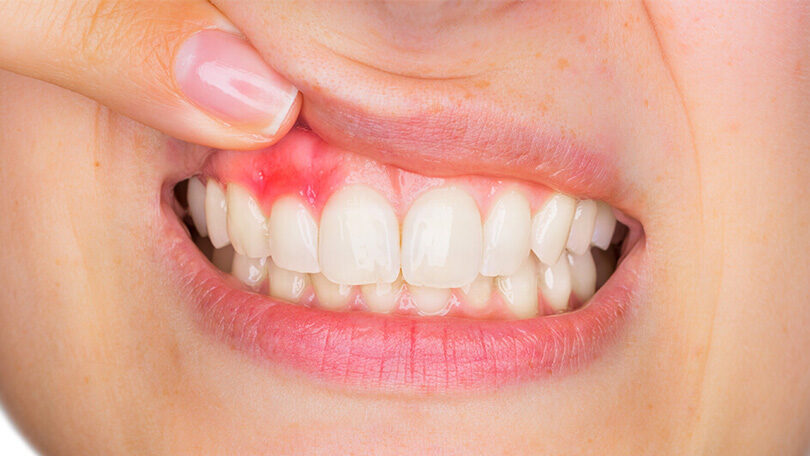
III. Les Signes Cliniques de l’Inflammation Gingivale
L’inflammation du tissu conjonctif se manifeste par des changements cliniques visibles de la gencive :
L’érythème (changement de couleur)
La couleur reflète l’intensité et la chronicité de l’inflammation :
- Rouge vif → inflammation aiguë
- Violacé ou rouge bleuté → inflammation chronique
- Rouge framboise → certaines formes de parodontites
Le saignement gingival
D’abord provoqué (au brossage), il devient spontané dans les formes avancées. Il traduit la fragilité des vaisseaux exposés à la suite de la destruction épithéliale.
L’œdème
Gonflement de consistance molle, résultant de l’accumulation de liquide plasmatique dans le tissu conjonctif.
La poche parodontale
Elle peut être de deux types :
- Fausse poche : approfondissement apparent du sillon par augmentation du volume gingival
- Vraie poche : migration apicale réelle de l’attache épithéliale, signe de destruction tissulaire effective
Pour renforcer la protection des gencives au quotidien, le Dentifrice Parodontax à l’acide hyaluronique est cliniquement formulé pour renforcer le joint entre la gencive et la dent, limitant ainsi la formation des poches.
IV. Les Quatre Stades Histopathologiques selon Page et Schröder
L’un des modèles les plus utilisés pour décrire la progression de la maladie parodontale reste celui de Page et Schröder (1976), qui identifie quatre stades histopathologiques distincts.
Stade 1 – Lésion Initiale (2 à 4 jours après accumulation de plaque)
- Modifications localisées dans l’épithélium jonctionnel (EJ) et 5 à 10 % du tissu conjonctif
- Ouverture des espaces intercellulaires
- Œdème intra- et extra-cellulaire
- Vasodilatation des capillaires gingivaux
- Début de migration des polynucléaires, macrophages et monocytes
Ce stade est subclinique : il n’est pas visible à l’œil nu.
Stade 2 – Lésion Précoce (4 à 7 jours)
- Augmentation significative du débit du fluide gingival
- Début de prolifération des cellules basales de l’EJ
- Infiltration lymphocytaire marquée
- Altération cytologique des fibroblastes
- Destruction de 60 à 70 % du collagène dans la zone affectée
C’est à ce stade qu’apparaissent les premiers signes cliniques de gingivite (rougeur, saignement au sondage).
Stade 3 – Lésion Établie (2 à 3 semaines)
- Inflammation confinée au tissu supra-crestal
- Infiltration dense de plasmocytes matures dans le tissu conjonctif
- Transformation de l’épithélium jonctionnel en épithélium de poche
- Fibrose en périphérie de l’infiltrat
- Tissu conjonctif appauvri en collagène
Ce stade correspond à une gingivite chronique établie. Elle est réversible si la plaque est contrôlée efficacement.
Stade 4 – Lésion Avancée (parodontite)
- Formation d’une poche vraie avec accumulation importante de plaque sous-gingivale
- Extension apicale et latérale de l’infiltrat inflammatoire
- Destruction des fibres supra-crestales et des fibres gingivales
- Accumulation massive de macrophages, lymphocytes et plasmocytes
- Alvéolyse (destruction de l’os alvéolaire)
- Migration apicale progressive de l’attache épithéliale
Ce stade marque le passage irréversible vers la parodontite.
V. Le Passage de la Gingivite à la Parodontite : Ce Qui Fait Basculer
Une question fondamentale se pose : pourquoi certaines gingivites évoluent-elles en parodontite tandis que d’autres restent stables pendant des années ?
La réponse réside dans l’interaction entre la virulence du biofilm et les défenses de l’hôte. Quatre facteurs principaux peuvent faire basculer une lésion établie vers une lésion avancée :
- Modification de la résistance de l’hôte : immunodépression, maladies systémiques (diabète, VIH), stress chronique
- Exacerbation des réactions immunitaires : réponses inflammatoires disproportionnées, phénomènes d’hypersensibilité
- Modification de la flore bactérienne : émergence de bactéries parodontopathogènes (Porphyromonas gingivalis, Tannerella forsythia, Treponema denticola) au détriment des espèces commensales
- Présence de cofacteurs : tabac (divisé par 5 la réponse vasculaire masquant les saignements), trauma occlusal, certains médicaments (phénytoïne, ciclosporine), grossesse
Ce modèle explique pourquoi deux patients ayant le même niveau de plaque peuvent avoir des profils parodontaux très différents.
Pour les patients utilisant un hydropulseur en complément du brossage — recommandé particulièrement dans les cas de poches débutantes — le Waterpik Ultra WF-660EU offre 10 niveaux de pression et 6 embouts adaptés à différentes configurations buccales.
VI. Les Autres Formes de Pathogénie Parodontale
Pathogénie Fonctionnelle
L’hypofonction — stimulation masticatoire insuffisante — peut entraîner une atrophie des fibres parodontales et une ostéoporose de l’os alvéolaire avec réduction de hauteur. Elle résulte souvent d’une béance dentaire, de l’absence d’antagonistes fonctionnels ou d’une mastication unilatérale chronique.
Les forces traumatogènes et le bruxisme modifient la trajectoire de l’inflammation, lui conférant un caractère plus destructeur que celui induit par la plaque bactérienne seule. Glickman a théorisé ce mécanisme dans son célèbre concept de Glickman, distinguant zone de co-destruction et zone d’irritation.

Pour les patients bruxomanes, le port d’une gouttière de protection contre le bruxisme pendant la nuit peut limiter significativement le trauma occlusal et préserver les structures parodontales.
Pathogénie Dégénérative
Certaines lésions parodontales résultent de processus dégénératifs encore imparfaitement élucidés. On les retrouve notamment dans :
- Les récessions gingivales (exposition de la racine par rétraction de la gencive)
- Les gingivites desquamatives (liées souvent à des dermatoses bulleuses comme le lichen plan ou la pemphigoïde)
Pathogénie Néoplasique
Dans des conditions encore mal comprises, la muqueuse gingivale peut présenter une hyperplasie (augmentation anormale du nombre de cellules). Ces lésions sont soit :
- Bénignes : épulis, fibromes gingivaux
- Malignes : mélanome malin, sarcome — rares mais à ne jamais méconnaître

ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Quelle Solution Vous Convient le Mieux ? Tableau Comparatif des Outils d’Hygiène Parodontale
Le maintien d’une hygiène bucco-dentaire rigoureuse reste le premier pilier de la prévention parodontale. Ce tableau vous aide à choisir les outils adaptés à votre situation.
| Critère | Brosse manuelle | Brosse électrique rotative | Brosse sonique | Hydropulseur | Fil dentaire |
|---|---|---|---|---|---|
| Efficacité sur la plaque | Correcte | Très bonne | Très bonne | Complémentaire | Indispensable |
| Facilité d’utilisation | Simple | Très simple | Simple | Modérée | Nécessite de l’apprentissage |
| Zones interdentaires | Limitée | Limitée | Limitée | Excellente | Bonne |
| Convient aux gencives sensibles | Oui (soies douces) | Oui (mode douceur) | Oui | Oui (pression basse) | Oui (fil non ciré) |
| Adapté aux appareils orthodontiques | Non | Peu adapté | Peu adapté | Très adapté | Difficile |
| Coût initial | Faible | Moyen à élevé | Moyen | Moyen à élevé | Très faible |
| Autonomie nomade | Totale | Variable | Bonne | Limitée | Totale |
Les Erreurs Fréquentes à Éviter en Matière de Santé Parodontale
1. Ignorer le Saignement Gingival au Brossage
L’erreur : Beaucoup de patients considèrent que des gencives qui saignent sont normales, ou évitent de brosser les zones douloureuses.
Pourquoi c’est problématique : Le saignement est un signal d’alarme inflammatoire. L’éviter aggrave l’accumulation de plaque et accélère la progression vers la parodontite.
La bonne pratique : Consulter son chirurgien-dentiste dès l’apparition de saignements persistants et maintenir — voire intensifier — le brossage des zones concernées avec des soies douces.
2. Se Contenter du Brossage Sans Nettoyer les Espaces Interdentaires
L’erreur : Une large majorité des patients ne pratique pas de nettoyage interdentaire quotidien.
Pourquoi c’est problématique : 40 % des surfaces dentaires sont inaccessibles à la brosse à dents. La plaque interdentaire est précisément l’une des zones de prédilection de l’inflammation gingivale initiale.
La bonne pratique : Utiliser quotidiennement du fil dentaire, des brossettes interdentaires ou un hydropulseur. Le GUM Expanding Floss est particulièrement adapté aux espaces plus larges et aux gencives sensibles car il se dilate au contact.
3. Négliger le Détartrage Professionnel
L’erreur : Reporter indéfiniment les consultations de contrôle dentaire, souvent par peur ou par manque de temps.
Pourquoi c’est problématique : Le tartre sous-gingival ne peut être éliminé qu’en cabinet. Son accumulation entretient l’inflammation chronique et favorise la formation de poches parodontales.
La bonne pratique : Effectuer un détartrage au moins une fois par an (voire tous les 6 mois en cas de terrain parodontal fragilisé), en complément d’un brossage rigoureux à domicile.
4. Sous-Estimer l’Impact du Tabac sur le Parodonte
L’erreur : Penser que la cigarette n’affecte que les poumons ou la muqueuse buccale visiblement.
Pourquoi c’est problématique : Le tabac masque les saignements gingivaux (vasoconstriction), créant une fausse impression de bonne santé parodontale. En réalité, il multiplie par 3 à 7 le risque de parodontite sévère.
La bonne pratique : Informer son praticien de son statut tabagique, et considérer l’arrêt du tabac comme un acte thérapeutique parodontal à part entière.
5. Confondre Gingivite et Parodontite
L’erreur : Traiter les deux maladies comme identiques, ou penser que la parodontite peut régresser seule.
Pourquoi c’est problématique : La gingivite est réversible ; la parodontite entraîne une destruction osseuse irréversible. Une prise en charge tardive ne peut que stopper la progression — jamais récupérer complètement le support osseux perdu.
La bonne pratique : Consulter à la moindre mobilité dentaire, récession gingivale ou douleur à la mastication. Un diagnostic précoce change radicalement le pronostic.
6. Arrêter le Traitement Parodontal Après la Phase Active
L’erreur : Considérer que la parodontite est “guérie” après le détartrage-surfaçage et les séances de traitement actif.
Pourquoi c’est problématique : La parodontite est une maladie chronique. Sans maintenance régulière (tous les 3 à 6 mois), les poches se recolonisent et la destruction reprend.
La bonne pratique : S’inscrire dans un programme de maintenance parodontale personnalisé défini avec son praticien.
Cas Cliniques Commentés
Cas Clinique 1 — Gingivite Chronique Chez un Jeune Adulte
Profil du patient : Thomas, 24 ans, étudiant. Consulte pour des gencives qui saignent systématiquement au brossage depuis 3 mois. Pas de douleur. Brossage quotidien mais rapide (moins d’une minute).
Problématique identifiée : Accumulation importante de plaque supragingivale avec tartre localisé en secteur antérieur inférieur. Gingivite généralisée modérée, sans poche vraie au sondage (profondeur ≤ 3 mm). Aucune alvéolyse radiologique. Stade 2 de Page et Schröder.
Prise en charge : Motivation à l’hygiène avec démonstration de la technique de brossage de Bass modifiée. Remplacement de la brosse manuelle par une brosse électrique avec minuterie. Apprentissage de l’utilisation du fil dentaire. Détartrage professionnel.
Évolution attendue : Résolution complète des signes inflammatoires en 2 à 3 semaines après l’assainissement. Pas de lésion irréversible si la compliance est maintenue.
Point clé illustré : La gingivite est entièrement réversible avec un contrôle de plaque efficace et un assainissement professionnel.
Cas Clinique 2 — Parodontite Chronique Modérée Chez un Patient Fumeur
Profil du patient : Karima, 42 ans, fumeuse à 15 cigarettes/jour depuis 20 ans. Consulte pour une mobilité de la 31 (incisive centrale inférieure) découverte fortuitement. Pas de saignement notable.
Problématique identifiée : Malgré l’absence de saignement (masqué par le tabac), le sondage révèle des poches de 5 à 7 mm en secteur antérieur inférieur et molaires mandibulaires. Radiographies : alvéolyse horizontale de 30 à 40 % en certains sites. Flore sous-gingivale avec présence confirmée de Porphyromonas gingivalis.
Prise en charge : Phase systémique (arrêt tabagique conseillé, bilan médical). Détartrage-surfaçage radiculaire sous anesthésie locale par quadrants. Réévaluation à 6 semaines. Discussion d’une antibiothérapie adjuvante (métronidazole + amoxicilline) selon les résultats. Maintenance trimestrielle.
Évolution attendue : Réduction des poches de 1 à 2 mm, amélioration du niveau d’attache, stabilisation de la maladie. La mobilité de la 31 pourrait se réduire si le support osseux résiduel est suffisant.
Point clé illustré : Le tabac est un facteur de risque majeur qui masque les signes cliniques habituels et aggrave la destruction tissulaire de façon insidieuse.
Cas Clinique 3 — Parodontite Agressive Chez un Patient Diabétique Non Équilibré
Profil du patient : Rachid, 55 ans, diabétique de type 2 depuis 8 ans, glycémie mal contrôlée (HbA1c à 9,2 %). Consulte en urgence pour douleur à la mastication et mobilité de plusieurs molaires supérieures. Hygiène bucco-dentaire apparemment correcte.
Problématique identifiée : Parodontite sévère avec poches profondes (7 à 10 mm), alvéolyse angulaire importante, abcès parodontal sur 16. Malgré une hygiène convenable, la maladie a progressé rapidement — caractéristique des parodontites chez les sujets diabétiques non équilibrés.
Prise en charge : Coordination avec le médecin traitant pour optimisation de l’équilibre glycémique (priorité absolue). Antibiothérapie systémique en phase aiguë. Drainage de l’abcès. Détartrage-surfaçage complet. Réévaluation chirurgicale à 3 mois. Maintenance mensuelle dans un premier temps.
Évolution attendue : Amélioration conditionnée à l’équilibre du diabète. Chaque point de réduction de l’HbA1c améliore la réponse aux traitements parodontaux — et inversement, le traitement parodontal contribue à améliorer l’équilibre glycémique.
Point clé illustré : Les maladies parodontales et le diabète entretiennent une relation bidirectionnelle : l’un aggrave l’autre. La prise en charge doit être pluridisciplinaire.
Foire Aux Questions (FAQ)
Quelle est la différence entre la gingivite et la parodontite ?
La gingivite est une inflammation limitée aux tissus gingivaux superficiels (gencive), sans destruction de l’os alvéolaire ni de l’attache parodontale. Elle est entièrement réversible. La parodontite, en revanche, implique une destruction irréversible des tissus de soutien de la dent : ligament parodontal, os alvéolaire et cément. La gingivite peut évoluer vers la parodontite, mais ce passage n’est pas systématique.
La plaque bactérienne est-elle seule responsable des maladies parodontales ?
La plaque bactérienne est le facteur étiologique principal, mais elle n’agit pas seule. Les maladies parodontales résultent d’une interaction complexe entre la virulence du biofilm et les réponses de l’hôte. Des facteurs systémiques (diabète, immunodépression), comportementaux (tabac, stress) et génétiques modulent considérablement la susceptibilité individuelle à la maladie.
Peut-on guérir complètement d’une parodontite ?
La parodontite n’est pas guérissable au sens strict : la destruction osseuse survenue est définitive. En revanche, avec un traitement approprié et une maintenance régulière, il est possible de stopper la progression de la maladie, de stabiliser les lésions et de préserver les dents sur le long terme. C’est pourquoi le diagnostic précoce est déterminant.
Qu’est-ce qu’une poche parodontale et est-ce dangereux ?
Une poche parodontale est un espace anormal entre la gencive et la dent, résultant de la migration apicale de l’attache épithéliale. Elle constitue un réservoir idéal pour les bactéries anaérobies pathogènes, à l’abri du brossage et de la salive. Plus la poche est profonde (au-delà de 4 mm), plus elle est difficile à décontaminer et plus le risque de destruction osseuse est élevé.
Quels sont les signes qui doivent m’alerter et me pousser à consulter rapidement ?
Plusieurs signes méritent une consultation sans délai : saignements gingivaux persistants, gencives rouges ou gonflées, mobilité d’une ou plusieurs dents, douleur à la mastication, récession gingivale (gencive qui “descend”), mauvaise haleine chronique malgré une bonne hygiène, ou sensation de déchaussement. Ces symptômes peuvent indiquer une parodontite en progression.
Le brossage électrique est-il vraiment plus efficace contre la plaque pour les patients parodontaux ?
Oui, plusieurs méta-analyses ont démontré que les brosses électriques — notamment à technologie rotative-oscillante — réduisent plus efficacement la plaque et l’inflammation gingivale que les brosses manuelles. L’Oral-B Genius X intègre une intelligence artificielle qui analyse la pression et la couverture du brossage en temps réel, ce qui peut être particulièrement utile pour les patients parodontaux.
Le stress peut-il vraiment aggraver une maladie parodontale ?
Oui. Le stress chronique élève le taux de cortisol, ce qui altère les réponses immunitaires et favorise un environnement pro-inflammatoire. Des études ont montré une corrélation entre le stress psychologique (notamment professionnel ou lié à des événements de vie majeurs) et la sévérité des formes agressives de parodontite. Le stress favorise également des comportements à risque comme le bruxisme, la consommation de tabac ou la négligence de l’hygiène.

ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Un bain de bouche suffit-il à prévenir la maladie parodontale ?
Non. Le bain de bouche est un complément utile — notamment les formulations sans alcool à base de chlorhexidine ou d’hexétidine pour les phases actives — mais il ne remplace en aucun cas le brossage mécanique et le nettoyage interdentaire. Le Parodontax bain de bouche 0 % alcool peut compléter efficacement la routine quotidienne en combattant les bactéries de la plaque et en formant une barrière protectrice.
Conclusion : La Prévention Reste la Meilleure Thérapeutique
La pathogénie des maladies parodontales illustre parfaitement la complexité du dialogue entre les bactéries du biofilm dentaire et les défenses immunitaires de l’organisme. De la lésion initiale subclinique à la parodontite avancée destructrice, le processus est progressif, souvent silencieux et modulé par de nombreux facteurs.
Les points essentiels à retenir :
- La plaque bactérienne est le facteur causal principal, mais la réponse de l’hôte est déterminante dans la progression.
- La gingivite est réversible ; la parodontite entraîne des lésions irréversibles.
- Le passage de l’une à l’autre dépend de facteurs immunologiques, bactériens et systémiques.
- La compréhension de la pathogénie guide directement les choix thérapeutiques.
- La maintenance parodontale régulière est indispensable après tout traitement actif.
Pour aller plus loin dans l’étude de la parodontologie, le Référentiel internat en parodontologie est une ressource de référence complète et actualisée, très appréciée des étudiants en odontologie comme des praticiens.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et m’aide à financer ce site.




Leave a Reply