Les Patients à Risque en Odontologie : Guide Complet
Public cible : Étudiants en odontologie — Niveaux 4e année à internat
Objectif pédagogique : Maîtriser la prise en charge des patients à risque médical au cabinet dentaire, anticiper les complications et adapter chaque acte au terrain du patient.
Introduction : Pourquoi le Terrain du Patient est Central en Odontologie
L’odontologiste est confronté quotidiennement à des patients présentant des pathologies générales très diverses. Chaque acte — qu’il soit chirurgical, conservateur ou prothétique — doit être rigoureusement adapté au terrain du patient.
Ce terrain peut être :
- Physiologique : grossesse, âges extrêmes de la vie
- Physiopathologique : allergie, cardiopathie, diabète, hépatopathie…
- Thérapeutique : interactions médicamenteuses, anticoagulants, immunosuppresseurs
La connaissance du terrain permet au praticien de prendre les précautions qui s’imposent afin de préserver l’intégrité organique et/ou fonctionnelle de son patient. Une prise en compte inadéquate de tels antécédents peut, dans certains cas, aboutir à des accidents potentiellement mortels.

Ce guide synthétise l’ensemble des conduites à tenir, des examens biologiques de référence et des règles de prescription adaptées à chaque situation de risque rencontrée en pratique quotidienne.
I. Généralités et Définitions Fondamentales
1. Le Risque
Selon le Larousse, le risque est la possibilité ou probabilité d’un fait, d’un événement considéré comme un mal ou un dommage.
2. Le Risque en Odontologie
En odontologie, le risque désigne la probabilité de survenue :
- D’incidents et d’événements indésirables
- De dysfonctionnements dommageables pour la personne soignée, son entourage, le personnel hospitalier ou l’établissement lui-même
Ces événements surviennent après exposition à un facteur déclenchant lié à un acte bucco-dentaire.
3. Notion de Patient à Risque Médical
Un patient à risque médical est un patient présentant :
- Des affections générales pouvant être aggravées par les actes et/ou prescriptions médicales
- Un état physiologique nécessitant des précautions particulières (âges extrêmes, grossesse, etc.)
4. Classification ASA (American Society of Anesthesiologists)
La classification ASA est utilisée pour mesurer l’impact d’une maladie générale sur l’état fonctionnel du patient. Elle oriente la conduite à tenir avant tout acte :
| Classe ASA | Définition | Exemples cliniques |
|---|---|---|
| ASA 1 | Patient sain | Pas de pathologie systémique |
| ASA 2 | Affection générale modérée | Diabète équilibré, HTA contrôlée, anémie, obésité morbide |
| ASA 3 | Affection sévère limitant l’activité | Angor, BPCO, ATCD d’IDM |
| ASA 4 | Pathologie à risque vital permanent | Insuffisance cardiaque, insuffisance rénale anurique |
| ASA 5 | Patient dont l’espérance de vie n’excède pas 24h | Patient moribond |
💡 Astuce mémorisation : En pratique quotidienne, les patients ASA 1 et 2 sont traités normalement. À partir d’ASA 3, il faut impérativement contacter le médecin traitant et adapter le protocole.
5. Les 5 Questions Clés à Se Poser Devant Tout Patient
L’interrogatoire médical systématique doit permettre de répondre aux 5 questions fondamentales :
- Risque infectieux ?
- Risque hémorragique ?
- Risque vis-à-vis du stress ?
- Risque vis-à-vis des prescriptions ? (médicaments et anesthésie)
- Risque spécifique propre à la maladie ?
De cette vision globale découlera le choix de la conduite à tenir adaptée.
5.1. Risque Infectieux
Le risque infectieux est lié aux manœuvres chirurgicales qui provoquent le passage de micro-organismes dans le sang : c’est la bactériémie.
Celle-ci peut être responsable de conséquences graves, voire vitales, chez un sujet à risque.
Selon l’AFSSAPS (juillet 2001), le risque infectieux se divise en deux types :
- Risque A : infection identifiée localement et/ou généralisée (septicémie)
- Risque B : infection par localisation secondaire de la bactérie (infection focale)
5.2. Risque Hémorragique
Causes liées à la rupture de la continuité vasculaire entraînant un saignement difficile à contrôler. Exemple : maladies du désordre plaquettaire et de la coagulation.
5.3. Risque Syncopal
Probabilité de perdre connaissance de façon brève, complète et réversible, consécutive à une diminution de l’oxygénation cérébrale. Exemple : cardiopathies ischémiques.
5.4. Risque de Contamination
Probabilité de transmission d’une maladie d’un sujet infecté à un sujet sain, par contact direct ou indirect via un agent pathogène.
5.5. Risque Toxique
Probabilité d’apparition de troubles liés à l’introduction d’une substance normalement bien tolérée, mais dont la toxicité apparaît en raison d’une pathologie altérant les fonctions de détoxification (exemple : néphropathies).
5.6. Risques Liés à Certains États Physiologiques
Probabilité de survenue de troubles suite à la prise de certains médicaments ou au stress opératoire au cours de la grossesse, de l’allaitement ou chez les personnes âgées.
II. Les Examens Biologiques Préalables en Odontologie
Ces bilans ont pour but de :
- Affirmer une impression clinique (ex. : atteinte hépatique chez un patient éthylique)
- Découvrir un état pathologique ignoré par le patient (ex. : hépatite)
- Mettre en évidence un état pathologique que le patient avait souhaité ne pas révéler (ex. : VIH)
Bilan Sanguin — Numération Formule Sanguine (NFS)
| Paramètre | Valeurs normales |
|---|---|
| Hémoglobine (homme) | 13 à 18 g/dl |
| Hémoglobine (femme) | 12 à 16 g/dl |
| Érythrocytes (homme) | 4,5 à 6 g/dl |
| Érythrocytes (femme) | 4 à 5,4 g/dl |
| Hématocrite (homme) | 40 à 54 % |
| Hématocrite (femme) | 36 à 47 % |
| VGM | 85 à 95 µm³ |
| CCMH | 320 à 360 g/l |
| TCMH | 27 à 31 pg |
| Réticulocytes | 25 à 100 g/l |
| Polynucléaires neutrophiles | 45 à 70 % — 1,7 à 7,5 g/l |
| Polynucléaires éosinophiles | 1 à 3 % — < 0,5 g/l |
| Polynucléaires basophiles | < 0,2 g/l |
| Lymphocytes | 20 à 40 % — 1 à 4 g/l |
| Monocytes | 3 à 7 % — 0,2 à 1 g/l |
| Plaquettes | 150 à 400 g/l |
Bilan d’Hémostase
| Examen | Valeur normale | Utilité |
|---|---|---|
| Numération plaquettaire | 150–400 g/l | Dépistage thrombopénie |
| INR | 1 (sujet sain) | Voie extrinsèque (facteurs I, II, V, VII, X) |
| TCA (ratio) | Proche de 1 | Voie intrinsèque (facteurs VII, IX, XI, XII) |
| Temps de saignement (TS) | < 10 min (méthode Ivy) | Hémostase primaire |
Bilan Inflammatoire
| Marqueur | Valeur normale | Spécificité |
|---|---|---|
| CRP | < 10 mg/l | Marqueur d’inflammation général |
| VS | âge/2 (homme) ; âge+10/2 (femme) | Non spécifique |
| Procalcitonine (PCT) | < 0,5 µl/l | Inflammation d’origine bactérienne |
Bilan Hépatocellulaire
Enzymes hépatiques :
- GGT normales : < 26 µl/l (augmentées en cas de cholestase ou alcoolisme chronique)
- Phosphatases alcalines normales : 20 à 80 µl/l
- Transaminases (ASAT et ALAT) normales : < 30 à 50 µl/l (marqueurs de souffrance hépatocytaire)
Bilirubine :
- Bilirubine totale normale : 3 à 10 mg/l
- Bilirubine conjuguée normale : < 2,4 mg/l
- Son augmentation peut signer une pathologie hépatique ou une hémolyse excessive
Bilan Rénal
| Marqueur | Valeur normale (femme) | Valeur normale (homme) |
|---|---|---|
| Créatinine | 5 à 12 mg/l | 7 à 13,5 mg/l |
| Urée | 0,1 à 0,5 g/l | 0,1 à 0,5 g/l |
| Clairance rénale | > 60 ml/min | > 60 ml/min |
Une clairance rénale < 60 ml/min est un marqueur d’insuffisance rénale.
Bilan Cardiaque
- Troponine (marqueur de nécrose myocardique) : normale < 0,2 µg/l
Ionogramme sanguin :
| Électrolyte | Valeur normale | Risque si anomalie |
|---|---|---|
| Natrémie | 135–145 mmol/l | Déshydratation/hyperhydratation |
| Kaliémie | 3,5–5 mmol/l | Troubles du rythme cardiaque |
| Chlorémie | 95–105 mmol/l | — |
| Calcémie | 2,2–2,5 mmol/l | — |
| D-dimères | Normaux | Diagnostic TVP et embolie pulmonaire |
III. Les Patients à Risque et Odontologie Conservatrice
Notions Générales de Prise en Charge
Quel que soit le type de risque, les règles communes sont les suivantes :
- Prendre contact avec le médecin traitant avant tout acte susceptible d’aggraver l’état de santé
- Connaître la pathologie générale et la classifier selon le risque
- Connaître la durée, la posologie et la nature du traitement médicamenteux pour anticiper les répercussions orales et les interactions médicamenteuses
- Appliquer les règles universelles d’hygiène et d’asepsie
A. Les Patients à Risque Physiologique
1. L’Âge — Enfant et Sujet Âgé
Le risque inhérent à la prescription médicamenteuse doit surtout être évalué aux deux extrémités de la vie.
Chez l’Enfant — Règle de Gaubius-Cottereau
| Tranche d’âge | Dose |
|---|---|
| 1 à 3 ans | 1/6 de la dose adulte |
| 3 à 7 ans | 1/3 de la dose adulte |
| 7 à 12 ans | 1/2 de la dose adulte |
| 12 à 17 ans | 2/3 de la dose adulte |
De nombreuses spécialités sont présentées sous forme de solutions ou de sirops avec une cuillère-mesure correspondant à une dose pour 5 kg de poids.
Chez le Sujet Âgé
La conduite à tenir consiste à :
- Adapter et réduire la posologie
- Utiliser des formes galéniques adaptées
- Bien expliquer l’ordonnance et les risques au patient
2. Grossesse et Allaitement
Le Moment Propice pour Intervenir
| Trimestre | Recommandation |
|---|---|
| 1er au 3e mois | Traitements d’urgence uniquement |
| 4e au 7e mois | Moment idéal pour les soins programmés |
| 8e et 9e mois | Urgences uniquement — séances courtes, position semi-assise |
Pathologies Bucco-Dentaires en Rapport avec la Grossesse
- Gingivite gravidique : traitement identique à une gingivite banale
- Épulis (granulome interproximal) : attendre la fin de la grossesse ; exérèse si gêne fonctionnelle
- Affections parodontales : assainissement parodontal recommandé
- Lésions carieuses : étanchéification et programmation des séances de soins
- Érosions : rinçage au bicarbonate de sodium, gouttière de fluoration
Précautions Spécifiques
Stress :
- Établir une relation de confiance praticien-patiente
- Expliquer l’innocuité des gestes vis-à-vis du fœtus
Radiations ionisantes :
- Usage de films à impression rapide
- Utilisation du long cône
- Protection par tablier plombé
- Nombre de clichés réduit au minimum
- Éviter le premier trimestre
Anesthésie :
Aucune technique analgésique utilisée au cabinet dentaire n’est contre-indiquée.
- Molécule de choix : Articaïne (Alphacaïne®, Ultracaïne®, Septanest®…)
- Vasoconstricteurs autorisés si injection non intravasculaire
Prescription médicamenteuse :
| Classe | Recommandation |
|---|---|
| Antibiotiques | Pénicilline en 1ère intention ; céphalosporines G1 et érythromycine acceptées |
| Tétracyclines | ❌ PROSCRIRE (dyschromies, anomalies congénitales) |
| AINS | ❌ À éviter — proscrire au 2e et 3e trimestre (fermeture prématurée du canal artériel) |
| Corticoïdes | Uniquement si pronostic vital en jeu (retard de croissance fœtale) |
| Antalgiques | Paracétamol en 1ère intention |
| Aspirine, codéine, dextropropoxyphène | ❌ PROSCRIRE |
| Fluor | Non recommandé en systémique ; application topique (gouttière) si érosions |
B. Les Patients à Risque Physiopathologique
1. Les Patients Allergiques
L’allergie est une réaction obtenue par la réintroduction d’un allergène chez un individu préalablement sensibilisé.
On distingue selon leur origine :
- Pneumallergènes (voie respiratoire)
- Trophoallergènes (voie alimentaire)
- Allergènes médicamenteux
Signes cliniques :
- Formes simples : érythème, rash cutané
- Formes graves : urticaire, angio-œdème (œdème de Quincke), choc anaphylactique
Prévention du Risque Allergique
Exclure des prescriptions les allergènes notoires :
- Amidopyrine et noramidopyrine (AINS)
- Anesthésiques locaux à liaison ester (parabens, sulfites)
- Bêta-lactamines (pénicillines et céphalosporines)
Une prémédication à l’Hydroxyzine (Atarax®) peut être envisagée : elle bloque les récepteurs H1 et possède un effet anxiolytique.
Conduite à Tenir Face à une Réaction Allergique
- Réactions mineures : antihistaminiques + corticoïdes
- Manifestations majeures :
- Alerter le SAMU
- Injection d’adrénaline ou glucocorticoïdes IV à action rapide (Soludécadron®, Célestène®)
- Oxygénothérapie sous pression + remplissage vasculaire si choc anaphylactique
2. Les Cardiopathies
Classification des Cardiopathies
| Cardiopathies à haut risque | Cardiopathies à risque modéré |
|---|---|
| Prothèses valvulaires | Valvulopathies |
| Cardiopathies congénitales cyanogènes | Cardiopathies congénitales non cyanogènes (sauf CIA) |
| Antécédents d’endocardite infectieuse | Cardiopathies hypertrophiques obstructives avec souffle |
2a. Risque Infectieux — Endocardite Infectieuse (EI)
L’EI est précédée d’une bactériémie ou d’une fungémie d’origine buccale. 40 à 60 % des cas d’EI sont associés à une cardiopathie valvulaire ; 10 % ont pour origine une malformation congénitale. L’infection de valves normales est observée dans près d’1/3 des cas.
Conduite à tenir :
- Obtenir l’avis du médecin traitant
- Motiver à l’hygiène bucco-dentaire — un bain de bouche antiseptique type Parodontax 0% alcool peut être prescrit avant intervention
- Différer tout acte jusqu’à obtenir un état inflammatoire minimal
- Prescrire une antibioprophylaxie
- Éviter l’anesthésie intra-ligamentaire
- Éviter la création iatrogène de foyers infectieux
- Respecter un intervalle minimal de 9 à 14 jours entre séances
Posologie de l’antibioprophylaxie :
| Antibiotique | Posologie | Spécialité |
|---|---|---|
| Amoxicilline | 2 g (< 60 kg) / 3 g (> 60 kg) | Clamoxyl® 1 h avant |
| Clindamycine | 600 mg | Dalacine® 1 h avant |
| Pristinamycine | 1000 mg | Pyostacine® 1 h avant |
Actes bucco-dentaires contre-indiqués :
- Anesthésie locale intra-ligamentaire
- Traitement des dents à pulpe nécrosée ou reprise de traitement canalaire
- Chirurgie parodontale, périapicale, implantaire, préorthodontique
Actes invasifs nécessitant une antibioprophylaxie : Détartrage, sondage, avulsions dentaires, chirurgie osseuse, mise en place de bagues orthodontiques
Actes non invasifs (antibioprophylaxie non recommandée) : Application de fluor, scellement de sillons, restaurations coronaires sur dents pulpées, anesthésie locale non intra-ligamentaire
2b. Risque Hémorragique chez le Patient Cardiaque
Les cardiopathies à risque hémorragique concernent les patients sous anticoagulants ou antiagrégants plaquettaires.
Principaux anticoagulants :
- AVK (voie orale, effet prolongé)
- Héparine (IV ou SC) : héparinate de Na, héparinate de Ca (Calciparine®)
Antiagrégants plaquettaires :
- Acide acétylsalicylique (Aspirine®)
- Ticlopidine (Ticlid®), Clopidogrel (Plavix®)
Surveillance biologique :
- TP minimum : 30 %
- INR entre 2 et 3 (zone thérapeutique)
- Anesthésie locorégionale ❌ proscrire (risque d’hématome)
- Aspirine et AINS ❌ proscrire — prescrire paracétamol seul ou en association
2c. Risque Syncopal
Cardiopathies à haut risque syncopal :
- Hypertension artérielle
- Troubles du rythme
- Cardiopathies ischémiques
- Rétrécissement aortique
Cardiopathies à risque modéré : Myocardiopathies, embolies pulmonaires, cardiopathies congénitales cyanogènes, insuffisances cardiaques
Manifestations cliniques d’une syncope :
- Pâleur soudaine, bouffées de chaleur, hyperhydrose palmaire
- Ralentissement ou arrêt cardiaque
- Polypnée superficielle, effondrement tensionnel
- Perte de conscience
Conduite à tenir préventive :
- Rassurer le patient et réduire le stress au maximum
- Prémédication sédative si nécessaire (Atarax® ou Sulpiride® la veille et le matin)
- Éviter les anesthésiques avec vasoconstricteurs
- Réaliser l’acte de préférence le matin
- Séances de courte durée
- Garder le patient en observation au moins 30 minutes après l’acte
Conduite à tenir face à une syncope :
- Arrêter l’acte immédiatement
- Allonger le patient, libérer les voies aériennes, surveiller le pouls
- Premiers gestes d’urgence (atropine SC ou IV)
- Appeler le SAMU en cas de complication
2d. Conduites Spécifiques aux Autres Cardiopathies
Infarctus du myocarde et angine de poitrine :
- Intervenir 6 mois minimum après un IDM récent
- Contact obligatoire avec le médecin traitant
- Préparation psychologique pour réduire le stress
- Posséder le matériel de réanimation
- Anesthésiques sans vasoconstricteurs
- Proscrire salicylés et AINS ; prescrire paracétamol
- En cas de crise d’angor : trinitrine sublinguale (action en 1 min)
Rhumatisme articulaire aigu (RAA) :
- Sans atteinte cardiaque : rapprocher l’acte à la date d’injection d’extencilline
- Avec atteinte valvulaire : antibioprophylaxie par Pristinamycine ou Clindamycine
Troubles du rythme cardiaque :
- Contacter le cardiologue
- Demander un bilan d’hémostase si patient sous anticoagulants
- Anesthésiques sans vasoconstricteurs
- En cas de syncope : protocole standard (arrêt — allongement — atropine — SAMU)
3. Les Patients Atteints de Troubles Endocriniens
3a. Le Diabète Sucré
Types de diabète :
| Type | Physiopathologie | Traitement principal |
|---|---|---|
| Type 1 (DID) | Destruction auto-immune des cellules β pancréatiques | Insulinothérapie à vie (Lantus®, Humalog®…) |
| Type 2 (DNID) | Insulinorésistance + insulinopénie relative | ADO (Glucophage®, Diamicron®…) ± insuline |
| Gestationnel | Survient pendant la grossesse | Régime + insuline |
Implications orales du diabète :
- Xérostomie, infections, retard de cicatrisation
- Augmentation de la fréquence des caries et des candidoses
- Gingivite et parodontite sévères
Évaluation de l’équilibre glycémique — HbA1c :
| HbA1c | Interprétation | Risque |
|---|---|---|
| < 6,5 % | Bon contrôle | Faible |
| 6,6–8 % | Contrôle à interpréter | Modéré |
| > 8 % | Mauvais contrôle | Élevé |
Précautions en odontologie :
- Soins réalisés le matin, après le petit-déjeuner
- Si séance prolongée : interruption pour que le patient s’alimente (jus d’orange)
- Vasoconstricteurs non contre-indiqués (injection lente après aspiration)
- Antibioprophylaxie recommandée si diabète non équilibré avant actes invasifs : macrolides + métronidazole ou pénicilline + métronidazole (10 jours)
Malaise hypoglycémique — conduite à tenir :
- Patient conscient : resucrage per os (2 à 4 morceaux de sucre + sucres lents)
- Patient non conscient : sérum glucosé IV (20 à 40 ml)
- En cas d’agitation : glucagon 1 mg SC ou IM
3b. L’Hyperthyroïdie
Étiologies : Maladie de Basedow, goître multinodulaire toxique, adénome toxique
Manifestations cliniques : Nervosité, troubles vasomoteurs, troubles digestifs, complications cardiaques (fibrillation atriale), coma avec collapsus
Manifestations buccales : Augmentation du flux salivaire, déminéralisation de l’os alvéolaire, susceptibilité aux affections parodontales, brûlures linguales, exfoliation prématurée des dents temporaires
Précautions chez le patient non traité :
- Solutions anesthésiques avec vasoconstricteurs ❌ strictement contre-indiquées (risque de crise thyrotoxique)
- Cordonnets de rétraction imprégnés d’adrénaline ❌ contre-indiqués
- Injections intra-ligamentaires ❌ contre-indiquées
- Antibioprophylaxie recommandée pour tout acte sanglant
- Antalgiques non narcotiques autorisés
- Reporter les soins non urgents jusqu’au contrôle de la maladie
3c. L’Hypothyroïdie
Étiologies : Thyroïdite de Hashimoto, thyroïdectomie, radioiode, causes médicamenteuses
Manifestations buccales : Macroglossie, dysgueusies, retards d’éruption, œdème et hypertrophie gingivale et labiale
Précautions chez le patient traité :
- Vasoconstricteurs non contre-indiqués
- Antibioprophylaxie recommandée pour tout acte sanglant
- Reporter les soins urgents jusqu’au contrôle de la maladie si patient non traité
4. Les Patients Atteints de Pathologies Hépatiques
4a. Insuffisance Hépatique (Cirrhose)
L’alcool est responsable de lésions hépatiques progressives : stéatose → nécrose → fibrose → cirrhose. À ce stade, l’atteinte est irréversible.
Le bilan montre : anémie, leucopénie, thrombopénie ; chute du taux d’albumine ; atteinte des facteurs d’hémostase (V, VII, IX, X).
4b. Les Hépatites Virales
| Type | Mode de transmission | Évolution chronique |
|---|---|---|
| Hépatite A | Voie orale ou fécale | Non |
| Hépatite B | Voie parentérale, transmuqueuse ou transcutanée | Fréquente |
| Hépatite C | Voie parentérale | 20 à 30 % |
| Hépatite D | Surinfection de l’hépatite B | Fréquente |
| Hépatite E | — (femme enceinte ++) | Non |
4c. Précautions en Odontologie (Hépatopathies)
Risque infectieux :
- Port de gants, masque, lunettes et blouses jetables
- Utilisation de la digue et manipulation délicate des aiguilles
- Matériaux à usage unique ; stérilisation des instruments
- Traitement en fin de journée
- Vaccination anti-hépatite B obligatoire pour le personnel soignant
- Personnel non immunisé contaminé : Ig hyper-immunes anti-HBs dans les 48 heures
Anesthésie :
- Anesthésiques locaux à fonction amine (Lidocaïne, Mépivacaïne) à faibles doses
- Halothane ❌ à éviter en anesthésie générale
- Vasoconstricteurs autorisés (injection lente après aspiration)
Prescription :
- Aspirine et AINS ❌ à éviter
- Médicaments hépatotoxiques ❌ à écarter : codéine, benzodiazépines, barbituriques, paracétamol, ampicilline, tétracyclines
- Si utilisation nécessaire : réduire la posologie et augmenter l’intervalle entre les prises
5. Les Néphropathies
5a. Insuffisance Rénale Chronique
Incapacité progressive et irréversible des reins à accomplir leurs fonctions physiologiques.
Conséquences :
- Anémie normochrome normocytaire
- Lymphocytopénie, thrombopathie urémique
- Ostéodystrophie rénale
- Résorption osseuse prononcée (hyperparathyroïdie secondaire)
5b. Hémodialyse
3 séances par semaine (4 heures chacune). Les soins sont programmés le jour suivant la dialyse ou la veille de celle-ci.
5c. Greffe Rénale
Traitement de choix de l’IRC terminale. Traitement immunosuppresseur indispensable (cyclosporine, azathioprine).
5d. Précautions en Odontologie
Anesthésie : Locale et vasoconstricteurs non contre-indiqués
Risque hémorragique : Techniques locales d’hémostase (compression, agents hémostatiques, sutures, colle biologique)
Risque infectieux :
- Mesures universelles d’hygiène et d’asepsie
- Vaccination anti-HBs dès clairance < 60 ml/min
- Antibioprophylaxie : Érythromycine 3 jours avant + 5 à 6 jours après l’intervention
Prescription :
- Aminoglycosides ❌ proscrire
- Adapter les céphalosporines, tétracyclines, macrolides selon la fonction rénale
- Privilégier les médicaments à élimination salivaire (macrolides = érythromycine)
- AINS et aspirine ❌ proscrire
6. Les Patients Atteints d’Hémopathies
6a. Anémie
Diminution de l’hémoglobine (homme < 13,5 g/dl, femme < 11,5 g/dl)
| Type | VGM | Cause principale |
|---|---|---|
| Microcytaire | < 80 fL | Carence martiale, thalassémie |
| Normocytaire | 80–96 fL | Anémie hémolytique, drépanocytose |
| Macrocytaire | > 96 fL | Carence en B12 ou folates |
Manifestations buccales : Perlèche, glossite
Aucune précaution particulière à l’égard de l’anesthésie, des soins ou des actes chirurgicaux.
6b. L’Hémophilie
Affection héréditaire récessive liée au chromosome X.
- Hémophilie A : déficit en facteur VIII
- Hémophilie B : déficit en facteur IX
| Sévérité | Taux de facteur |
|---|---|
| Majeure | < 1 % |
| Modérée | 1–5 % |
| Mineure (fruste) | > 5 % |
6c. Maladie de Willebrand
Affection héréditaire autosomique dominante (diminution du facteur VII coagulant). Se traduit par des saignements muqueux spontanés ou provoqués (gingivorragies dans 30 à 40 % des cas).
6d. Leucémie
Tumeurs malignes des cellules souches hématopoïétiques. Formes aiguë/chronique ; lymphoïde (enfant) / myéloïde (adulte).
6e. Précautions en Odontologie (Hémopathies)
Risque infectieux :
- Élimination systématique de toute source d’infection
- Hygiène bucco-dentaire rigoureuse
- Prophylaxie anti-infectieuse avant actes à risque bactériémique
- Prophylaxie antifongique si immunodépression sévère (nystatine 10 000 UI, 4 fois/j)
Risque hémorragique :
- Bilan d’hémostase (plaquettes, TP, TCK, TS) avant tout acte
- Traitement substitutif si hémophilie majeure
- Techniques locales d’hémostase en première intention
- Si échec : transfusion plaquettaire discutée avec le médecin traitant
- Prise en charge hospitalière obligatoire pour les actes chirurgicaux
Anesthésie :
- Anesthésies locorégionales ❌ formellement contre-indiquées (risque d’hématome)
- Anesthésie locale stricte, administrée lentement, avec vasoconstricteurs recommandée
Prescription :
- Aspirine et AINS ❌ contre-indiqués
- Attention aux interactions médicamenteuses
7. Les Patients Atteints d’Affections Respiratoires — L’Asthme

Obstruction diffuse et réversible des voies aériennes par hypersensibilité à certains stimuli (allergènes, stress, médicaments).
- Asthme extrinsèque : hypersensibilité de type I (IgE)
- Asthme intrinsèque : sans évidence d’hypersensibilité (adulte)
Traitement de l’asthme : Corticoïdes oraux (Cortancyl®) ou inhalés ; Ventoline® (bronchodilatateur) ; Euphylline® (bronchospasme)
Précautions en Odontologie
Traitement suivi :
- S’assurer que le patient est muni de son aérosol lors d’actes importants
- Corticoïdes en spray : pas de couverture supplémentaire nécessaire
- Corticothérapie per os : couverture max de 60 mg de prednisone le jour de la chirurgie, puis réduction de 50 % par jour
Stress :
- Proscrire les médicaments induisant une détresse respiratoire (barbituriques)
- Sédation par inhalation de protoxyde d’azote = approche de choix
Anesthésie :
- Les conservateurs des anesthésiques (parabens, sulfites) peuvent induire des réactions asthmatiques
- Vasoconstricteurs ❌ contre-indiqués dans l’asthme corticodépendant
Prescription :
- Aspirine et AINS ❌ contre-indiqués
- Barbituriques ❌ contre-indiqués
- Paracétamol = antalgique de choix
- Érythromycine, Clindamycine, Ciprofloxacine ❌ contre-indiquées si patient sous Théophylline
⚠️ Attention : Les macrolides sont contre-indiqués avec l’Euphylline® (accumulation de théophylline). Les soins doivent être réalisés en position assise ou semi-allongée pour éviter les difficultés ventilatoires.
8. Les Patients Atteints de Troubles Neuropsychiatriques
8a. L’Épilepsie
Antiépileptiques :
- Anciens : valproate de sodium (Dépakine®), phénobarbital (Gardénal®), phénytoïne (DiHydan®), carbamazépine (Tégrétol®)
- Nouveaux : lamotrigine (Lamictal®), gabapentine (Neurontin®)
Impact sur la cavité buccale :
- Traumatismes dentaires lors des crises (fractures, luxations, avulsions)
- Hyperplasie gingivale médicamenteuse (phénytoïne)
- Hyposialie (benzodiazépines, carbamazépine) → cariosensiblité accrue
- Ostéomalacie (perturbation du métabolisme de la vitamine D)
- Aplasie médullaire, leucopénie, thrombopénie (phénytoïne, valproate, carbamazépine)
Prise en charge au cabinet dentaire :
Gestion du stress :
- Relation de confiance praticien-patient
- Hydroxyzine (Atarax®) : adulte 30 à 120 mg/j ; enfant (30 mois–15 ans) 1 mg/kg/j
- Diazépam (Valium®) : adulte 5 à 20 mg/j ; enfant 0,5 mg/kg/j
- Sédation consciente par MEOPA (mélange équimolaire O2/N2O)
Gestion de la douleur :
- Injection lente, extravasculaire stricte
- Solutions adrénalisées non contre-indiquées (≤ 4 carpules à 1/200 000)
Interactions médicamenteuses à connaître :
- Carbamazépine + Macrolides ❌ (potentialisation de l’effet)
- Aspirine + Acide valproïque à forte dose ❌
- Fluconazol + Phénytoïne ou Gabapentine ❌ (déséquilibre du traitement)
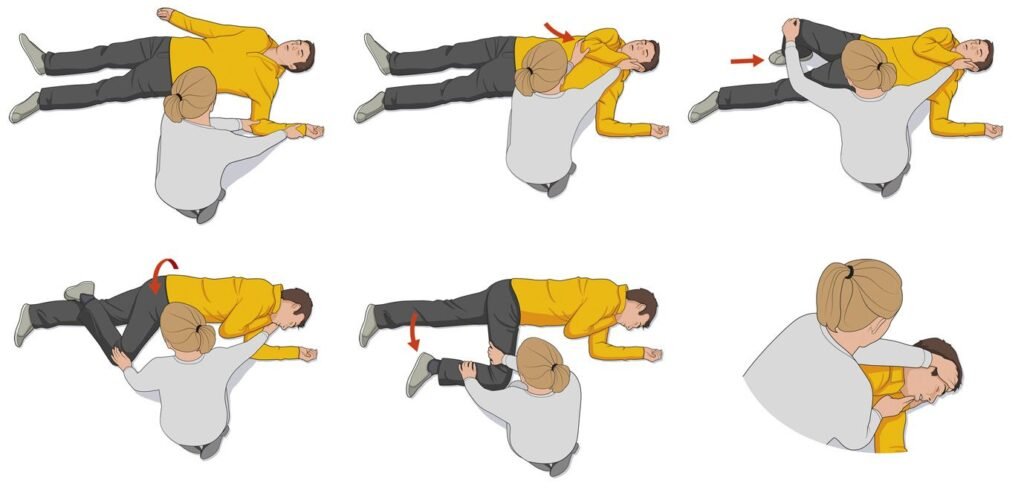
Conduite à tenir devant une crise au fauteuil :
Pendant les convulsions :
- Arrêter immédiatement les soins
- Retirer tous les corps étrangers de la bouche
- Ne pas essayer d’attraper la langue, ne pas contenir le patient
- Prévenir les chutes et traumatismes
Après les convulsions :
- Vérifier la respiration et le pouls carotidien
- Position latérale de sécurité
- Libérer les voies aériennes supérieures
- Oxygénation : 3 l/min enfant, 10 l/min adulte
- Appeler le SAMU
- Si 2e crise : diazépam (Valium®) 10 mg IM adulte, 0,5 mg/kg IM enfant
8b. La Dépression
Les troubles sont causés par la déplétion en noradrénaline et sérotonine. Les antidépresseurs restaurent leur concentration.
⚠️ Interaction critique : L’adrénaline ou la noradrénaline ne peuvent pas être associées à un antidépresseur noradrénergique (risque de crise hypertensive paroxystique fatale).
9. Les Patients Atteints de Pathologies Infectieuses à Risque Contagieux
9a. Le VIH / SIDA
Le SIDA est un ensemble d’affections opportunistes associées à une immunodéficience sévère.
Phases de l’infection :
- Primo-infection (1 à 6 semaines) — phase aiguë
- Phase asymptomatique de latence (plusieurs années)
- Phase ARC : infections opportunistes par augmentation de la charge virale
Manifestations buccales : Candidoses, ulcérations, herpès, GUN/PUN, leucoplasie chevelue, sarcome de Kaposi, lymphome non hodgkinien
Précautions en odontologie :
- Évaluation basée sur le dosage des CD4 et de la charge virale
- Prophylaxie anti-infectieuse systématique
- Élimination de tous les foyers infectieux
- Bains de bouche antiseptiques quotidiens
- Risque hémorragique : évaluer par l’INR
- AINS et aspirine ❌ proscrire
- Attention aux interactions médicamenteuses avec les antirétroviraux
Protocole en cas d’exposition accidentelle :
- Contacter immédiatement le service de médecine du travail (déclaration)
- Bilan sérologique immédiat + contrôles à 6 semaines, 12 semaines et 6 mois
- Zidovudine préventive possible : 1200 mg/j (200 mg toutes les 4h) pendant 1 mois
9b. La Tuberculose
Affection systémique contagieuse causée par Mycobacterium tuberculosis. Le patient n’est plus contagieux après 2 à 3 semaines de traitement ou si les crachats sont négatifs.
Précautions :
- Soins de courte durée, le matin de préférence
- Anxiolytique non dépresseur respiratoire
- Sédation au protoxyde d’azote ❌ déconseillée si patient contagieux
- Demander TS et TP avant tout acte sanglant (les antituberculeux peuvent induire leucopénie et thrombocytopénie)
- Soins urgents en milieu hospitalier avec isolation et ventilation spéciale
9c. Pathologies Infectieuses Contagieuses (Rubéole, Rougeole, Varicelle, Scarlatine)
Pour chacune de ces pathologies : seuls les soins urgents sont réalisés chez le patient contagieux, et les mesures universelles d’hygiène et d’asepsie doivent être strictement respectées.
9d. La Toxicomanie
Précautions spécifiques :
- Prémédication sédative souvent indispensable (benzodiazépines)
- Sédation au N2O ❌ non recommandée (risque d’abus)
- Augmenter la dose d’anesthésiques locaux (réponse réduite)
- Certains toxicomanes résistent même à l’anesthésie générale
- Risque de VIH et hépatites non diagnostiquées → mesures universelles d’asepsie
C. Les Patients à Risque Thérapeutique
1. La Radiothérapie
Recommandations Préradiothérapiques
Prévenir l’ostéoradionécrose :
- Extraction des dents irrécupérables, incluses, enclavées, à traitement endodontique incomplet
- Assainissement parodontal
- Attendre 3 semaines minimum entre avulsion et irradiation
Prévenir les caries par fluoro-prophylaxie :
- Gouttières type blanchiment sans réservoir
- Application de gel fluoré (Fluocaril Bifluoré 2000® ou Fluodontyl 1350®) pendant 5 min/j
Après Radiothérapie
- Fluoration quotidienne
- Traitement de l’hyposialie : sialogogues (pilocarpine), chewing-gums, substituts salivaires
- Retarder la réalisation de prothèses amovibles de 3 à 12 mois après l’arrêt des rayons
Exodontie chez le Patient Irradié
- Hors champ ou champ < 40 Gy : précautions habituelles
- Champ > 40 Gy : éviter au maximum les avulsions ; privilégier les soins conservateurs
- Si avulsion nécessaire : milieu hospitalier, anesthésie sans vasoconstricteurs, antibioprophylaxie jusqu’à cicatrisation, pansements alvéolaires (colle biologique), oxygénothérapie hyperbare (recommandée par la HAS)
Effets Secondaires Buccodentaires des Radiothérapies
- Peau : radiodermites
- Muscles : trismus (traité par kinésithérapie)
- Glandes salivaires : hyposialie
- Muqueuses : radioépithélites, mucites
- Dents : polycaries (xérostomie), odontoradionécrose (couleur ébène)
- Os : ostéoradionécrose
2. La Chimiothérapie
Avant la Chimiothérapie
Bilan hématologique :
- Correct → éliminer les foyers infectieux avant le début de la cure
- Insuffisant → temporisation des traitements
Durant la Chimiothérapie
- Aucun acte chirurgical n’est souhaitable
- Prendre en compte une possible neutropénie et/ou thrombopénie
- En urgence : discuter avec l’oncologiste — toujours traitement le plus conservateur possible
- Tout geste sanglant : sous couverture antibiotique, en phase de rémission
Effets Secondaires Buccodentaires
- Mucites
- Anomalies de forme et de nombre des dents chez l’enfant
3. Les Patients sous Bisphosphonates
Avant l’Instauration du Traitement
Pathologies malignes :
- Bilan bucco-dentaire + bilan radiologique complet
- Éliminer tous les foyers infectieux et attendre la cicatrisation osseuse complète (idéalement 120 jours)
Ostéoporose / maladie de Paget :
- Soins dentaires nécessaires sans retarder l’instauration du bisphosphonate chez les patients à risque fracturaire élevé
Pendant le Traitement par Bisphosphonates
Pathologies malignes — suivi tous les 4 mois :
- Anesthésie locale ou locorégionale sans vasoconstricteur
- Traitement antibiotique la veille de l’extraction jusqu’à cicatrisation complète
- Sutures hermétiques, régularisation de la crête alvéolaire
- Éviter les extractions si possible : envisager endodontie (couronne sacrifiée au ras de la gencive)
- Traitements parodontaux chirurgicaux ❌ contre-indiqués
- Implantologie ❌ contre-indiquée (les implants déjà intégrés peuvent être conservés)
Ostéoporose / Paget :
- Bilan bucco-dentaire ≥ 1 fois/an
- Avulsions sous antibiotiques, lambeau d’épaisseur partielle pour préserver la vascularisation
- Implants dentaires non contre-indiqués
Patient Atteint d’Ostéonécrose Avérée
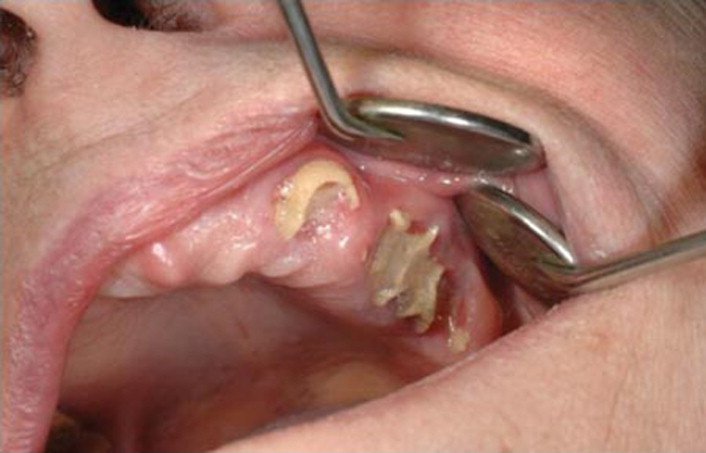
- Adresser obligatoirement à un service hospitalier (chirurgie maxillo-faciale, ORL ou odontologie)
- Dans l’attente : bilan radiologique, éviter tout geste chirurgical, traitement antalgique, hygiène rigoureuse
- Rinçages quotidiens à la chlorhexidine aqueuse 0,1 %
- Informer le médecin prescripteur
Quelle Solution Vous Convient le Mieux ? Tableau Comparatif des Principaux Risques
Ce tableau synthétique vous permet d’identifier rapidement les précautions prioritaires selon le profil du patient.
| Critère | Cardiopathie | Diabète | Hémopathie | Hépatopathie | Insuffisance rénale |
|---|---|---|---|---|---|
| Risque infectieux | Élevé (EI) | Modéré à élevé | Élevé | Élevé | Modéré |
| Risque hémorragique | Élevé (anticoagulants) | Faible | Élevé | Élevé | Modéré |
| Risque syncopal | Élevé | Modéré (hypoglycémie) | Faible | Faible | Faible |
| Vasoconstricteurs | Prudence / CI selon type | Autorisés | Autorisés | Autorisés | Autorisés |
| AINS | ❌ CI | ❌ CI | ❌ CI | ❌ CI | ❌ CI |
| Antibioprophylaxie | Oui (actes invasifs) | Si déséquilibré | Oui (actes invasifs) | Risque viral | Oui |
| Bilan biologique clé | INR, TP | HbA1c, glycémie | TP, plaquettes, TCK | GGT, TP, plaquettes | Créatinine, clairance |
| Contact médecin traitant | Indispensable | Indispensable | Indispensable | Indispensable | Indispensable |
Les Erreurs Fréquentes à Éviter en Odontologie chez le Patient à Risque

Erreur 1 — Ne pas Réaliser l’Interrogatoire Médical Systématique
Pourquoi c’est problématique : Sans interrogatoire rigoureux, les antécédents médicaux du patient restent inconnus. Un patient sous anticoagulants ou porteur d’une cardiopathie valvulaire non identifiée peut subir une complication gravissime (hémorragie incontrôlée, endocardite infectieuse).
Bonne pratique : Utiliser une fiche médicale standardisée à chaque première consultation et à chaque mise à jour. Poser systématiquement les 5 questions clés (infectieux, hémorragique, syncopal, prescription, spécifique).
Erreur 2 — Prescrire des AINS sans Vérifier les Contre-indications
Pourquoi c’est problématique : Les AINS sont contre-indiqués chez les patients sous anticoagulants, les cardiaques, les asthmatiques corticodépendants, les insuffisants rénaux, les hépatopathes et les femmes enceintes (2e et 3e trimestre). Leur prescription inappropriée peut provoquer des saignements majeurs, une crise asthmatique ou une fermeture prématurée du canal artériel.
Bonne pratique : Systématiser la prescription du paracétamol seul (ou en association codéinée si nécessaire) en première intention chez tout patient à profil médical complexe.
Erreur 3 — Oublier l’Antibioprophylaxie avant un Acte Invasif chez un Patient Cardiaques
Pourquoi c’est problématique : Un détartrage, une avulsion ou une chirurgie parodontale sans antibioprophylaxie chez un patient porteur de prothèse valvulaire ou ayant un antécédent d’endocardite peut déclencher une endocardite infectieuse — complication grave avec mortalité significative.
Bonne pratique : Mémoriser la liste des actes invasifs nécessitant une antibioprophylaxie et la posologie standardisée (Amoxicilline 2 g, 1 heure avant l’intervention). Pour les patients allergiques : Clindamycine 600 mg ou Pristinamycine 1000 mg.
Erreur 4 — Utiliser des Vasoconstricteurs chez un Patient Hyperthyroïdien ou Antidépresseur Noradrénergique
Pourquoi c’est problématique : Chez le patient hyperthyroïdien non traité, l’association de vasoconstricteurs peut déclencher une crise thyrotoxique mettant en jeu le pronostic vital. Chez le patient sous antidépresseurs noradrénergiques, l’association avec l’adrénaline peut provoquer une crise hypertensive paroxystique fatale.
Bonne pratique : Systématiquement noter les traitements en cours et vérifier les interactions médicamenteuses avant chaque acte. En cas de doute, utiliser une solution anesthésique sans vasoconstricteur.
Erreur 5 — Réaliser une Avulsion chez un Patient sous Bisphosphonates sans Précautions
Pourquoi c’est problématique : Chez le patient sous bisphosphonates IV (pour pathologie maligne), une avulsion sans précautions peut induire une ostéonécrose de la mâchoire (ONM) — complication douloureuse, chronique et difficile à traiter.
Bonne pratique : Toujours évaluer le type de bisphosphonate (oral vs IV), la dose cumulée et le contexte (pathologie maligne vs ostéoporose). Privilégier les traitements conservateurs ; si l’avulsion est inévitable, l’effectuer sous antibiothérapie, avec lambeau d’épaisseur partielle, et sutures hermétiques.
Erreur 6 — Ne pas Adapter le Moment de l’Intervention chez la Femme Enceinte
Pourquoi c’est problématique : Intervenir au 1er trimestre (organogenèse) augmente le risque de malformations fœtales liées aux médicaments ou au stress. Le 3e trimestre expose à des complications comme l’accouchement prématuré.
Bonne pratique : Réserver le 2e trimestre (4e au 7e mois) pour les soins programmés. Limiter les actes aux urgences absolues en début et en fin de grossesse. Toujours utiliser un tablier plombé si une radiographie est inévitable.
Cas Cliniques Commentés
Cas Clinique 1 — Patient Cardiaque Porteur d’une Prothèse Valvulaire
Présentation du patient : Mr A., 62 ans, se présente pour une avulsion de la 46 présentant une lésion carieuse délabrante et une mobilité de grade II. Il est porteur d’une prothèse valvulaire mitrale mécanique depuis 3 ans. Son cardiologue lui a prescrit de la Warfarine. Dernier INR : 2,7.
Problématique identifiée : Double risque — infectieux (EI) et hémorragique (anticoagulation). L’avulsion est un acte invasif à bactériémie certaine. L’INR est dans la zone thérapeutique, mais le risque hémorragique peropératoire est réel.
Prise en charge :
- Contact avec le cardiologue pour avis sur l’INR cible et la nécessité ou non de modifier le traitement anticoagulant
- Antibioprophylaxie : Amoxicilline 2 g per os, 1 heure avant l’avulsion
- Anesthésie locale stricte, sans injection intra-ligamentaire
- Avulsion atraumatique avec sutures hermétiques et pose d’un agent hémostatique résorbable
- AINS proscrits — prescription de paracétamol
- Consignes post-opératoires détaillées ; consultation de contrôle à J3
Évolution attendue : En l’absence de complication infectieuse, cicatrisation normale sous surveillance étroite. Le patient est informé de contacter immédiatement en cas de fièvre ou symptômes évocateurs d’endocardite.
Point pédagogique clé : Ne jamais prescrire d’AINS chez un patient sous AVK. L’antibioprophylaxie est non négociable pour tous les actes invasifs chez les porteurs de prothèse valvulaire.
Cas Clinique 2 — Patiente Diabétique en Déséquilibre Glycémique
Présentation de la patiente : Mme B., 48 ans, se présente en urgence pour une douleur intense en rapport avec une cellulite sous-mandibulaire droite d’origine dentaire (47 avec nécrose pulpaire et parodontite apicale). Elle est diabétique de type 2 depuis 10 ans, sous metformine + insuline. HbA1c mesurée la semaine précédente : 9,2 %.
Problématique identifiée : Patient à risque infectieux élevé (diabète non équilibré + foyer infectieux actif). HbA1c > 8 % = mauvais contrôle glycémique → retard de cicatrisation et réponse immunitaire altérée. La cellulite peut évoluer vers des formes graves.
Prise en charge :
- Contact immédiat avec le médecin traitant ou l’endocrinologue pour optimisation de l’équilibre glycémique
- Traitement de la cellulite en urgence : drainage chirurgical si besoin, antibiothérapie (pénicilline + métronidazole, durée prolongée à 10 jours)
- Soins réalisés le matin, patient ayant pris son repas
- Glycémie capillaire contrôlée au fauteuil avant l’acte
- Orientation vers un service hospitalier si la cellulite s’aggrave rapidement
Évolution attendue : Sous antibiothérapie adaptée et avec un meilleur équilibre glycémique, régression progressive du foyer infectieux. La décision d’extraire ou de traiter la dent est prise une fois l’infection contrôlée.
Point pédagogique clé : Un diabète déséquilibré contre-indique toute chirurgie élective non urgente. L’antibioprophylaxie doit être systématique et prolongée. La surveillance postopératoire est renforcée.
Cas Clinique 3 — Patient Épileptique avec Crise au Fauteuil
Présentation du patient : Mr C., 28 ans, étudiant, consulte pour des soins conservateurs sur la 21. Il est suivi pour une épilepsie traitée par Carbamazépine (Tégrétol®). Il n’a pas mentionné son épilepsie lors de la première consultation. Lors du soin, sous éclairage de la lampe opératoire avec stimulations lumineuses intermittentes lors des réglages, il présente soudainement des convulsions tonico-cloniques généralisées.
Problématique identifiée : Crise épileptique déclenchée par les stimulations lumineuses — facteur déclenchant connu non anticipé. Le patient n’avait pas déclaré sa pathologie.
Prise en charge durant la crise :
- Arrêt immédiat de tous les soins
- Retrait des instruments de la bouche (porte-empreinte, digue, etc.)
- Ne pas contenir le patient ni tenter d’introduire un objet dans la bouche
- Protection du patient contre les traumatismes (coussins, couvertures)
- Surveillance du temps de la crise (chrono)
Prise en charge après la crise :
- Position latérale de sécurité
- Oxygénation : 10 l/min
- Appel du SAMU
- Si 2e crise : diazépam 10 mg IM
Évolution attendue : Crise isolée résolue spontanément en moins de 5 minutes. Récupération progressive après la crise. Le patient est pris en charge médicalement.
Point pédagogique clé : L’interrogatoire médical doit être renouvelé et approfondi. La gestion de la lumière (éviter les stimulations intermittentes) est une précaution essentielle chez l’épileptique. De plus, la Carbamazépine contre-indique les macrolides en cas d’antibiothérapie nécessaire.
Foire Aux Questions (FAQ)

1. Quand faut-il absolument contacter le médecin traitant avant un acte dentaire ?
Il faut contacter le médecin traitant avant tout acte susceptible d’aggraver l’état de santé général, notamment : chez le patient cardiaque (cardiopathie valvulaire, antécédent d’IDM, troubles du rythme), le patient sous anticoagulants (AVK, héparine), le patient diabétique mal équilibré, le patient sous bisphosphonates IV, et tout patient dont la pathologie peut interagir avec les actes ou médicaments prévus. En pratique, pour tout patient ASA 3 ou au-delà, le contact est indispensable.
2. L’anesthésie avec vasoconstricteur est-elle toujours contre-indiquée chez le patient cardiaque ?
Non, pas systématiquement. Les vasoconstricteurs sont contre-indiqués en cas d’hyperthyroïdie non traitée (crise thyrotoxique), d’anesthésie intra-ligamentaire chez le cardiaque, et chez le patient sous antidépresseurs noradrénergiques. Chez le diabétique, le rénal chronique, l’hypertension artérielle contrôlée ou l’épileptique, ils sont en général autorisés en dose raisonnée (≤ 4 carpules) et après aspiration préalable.
3. Comment évaluer l’équilibre glycémique d’un patient diabétique avant un acte dentaire ?
L’outil de référence est l’HbA1c (hémoglobine glyquée), qui reflète l’équilibre glycémique des 2 à 3 mois précédents. Un taux < 6,5 % indique un bon contrôle (risque faible) ; entre 6,6 et 8 % correspond à un risque modéré ; au-delà de 8 %, le contrôle est insuffisant et une antibioprophylaxie est recommandée avant tout acte invasif. La glycémie capillaire au fauteuil permet aussi d’évaluer le risque d’hypoglycémie en peropératoire.
4. Quels sont les actes dentaires qui nécessitent obligatoirement une antibioprophylaxie chez le patient à risque infectieux cardiaque ?
Les actes invasifs requièrent une antibioprophylaxie chez les patients à cardiopathie à haut risque ou à risque modéré : avulsions dentaires, chirurgie osseuse et parodontale, détartrage avec sondage, mise en place de bagues orthodontiques, biopsie des glandes salivaires, freinectomie. Les actes non invasifs (fluorures, scellements, restaurations sur dents pulpées, anesthésie locale non intra-ligamentaire) ne la nécessitent pas.
5. Peut-on réaliser des soins dentaires chez une femme enceinte et à quel trimestre ?
Oui, les soins dentaires sont possibles et souvent nécessaires pendant la grossesse. Le 2e trimestre (4e au 7e mois) est la période idéale. Au 1er trimestre, seules les urgences sont traitées (organogenèse en cours). Au 3e trimestre, on se limite également aux urgences, avec des séances courtes en position semi-assise. L’anesthésie locale est autorisée (Articaïne de préférence). Le paracétamol est l’antalgique de choix. Les tétracyclines et les AINS (surtout au 2e et 3e trimestre) sont formellement proscrits.
6. Comment prendre en charge un patient sous anticoagulants (AVK) qui nécessite une extraction dentaire ?
La conduite à tenir repose sur l’évaluation de l’INR. Si l’INR est ≤ 3, l’extraction peut être réalisée en ambulatoire sans modification du traitement anticoagulant, avec des mesures locales d’hémostase (sutures, agents hémostatiques résorbables, compresse). Si l’INR > 3, contacter le médecin traitant ou le cardiologue pour réévaluation. Les AINS et l’aspirine sont absolument proscrits. L’anesthésie locorégionale (tronculaire à l’épine de Spix) est contre-indiquée.
7. Quelles sont les principales précautions à prendre chez un patient sous bisphosphonates avant une extraction dentaire ?
Distinguer le type de bisphosphonate : oral (risque plus faible) vs IV pour pathologies malignes (risque élevé). Pour le patient sous bisphosphonate IV : examen bucco-dentaire tous les 4 mois, actes le moins agressifs possible, anesthésie locale sans vasoconstricteur, antibiothérapie la veille jusqu’à cicatrisation complète, sutures hermétiques, lambeau d’épaisseur partielle. Éviter autant que possible les avulsions et l’implantologie. Informer toujours le patient du risque d’ostéonécrose.
8. Comment gérer un malaise hypoglycémique au fauteuil dentaire ?
Tout d’abord, reconnaître les signes : sudations, tremblements, asthénie, troubles de la conscience, tachycardie. Installer le patient en décubitus latéral de sécurité et libérer les voies aériennes. Si le patient est conscient : resucrage oral immédiat (2 à 4 morceaux de sucre ou boisson sucrée) puis sucres lents (pain, biscuit). Si le patient est non conscient : sérum glucosé IV 20 à 40 ml. En cas d’agitation intense : glucagon 1 mg SC ou IM. Après l’épisode : ne pas reprendre les soins ; réévaluer les doses d’insuline et les modalités d’alimentation avec le médecin traitant.
Conclusion : Ce que Doit Maîtriser Tout Chirurgien-Dentiste
La prise en charge des patients à risque est un pilier fondamental de la pratique odontologique. Elle ne peut s’improviser : elle repose sur une démarche systématique, une mise à jour continue des connaissances et une collaboration étroite avec les médecins traitants.
En résumé, tout chirurgien-dentiste doit :
- Connaître et maîtriser toutes les conduites à tenir devant tout patient présentant une maladie à risque
- Se protéger (et protéger ses patients) en respectant les règles universelles d’asepsie
- Être en étroite collaboration avec le médecin traitant via la fiche navette
- Être au courant de toute éventuelle interaction médicamenteuse
Pour approfondir ces notions, les étudiants peuvent s’appuyer sur des ouvrages de référence comme le Guide clinique d’odontologie
Les Annales corrigées de l’internat en odontologie 2022-2024 qui offrent une approche clinique par la preuve, indispensable pour l’exercice moderne.
Ressources Complémentaires
- Plateforme QCM Médecine Dentaire → RésiDentaire™ — Pour s’entraîner aux QCM d’internat sur ce thème et bien d’autres
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus, et cela m’aide à financer ce site.

Leave a Reply