Le Desmodonte (Ligament Alvéolo-Dentaire) : Anatomie, Histologie et Physiologie
Mots-clés : desmodonte, ligament alvéolo-dentaire, espace periodontal, fibres de Sharpey, parodonte, parodontologie, histologie dentaire, fibroblastes, fibres de collagène, proprioception dentaire
Introduction : Pourquoi le Desmodonte est-il indispensable à la dent ?
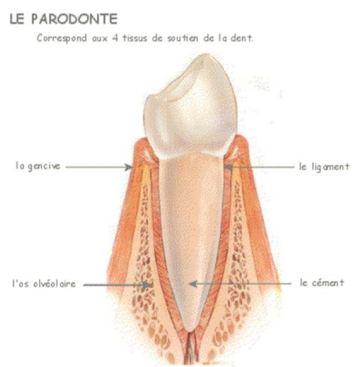
Le parodonte — du grec para (à côté) et odous (dent) — désigne l’ensemble des structures de soutien de la dent. Il comprend quatre composants majeurs : le cément et l’os alvéolaire (tissus minéralisés), ainsi que la gencive et le desmodonte (tissus non minéralisés).
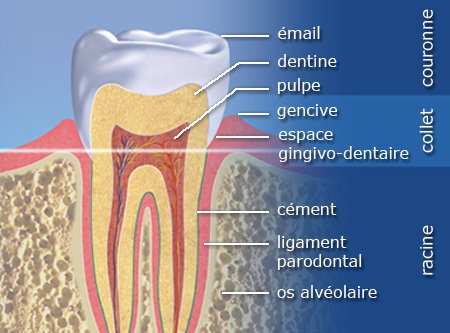
Parmi ces quatre structures, le desmodonte occupe une place particulièrement stratégique. Véritable interface biologique active, il assure à la fois la suspension de la dent dans son alvéole, l’amortissement des forces masticatoires et la transmission des informations sensorielles. Sans lui, la dent serait rigidement ankylosée à l’os — incapable d’absorber le moindre choc.
Pour les étudiants en chirurgie dentaire, maîtriser le desmodonte, c’est comprendre les bases de la mobilité dentaire physiologique, des mécanismes orthodontiques, mais aussi des pathologies parodontales comme la parodontite. Ce guide vous propose une révision complète et structurée, des bases embryologiques à la physiologie en passant par l’histologie fine.
Ressource complémentaire : Pour approfondir vos connaissances et vous préparer à l’internat, le Référentiel internat en parodontologie est un ouvrage de référence incontournable.
Pour des exercices QCM interactifs, la plateforme ResiDentaire™ propose également des modules dédiés à la parodontologie.
1. Définition du Desmodonte
Le terme Desmodonte est d’origine grecque : Desmos (lien, ligament) et Odus / Odontus (dent). Il désigne littéralement le « ligament de la dent ».
Le desmodonte est un appareil conjonctif richement vascularisé et innervé, situé dans l’espace periodontal. Il s’étend entre deux surfaces minéralisées :
- La surface radiculaire recouverte de cément
- La paroi interne de l’alvéole dentaire (os alvéolaire)
Il s’ancre à ces deux structures via les fibres de Sharpey, faisceaux de collagène qui pénètrent directement dans le cément et la lamina dura osseuse. Cette architecture lui confère une solidité remarquable tout en maintenant une certaine souplesse fonctionnelle.
2. Desmodontogénèse : Formation du Ligament Parodontal
2.1. Origine embryologique
Le ligament alvéolo-dentaire et la racine se développent à partir du sac folliculaire (ou follicule dentaire), structure mésenchymateuse entourant le germe dentaire. Cette formation est intimement couplée à deux processus :
- Le développement radiculaire (édification de la racine)
- L’éruption dentaire
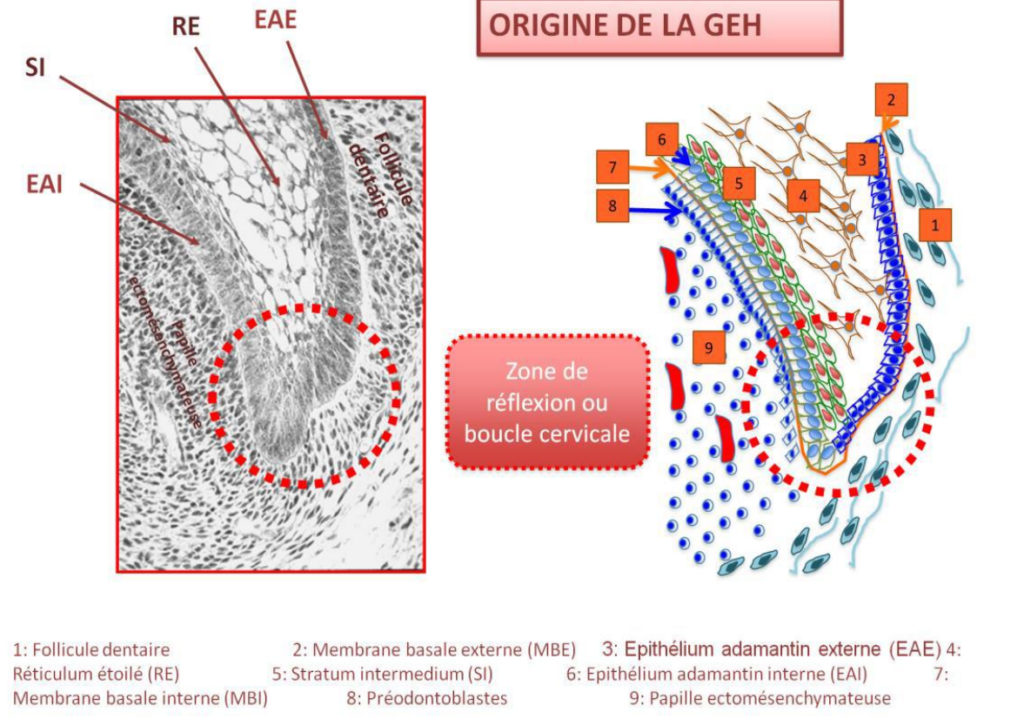
2.2. Mécanisme de formation
Au cours de l’édification radiculaire, les cellules mésenchymateuses de la couche moyenne du sac folliculaire se différencient en fibroblastes. Ces fibroblastes élaborent alors du collagène sous forme de fibrilles qui se mettent en place progressivement, en synchronie avec :
- La cémentogenèse (formation du cément radiculaire)
- L’ostéogenèse (formation de l’os alvéolaire)
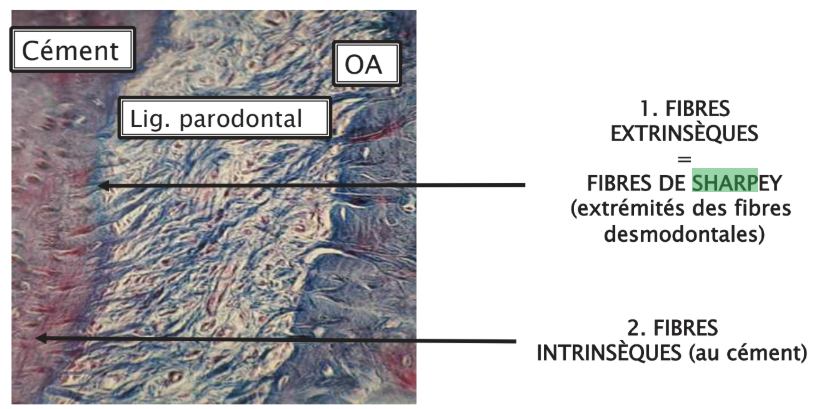
Les fibres de collagène nouvellement synthétisées se lient aux fibres de Sharpey, qui s’insèrent d’un côté dans l’os alvéolaire et de l’autre dans le cément. Ce processus d’ancrage bilatéral confère au desmodonte sa résistance aux forces de traction et d’arrachement.
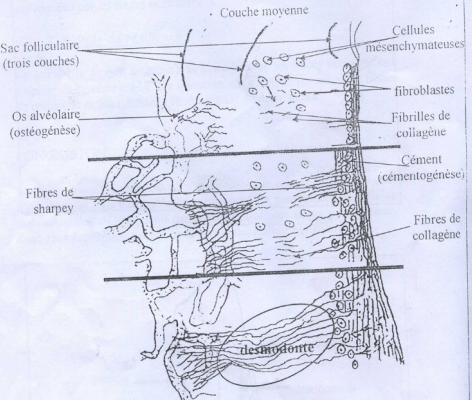
Point clé pour l’examen : La desmodontogénèse est donc un processus parallèle à la formation radiculaire. Toute perturbation de l’édification radiculaire (ex. : traumatisme, infection) peut impacter la qualité du desmodonte formé.
3. Anatomie du Desmodonte
3.1. Localisation et limites
Le desmodonte occupe l’espace periodontal, situé entre :
- La surface radiculaire (cément)
- La paroi alvéolaire interne (lamina dura)
Il communique avec deux structures voisines :
- La pulpe dentaire, via le foramen apical
- L’os alvéolaire, via les canaux vasculaires de Volkmann
3.2. Forme et dimensions : l’espace en sablier
Sur une coupe longitudinale, l’espace periodontal présente un rétrécissement au niveau du tiers médian de la racine, lui conférant une forme caractéristique en sablier.
Ce rétrécissement correspond à l’hypomochlion — le centre de rotation de la dent lors des mouvements orthodontiques. C’est une notion fondamentale en biomécanique orthodontique.
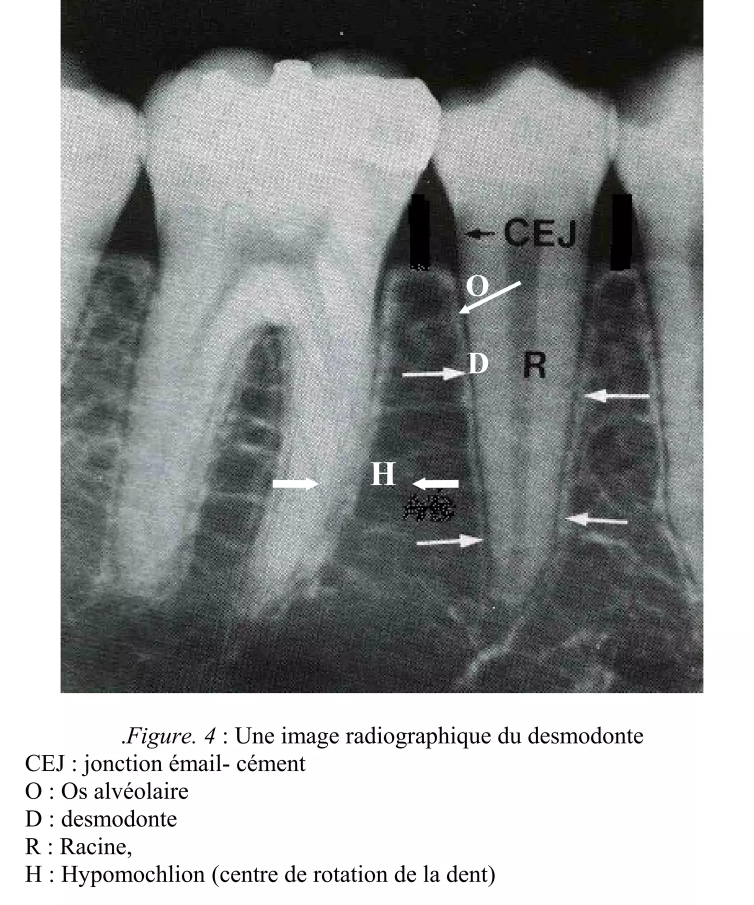
3.3. Largeur de l’espace periodontal
La largeur du desmodonte est variable et dépend de plusieurs facteurs :
Facteur âge :
| Âge | Largeur moyenne |
|---|---|
| 16 ans | 0,25 mm |
| 50 ans | 0,18 mm |
| 70 ans | 0,15 mm |
La diminution progressive avec l’âge reflète un remodelage tissulaire lié à la réduction des sollicitations fonctionnelles et aux modifications métaboliques.
Facteur fonctionnel :
- La largeur diminue sur une dent incluse ou afonctionnelle (absence de stimulation mécanique)
- La largeur augmente en cas d’augmentation des sollicitations mécaniques (parafonctions, bruxisme)
- En cas d’ankylose, l’espace periodontal disparaît totalement (fusion dento-osseuse)
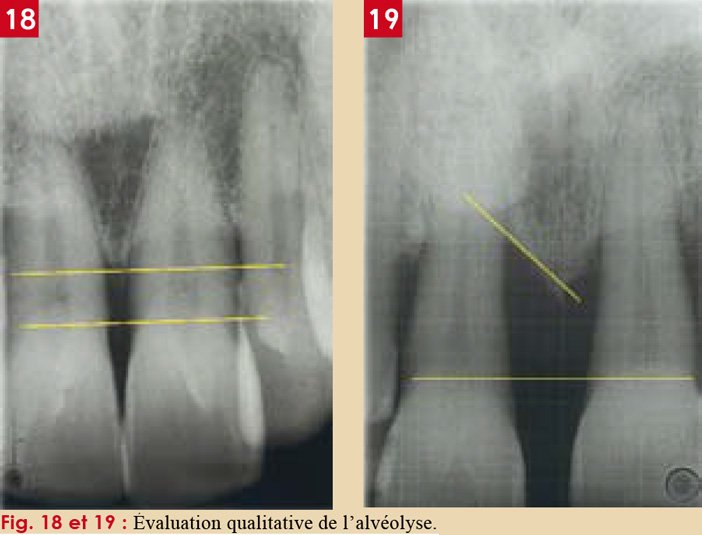
3.4. Aspect radiographique
À la radiographie conventionnelle, le desmodonte se visualise comme une ligne radioclaire fine et régulière séparant :
- La surface radiculaire (radiopaque)
- La lamina dura (ligne radiodense longeant l’alvéole)
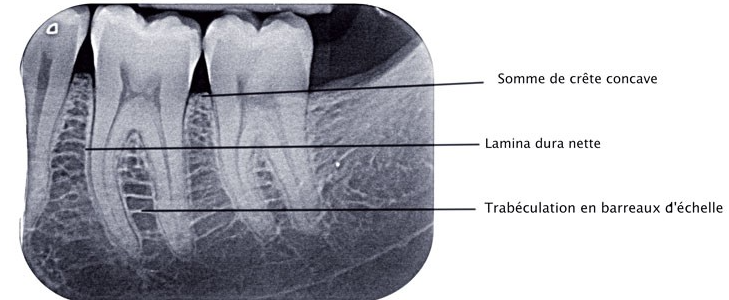
Selon PRICHAUD, une image d’épaisseur régulière est un signe de normalité. À l’inverse :
- Un élargissement de l’espace desmodontal évoque une surcharge occlusale, un traumatisme ou une parodontite apicale
- L’absence de l’espace desmodontal signe l’ankylose dento-alvéolaire
4. Histologie du Desmodonte
Comme tous les tissus conjonctifs fibreux, le desmodonte est composé de quatre éléments principaux :
- La substance fondamentale
- Les cellules
- Les fibres
- Les éléments vasculaires et nerveux
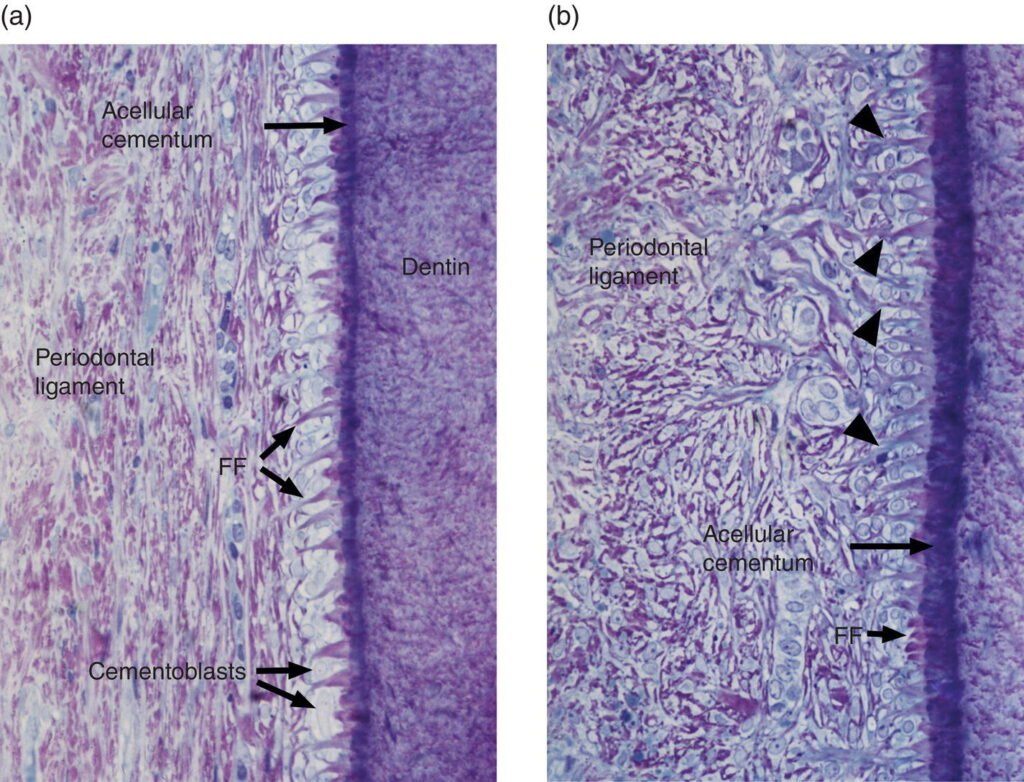
4.1. La Substance Fondamentale
Le volume de la substance fondamentale est particulièrement important dans le ligament parodontal. C’est un gel polysaccharidique à état colloïdal et visqueux, dont les constituants principaux sont :
- Les protéoglycanes (chondroïtine sulfate, dermatane sulfate)
- Les glycoprotéines (fibronectine, ténascine)
- L’acide hyaluronique
Rôles de la substance fondamentale :
- Amortissement des forces de pression grâce à sa viscosité (rôle hydraulique)
- Protection des cellules contre les contraintes mécaniques
- Régulation des échanges nutritifs entre les cellules et la microcirculation
4.2. Les Cellules du Desmodonte
4.2.1. Cellules épithéliales : Débris de Malassez
Ces cellules proviennent de la fragmentation de la gaine épithéliale de Hertwig lors du développement radiculaire. Appelées débris épithéliaux de Malassez, elles se localisent :
- À proximité du cément
- Principalement au niveau du tiers apical de la racine
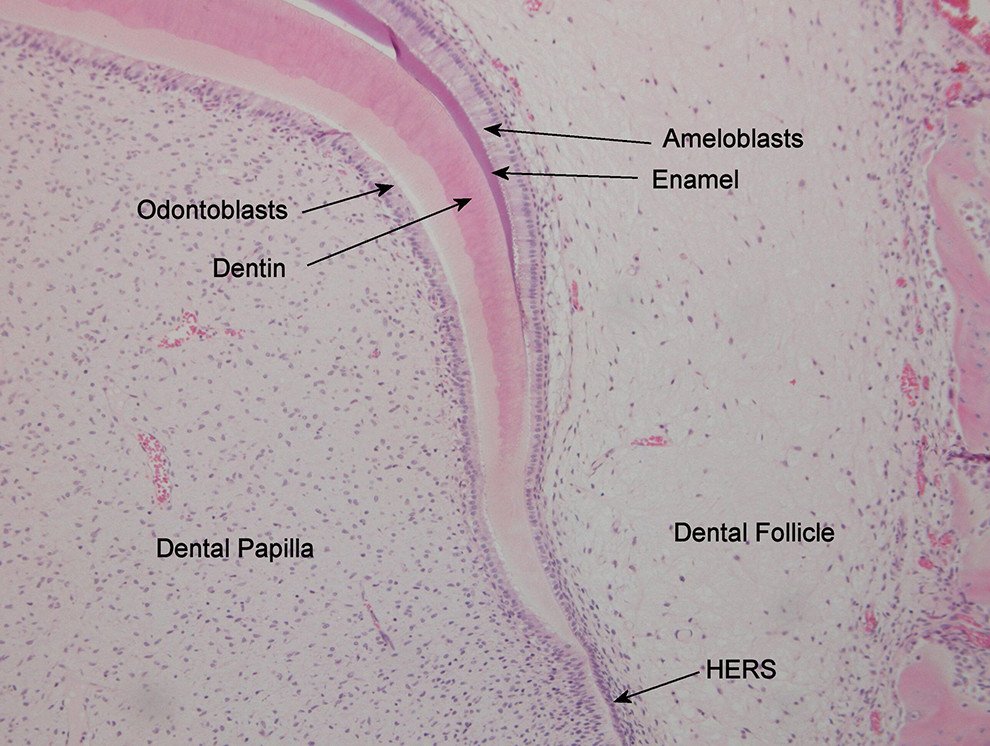
Signification pathologique importante :
- En conditions normales, elles sont quiescentes et leur rôle physiologique reste débattu
- En conditions pathologiques (infection pulpaire, parodontite), elles peuvent proliférer et former l’enveloppe épithéliale des kystes radiculaires
- Elles peuvent également se calcifier et donner naissance à des cémenticules
4.2.2. Cellules Conjonctives
a) Les fibroblastes — cellules maîtresses du desmodonte
Ce sont les cellules les plus abondantes du ligament parodontal. Leur polyvalence fonctionnelle est remarquable :
- Synthèse des macromolécules de la substance fondamentale
- Sécrétion du procollagène (précurseur du collagène)
- Formation et organisation des fibres de collagène
- Activité de dégradation : phagocytose et dégradation intracellulaire des fibres collagènes usées (assurant le turn-over)
b) Les cellules osseuses
- Ostéoblastes : cellules cubiques actives impliquées dans l’ostéogenèse de la paroi alvéolaire ; se trouvent au voisinage des vaisseaux
- Ostéocytes : formes quiescentes d’ostéoblastes incorporés dans des lacunes osseuses (ostéoplastes)
- Ostéoclastes : cellules géantes polynuclées responsables de la résorption osseuse par sécrétion d’enzymes protéolytiques
4.2.3. Cellules de Défense
- Macrophages : cellules phagocytaires qui éliminent les débris cellulaires et bactériens
- Mastocytes : interviennent dans les mécanismes inflammatoires et cicatriciels (libération d’histamine, de prostaglandines)
- Polynucléaires, lymphocytes et plasmocytes : pratiquement absents dans un desmodonte sain ; leur présence témoigne d’une réaction inflammatoire (parodontite, abcès)
4.3. Les Fibres du Desmodonte
4.3.1. Fibres de Collagène — La charpente principale
Elles représentent la majeure partie du ligament :
- 80 % de collagène de type I (résistance à la traction)
- 20 % de collagène de type III (flexibilité)
- Traces de type V (impliqué dans la régénération et la cicatrisation)
Toutes sont synthétisées par les fibroblastes.
a) Fibres alvéolo-dentaires
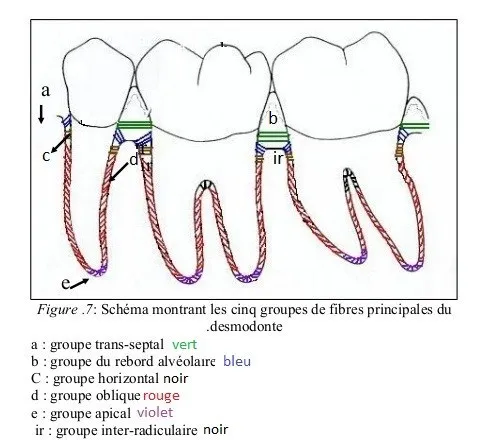
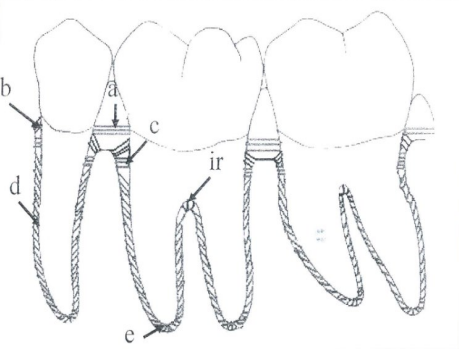
Ce sont les fibres fonctionnelles majeures du parodonte, classées en cinq groupes selon leur topographie et orientation :
Trois groupes principaux :
- Fibres horizontales — perpendiculaires à l’axe dentaire, résistent aux mouvements latéraux
- Fibres obliques — orientation apicale, groupe le plus nombreux, résistent aux forces masticatoires axiales
- Fibres apicales — irradient depuis l’apex, résistent à la luxation et protègent le paquet vasculo-nerveux
Deux groupes annexes : 4. Fibres de la crête alvéolaire — obliques, de la crête au cément cervical, stabilisent la dent 5. Fibres inter-radiculaires — spécifiques aux dents pluriradiculées (molaires, prémolaires), résistent aux rotations et versions
b) Fibres du ligament gingival
Situées dans la lamina propria de la gencive libre et attachée, elles comprennent également cinq groupes :
- Fibres cémentogingivales — les plus nombreuses, du cément à la gencive libre
- Fibres alvéolo-gingivales — de la crête alvéolaire à la gencive
- Fibres circulaires — anneau autour du collet, sans ancrage dans les tissus durs
- Fibres transseptales — s’étendent du cément cervical d’une dent à celui de la dent adjacente, passant au-dessus de la crête alvéolaire (concernent toutes les dents d’une même arcade)
- Fibres semi-circulaires et transgingivales
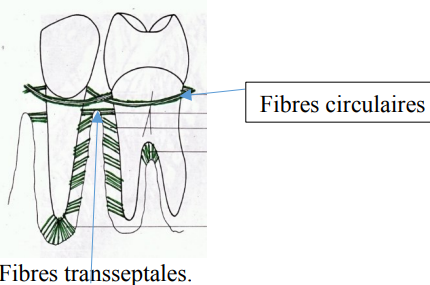
Note : Le renouvellement (turn-over) des fibres transseptales est moins rapide que dans le ligament proprement dit. Elles jouent un rôle important dans la stabilisation interproximale et expliquent certaines récidives de malocclusion post-orthodontique.
4.3.2. Fibres de Réticuline
Forme immature du collagène (également synthétisées par les fibroblastes). Ce sont des fibrilles collagènes lâches qui :
- S’entrecroisent avec les fibres principales
- Servent de support structurel aux nerfs et vaisseaux sanguins
4.3.3. Fibres Élastiques
Leur présence est limitée aux parois vasculaires dans le ligament parodontal, contrairement à d’autres tissus conjonctifs. Elles participent à l’élasticité des vaisseaux.
4.3.4. Fibres Oxytalanes
Variante des fibres élastiques immatures, constituées de fibrilles de 5 à 15 µm de diamètre. Leurs caractéristiques :
- Disposées parallèlement à l’axe de la dent
- Perpendiculaires aux fibres de collagène
- Probablement impliquées dans la régulation vasculaire et la proprioception
5. Vascularisation du Desmodonte
L’irrigation du desmodonte provient des artères dentaires supérieure et inférieure, branches de l’artère maxillaire (elle-même branche de la carotide externe).

5.1. Au maxillaire
- Branche labiale supérieure de l’artère palatine antérieure
5.2. À la mandibule
- Branche sublinguale de l’artère linguale
- Artère mentonnière
- Artère labiale inférieure, massétérine et buccale
5.3. Voies d’accès vasculaire
Ces artères atteignent le desmodonte par trois voies :
- Voie apicale — par le foramen apical, depuis les artères dentaires
- Voie trans-alvéolaire — par les canaux de Volkmann (perforations de la lamina dura)
- Voie gingivale — depuis le plexus gingival supracrestal
5.4. Drainage Veineux
Le drainage veineux s’effectue vers la portion apicale du ligament, où existe un riche plexus veineux. Le sang rejoint ensuite :
- Les grosses veines des septa interalvéolaires et inter-radiculaires
- Les veines alvéolaires inférieures → veine faciale et plexus veineux ptérygoïdien
5.5. Système Lymphatique
La lymphe des tissus parodontaux est drainée vers les ganglions :
- Sous-maxillaires
- Sous-mentaux
- Cervicaux profonds
6. Innervation du Desmodonte
L’innervation est assurée par le nerf trijumeau (V), via :
- Les nerfs dentaires inférieurs (V3 — nerf mandibulaire)
- Les nerfs dentaires supérieurs (V2 — nerf maxillaire)
Le desmodonte est doté d’une double sensibilité :
6.1. Sensibilité douloureuse et tactile
Via des terminaisons libres, cette sensibilité permet de détecter une pression excessive, une inflammation ou une douleur desmodontale caractéristique.
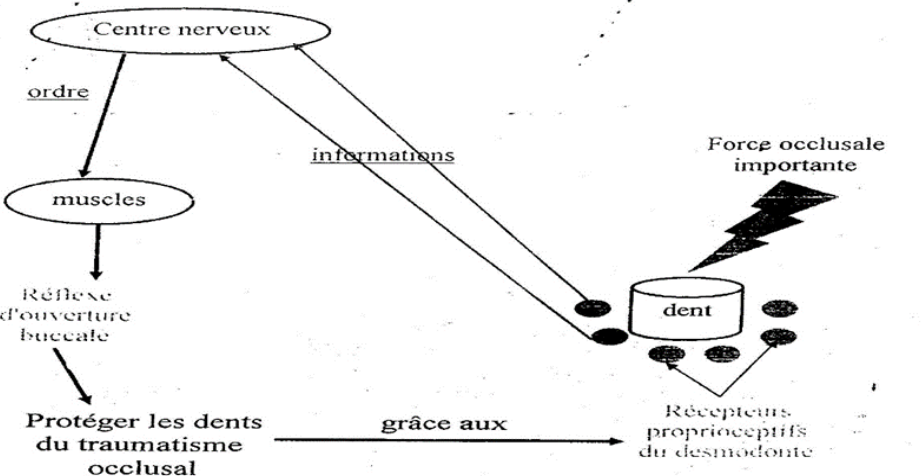
6.2. Sensibilité proprioceptive
Le desmodonte contient des récepteurs sensoriels (corpuscules de Ruffini, corpuscules de Meissner) qui fournissent des informations précises sur :
- Les mouvements et la position des dents
- L’intensité et la direction des forces occlusales
Cette proprioception est fondamentale dans la régulation neuromusculaire de la mastication. Elle permet des réflexes d’ouverture immédiats lors d’une surpression soudaine, protégeant ainsi les structures parodontales.
Point clé : Cette proprioception explique la sensation de « dent lourde » ressentie lors d’un abcès desmodontal (œdème augmentant la pression dans l’espace periodontal) ou la gêne à l’occlusion après une restauration trop haute.
7. Physiologie du Desmodonte : Les 8 Rôles Essentiels
7.1. Rôle de Suspension et de Maintien de la Dent
Les fibres desmodontales, organisées en cinq groupes, constituent un système ligamentaire tridimensionnel :
- Fibres crestales → stabilité globale, résistance aux forces latérales
- Fibres horizontales → prévention des mouvements latéraux purs
- Fibres obliques → résistance aux forces axiales (principales forces masticatoires)
- Fibres apicales → résistance à la luxation et protection du paquet vasculo-nerveux pulpaire
- Fibres inter-radiculaires (dents pluriradiculées) → résistance aux versions, rotations et luxations
7.2. Rôle d’Amortissement des Forces Occlusales
Grâce à ses fibres — notamment les fibres obliques (les plus sollicitées lors de la mastication) — le desmodonte :
- Absorbe les forces occlusales
- Les convertit en forces de tension transmises à l’os alvéolaire
Ce mécanisme de conversion compression → tension est fondamental : l’os alvéolaire répond mieux aux forces de tension qu’aux forces de compression directe. C’est le principe biomécanique exploité en orthodontie.

7.3. Rôle Organogénétique et de Réparation Tissulaire
Les cellules précurseurs du desmodonte (cellules mésenchymateuses indifférenciées) peuvent se différencier en :
- Fibroblastes → synthèse des fibres de collagène
- Cémentoblastes / cémentocytes → production de cément réparateur
- Ostéoblastes / ostéocytes → formation d’os alvéolaire néoformé
Ce potentiel est exploité en parodontologie régénératrice (greffe osseuse, régénération tissulaire guidée — RTG).
7.4. Rôle de Nutrition
Le réseau vasculaire et lymphatique du desmodonte assure la nutrition des tissus avasculaires adjacents :
- Le cément (avasculaire)
- L’os alvéolaire cortical (lamina dura)
- La gencive environnante
7.5. Rôle de Protection
Le desmodonte constitue une enveloppe visco-élastique qui protège les vaisseaux sanguins et les nerfs des blessures causées par les forces occlusales. La substance fondamentale (gel polysaccharidique) joue ici un rôle d’amortisseur hydraulique.
7.6. Rôle dans la Perception Sensorielle
La sensibilité proprioceptive et tactile permet de :
- Détecter et localiser les forces externes sur chaque dent
- Déclencher des réflexes d’ouverture (réflexe d’évitement) dès la détection d’une pression excessive
- Réguler finement la force musculaire masticatoire
7.7. Rôle Immunitaire
Le desmodonte participe à l’immunité du parodonte via :
- Les macrophages (phagocytose des pathogènes)
- Les mastocytes (inflammation et cicatrisation)
- Les polynucléaires, lymphocytes et plasmocytes (mobilisés lors de l’inflammation desmodontale)
Ces cellules constituent une première ligne de défense contre la progression bactérienne en profondeur.
7.8. Turn-Over du Desmodonte
L’homéostasie du desmodonte est maintenue par un renouvellement permanent (turn-over) remarquablement rapide :
- 5 fois plus rapide que dans le tissu conjonctif gingival
- 15 fois plus rapide que dans les tissus du derme
Ce turn-over élevé explique :
- La cicatrisation rapide du parodonte après chirurgie
- La réponse orthodontique : les fibres se remodèlent relativement vite en réponse aux forces appliquées
- La sensibilité au tabac et aux maladies systémiques : toute perturbation métabolique ralentit ce turn-over et fragilise le parodonte
Quelle Fibre Pour Quel Rôle ? Tableau Comparatif des Fibres Alvéolo-Dentaires
Pour mieux visualiser l’organisation fonctionnelle des fibres du desmodonte, ce tableau récapitule leurs caractéristiques essentielles — indispensable pour les révisions de parodontologie.
| Groupe de fibres | Localisation | Orientation | Force résistée | Importance clinique |
|---|---|---|---|---|
| Fibres de la crête alvéolaire | Cervical | Oblique apicale | Forces latérales | Premières atteintes en parodontite |
| Fibres horizontales | 1/3 cervical | Perpendiculaires à l’axe | Mouvements latéraux | Stabilisation bucco-linguale |
| Fibres obliques | 1/3 médian et apical | Obliques (os → apex) | Forces axiales (masticatoires) | Groupe le plus nombreux et fonctionnel |
| Fibres apicales | Apex | Radiaires depuis l’apex | Forces de luxation | Protège le paquet vasculo-nerveux |
| Fibres inter-radiculaires | Furcation (dents pluriradiculées) | Horizontales et obliques | Rotations, versions, luxation | Spécifique molaires/prémolaires |
Erreurs Fréquentes à Éviter en Parodontologie Clinique
1. Confondre mobilité physiologique et pathologique
L’erreur : Interpréter toute mobilité dentaire comme un signe de parodontite évoluée.
Pourquoi c’est problématique : Une mobilité de degré I est physiologique et liée à la souplesse normale du desmodonte. La sur-diagnostic entraîne des traitements inutiles et anxiogènes pour le patient.
La bonne pratique : Utiliser le test de Periotest ou la mobilité au miroir et systématiquement corréler avec le sondage parodontal et la radiographie. Une mobilité augmentée sans perte osseuse évoque une surcharge occlusale plutôt qu’une parodontite.
2. Négliger la radiographie dans l’évaluation de l’espace desmodontal
L’erreur : Se fier uniquement à l’examen clinique sans bilan radiographique.
Pourquoi c’est problématique : Un élargissement de l’espace desmodontal invisible cliniquement peut être la première signature radiographique d’une surcharge occlusale, d’une parodontite apicale débutante ou d’un kyste périapical.
La bonne pratique : Toujours réaliser des clichés rétroalvéolaires (ou panoramique de débrouillage) et analyser la régularité de la lamina dura. Un espace irrégulier ou élargi impose une investigation approfondie.
3. Oublier les débris de Malassez dans le diagnostic différentiel des kystes
L’erreur : Ne pas évoquer les débris épithéliaux de Malassez comme origine possible d’une lésion kystique périapicale.
Pourquoi c’est problématique : Un kyste radiculaire diagnostiqué tardivement peut s’étendre considérablement, compromettant les dents adjacentes et l’os alvéolaire environnant.
La bonne pratique : Devant toute lésion radioclaire périapicale > 5 mm, évoquer le kyste radiculaire dans le diagnostic différentiel et traiter la cause (retraitement canalaire ou chirurgie apicale).
4. Sous-estimer l’impact de l’âge sur la résistance du desmodonte
L’erreur : Appliquer les mêmes protocoles orthodontiques ou prothétiques chez un sujet jeune et un sujet âgé sans adaptation.
Pourquoi c’est problématique : Avec l’âge, la largeur du desmodonte diminue (de 0,25 mm à 16 ans à 0,15 mm à 70 ans), le turn-over ralentit et la capacité de réparation tissulaire diminue. Des forces orthodontiques inadaptées peuvent entraîner des résorptions radiculaires irréversibles.
La bonne pratique : Adapter les forces orthodontiques à l’âge du patient, privilégier des forces légères et discontinues chez le sujet âgé, et augmenter les délais de remodelage.
5. Ignorer la proprioception dans l’ajustement occlusal
L’erreur : Terminer une restauration prothétique ou une obturation sans vérifier l’occlusion en position d’intercuspidie maximale et en mouvements fonctionnels.
Pourquoi c’est problématique : Même une restauration 0,1 mm trop haute génère une hyperpression desmodontale perçue par les propriocepteurs. Le patient décrit sa dent comme « trop haute », avec douleur à la pression et, si non corrigé, une inflammation desmodontale (desmodontite traumatique).
La bonne pratique : Systématiser l’utilisation du papier d’occlusion en statique et en dynamique, et ne libérer le patient qu’après vérification complète.
6. Confondre ankylose et ankyloses fonctionnelles
L’erreur : Ne pas diagnostiquer une ankylose dento-alvéolaire débutante, notamment chez l’enfant ou l’adolescent.
Pourquoi c’est problématique : Une dent ankylosée reste en position alors que les dents voisines continuent d’évoluer en direction occlusale, créant une infra-occlusion progressive qui peut nécessiter une extraction complexe.
La bonne pratique : Réaliser le test de percussion (son mat = ankylose) et comparer le niveau marginal gingival et occlusal avec les dents adjacentes. Vérifier l’absence de l’espace desmodontal à la radiographie.
Cas Cliniques Commentés
Cas Clinique 1 : Mobilité dentaire et diagnostic différentiel
Présentation du patient : Mehdi, 42 ans, se présente en consultation pour une mobilité de la 21 (incisive centrale supérieure gauche) apparue progressivement depuis 3 mois. Il ne signale pas de douleur spontanée. Il fume 10 cigarettes par jour depuis 15 ans.
Problématique identifiée : La mobilité peut être d’origine parodontale (perte d’attache, lyse osseuse) ou occlusale (surcharge traumatique). Chez un fumeur, la parodontite est fréquente mais souvent masquée par une gencive fibrosée peu saignante.
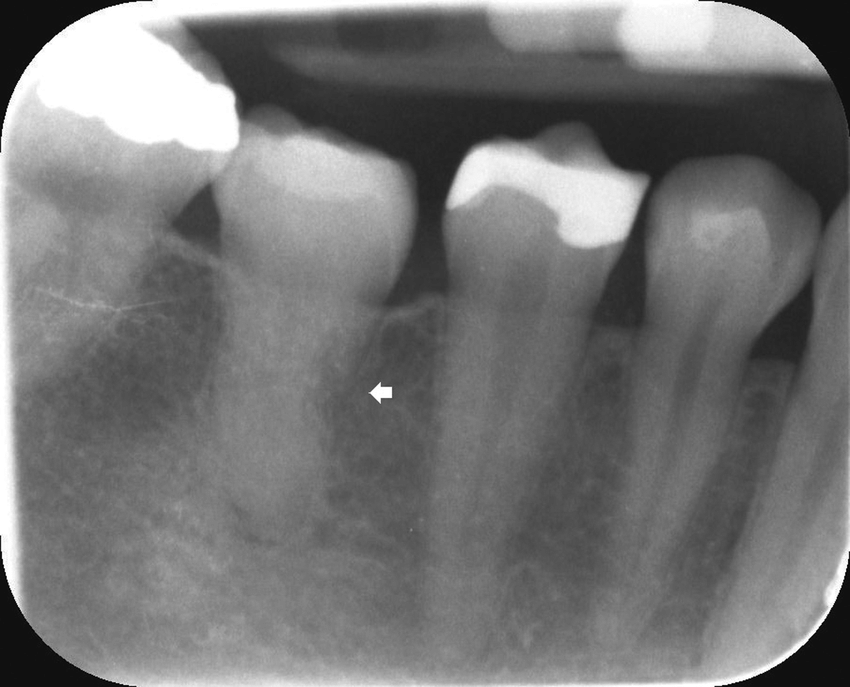
Prise en charge : Le bilan parodontal (sondage, radiographies rétroalvéolaires) révèle une poche de 6 mm en mésial de 21, avec une lyse osseuse angulaire à la radio. L’espace desmodontal est élargi, témoignant d’une mobilité pathologique liée à la perte de support osseux.
Plan de traitement :
- Motivation à l’hygiène et sevrage tabagique
- Détartrage-surfaçage radiculaire
- Réévaluation à 3 mois
- Possible chirurgie parodontale si réponse insuffisante
Point clé illustré : L’élargissement de l’espace desmodontal en radiographie est un marqueur objectif de la surcharge mécanique liée à la perte de support. Le tabac aggrave la progression des parodontites en perturbant le turn-over du desmodonte et la réponse immunitaire.
Cas Clinique 2 : Desmodontite traumatique post-restauration
Présentation du patient : Amina, 28 ans, consulte 3 jours après la pose d’une couronne céramique sur la 36. Elle se plaint d’une douleur à la pression et d’une sensation de « dent trop haute ».
Problématique identifiée : La couronne est en hyperocclusion, générant une pression excessive sur le desmodonte. La répétition des contacts traumatiques entraîne une desmodontite traumatique aiguë : inflammation du ligament, œdème de la substance fondamentale, douleur proprioceptive.
Prise en charge : L’examen occlusal au papier d’occlusion confirme un contact prématuré en propulsion. Un meulage sélectif corrige l’occlusion. Prescription d’AINS pendant 3 jours.
Évolution attendue : Disparition complète de la douleur en 48-72 heures après correction occlusale. Si non traité, le traumatisme chronique aurait pu conduire à une résorption radiculaire externe ou à une mobilité dentaire croissante.
Point clé illustré : Les propriocepteurs du desmodonte sont d’une extrême sensibilité. Une sur-occlusion minime (< 0,5 mm) suffit à déclencher une symptomatologie douloureuse nette. L’ajustement occlusal est un acte thérapeutique à part entière.
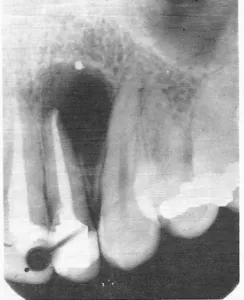
Cas Clinique 3 : Kyste radiculaire d’origine desmodontale
Présentation du patient : Karim, 55 ans, se présente pour une tuméfaction indolore du vestibule supérieur antérieur évoluant depuis 6 mois. La dent 11 est dévitalisée depuis 10 ans, traitée correctement à l’époque. Pas de symptôme douloureux.
Problématique identifiée : La radiographie montre une image radioclaire bien délimitée de 12 mm autour de l’apex de 11, avec disparition de l’espace desmodontal apical. Le tableau clinique évoque un kyste radiculaire, dont l’enveloppe est formée par les débris épithéliaux de Malassez stimulés par des médiateurs inflammatoires chroniques.
Prise en charge :
- Retraitement endodontique dans un premier temps
- Réévaluation radiographique à 6 mois
- Si pas de régression : chirurgie apicale avec résection apicale et énucléation kystique
- Examen anatomopathologique obligatoire de la pièce opératoire
Évolution attendue : Régression partielle possible après retraitement. Le kyste volumineux (> 10 mm) nécessite généralement une exérèse chirurgicale pour cicatrisation complète.
Point clé illustré : Les débris de Malassez, cellules épithéliales « dormantes » du desmodonte, peuvent être réactivés par une inflammation chronique et former l’enveloppe d’un kyste radiculaire. Leur connaissance histologique est indispensable à la compréhension de cette pathologie fréquente.
Foire Aux Questions (FAQ) — Desmodonte et Ligament Parodontal
1. Quelle est la différence entre le desmodonte et le parodonte ?
Le parodonte désigne l’ensemble des structures de soutien de la dent : gencive, desmodonte, cément et os alvéolaire. Le desmodonte est donc l’un des quatre composants du parodonte. C’est le tissu conjonctif fibro-vasculaire occupant l’espace entre la racine (cément) et l’os alvéolaire.
2. Pourquoi le desmodonte a-t-il un turn-over si rapide comparé aux autres tissus conjonctifs ?
La rapidité du turn-over (5 fois plus vite que la gencive, 15 fois plus vite que le derme) s’explique par les sollicitations mécaniques permanentes exercées sur le ligament à chaque mastication. Ce renouvellement constant permet au desmodonte de s’adapter rapidement aux forces et d’entretenir son intégrité structurelle. C’est aussi ce qui explique que le desmodonte cicatrise relativement vite après chirurgie.
3. Qu’est-ce que l’hypomochlion et pourquoi est-il important en orthodontie ?
L’hypomochlion est le centre de rotation de la dent, situé au niveau du rétrécissement de l’espace desmodontal (tiers médian de la racine). En orthodontie, c’est le point de pivot autour duquel la dent tourne lors de l’application d’une force. Sa position détermine le type de mouvement dentaire obtenu (version, rotation, translation) selon le point d’application et la direction de la force.
4. Quelle est la signification clinique d’un élargissement de l’espace desmodontal à la radiographie ?
Un élargissement peut signer plusieurs situations : une surcharge occlusale (trauma occlusal), une parodontite apicale évolutive, un abcès desmodontal, une tumeur, ou une fracture radiculaire. Il faut toujours corréler avec la clinique (sondage, percussion, test de vitalité) pour orienter le diagnostic.
5. Les débris de Malassez sont-ils toujours pathologiques ?
Non. Dans un parodonte sain, les débris de Malassez sont des cellules épithéliales quiescentes, potentiellement impliquées dans le maintien de l’espace parodontal (rôle encore discuté). Ils ne deviennent pathologiques que lors d’une stimulation inflammatoire chronique, pouvant alors former l’enveloppe d’un kyste radiculaire ou d’une tumeur bénigne (cémenticules).
6. Comment la parodontite affecte-t-elle structurellement le desmodonte ?
La parodontite entraîne une destruction progressive des fibres desmodontales par les métalloprotéinases matricielles (MMP) produites par les cellules inflammatoires et bactériennes. La lyse des fibres de Sharpey désinsère le ligament, créant une poche parodontale. L’os alvéolaire subit ensuite une résorption. La destruction est malheureusement irréversible sans régénération tissulaire guidée (RTG).
7. La proprioception desmodontale est-elle affectée par les implants dentaires ?
Oui, c’est une différence fondamentale entre dent naturelle et implant. L’implant ostéo-intégré est directement en contact avec l’os (osséo-intégration), sans desmodonte interposé. Il est donc dépourvu de proprioception. Les patients porteurs d’implants ont une sensibilité tactile réduite et une moins bonne détection des forces occlusales, ce qui impose une conception occlusale adaptée pour protéger les implants des surcharges.
8. Peut-on régénérer le desmodonte après une parodontite avancée ?
Partiellement. La régénération tissulaire guidée (RTG) et les greffes osseuses permettent de reconstruire une partie du support parodontal. Les cellules souches desmodontales (CSP — cellules souches parodontales) ont la capacité de se différencier en fibroblastes, cémentoblastes et ostéoblastes, permettant une néo-formation de desmodonte fonctionnel. Des recherches actives explorent l’utilisation des facteurs de croissance (PDGF, IGF, BMP) pour améliorer ces résultats.
Conclusion : Le Desmodonte, Bien Plus qu’un Simple Ligament
Le desmodonte est un tissu d’une complexité biologique remarquable. Bien plus qu’un simple « lien » entre la dent et l’os, il est à la fois :
- Un amortisseur biomécanique assurant la suspension de la dent
- Un capteur sensoriel fin permettant la proprioception masticatoire
- Un organe immunitaire défendant le parodonte contre les agressions bactériennes
- Un tissu régénératif doté d’un turn-over rapide et d’un potentiel réparateur élevé
Sa compréhension est indispensable pour aborder la parodontologie clinique, la biomécanique orthodontique, l’endodontie et la prothèse implanto-portée. L’étudiant en chirurgie dentaire qui maîtrise le desmodonte dispose d’une base solide pour comprendre l’ensemble des pathologies parodontales et leurs traitements.
Pour préparer efficacement votre internat et approfondir la parodontologie clinique, le Guide clinique d’odontologie et les Annales corrigées de l’internat en odontologie 2022-2024 sont des ressources de choix.
Pour des exercices QCM interactifs, la plateforme ResiDentaire™ propose également des modules dédiés à la parodontologie.
Maintenir un Parodonte en Bonne Santé au Quotidien
Si cet article s’adresse en priorité aux étudiants et professionnels, il est aussi utile pour tout patient souhaitant comprendre l’importance de l’hygiène bucco-dentaire pour préserver son desmodonte. Une inflammation gingivale non traitée peut progresser vers une parodontite destructrice. Le choix des outils d’hygiène compte.
Pour un brossage professionnel à domicile, la brosse à dents Oral-B iO 6 intègre un capteur de pression intelligent qui évite les traumatismes gingivaux et desmodontaux par brossage trop appuyé. Pour le nettoyage interdentaire — zone clé du parodonte — le Waterpik Ultra WF-660EU permet un débridement efficace des poches parodontales débutantes. Associé à un dentifrice Parodontax à l’acide hyaluronique, vous disposez d’un protocole d’hygiène complet et validé cliniquement.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.

[…] collagène est un constituant majeur de la matrice extracellulaire, assurant l’organisation et le […]