Syndrome du Septum et Zone Inter-proximale : Comprendre, Diagnostiquer et Traiter Efficacement
Article rédigé à des fins éducatives, destiné aux étudiants en odontologie, aux chirurgiens-dentistes et aux patients souhaitant mieux comprendre leur santé bucco-dentaire.
Introduction : Quand l’espace entre vos dents devient une source de douleur
La douleur interdentaire est l’une des plaintes les plus fréquentes en cabinet dentaire. Derrière ce symptôme en apparence banal peut se cacher un tableau clinique précis et souvent sous-estimé : le syndrome du septum.
Ce syndrome résulte d’une inflammation aiguë ou chronique de la zone inter-proximale, cet espace anatomique compris entre deux dents adjacentes. Bien que discret sur le plan radiologique à ses débuts, il peut évoluer vers des destructions tissulaires irréversibles si la prise en charge est tardive.
Selon les données épidémiologiques disponibles, les lésions d’origine interproximale — caries, pathologies parodontales localisées — représentent plus de 60 % des motifs de consultation non urgente chez l’adulte. Une raison de plus de bien connaître cette entité clinique.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Anatomie de la Zone Inter-proximale : Ce qu’il faut savoir
Une architecture en équilibre fragile
La zone inter-proximale est délimitée par :
- La face mésiale d’une dent et la face distale de la dent adjacente
- Le col dentaire, zone de jonction émail-cément particulièrement vulnérable
- La papille interdentaire, qui remplit l’espace entre les deux dents au-dessus de la crête osseuse
Cet espace est normalement occupé par la papille gingivale, un tissu kératinisé rose pâle et ferme. Lorsque la papille est saine, elle protège le septum osseux sous-jacent et empêche toute stagnation de débris alimentaires.
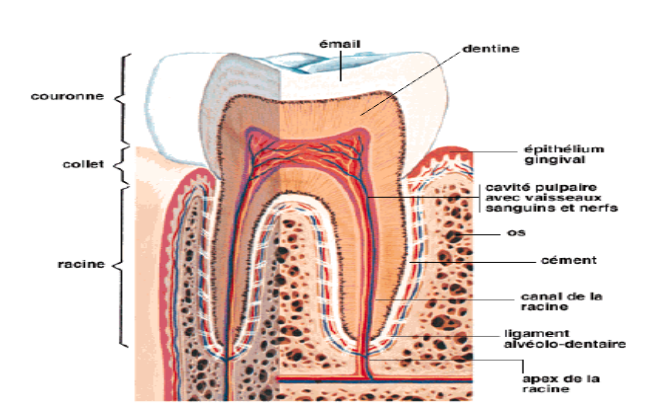
La colonne vertébrale de l’os alvéolaire
Le septum inter-dentaire (ou septum interdental) est la lame d’os alvéolaire séparant deux alvéoles adjacentes. Il est irrigué et innervé via les rameaux du nerf alvéolaire. Sa vascularisation terminale le rend particulièrement sensible à l’ischémie et à l’infection.
Le Syndrome du Septum : Définition et Physiopathologie
Une entité clinique à part entière
Le syndrome du septum correspond à un ensemble de signes fonctionnels et cliniques causés par une irritation chronique ou aiguë de l’espace inter-proximal. Il se manifeste typiquement par :
- Une douleur vive, pulsatile, déclenchée par le passage des aliments
- Un soulagement transitoire après élimination du bol alimentaire coincé
- Une hypersensibilité au froid et parfois au chaud
- Une gencive rouge, œdématiée, saignant facilement au sondage
Mécanisme de la douleur
La physiopathologie repose sur un cycle pathologique bien identifié :
- Un défaut de contact inter-proximal (obturation défectueuse, usure, espace ouvert) crée un couloir de passage alimentaire
- Les débris s’accumulent, compriment la papille et créent une inflammation locale
- L’inflammation entraîne une hypertrophie papillaire réactionnelle
- La papille hypertrophiée devient flottante, piège davantage de débris et entretient le cycle
Étiologies du Syndrome du Septum
Plusieurs causes peuvent initier ou entretenir ce syndrome. Elles sont souvent intriquées et doivent toutes être recherchées lors de l’examen clinique :
Causes locales directes
- Carie du cément : la lésion siège sous le point de contact, difficile à détecter cliniquement. Elle détruit l’interface jonctionnelle et déséquilibre le rapport gencive/dent
- Carie proximale : classique lésion en miroir entre deux dents adjacentes, favorisant l’enclavement alimentaire
- Obturation iatrogène : débordement de composite ou d’amalgame, point de contact absent, surcontour cervical
Causes parodontales
- Abcès parodontal latéral : collection purulente au sein d’une poche parodontale existante, souvent à l’origine d’une destruction verticale localisée
- Poche parodontale supra-osseuse ou infra-osseuse : la perte d’attache expose le cément à la colonisation bactérienne
Causes endodontiques
- Pulpite à rétro : inflammation pulpaire d’origine parodontale remontant via les canaux accessoires ou le foramen apical. Ce tableau clinique, connu sous le nom de lésion endo-paro, est l’un des plus difficiles à diagnostiquer et à traiter
- Abcès intra-osseux : collection purulente au sein du septum osseux, pouvant fistuliser en intrabuccal ou progresser silencieusement
Diagnostic Clinique : Ne Rien Manquer
Interrogatoire ciblé
Le diagnostic commence par un interrogatoire rigoureux :
- Type, siège et irradiation de la douleur
- Facteurs déclenchants (repas, brossage, froid, chaud)
- Antécédents de soins dans le secteur concerné
- Habitudes d’hygiène bucco-dentaire
Examen clinique
L’examen comprend plusieurs étapes indissociables :
- Inspection visuelle de la papille (couleur, volume, consistance)
- Sondage parodontal avec enregistrement de la profondeur de poche
- Tests de vitalité pulpaire
- Percussion axiale et latérale
- Palpation du fond du vestibule
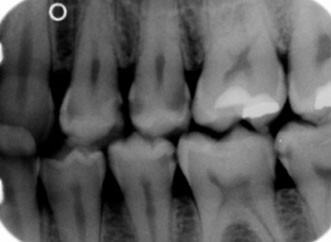
Bilan radiographique
Le bilan long cône reste incontournable. Les clichés rétro-coronaires ou rétro-alvéolaires permettent d’objectiver :
- Les lésions carieuses interproximales sous le point de contact
- La hauteur de l’os alvéolaire et le type de défect (horizontal vs vertical)
- Un calcul sous-gingival ou une obturation débordante
Traitement du Syndrome du Septum
La prise en charge est toujours tripartite : symptomatique, étiologique et prophylactique. Sauter l’une de ces étapes est la principale cause d’échec thérapeutique.
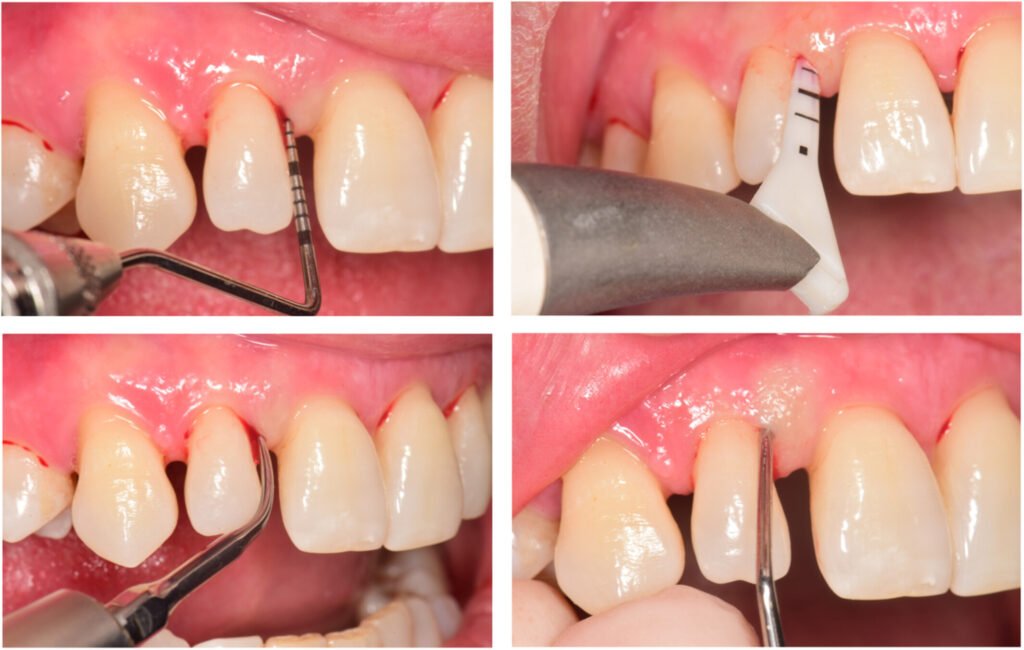
Traitement Symptomatique : Soulager en Urgence
L’objectif immédiat est de contrôler la douleur et d’éliminer le foyer infectieux local :
- Nettoyage de l’espace inter-dentaire sous rinçage abondant, pour débarrasser l’espace proximal des débris alimentaires et du biofilm
- Curetage de la poche sous anesthésie locale par infiltration ou tronculaire selon le secteur concerné
- Éviction de l’hypertrophie papillaire si elle gêne l’accès ou compromet la cicatrisation
- Hémostase à l’eau oxygénée (H₂O₂) à 3 % pour son effet mousse et son action antiseptique mécanique
- Attouchement à l’acide chromique à 10 % (astringent et cautérisant) ou, à défaut, à l’eugénol pour son effet analgésiant et antiseptique
- Prescription d’un antalgique de palier I (paracétamol 1 g toutes les 6 h) si la douleur est significative
- Bains de bouche à la chlorhexidine 0,2 % deux fois par jour pendant 7 à 10 jours
Pour compléter l’entretien inter-proximal à domicile entre les séances, le Listerine Total Care sans alcool offre une action anti-plaque et anti-bactérienne en 10 bénéfices combinés, bien tolérée par les gencives inflammées.
Cas particulier : Hypertrophie papillaire importante
Lorsque la papille est volumineuse et flottante, empêchant toute cicatrisation correcte, une papillectomie au bistouri ou à l’électrosurgery est indiquée :
- Résection de la papille sous anesthésie locale
- Protection postopératoire de la zone par un ciment chirurgical (type Coe-Pak) pendant 7 à 10 jours, afin d’éviter la reformation d’une papille hypertrophique
Cas particulier : Poche parodontale supra-osseuse
- Curetage soigneux sous anesthésie, incluant l’élimination du tartre sous-gingival, du cément nécrosé et du tissu de granulation
- En cas de poche infra-osseuse, une chirurgie d’assainissement (lambeau d’accès) peut être nécessaire dans un second temps
Traitement Étiologique : S’attaquer à la Cause
C’est l’étape décisive pour éviter la récidive. Le praticien devra, selon le cas :
- Reprendre la restauration défectueuse pour recréer un point de contact proximal idéal, sans surcontour ni espace ouvert
- Effectuer les réglages occlusaux si une interférence ou une prématurité contribue à l’enclavement alimentaire
- Modifier la prothèse existante (bridge, couronne, PAPM) dont la géométrie est en cause
- Traiter la lésion carieuse par une restauration directe ou indirecte en respectant le profil d’émergence
- Initier le traitement endodontique en cas de pulpite ou de nécrose pulpaire objectivée
Traitement Prophylactique : Prévenir la Récidive
La prévention repose sur trois piliers indissociables :
- Consultations de contrôle régulières (tous les 6 à 12 mois) pour dépister précocement les caries proximales et surveiller l’état parodontal
- Détartrage-surfaçage adapté à l’état parodontal de chaque patient
- Hygiène bucco-dentaire optimisée : brossage 2 fois par jour, minimum 2 minutes, avec une technique verticale ou en rouleau ; utilisation quotidienne du fil dentaire ou de brossettes interdentaires
Pour l’hygiène interdentaire à domicile, le GUM Expanding Floss est particulièrement adapté aux zones inter-proximales sensibles ou élargies : son fil se dilate au contact de l’humidité pour un nettoyage 360° en profondeur.

ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Quelle Solution Vous Convient le Mieux ? Tableau Comparatif des Options Thérapeutiques
Selon la sévérité du tableau clinique et l’étiologie identifiée, plusieurs stratégies thérapeutiques sont envisageables. Ce tableau vous aide à vous repérer rapidement.
| Critère | Curetage seul | Curetage + Papillectomie | Chirurgie parodontale | Reprise de restauration |
|---|---|---|---|---|
| Indication principale | Poche supra-osseuse légère | Hypertrophie papillaire | Poche infra-osseuse | Obturation défectueuse |
| Niveau d’invasivité | Faible | Modéré | Élevé | Faible à modéré |
| Anesthésie | Locale | Locale | Locale ± sédation | Locale |
| Durée de cicatrisation | 1 à 2 semaines | 3 à 4 semaines | 4 à 8 semaines | Immédiat |
| Risque de récidive | Modéré sans prophylaxie | Faible si cause traitée | Faible | Faible |
| Coût estimé | Faible | Modéré | Élevé | Variable |
| Aptitude patient requis | Hygiène rigoureuse | Hygiène rigoureuse | Hygiène rigoureuse | Hygiène rigoureuse |
Erreurs Fréquentes à Éviter en Cabinet et à Domicile
1. Traiter le symptôme sans identifier la cause
L’erreur : réaliser un simple curetage et prescrire des bains de bouche sans chercher l’étiologie (carie, obturation défectueuse, prothèse inadaptée).
La conséquence : rechute rapide, aggravation de la perte d’attache, frustration du patient.
La bonne pratique : toujours compléter le bilan clinique par un cliché rétro-alvéolaire et un sondage systématique avant tout acte thérapeutique.
2. Sous-estimer la composante endodontique
L’erreur : traiter une lésion endo-paro en se limitant au curetage parodontal, sans évaluer la vitalité pulpaire.
La conséquence : l’inflammation pulpaire entretient l’échec parodontal. Le traitement endodontique est alors indispensable en premier.
La bonne pratique : réaliser systématiquement les tests de vitalité (froid, électrique) sur la dent concernée et les dents adjacentes avant tout plan de traitement.
3. Créer une restauration sans point de contact
L’erreur : reconstruire une face proximale avec un contact trop lâche ou absent, par manque de coin de bois adapté ou de matrice convenablement ajustée.
La conséquence : enclavement alimentaire immédiat, récidive certaine du syndrome du septum dans les semaines suivant le soin.
La bonne pratique : toujours utiliser un système matriciel sectionnel (Palodent, Composi-Tight) et vérifier le point de contact au fil dentaire avant de polymériser.
4. Omettre le débridement inter-proximal à domicile
L’erreur : conseiller uniquement le brossage sans insister sur l’hygiène interdentaire (fil, brossettes, hydropulseur).
La conséquence : la brosse à dents, même électrique, n’accède pas aux zones inter-proximales. Le biofilm s’y réinstalle en 48 h.
La bonne pratique : démontrer la technique du fil dentaire en cabinet, recommander des brossettes interdentaires de calibre adapté. Pour les patients porteurs d’appareils orthodontiques ou de bridges, le Waterpik Ultra WF-660EU est un complément efficace pour irriguer en profondeur les zones inaccessibles.
5. Ne pas adapter la prise en charge selon le profil parodontal du patient
L’erreur : appliquer le même protocole chez un patient sain et chez un patient avec une parodontite chronique préexistante.
La conséquence : chez le patient parodontal, les espaces inter-proximaux sont élargis, les papilles rétractées, et le risque de “triangle noir” post-traitement est élevé. Une approche chirurgicale différée est souvent nécessaire.
La bonne pratique : évaluer systématiquement le niveau osseux radiographique, l’indice de plaque et le BOP (Bleeding On Probing) avant de planifier l’acte.
6. Négliger le suivi post-thérapeutique
L’erreur : ne pas programmer de visite de contrôle à 6-8 semaines après le traitement.
La conséquence : une rechute ou une complication (abcès résiduel, absence de cicatrisation papillaire) passe inaperçue.
La bonne pratique : systématiser un rendez-vous de contrôle à 6 semaines avec réévaluation du sondage et des tests de vitalité si indiqué.
Cas Cliniques Commentés
Cas n°1 — Douleur inter-proximale après une obturation récente
Patient : Homme, 34 ans, en bonne santé générale. Consulte 3 semaines après une restauration composite réalisée sur la face mésiale de la 36 (première molaire inférieure gauche).
Plainte : douleur vive lors des repas, soulagée après passage du fil dentaire. Léger saignement au brossage.
Problématique identifiée : à l’examen, la papille entre 35 et 36 est rouge, légèrement hypertrophique. Le passage du fil dentaire révèle un contact proximal insuffisant (le fil tombe sans résistance). Le cliché rétro-alvéolaire montre un léger surcontour cervical de la restauration.
Prise en charge : la restauration est reprise sous champ opératoire avec une matrice Palodent, un coin de bois adapté et un composite de même teinte. Le point de contact est recréé et vérifié au fil dentaire. Un curetage léger de la papille est réalisé sous anesthésie topique. Des bains de bouche à la chlorhexidine sont prescrits pour 7 jours.
Évolution : disparition complète de la douleur à J+10. La papille retrouve un aspect clinique normal à 6 semaines.
Point clé illustré : une obturation iatrogène (contact absent, surcontour) est la cause la plus fréquente et la plus évitable du syndrome du septum en secteur postérieur.
Cas n°2 — Syndrome du septum avec hypertrophie papillaire sévère
Patiente : Femme, 52 ans, hygiène bucco-dentaire insuffisante, consulte pour douleur lancinante entre 24 et 25 depuis plusieurs semaines.
Plainte : douleur spontanée majorée aux repas, saignements répétés, haleine fétide dans le secteur.
Problématique identifiée : papille inter-dentaire entre 24 et 25 très volumineuse, flottante, violacée. Sondage à 5 mm avec BOP positif. Accumulation importante de plaque et de tartre sous-gingival. Radiographie : carie proximale débutante sur la face distale de 24, os alvéolaire intact.
Prise en charge : séance de détartrage-surfaçage de l’ensemble du secteur. Puis, lors d’une seconde séance, curetage soigneux de la poche sous anesthésie locale et papillectomie au bistouri à lame n°15. Ciment chirurgical Coe-Pak laissé en place 10 jours. La carie distale de 24 est traitée dans un troisième temps avec reprise de la restauration et recréation d’un point de contact idéal.
Conseil hygiène : introduction des brossettes interdentaires de calibre 0,45 mm et du fil ruban pour ce secteur spécifique.
Évolution : cicatrisation papillaire satisfaisante à 4 semaines. Sondage ramené à 2 mm à 8 semaines. Aucune récidive à 6 mois.
Point clé illustré : l’association carie proximale + hypertrophie papillaire sévère impose un traitement séquencé ; la papillectomie ne se justifie qu’une fois le détartrage réalisé.
Cas n°3 — Lésion endo-paro : le piège diagnostique
Patient : Homme, 44 ans, adressé pour douleur persistante à la 15 (prémolaire supérieure droite). A déjà consulté deux praticiens qui n’ont pas trouvé d’étiologie claire.
Plainte : douleur à la pression masticatoire et au froid, localisée dans le secteur 15. Pas de soulagement spontané après 3 semaines.
Problématique identifiée : examen clinique révèle une poche de 7 mm en mésio-vestibulaire de 15. Test au froid négatif sur 15, positif sur 14 et 16. Percussion de 15 légèrement douloureuse. Radiographie : lésion péri-apicale débutante au contact des apex de 15, avec perte osseuse verticale remontant jusqu’à la zone inter-proximale. Diagnostic : lésion endo-paro combinée, avec nécrose pulpaire primaire et destruction parodontale secondaire.
Prise en charge : le traitement endodontique de 15 est réalisé en priorité (mise en forme et obturation canalaire). Après 3 mois de cicatrisation, un bilan de réévaluation montre une réduction de la poche à 4 mm et une amorce de régénération osseuse. Un traitement parodontal complémentaire (lambeau d’accès) est planifié.
Évolution : à 12 mois, les tests de vitalité des dents adjacentes sont normaux, le sondage est stable à 3 mm, la radiographie confirme la régénération osseuse partielle.
Point clé illustré : devant une poche parodontale isolée et profonde sur une dent dont le test de vitalité est négatif, penser systématiquement à la lésion endo-paro. Traiter d’abord l’endodonte, évaluer ensuite.
Foire Aux Questions (FAQ)
Le syndrome du septum peut-il guérir tout seul sans traitement ? Non. Sans traitement étiologique, le syndrome du septum tend à s’aggraver. L’enclavement alimentaire répété entretient l’inflammation chronique, qui peut évoluer vers une perte osseuse irréversible, un abcès parodontal ou une pulpite par propagation bactérienne. Plus le traitement est précoce, plus les séquelles sont limitées.
Comment savoir si ma douleur entre deux dents relève d’un syndrome du septum ou d’autre chose ? Le syndrome du septum se caractérise typiquement par une douleur déclenchée lors des repas, soulagée après passage du fil dentaire ou de la brossette, et associée à un saignement de la gencive interdentaire. Si la douleur est spontanée, pulsatile, réveillant la nuit, une pulpite est plus probable. Seul un examen clinique et radiographique permet de trancher.
Puis-je utiliser un hydropulseur pour entretenir mes espaces interdentaires à domicile ? Oui, et c’est même fortement conseillé, notamment pour les porteurs de bridges, d’implants, d’appareils orthodontiques ou pour les personnes ayant des espaces inter-proximaux élargis. Le COSLUS C51 compact est une option pratique, avec 3 modes et 18 niveaux de pression, adaptée aux gencives sensibles.
La papillectomie est-elle un acte douloureux ? L’acte lui-même est réalisé sous anesthésie locale et est donc indolore. Les suites postopératoires peuvent inclure une gêne modérée pendant 2 à 4 jours, bien contrôlée par un antalgique classique (paracétamol). Le ciment chirurgical protège la zone et limite les irritations alimentaires pendant la cicatrisation.
Combien de temps dure la cicatrisation après un curetage inter-proximal ? Pour un curetage simple d’une poche supra-osseuse, la cicatrisation clinique est généralement obtenue en 2 à 3 semaines. En cas de papillectomie, comptez 3 à 4 semaines. Pour une chirurgie parodontale avec lambeau, la cicatrisation complète peut prendre 6 à 8 semaines, avec un contrôle radiographique à 6 mois.
Mon dentiste a détecté une carie “en miroir” entre deux dents. Est-ce en rapport avec un syndrome du septum ? Oui, directement. Les caries proximales en miroir (deux lésions face à face sur deux dents adjacentes) témoignent d’un contact interproximal pathologique ou d’une hygiène insuffisante dans ce secteur. Elles favorisent l’enclavement alimentaire et peuvent déclencher un syndrome du septum. Un traitement rapide permet d’éviter l’évolution vers une pulpite ou une destruction parodontale.
Quel dentifrice utiliser quand on a les gencives sensibles dans les zones inter-proximales ? Un dentifrice adapté aux gencives sensibles, contenant des agents anti-inflammatoires ou reminéralisants, est recommandé. Le Parodontax à l’acide hyaluronique renforce le joint entre le bord des gencives et la dent, offrant une protection durable adaptée aux zones inter-proximales fragiles. Le Sensodyne Sensibilité & Gencives est également une référence bien documentée pour ce profil de patient.
Un étudiant en dentisterie peut-il trouver des ressources approfondies sur ce sujet ? Absolument. L’Annales corrigées de l’internat en odontologie 2022-2024 couvre ce type de questions cliniques avec rigueur et méthode. Le Guide clinique d’odontologie est également une référence incontournable pour approfondir les protocoles de prise en charge.
Pronostic et Conclusion
Un pronostic favorable si la prise en charge est précoce
Lorsque le syndrome du septum est diagnostiqué et traité tôt, les pertes tissulaires sont minimes et la guérison est complète. La papille peut se régénérer partiellement, et l’os alvéolaire est préservé si la destruction ne dépasse pas le seuil critique.
En revanche, un tableau négligé peut évoluer vers :
- Des nécroses osseuses nécessitant un traitement chirurgical
- Une mobilité dentaire par destruction du support osseux
- Une perte de la dent à terme, dans les cas les plus sévères
La prévention reste la meilleure thérapeutique
L’espace inter-dentaire est une entité anatomique et fonctionnelle incontournable des arcades dentaires. Son bon entretien repose sur :
- Un brossage rigoureux et méthodique, deux fois par jour
- L’utilisation quotidienne du fil dentaire ou d’une brossette interdentaire adaptée au calibre de l’espace
- Des consultations périodiques pour le dépistage précoce des caries proximales et le suivi parodontal
Un traitement réussi repose, en dernier ressort, sur la motivation du patient et son adhésion aux conseils d’hygiène. Le praticien joue un rôle pédagogique essentiel : expliquer, démontrer, accompagner.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.

Leave a Reply