Santé Parodontale et Maladies Gingivales : Guide Complet pour l’Étudiant en Chirurgie Dentaire
À qui s’adresse cet article ? Aux étudiants en odontologie souhaitant maîtriser la classification 2018, les critères diagnostiques et la prise en charge des affections gingivales, de l’examen clinique jusqu’aux cas pratiques.
Introduction : Vers une Médecine Parodontale de Précision
La nouvelle classification des maladies et des affections parodontales et péri-implantaires, issue du consensus de 2018 (World Workshop on the Classification of Periodontal and Peri-Implant Diseases and Conditions), marque un tournant majeur dans la discipline. Elle permet de tendre vers une médecine de précision, personnalisée, du diagnostic jusqu’au traitement.
La première et principale nouveauté apportée par ce consensus est l’introduction formelle de la notion de santé parodontale comme entité clinique à part entière — un concept qui manquait cruellement dans la classification de 1999.
Pour les étudiants qui souhaitent approfondir leurs connaissances et s’entraîner sur des QCM spécialisés, la plateforme ResiDentaire™ propose des ressources dédiées à la parodontologie et aux concours de l’internat.

1. Qu’est-ce que la Santé Parodontale ?
Définition Officielle
La santé parodontale est définie comme un état exempt de maladie parodontale inflammatoire qui permet à un individu de fonctionner normalement et de ne subir aucune conséquence — mentale ou physique — résultant d’une maladie antérieure.
Cette définition est délibérément fonctionnelle : elle intègre la qualité de vie du patient, et non uniquement des paramètres biologiques ou radiologiques.
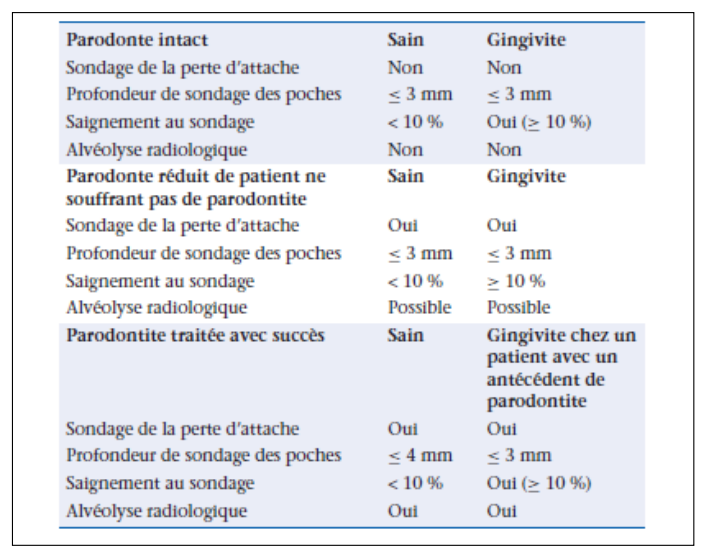
Les Différents Types de Parodonte : une Distinction Fondamentale
C’est dans le contexte des limitations de la classification de 1999 que les membres du groupe 1 du Workshop de 2017 ont décidé de créer une définition claire de la santé parodontale, à la fois histologique et clinique.
Un facteur essentiel dans cette définition est la reconnaissance du fait que la santé parodontale peut exister sur un parodonte intact ou réduit.
Parodonte Intact
Un parodonte intact est un parodonte sans perte d’attache clinique (CAL) ni perte osseuse. C’est le parodonte de référence, idéalement retrouvé chez le jeune adulte sans antécédent parodontal.
Parodonte Réduit
Un parodonte réduit peut survenir dans deux situations distinctes :
- Chez un patient sans antécédent de maladies parodontales (par exemple, patients avec certaines formes de récession gingivale, ou après une intervention chirurgicale d’allongement coronaire)
- Chez un patient ayant des antécédents de parodontite traitée avec succès — c’est le cas du patient “parodontite stabilisée”
Point clé pour l’examen : Un patient parodontal traité peut retrouver un état de santé gingivale, mais sur un parodonte réduit. Il n’est pas “guéri” au sens strict, il est “en rémission” — et nécessite un suivi rigoureux à vie.
Santé “Parfaite” vs Santé “Clinique” : la Nuance Statistique
Une décision fondamentale du consensus concerne le concept de santé « parfaite » par rapport à la santé « clinique ».
En médecine, la normalité est définie par les 95% de la population correspondant à cette définition. Or, 95% des adultes présentent un ou plusieurs points de saignement dans la bouche. La « santé » doit donc accepter certains sites localisés d’inflammation légère.
La littérature scientifique confirme que des modifications histologiques du système microvasculaire gingival surviennent presque immédiatement après l’éruption dentaire, et qu’un infiltrat inflammatoire apparaît dans le cadre d’une surveillance immunitaire normale.
La santé parfaite peut donc être considérée comme exceptionnelle et largement limitée aux manuels pédagogiques (<5% de la population).
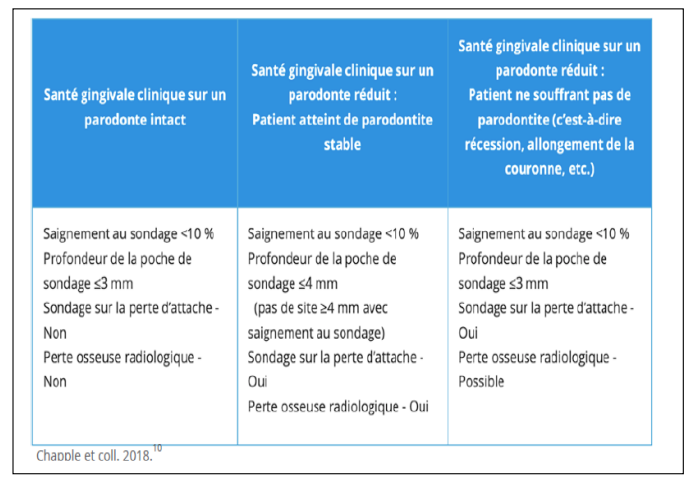
Critères Diagnostiques de la Santé Gingivale Clinique
La santé gingivale clinique a été définie selon différents scénarios cliniques :
Pour un parodonte intact et réduit (sans antécédent de parodontite) :
- Moins de 10% de saignements au sondage (BOP)
- Profondeurs de sondage ≤ 3 mm
Pour un parodonte réduit (avec antécédent de parodontite traitée avec succès) :
- Profondeurs de sondage allant jusqu’à 4 mm
- Aucun saignement au sondage sur un site de 4 mm (car cela représenterait la probabilité d’une parodontite récurrente)
2. Les Gingivites Induites par la Plaque
La gingivite induite par la plaque est la maladie parodontale la plus fréquente dans la population générale. Elle est réversible si le contrôle de plaque est correctement mis en place.
Signes Cliniques : Le B-A-BA du Diagnostic
Les signes cliniques sont ceux du processus inflammatoire classique. L’étudiant doit les connaître dans l’ordre d’apparition.
1. Tendance au Saignement
C’est le signe le plus précoce et le plus fidèle de l’inflammation gingivale. Avec l’évolution de la maladie, il devient constant et facilement provoqué par le brossage ou la mastication. Il peut devenir spontané en cas de gingivite sévère.

⚠️ Piège diagnostique chez le fumeur : La nicotine a un effet vasoconstricteur puissant. Le saignement au sondage peut être masqué ou absent, malgré un infiltrat inflammatoire important. Ne pas se fier à l’absence de saignement chez un fumeur comme critère de santé gingivale.
2. Changement de Couleur
Normalement rose pâle, la couleur gingivale se modifie en fonction de l’intensité de l’inflammation — de rouge à violacé. Ne pas confondre avec les pigmentations ethniques mélaniques, qui sont physiologiques.
3. Changement de Consistance et de Texture
La gencive devient molle et œdématiée, et perd son aspect granité caractéristique (aspect dit “en peau d’orange”). Elle devient lisse et vernissée à l’examen clinique.
4. Changement de Volume et de Contour
Avec l’accroissement de l’œdème, le contour marginal devient irrégulier et ne suit plus le collet anatomique des dents. Les papilles sont hypertrophiques, donnant un aspect en dôme.
Facteurs de Risque Systémiques
Tabagisme
Le tabagisme a des effets profonds sur les tissus gingivaux. L’absorption circulatoire systémique des composants de la fumée de cigarette ainsi que l’absorption locale induiraient une vasoconstriction microvasculaire et une fibrose. Ce phénomène peut masquer les signes cliniques de gingivite — notamment le saignement au sondage — malgré un infiltrat cellulaire inflammatoire important.
Facteurs Métaboliques
L’hyperglycémie, chez les personnes atteintes ou non de diabète, est un facteur de risque majeur. L’excès de glucose est toxique et peut activer diverses cascades de médiateurs pro-inflammatoires, amplifiant la réponse gingivale à la plaque.
Facteurs Nutritionnels
Une carence sévère en vitamine C (scorbut) a un impact négatif sur la synthèse de collagène. Cela affaiblit les parois des vaisseaux sanguins et entraîne une hémorragie gingivale spontanée, caractéristique de la maladie.
Facteurs Médicamenteux
Certains médicaments ont des effets directs sur la gencive, pouvant induire des hyperplasies gingivales médicamenteuses (ciclosporine, phénytoïne, inhibiteurs calciques) ou modifier la réponse inflammatoire.
Facteurs Hormonaux
Une élévation des hormones stéroïdiennes sexuelles à la puberté, pendant la grossesse ou après un traitement par un contraceptif oral de première génération peut modifier la réponse inflammatoire gingivale, rendant la gencive plus réactive à une quantité de plaque habituellement non pathogène.
Conditions Hématologiques
Des hémopathies malignes telles que la leucémie sont associées à des signes d’inflammation gingivale excessive, en l’absence d’une accumulation importante de plaque. Les signes incluent :
- Une gencive enflée, violette ou parfois pâle due à une infiltration de cellules leucémiques
- Des saignements gingivaux disproportionnés dus à une thrombocytopénie et/ou à des carences en facteurs de coagulation
Facteurs de Risque Locaux
Les facteurs locaux sont ceux qui favorisent l’accumulation de la plaque sur un site spécifique, en empêchant son élimination au cours des pratiques d’hygiène buccale quotidiennes, et/ou en créant un espace biologique favorisant l’adhérence et la maturation du biofilm.
Facteurs de rétention du biofilm : ils facilitent l’accumulation de la plaque au niveau de la marge gingivale et apicale, permettant l’adhérence et la maturation du biofilm tout en augmentant la difficulté d’élimination mécanique.
Xérostomie : affection clinique souvent associée aux symptômes de sécheresse buccale. Elle se manifeste par un manque de flux salivaire et/ou une modification de la qualité de la salive, associée à une réduction de l’élimination du biofilm et à une inflammation accrue de la gencive.
💡 Conseil pratique : Pour les patients présentant une gingivite induite par la plaque, le choix des outils d’hygiène est déterminant. Une brosse à dents électrique comme la Oral-B Pro 3 ou la Oral-B iO 6 améliore significativement l’efficacité du brossage par rapport au brossage manuel, notamment au niveau de la jonction amélo-cémentaire.
3. Maladies Gingivales Non Induites par la Plaque
Ces inflammations gingivales ne vont pas disparaître même avec un bon contrôle de plaque. Elles ne sont pas liées à la quantité de plaque, même si une certaine charge bactérienne est nécessaire comme cofacteur déclenchant.
Désordres Génétiques / Troubles du Développement
Fibromatose Gingivale Héréditaire
Prolifération lente et progressive de la gencive kératinisée. La gencive est ferme, épaisse, fibreuse mais non hémorragique. Elle peut recouvrir partiellement les dents ou gêner leur éruption — ce qui est un signe d’alerte important chez l’enfant.
Infections Spécifiques
Infections Bactériennes
Certaines infections bactériennes peuvent présenter des manifestations buccales et gingivales : streptocoques, gonococques, syphilis (lésions primaires et secondaires), etc. Le diagnostic repose sur l’examen bactériologique et le contexte clinique.
Infections d’Origine Virale
Herpes Simplex Virus (HHV1, HHV2) La primo-infection herpétique passe le plus souvent inaperçue, sauf chez le nourrisson. Elle se manifeste par des vésicules buccales disséminées qui engendrent des érosions douloureuses, de la fièvre et de la fatigue. Chez l’adulte, elle peut se présenter sous la forme d’une gingivite marginale érythémateuse associée à une poussée d’herpès labial.
Varicella Zoster Virus (HHV3) La varicelle est la primo-infection. Dans la cavité buccale, on observe des vésicules sur fond de stomatite érythémateuse généralisée, qui laissent place à des érosions. Le zona est la récidive du virus (résurgence du VZV latent dans les ganglions sensitifs).
Epstein Barr Virus (HHV4) — Mononucléose Infectieuse Souvent asymptomatique, elle peut néanmoins se caractériser par : fièvre, asthénie, angine érythémateuse, adénopathies cervicales. La présence de lymphocytes atypiques au frottis oriente le diagnostic.
Human Papillomavirus (HPV) Se manifeste par des lésions verruqueuses : condylomes acuminés, papillomes squameux (formes de petites verrues pédonculées). Attention chez les patients immunodéprimés : risque d’évolution maligne (carcinome épidermoïde HPV-induit).
Infections d’Origine Fongique
Candidoses Les mycoses buccales sont presque exclusivement des candidoses à Candida albicans. On distingue les formes pseudomembraneuses (muguet), érythémateuses, et chroniques hyperlplasiques. Elles surviennent préférentiellement chez les patients sous antibiothérapie prolongée, corticothérapie, ou immunodéprimés.
Pathologies Inflammatoires et Auto-immunes
Les dermatoses bulleuses auto-immunes, le pemphigus vulgaire, l’érythème polymorphe, le lupus érythémateux, le lichen plan érosif… L’aspect des lésions varie considérablement — allant de l’érythème à l’érosion ou à la desquamation de la gencive marginale (gingivite desquamative).
Autres Affections
Processus réactionnel — épulis, granulome pyogénique, fibromes traumatiques.
Néoplasmes — bénins ou malins ; toute lésion gingivale persistante sans explication doit être biopsiée.
Maladies endocriniennes, nutritionnelles et métaboliques — déjà partiellement abordées dans les facteurs de risque.
Lésions Traumatiques
Agression Chimique : aspirine appliquée localement, cocaïne, tabac, agents blanchissants mal utilisés.
Agression Physique : brossage traumatique, appareil orthodontique, piercing lingual ou labial, onychophagie, corps étranger (cure-dent, piercing).
Agression Thermique : brûlures liées à l’absorption d’un aliment ou d’un liquide brûlant (pizza burn), ou parfois extrêmement froid.
Pigmentations Gingivales
- Mélanose tabagique : pigmentation mélaniques induites par la nicotine, à distinguer des pigmentations physiologiques
- Pigmentation d’origine médicamenteuse : antipaludéens, minocycline, certains antipsychotiques
- Tatouage à l’amalgame : dépôt accidentel de particules d’amalgame dans les tissus mous, formant une tache bleutée-noire fixe et indolore
Quelle Solution d’Hygiène Choisir selon le Profil Parodontal ?
Le type de brossage et les outils auxiliaires doivent être adaptés au statut parodontal du patient. Voici un tableau de référence pour orienter vos recommandations cliniques.
| Critère | Parodonte Sain | Gingivite Débutante | Gingivite Établie | Parodonte Réduit / Post-Paro |
|---|---|---|---|---|
| Brosse recommandée | Manuelle ou sonique | Électrique rotative | Électrique + capteur pression | Électrique souple (iO Series) |
| Tête de brosse | Standard | Ronde (Oral-B) | Ronde + sensitive | Sensitive Clean |
| Fréquence de brossage | 2x/jour | 2x/jour | 2-3x/jour | 2-3x/jour |
| Fil dentaire / Brossettes | Fil dentaire | Fil + brossettes | Fil expansible | Brossettes interdentaires |
| Hydropulseur | Optionnel | Conseillé | Recommandé | Indispensable |
| Dentifrice | Fluor standard | Fluor + gencives | Parodontax ou Sensodyne | Spécialisé gencives |
| Bain de bouche | Non systématique | 0% alcool conseillé | Chlorhexidine courte durée | Parodontax ou Eludril Pro |
💡 Pour les patients avec gingivite établie ou parodonte réduit, le Waterpik Ultra WF-660EU est un outil d’irrigation sulculaire reconnu cliniquement, capable de réduire significativement le saignement gingival en complément du brossage.
Erreurs Fréquentes à Éviter en Parodontologie Clinique
Erreur 1 — Diagnostiquer une santé gingivale chez un fumeur sur la seule absence de saignement
Pourquoi c’est problématique : La nicotine induit une vasoconstriction qui masque le saignement au sondage, même en présence d’un infiltrat inflammatoire massif. Un non-fumeur avec le même niveau de plaque saignerait abondamment.
La bonne pratique : Chez le fumeur, ne jamais utiliser le saignement au sondage comme seul critère de santé gingivale. Combiner avec l’aspect histologique, la profondeur de sondage, et le niveau d’attache clinique.
Erreur 2 — Confondre parodonte réduit et pathologie active
Pourquoi c’est problématique : Un patient traité pour parodontite peut présenter un parodonte réduit stable. Le qualifier automatiquement de “malade” entraîne une surestimation de la charge thérapeutique et peut nuire à la relation patient-praticien.
La bonne pratique : Évaluer l’activité inflammatoire actuelle (BOP, profondeur de sondage) séparément de la perte d’attache historique. Un BOP < 10% sur un parodonte réduit = santé gingivale, pas maladie active.
Erreur 3 — Omettre les facteurs systémiques dans l’anamnèse
Pourquoi c’est problématique : Diabète non équilibré, grossesse, traitement par ciclosporine ou phénytoïne, hémopathies — tous ces facteurs modifient profondément la réponse gingivale et le plan de traitement.
La bonne pratique : Systématiser un questionnaire médical complet à chaque nouvelle consultation et lors de chaque réévaluation annuelle. Demander explicitement les traitements médicamenteux en cours.
Erreur 4 — Traiter une gingivite non induite par la plaque comme une gingivite classique
Pourquoi c’est problématique : Prescrire uniquement du détartrage et des conseils d’hygiène à un patient atteint de lichen plan érosif ou de pemphigus vulgaire est non seulement insuffisant, mais retarde un diagnostic potentiellement grave.
La bonne pratique : Toute gingivite ne répondant pas à une thérapeutique initiale bien conduite dans les 4-6 semaines doit faire l’objet d’une biopsie et/ou d’un avis dermatologique/médical.
Erreur 5 — Sous-estimer le rôle des facteurs locaux de rétention
Pourquoi c’est problématique : Une restauration débordante, un bridge mal ajusté ou un tartre sous-gingival massif constituent des niches à biofilm impossible à éliminer par l’hygiène seule. Sans correction de ces facteurs, toute thérapeutique est vouée à l’échec à moyen terme.
La bonne pratique : Identifier et corriger systématiquement tous les facteurs iatrogènes et locaux avant de passer à l’étape thérapeutique suivante.
Erreur 6 — Ne pas surveiller les lésions à potentiel malin
Pourquoi c’est problématique : Certaines lésions gingivales d’apparence bénigne (leucoplasie, érythroplasie, lésions HPV chez l’immunodéprimé) peuvent évoluer vers un carcinome épidermoïde si elles ne sont pas surveillées et biopsiées.
La bonne pratique : Toute lésion gingivale persistant plus de 3 semaines sans facteur causal évident doit être documentée, photographiée et biopsiée. Ne jamais différer la biopsie par excès d’optimisme.
Cas Cliniques Commentés
Cas Clinique 1 — Gingivite Gravidique
Présentation du patient : Camille, 28 ans, enceinte de 5 mois, en bonne santé générale. Elle consulte pour des saignements gingivaux importants au brossage depuis 6 semaines. Elle se plaint également d’une gencive gonflée au niveau des secteurs antérieurs.
Problématique identifiée : L’examen clinique révèle une inflammation gingivale généralisée avec BOP à 65%, des papilles hypertrophiques en dôme, et une profondeur de sondage ≤ 3 mm sans perte d’attache. Pas de facteur systémique pathologique en dehors de la grossesse. Le contrôle de plaque est insuffisant.
Prise en charge : Motivation à l’hygiène orale renforcée, détartrage supragingival, conseils alimentaires. Réévaluation à J30. Aucune prescription médicamenteuse systémique sans avis obstétrical.
Évolution attendue : Amélioration significative des paramètres inflammatoires dans les 4 semaines suivant l’amélioration du contrôle de plaque. La gingivite gravidique est réversible après l’accouchement, mais les récurrences sont fréquentes si l’hygiène n’est pas maintenue.
Point pédagogique : Les hormones stéroïdiennes amplifient la réponse inflammatoire gingivale à une quantité de plaque habituellement non pathogène. La prise en charge reste mécanique et préventive.
Cas Clinique 2 — Gingivite Chez un Patient Leucémique
Présentation du patient : Marc, 42 ans, adressé par son hématologue pour consultation avant chimiothérapie. Il présente une gingivite généralisée avec saignements spontanés, une gencive violacée et infiltrée malgré un contrôle de plaque acceptable.
Problématique identifiée : La disproportion entre le niveau d’hygiène oral et l’intensité du tableau inflammatoire oriente vers une cause systémique. Le bilan biologique révèle une leucocytose importante et une thrombocytopénie sévère. Le diagnostic de leucémie myéloïde aiguë est posé.
Prise en charge : Protocole buccal adapté à la thrombocytopénie, brossage ultra-doux avec une brossette Sensitive Clean, bain de bouche antiseptique sans alcool, suivi étroit en coordination avec l’équipe médicale. Les actes invasifs (détartrage) sont différés ou réalisés après correction du bilan.
Évolution attendue : Amélioration partielle sous traitement hématologique. Les soins bucco-dentaires préventifs réduisent les risques de complications infectieuses post-chimiothérapie.
Point pédagogique : Une gingivite sévère disproportionnée, violacée, avec saignements spontanés doit faire suspecter une hémopathie maligne et déclencher un bilan systémique urgent.
Cas Clinique 3 — Lésion Gingivale Non Induite par la Plaque (Lichen Plan Érosif)
Présentation du patient : Sylvie, 55 ans, sans antécédents majeurs, consulte pour une gencive douloureuse, sensible au brossage depuis 3 mois. Elle a déjà suivi un traitement de détartrage sans amélioration.
Problématique identifiée : L’examen révèle une gingivite desquamative avec érosions en plages sur la gencive attachée et des stries blanches réticulées caractéristiques sur la muqueuse jugale. Le contrôle de plaque est correct. L’aspect clinique est évocateur d’un lichen plan érosif.
Prise en charge : Biopsie gingivale réalisée. Histologie confirmant le lichen plan. Prise en charge conjointe avec un dermatologue. Application locale de corticoïdes en gel. Conseils d’hygiène adaptés (brossage très doux, dentifrice sans SLS, bain de bouche Listerine 0% alcool).
Évolution attendue : Rémission partielle sous traitement local. Surveillance obligatoire tous les 6 à 12 mois compte tenu du potentiel de transformation maligne du lichen plan érosif (estimé à 0,5–2%).
Point pédagogique : Toute gingivite ne répondant pas au traitement mécanique habituel doit faire évoquer une pathologie non induite par la plaque et conduire à une biopsie.
Foire Aux Questions (FAQ)
Quelle est la différence entre une gingivite et une parodontite ?
La gingivite est une inflammation limitée aux tissus gingivaux, sans perte d’attache clinique ni destruction osseuse. Elle est réversible avec un bon contrôle de plaque. La parodontite implique une perte d’attache clinique et une résorption osseuse alvéolaire, et ses séquelles (parodonte réduit) sont irréversibles même après traitement réussi.
Comment savoir si un patient fumeur a une gingivite active ?
Chez le fumeur, le saignement au sondage est masqué par la vasoconstriction nicotinique. Il faut se fier aux autres critères : aspect clinique de la gencive (couleur, consistance, contour), profondeur de sondage, présence de plaque et de tartre, et si besoin sondage avec enregistrement systématique des profondeurs sur toutes les faces dentaires.
Peut-on parler de santé gingivale chez un patient ayant eu de la parodontite ?
Oui. Un patient parodontal traité peut atteindre un état de santé gingivale clinique sur parodonte réduit, à condition que le BOP soit < 10% et qu’il n’y ait pas de saignement sur les sites de sondage à 4 mm. Il ne s’agit pas d’une guérison complète mais d’une rémission stable, sous réserve d’un suivi parodontal régulier.
Quels médicaments sont le plus souvent responsables d’hyperplasies gingivales ?
Les trois grandes classes médicamenteuses impliquées sont : les antiépileptiques (phénytoïne), les immunosuppresseurs (ciclosporine), et les inhibiteurs calciques (amlodipine, nifédipine, vérapamil). Ces hyperplasies peuvent masquer un foyer inflammatoire sous-jacent et nécessitent parfois une chirurgie résective.
À quoi ressemble une candidose buccale et comment la différencier d’un lichen plan ?
La candidose pseudomembraneuse se présente comme des plaques blanches décollables au grattage (laissant une surface érythémateuse), souvent associées à une sensation de brûlure. Le lichen plan érosif forme des érosions douloureuses avec des stries blanches réticulées (stries de Wickham) et ne se décolle pas. La biopsie avec examen histologique est le gold standard pour la distinction.
Quelle est la fréquence idéale de suivi pour un patient en santé gingivale sur parodonte réduit ?
La plupart des protocoles recommandent un suivi parodontal de soutien tous les 3 à 6 mois selon le niveau de risque de récidive (tabagisme, diabète, compliance à l’hygiène, profondeur résiduelle des poches). Un intervalle annuel peut être envisagé uniquement pour les patients à très faible risque et avec un excellent contrôle de plaque documenté.
Le bain de bouche à la chlorhexidine est-il recommandé au long cours en prévention gingivale ?
Non. La chlorhexidine est un antiseptique puissant réservé à des utilisations courtes et ciblées (post-chirurgie, traitement initial de gingivite sévère, situations à risque). Son utilisation prolongée entraîne des colorations dentaires, des perturbations du microbiome oral, et une altération du goût. Pour une utilisation quotidienne, les bains de bouche sans alcool comme le Listerine Total Care 0% alcool ou le Parodontax bain de bouche sont plus adaptés.
Comment aborder la prévention gingivale avec un patient peu motivé ?
Adapter les outils à la réalité du patient : une brosse électrique avec minuterie intégrée (comme l’Oral-B Vitality Pro) ou une brosse sonique avec rappel 30 secondes rendent le brossage plus efficace même en cas de routine imparfaite. Montrer des images cliniques “avant/après” reste l’un des leviers pédagogiques les plus puissants en consultation.
Conclusion : Les Points Clés à Retenir
La santé parodontale est un concept dynamique, gradué et personnalisé. Voici les points essentiels à maîtriser pour l’examen :
La santé gingivale clinique peut exister sur parodonte intact ou réduit — ces deux situations répondent à des critères différents. La santé “parfaite” est une exception statistique (< 5% de la population). Le saignement au sondage reste le signe le plus précoce de gingivite, sauf chez le fumeur. Les maladies gingivales non induites par la plaque ne répondent pas au traitement mécanique seul et requièrent un diagnostic étiologique spécifique. Toute lésion persistante doit être biopsiée.
Pour approfondir l’ensemble de ces notions avec des cas cliniques et des QCM d’internat, le Référentiel internat en parodontologie est une référence incontournable, ainsi que les Annales corrigées de l’internat en odontologie 2022-2024 pour s’entraîner sur des questions types.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et m’aide à financer ce site.


Leave a Reply