La chirurgie parodontale / Parodontologie
La chirurgie parodontale / Parodontologie
Introduction
Le traitement parodontal a pour but de préserver la santé parodontale. Il est toujours précédé d’une thérapeutique étiologique, afin de stopper la progression de la maladie parodontale par l’élimination de la plaque dentaire et les facteurs étiologiques. Dans certains cas, cette thérapeutique reste insuffisante, il sera alors nécessaire de faire recours à des thérapeutiques chirurgicales, pour compléter le traitement parodontal et améliorer le pronostic à long terme.
Rappel sur la maladie parodontale
Les maladies parodontales sont des infections d’une forte composante inflammatoire d’origine plurifactorielle. Elles sont caractérisées par une inflammation des gencives initiée par la colonisation des bactéries des surfaces dentaires. Celle-ci s’étend au parodonte profond et entraîne une destruction progressive des tissus de soutien de la dent (perte d’attache et alvéolyse) avec pour conséquence la formation de vraies poches parodontales, de mobilité dentaire et/ou l’apparition de récessions. Le traitement parodontal vise globalement à neutraliser le biofilm dentaire et réduire son accumulation. La chirurgie parodontale aura l’ambition de participer à cette réduction.
Définition de la chirurgie parodontale
Le terme chirurgie désigne « l’acte et l’art de traiter les lésions ou les maladies par une opération manuelle ». La chirurgie parodontale est un ensemble de procédés ou d’opérations manuelles portant sur les tissus parodontaux.
Remarque : La chirurgie parodontale entre dans le cadre de la petite chirurgie de la bouche.
Buts et objectifs
Le principal objectif de la chirurgie parodontale est de contribuer à la préservation du parodonte en facilitant l’élimination de la plaque et son contrôle. La chirurgie parodontale remplit ce but en :
- garantissant l’efficacité du détartrage et du surfaçage radiculaire (accès direct et sous un contrôle visuel) ;
- réduisant ou supprimant la profondeur des poches ;
- rétablissant une architecture dento-parodontale pour faciliter le contrôle de plaque ;
- réparant, voire même régénérant le système d’attache ;
- restaurant aussi l’esthétique.
Place de la chirurgie parodontale dans le plan du traitement global
La chirurgie parodontale s’inscrit dans un plan de traitement parodontal global. Ce dernier comporte une thérapeutique étiologique associée à un enseignement de l’hygiène orale et un assainissement non chirurgical du parodonte (détartrage, surfaçage radiculaire, parfois associé à des antiseptiques et/ou des antimicrobiens). Ce n’est qu’après une réévaluation positive que la thérapeutique chirurgicale est décidée. Elle est proposée dans la thérapeutique correctrice pour renforcer les résultats de la thérapeutique initiale. Par ailleurs, le nombre de sites concernés et la technique chirurgicale seront discutés avec le patient.
Schéma du plan de traitement parodontal :
- Examen clinique et radiologique → Diagnostic + pronostic
- Thérapeutique initiale : Détartrage et surfaçage radiculaire
- Thérapeutiques correctrices : Chirurgie parodontale
- Traitement restaurateur : ODF, implant, prothèse, etc.
- Maintenance parodontale

Classification
La chirurgie parodontale est classée, selon Kramer (1966), en fonction :
En fonction des tissus concernés
| Zone de gencive kératinisée | Zone muqueuse | Zone osseuse |
|---|---|---|
| – Gingivectomie-plastie | – Lambeaux repositionnés | – Ostéotomie-plastie |
| – ENAP | – Greffes gingivales | – Greffes osseuses |
| – Curetage | – Frénectomie, frénotomie | – Curetage à ciel ouvert |
| – Vestibuloplastie |
En fonction du type de chirurgie
| Réductrice (avec excision) | Réparatrice (avec incision) |
|---|---|
| – Gingivectomie-plastie | – Lambeaux |
En fonction de la chronologie thérapeutique
| Intervention immédiate (à chaud) | Après les thérapeutiques initiales (à froid) |
|---|
En fonction du type de cicatrisation
| Réattache par réparation | Nouvelle attache par régénération |
|---|---|
| Voir le cours de 4ème année |
Indications
La chirurgie parodontale est indiquée dans les cas suivants :
- Sites avec perte d’attache continue malgré un traitement étiologique bien mené. La chirurgie parodontale permettra de créer une meilleure voie d’accès afin de réaliser le détartrage et le surfaçage radiculaire, surtout dans les zones inaccessibles (zone interradiculaire, etc.).
- Gestion des défauts faisant suite à une parodontite : défauts osseux parodontaux, lésions interradiculaires.
- Sites empêchant le contrôle de plaque correct : hyperplasies gingivales, cratères gingivaux empêchent le bon contrôle de plaque. Ils seront corrigés par la chirurgie parodontale pour améliorer le contrôle de plaque pratiqué par le patient.
- Défauts muco-gingivaux : certaines interventions chirurgicales permettent de recouvrir les récessions parodontales, d’approfondir le vestibule, etc. (Voir le cours de 4ème année « La thérapeutique des défauts muco-gingivaux »).
- Préparation du parodonte avant des traitements orthodontiques, prothétiques, endodontiques et implantaires : la chirurgie parodontale préopératoire permettra de préparer le parodonte, la dent, et la crête édentée en vue d’une restauration dentaire. (Voir les cours de 5ème année « Les interrelations » et « Implantologie »).
- Rétablissement de l’esthétique : sourire gingival, récessions parodontales, etc.
Remarque : Il existe des indications spécifiques pour chaque technique chirurgicale.
Contre-indications
Les contre-indications de la chirurgie parodontale peuvent être d’ordre local ou général.
Contre-indications d’ordre local
Les patients qui ne peuvent pas maintenir une qualité d’hygiène bucco-dentaire satisfaisante au cours de la thérapeutique étiologique ne devraient pas subir de traitement chirurgical.
Contre-indications d’ordre général
La chirurgie parodontale est un acte très sanglant et entraîne par conséquent une bactériémie importante. De ce fait, le risque d’infection focale est quasiment présent. L’avis du médecin traitant doit être demandé afin de connaître précisément l’état de santé du patient et la nature du traitement suivi. Les contre-indications d’ordre général peuvent être absolues ou relatives.
Contre-indications d’ordre général absolues
La chirurgie parodontale est contre-indiquée chez les patients qui présentent des maladies systémiques, de telle sorte qu’un acte de chirurgie leur fasse courir un risque vital. Ces maladies systémiques incluent :
- Maladies cardiovasculaires : cardiopathies congénitales, prothèses valvulaires et vasculaires, endocardites, etc.
- Maladies hématologiques : leucémie aiguë, agranulocytose, lymphogranulomatose, hémophilie, etc.
- Maladies neurologiques : formes sévères de la sclérose en plaque, maladie de Parkinson.
- Radiothérapie cervico-faciale.
- SIDA (Syndrome d’Immunodéficience Acquise).
- Diabète non contrôlé : entraîne une baisse de résistance à l’infection, un retard de cicatrisation et une prédisposition à l’artériosclérose.
Contre-indications d’ordre général relatives
Dans certains cas, la chirurgie parodontale nécessite une préparation et des mesures préventives :
- Hypertension artérielle : il est conseillé que l’anesthésie soit sans vasoconstricteur et que l’injection soit lente.
- Angine de poitrine : une prémédication sédative et l’emploi d’anesthésiques locaux sans adrénaline sont souvent recommandés.
- Patients sous anticoagulants : la tendance au saignement est accrue, les gestes d’hémostase doivent être envisagés.
- Infarctus du myocarde : il est recommandé de ne pas intervenir dans les six mois qui suivent l’hospitalisation.
- Épilepsie : il existe une forte tendance à la récidive des hyperplasies gingivales d’origine médicamenteuse.
Principes généraux de la chirurgie parodontale
La décision finale concernant le type et l’étendue du traitement chirurgical nécessaire devrait être prise qu’après évaluation des résultats de la thérapeutique initiale. Une fois la technique chirurgicale choisie, elle doit répondre aux principes de :
- Économie tissulaire.
- Reconstruction des structures amoindries ou détruites.
Elle doit aussi respecter rigoureusement les principes de l’asepsie.
Programmation de la chirurgie parodontale
Préparation à la chirurgie
La préparation aux interventions chirurgicales se fait par une thérapeutique initiale pour régresser l’état inflammatoire en neutralisant radicalement les causes de la maladie. La période de réévaluation permet, en fonction de la régression inflammatoire et de la transformation de la morphologie tissulaire, de prendre les décisions chirurgicales les mieux adaptées, les plus économes, et les plus judicieuses sur le plan technique.
Préparation psychologique du patient
Une semaine avant l’intervention, le patient est revu pour lui expliquer et présenter d’une façon soigneuse et rassurante l’intervention chirurgicale, et lui prescrire une prémédication sédative (chez les patients anxieux) ou préventive (si nécessaire). Ensuite, il doit lire et signer son consentement écrit. Il est recommandé de contrôler sa tension artérielle avant et pendant l’acte.
Conseils post-opératoires
Les conseils post-opératoires seront prodigués oralement au patient, ou de préférence, consignés dans une fiche lue et remise au patient. Cette fiche comporte des instructions concernant le brossage, l’alimentation, et la prise des médicaments prescrits, etc.
Instrumentation et matériels
Les instruments doivent être conditionnés, stériles et bien aiguisés. Le plateau chirurgical est préparé en fonction de la technique chirurgicale proposée. En général, il comporte un plateau standard, matériel d’anesthésie, des instruments de chirurgie : bistouri, décolleur, fil de suture, instruments du détartrage-surfaçage radiculaire, et pansement chirurgical, etc. Une préparation préchirurgicale de la salle d’opération, du praticien, des assistants, du patient, et du champ opératoire est recommandée.
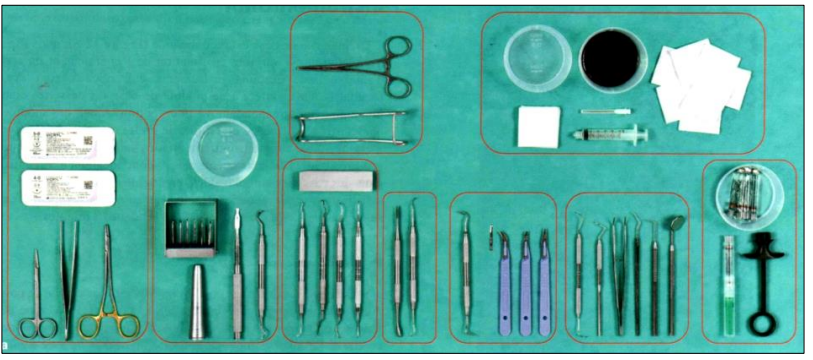
Différentes techniques chirurgicales
Aujourd’hui, l’objectif de la parodontie est non seulement de traiter la maladie parodontale, mais aussi d’améliorer la fonction et l’esthétique. Dans ce contexte, la chirurgie parodontale regroupe plusieurs techniques chirurgicales :
Chirurgie de la poche
- Curetage
- ENAP
- Gingivectomies
- Lambeau de Widman modifié
Chirurgie muco-gingivale
- Frénectomie
- Frénotomie
- Vestibuloplastie
- Greffes gingivales
Chirurgie osseuse
- Ostéotomie
- Ostéoplastie
- Comblements osseux
Ces interventions chirurgicales permettent de remodeler l’os alvéolaire dans le but de rétablir un contour osseux physiologique. (Voir le cours de 4ème année « Les défauts parodontaux osseux »).
Conclusion
La chirurgie parodontale n’est qu’une partie du traitement parodontal complet, elle permet de rendre au parodonte son anatomie et ses capacités de fonction. Le but de toute intervention chirurgicale est de faciliter l’accès aux traitements radiculaires et osseux et d’offrir un moyen supplémentaire pour stabiliser la progression de la maladie parodontale, quand les thérapeutiques non chirurgicales se sont avérées inefficaces. Elle sera proposée qu’après une certitude de l’engagement positif du patient.
Références bibliographiques
- Bercy P.; Tenenbaum H : Parodontologie du diagnostic à la pratique. Edition DeBoeck Université, Bruxelles, 1996.
- Lindhé J : Manuel de parodontologie clinique. Edition CdP, Paris, 1985.
- Mauprivez C; Rouche F; Descroix V; Dakic A : Le temps préopératoire dans Bouchard P : Parodontologie & dentisterie implantaire. Edition Lavoisier, Paris, 2016 : 90 : 128.
- Ramfjord S.P ; Ash M.M : Parodontologie et parodontie. Edition Masson, Paris, 1993.
- Roches Y : Chirurgie dentaire et patients à risque. Edition Flammarion Médecine-Sciences, Paris, 1996.
- Rouvin B ; Cantaloube D ; Saissy J.M : Préparation du malade à l’intervention. Encycl. Méd. Chir (Elsevier, Paris), Stomatologie/ Odontologie, 22-090-A-10, 1997, 4p.
La chirurgie parodontale / Parodontologie
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.

Leave a Reply