Alésage Osseux Dentaire (AOD) : Tout Comprendre sur Cette Technique en Implantologie
Vous envisagez la pose d’un implant dentaire et votre dentiste vient de mentionner le terme “alésage osseux dentaire” ? Cette étape technique, bien que cruciale pour la réussite de votre traitement, reste méconnue du grand public. Pourtant, près de 78% des patients ayant subi une pose d’implant ont bénéficié d’un alésage osseux sans même en avoir conscience.
L’alésage osseux dentaire (AOD) est une procédure chirurgicale minutieuse qui consiste à préparer l’os de la mâchoire pour accueillir un implant dentaire. Imaginez un menuisier qui perce un trou parfaitement calibré dans une planche avant d’y visser une vis : c’est exactement ce principe, mais appliqué à votre mâchoire avec une précision millimétrique.
Dans cet article complet, nous allons démystifier l’alésage osseux dentaire en explorant son fonctionnement exact, les différentes techniques utilisées, les précautions à prendre et les résultats que vous pouvez espérer. Vous découvrirez pourquoi cette étape est déterminante pour la stabilité à long terme de votre implant, comment elle se déroule concrètement, et ce que vous devez savoir avant votre intervention.
Rassurez-vous : l’alésage osseux est une technique maîtrisée par les chirurgiens-dentistes depuis plusieurs décennies, avec un taux de réussite dépassant les 95% selon les études dentaires récentes.
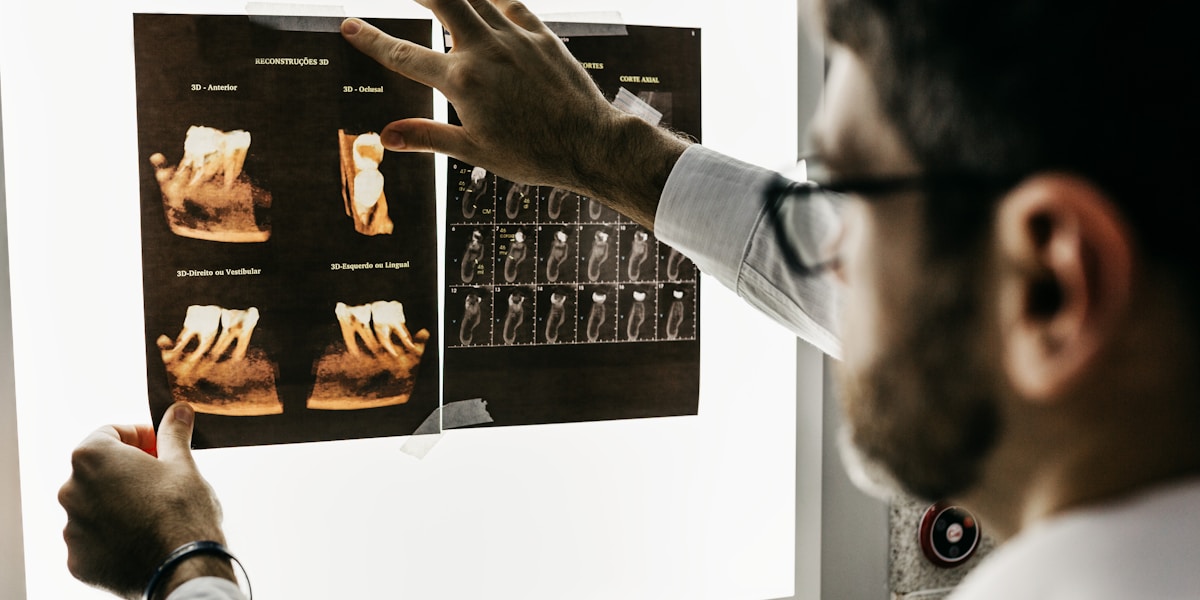
Comprendre l’Alésage Osseux Dentaire : Les Fondamentaux
Qu’est-ce que l’alésage osseux exactement ?
L’alésage osseux dentaire est la préparation chirurgicale du site implantaire dans l’os de la mâchoire. Cette procédure crée un logement précis pour recevoir l’implant dentaire, garantissant une intégration optimale et une stabilité durable.
Concrètement, votre chirurgien-dentiste utilise une série de forets spécialisés de diamètres croissants pour créer progressivement un orifice dans l’os alvéolaire. Chaque foret élargit légèrement le trou jusqu’à obtenir le diamètre exact correspondant à votre implant. Cette approche graduelle permet de :
- Préserver l’intégrité de l’os environnant
- Minimiser l’échauffement osseux qui pourrait compromettre la cicatrisation
- Garantir un ajustement parfait entre l’implant et l’os
- Créer les conditions idéales pour l’ostéointégration
L’ostéointégration est le processus biologique par lequel l’os se lie directement à la surface de l’implant en titane, créant une fusion quasi-naturelle. Sans un alésage correctement réalisé, ce processus peut être compromis.
Pourquoi l’alésage osseux est-il indispensable ?
Contrairement aux idées reçues, on ne peut pas simplement “visser” un implant dans la mâchoire. L’os alvéolaire possède une densité variable selon les zones et les individus. Sans alésage préalable, vous risqueriez :
Les complications possibles sans alésage adapté :
- Fracture de l’implant lors de la pose (pression excessive)
- Nécrose osseuse due à la surchauffe durant l’insertion
- Implant trop mobile ou instable
- Échec de l’ostéointégration dans les 6 mois
- Douleurs chroniques post-opératoires
Les types d’os et leur impact sur l’alésage
Votre mâchoire n’est pas uniforme. Les implantologues classifient l’os selon quatre types de densité :
Type 1 (os très dense) : Principalement à l’avant de la mandibule (mâchoire inférieure). Nécessite un alésage progressif avec irrigation abondante pour éviter la surchauffe.
Type 2 (os dense) : L’idéal pour l’implantologie. Équilibre parfait entre résistance et capacité d’ostéointégration.
Type 3 (os spongieux) : Courant à l’arrière du maxillaire (mâchoire supérieure). Demande des techniques d’alésage spécifiques pour compenser la moindre densité.
Type 4 (os très spongieux) : Zone la plus délicate. Peut nécessiter des techniques complémentaires comme la condensation osseuse.
Statistiques et données factuelles
Selon les données récentes de l’implantologie moderne :
- Taux de réussite global de l’alésage osseux : 96,4% sur 10 ans
- Durée moyenne d’un alésage : 8 à 15 minutes par site
- Temps d’ostéointégration après alésage : 3 à 6 mois
- Précision requise : ±0,1 mm pour un alésage optimal

Les Techniques d’Alésage Osseux : Solutions et Protocoles Détaillés
Technique 1 : Alésage Conventionnel par Forets Successifs
Description : C’est la méthode de référence, pratiquée depuis plus de 40 ans. Le chirurgien utilise une séquence de 3 à 5 forets de diamètres croissants (généralement de 2mm à 4,5mm selon le type d’implant).
Avantages :
- Technique parfaitement maîtrisée par tous les praticiens
- Contrôle précis de la profondeur et de l’angulation
- Matériel largement disponible et fiable
- Permet d’ajuster en temps réel selon la densité osseuse rencontrée
Limites :
- Nécessite une irrigation constante pour éviter l’échauffement
- Durée légèrement plus longue (10-15 minutes)
- Peut être stressante pour les patients sensibles au bruit
Quand l’utiliser : Pour tous les types d’os, c’est la technique universelle. Particulièrement recommandée pour les cas standards et les patients avec une densité osseuse normale (types 2 et 3).
Coût indicatif : Inclus dans le prix global de la pose d’implant (1200€ – 2500€ par implant en France).
Technique 2 : Alésage Piezoélectrique (Piézochirurgie)
Description : Cette technologie récente utilise des ultrasons pour découper l’os avec une précision extrême. Les vibrations piezoélectriques coupent uniquement les tissus durs (os) sans endommager les tissus mous (gencive, vaisseaux, nerfs).
Avantages :
- Précision chirurgicale exceptionnelle
- Préservation maximale de l’os sain
- Réduction significative du risque de lésion nerveuse
- Moins de traumatisme tissulaire donc cicatrisation améliorée
- Moins de saignements per-opératoires
Limites :
- Équipement coûteux, donc pas disponible partout
- Durée d’intervention légèrement allongée
- Surcoût potentiel (100-300€ supplémentaires)
Quand l’utiliser : Recommandée pour les zones à risque neurologique (proche du nerf mandibulaire), les os très denses (type 1), ou les patients anxieux préférant une approche moins invasive.
Coût indicatif : Majoration de 100€ à 300€ selon les cabinets.
Technique 3 : Alésage sous Guidage Numérique (Chirurgie Guidée)
Description : Grâce à un scanner 3D pré-opératoire et un logiciel de planification, le praticien crée un guide chirurgical sur-mesure. Ce guide, posé sur vos dents ou votre gencive, possède des trous pré-positionnés indiquant exactement où et sous quel angle aléser.
Avantages :
- Précision millimétrique garantie (marge d’erreur < 0,5mm)
- Temps opératoire réduit de 30%
- Prédictibilité optimale du résultat
- Idéal pour les cas complexes (implants multiples, os atrophié)
- Moins d’ouverture de la gencive nécessaire (chirurgie flapless possible)
Limites :
- Nécessite un scanner 3D (CBCT) préalable
- Coût global plus élevé
- Délai de fabrication du guide (1-2 semaines)
- Moins de flexibilité si l’os diffère des prévisions
Quand l’utiliser : Pour les réhabilitations complètes (All-on-4, All-on-6), les zones esthétiques critiques (incisives supérieures), ou quand la marge d’erreur doit être nulle.
Coût indicatif : Supplément de 300€ à 600€ pour le guide chirurgical.
Technique 4 : Ostéotomie avec Ostéotomes (Sans Forets)
Description : Technique alternative où l’alésage est réalisé par compression osseuse progressive à l’aide d’ostéotomes (instruments manuels). L’os est condensé latéralement plutôt que retiré.
Avantages :
- Aucun échauffement osseux
- Augmentation de la densité osseuse autour de l’implant
- Idéal pour les os peu denses (types 3 et 4)
- Stabilité primaire améliorée
Limites :
- Technique exigeante nécessitant une grande expérience
- Sensations de pression plus marquées pour le patient
- Contre-indiquée pour les os très denses
- Durée légèrement prolongée
Quand l’utiliser : Spécifiquement pour les os spongieux du maxillaire postérieur où la densité est insuffisante pour un forage classique.
Coût indicatif : Généralement inclus sans surcoût, mais dépend du praticien.
Tableau Comparatif des Techniques
| Critère | Conventionnelle | Piezoélectrique | Guidage Numérique | Ostéotomes |
|---|---|---|---|---|
| Précision | ⭐⭐⭐⭐ | ⭐⭐⭐⭐⭐ | ⭐⭐⭐⭐⭐ | ⭐⭐⭐ |
| Rapidité | ⭐⭐⭐⭐ | ⭐⭐⭐ | ⭐⭐⭐⭐⭐ | ⭐⭐⭐ |
| Sécurité tissulaire | ⭐⭐⭐⭐ | ⭐⭐⭐⭐⭐ | ⭐⭐⭐⭐⭐ | ⭐⭐⭐⭐ |
| Disponibilité | ⭐⭐⭐⭐⭐ | ⭐⭐⭐ | ⭐⭐⭐ | ⭐⭐⭐⭐ |
| Coût | € | €€ | €€€ | € |

Prévention et Préparation : Optimisez Votre Alésage Osseux
Les 8 Habitudes Essentielles Avant l’Intervention
1. Arrêtez le tabac 4 semaines avant l’intervention
Le tabagisme réduit de 40% la vascularisation osseuse, compromettant gravement l’ostéointégration. Si vous fumez, discutez avec votre dentiste d’un programme d’aide au sevrage temporaire. Les études montrent que même un arrêt de 3-4 semaines améliore significativement les résultats.
2. Optimisez votre hygiène orale 2 semaines avant
Une bouche saine est capitale pour éviter les infections post-opératoires. Adoptez ce protocole :
- Brossage 3 fois par jour avec une brosse à dents souple
- Utilisation quotidienne du fil dentaire
- Bain de bouche antiseptique (chlorhexidine 0,12%) une fois par jour
- Détartrage professionnel 10 jours avant l’opération
💡 Produit utile pour votre quotidien : Une brosse à dents électrique Oral-B avec capteur de pression peut vous aider à maintenir une hygiène optimale sans agresser vos gencives avant la chirurgie.
(Lien affilié – nous percevons une petite commission sans surcoût pour vous)
3. Renforcez votre densité osseuse par l’alimentation
Pendant les 6 semaines précédant l’alésage, augmentez vos apports en :
- Calcium : Produits laitiers, sardines, amandes (1000-1200mg/jour)
- Vitamine D : Poissons gras, œufs, exposition solaire modérée (800-1000 UI/jour)
- Vitamine K2 : Fromages fermentés, natto, légumes verts
- Protéines : 1,2g par kilo de poids corporel pour la régénération tissulaire
4. Informez votre praticien de TOUS vos médicaments
Certains traitements peuvent interférer avec l’alésage osseux :
- Anticoagulants (Warfarine, Rivaroxaban) : Adaptation posologique nécessaire
- Bisphosphonates (pour ostéoporose) : Risque d’ostéonécrose des mâchoires
- Corticoïdes au long cours : Ralentissement de la cicatrisation osseuse
- Antidépresseurs ISRS : Possible diminution de la densité osseuse
5. Gérez votre stress pré-opératoire
Le stress élève le cortisol, une hormone qui peut ralentir la cicatrisation. Techniques éprouvées :
- Cohérence cardiaque (5 minutes, 3 fois par jour)
- Consultation avec un psychologue si anxiété sévère
- Sédation consciente le jour J (MEOPA ou sédation intraveineuse)
- Méditation guidée spécifique pré-chirurgicale
6. Planifiez votre post-opératoire immédiat
Anticipez les 48 premières heures cruciales :
- Prenez 2-3 jours de repos professionnel
- Faites vos courses à l’avance (aliments mous, glaces, compresses)
- Organisez une aide à domicile si vous vivez seul
- Préparez votre zone de convalescence (oreillers surélevés, distractions)
7. Suivez le protocole antibiotique préventif
Votre dentiste prescrira généralement :
- Amoxicilline 2g, 1 heure avant l’intervention (ou Clindamycine si allergie)
- Parfois prolongation de 5-7 jours selon votre profil de risque
- Important : Ne prenez JAMAIS d’antibiotiques sans prescription, cela favorise les résistances
8. Respectez le jeûne pré-opératoire si sédation prévue
- Pas de nourriture solide 6 heures avant
- Liquides clairs autorisés jusqu’à 2 heures avant
- Aucun alcool 24 heures avant
- Si diabétique, protocole spécifique à discuter avec votre médecin
Les Erreurs Courantes à Éviter Absolument
❌ Prendre de l’aspirine ou des AINS 7 jours avant : Augmente massivement le risque hémorragique. Privilégiez le paracétamol si douleur.
❌ Consommer de l’alcool 48 heures avant : Altère la coagulation et interfère avec l’anesthésie.
❌ Négliger une infection dentaire existante : Toute infection active doit être traitée 2-3 semaines avant l’alésage.
❌ Oublier de signaler une grossesse : L’alésage osseux est contre-indiqué pendant la grossesse (radiographies, médications).
❌ Se présenter avec du maquillage ou vernis à ongles : Empêche la surveillance correcte de votre oxygénation durant l’intervention.
Timeline Réaliste : De la Consultation à la Cicatrisation
Semaine -8 : Consultation initiale, scanner 3D, planification du traitement
Semaine -4 : Début de l’optimisation (arrêt tabac, renforcement osseux alimentaire)
Semaine -2 : Détartrage professionnel, intensification de l’hygiène orale
Semaine -1 : Consultation pré-opératoire, vérification des examens, remise des prescriptions
Jour J : Alésage osseux et pose d’implant (durée : 45 minutes à 2 heures)
Jours 1-7 : Période inflammatoire (pic à 48-72h), suivi des consignes strictes
Semaines 2-4 : Cicatrisation gingivale, retrait des points de suture (J10-J14)
Mois 1-3 : Ostéointégration active, visites de contrôle mensuelles
Mois 3-6 : Consolidation osseuse complète, préparation à la pose de la couronne
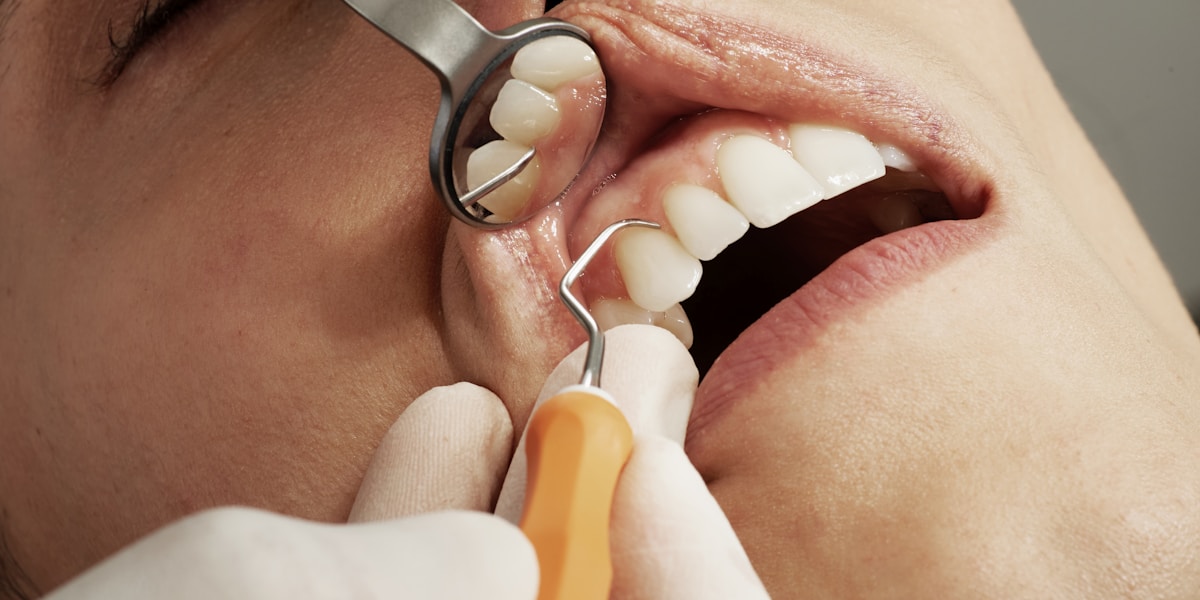
Quand Consulter un Professionnel ? Signaux d’Alerte et Suivi
Signes d’Alerte Nécessitant une Consultation Immédiate
⚠️ Contactez votre chirurgien-dentiste en urgence si vous constatez :
Dans les 48 heures post-alésage :
- Saignement abondant non contrôlé par compression (> 20 minutes)
- Douleur intense non calmée par les antalgiques prescrits (EVA > 7/10)
- Fièvre supérieure à 38,5°C
- Gonflement qui augmente après le 3ème jour au lieu de diminuer
- Engourdissement persistant de la lèvre ou de la langue (> 6 heures)
Entre J3 et J14 :
- Apparition d’un goût métallique ou putride persistant
- Mobilité de l’implant détectable lors du passage de la langue
- Écoulement de pus au niveau du site opératoire
- Hématome qui s’étend au cou ou à la gorge
- Difficulté à avaler ou à ouvrir la bouche (trismus sévère)
Entre J15 et M3 (période d’ostéointégration) :
- Douleur qui réapparaît alors qu’elle avait disparu
- Sensation de mobilité de l’implant
- Rougeur ou gonflement localisé récurrent
- Écoulement spontané au niveau de la vis de cicatrisation
Ce Que Votre Dentiste Évaluera Lors des Consultations de Suivi
Consultation à J7-10 (retrait des fils) :
Votre praticien vérifiera la cicatrisation gingivale, l’absence d’infection, et retirera les sutures. Il évaluera également votre respect des consignes post-opératoires et ajustera si nécessaire vos médications.
Questions qu’il posera :
- “Avez-vous ressenti des douleurs anormales ?”
- “Avez-vous respecté le régime alimentaire mou ?”
- “Fumez-vous ?” (soyez honnête, c’est crucial)
- “Prenez-vous régulièrement vos bains de bouche ?”
Contrôle à 1 mois :
Examen clinique de la stabilité implantaire, palpation douce pour vérifier l’absence de mobilité, et évaluation de la qualité de la muqueuse péri-implantaire.
Radiographie de contrôle à 3 mois :
Cliché rétro-alvéolaire ou panoramique pour objectiver l’ostéointégration. Votre dentiste recherche :
- Le contact intime os-implant sans zone radioclaire
- L’absence de résorption osseuse péri-implantaire
- La bonne position tridimensionnelle de l’implant
Si tout est favorable, il programmera la prise d’empreinte pour la réalisation de votre couronne définitive.
Questions Essentielles à Poser Lors de la Consultation Pré-Alésage
Vous avez le droit (et le devoir) de comprendre exactement ce qui va se passer. Voici les questions clés :
Sur la technique :
- “Quelle technique d’alésage allez-vous utiliser et pourquoi ?”
- “Combien d’implants de ce type avez-vous posés cette année ?”
- “Y a-t-il des risques spécifiques dans mon cas particulier ?”
Sur le déroulement :
- “Combien de temps durera l’intervention totale ?”
- “Quel type d’anesthésie utiliserez-vous ?”
- “Puis-je bénéficier d’une sédation consciente si je suis très anxieux ?”
Sur les suites :
- “Quel niveau de douleur dois-je anticiper ?”
- “Combien de jours d’arrêt de travail recommandez-vous ?”
- “Quand pourrai-je reprendre le sport / conduire / voyager ?”
Sur les coûts :
- “Quel est le coût total détaillé (implant + alésage + couronne) ?”
- “Quelles sont les parts remboursées par la Sécurité Sociale et ma mutuelle ?”
- “Existe-t-il des facilités de paiement ?”
Déroulement Type d’une Intervention d’Alésage Osseux
Étape 1 – Accueil et préparation (15 minutes) : Installation confortable au fauteuil, vérification de votre dossier médical, prise des constantes vitales si sédation prévue, mise en place du champ opératoire.
Étape 2 – Anesthésie locale (5 minutes) : Injection d’articaïne ou lidocaïne avec vasoconstricteur. Vous sentirez une légère piqûre puis un engourdissement progressif. Attente de 5-10 minutes pour efficacité maximale.
Étape 3 – Incision gingivale (2 minutes) : Incision précise de la gencive pour exposer l’os alvéolaire. Vous ne sentirez rien grâce à l’anesthésie, mais percevrez une légère pression.
Étape 4 – Alésage progressif (8-12 minutes) : Séquence de forets de diamètres croissants avec irrigation abondante. Vous entendrez un bruit de fraisage mais sans douleur. Le praticien vérifie régulièrement la profondeur et l’angulation.
Étape 5 – Pose de l’implant (3-5 minutes) : Insertion de l’implant en titane dans le logement créé, avec une clé dynamométrique pour contrôler la force de vissage.
Étape 6 – Sutures (5 minutes) : Fermeture de la gencive par des points de suture résorbables ou non, et mise en place d’une vis de cicatrisation ou d’un pilier de fermeture.
Étape 7 – Consignes et prescriptions (10 minutes) : Explications détaillées des soins post-opératoires, remise d’une fiche écrite, prescription d’antalgiques et antibiotiques, programmation du rendez-vous de contrôle.
Durée totale moyenne : 45 minutes à 1h pour un implant unique, jusqu’à 2-3h pour des cas complexes multiples.
Questions Fréquentes sur l’Alésage Osseux Dentaire
L’alésage osseux est-il douloureux ?
Non, l’alésage osseux n’est pas douloureux car réalisé sous anesthésie locale profonde. Vous ressentirez des vibrations et une pression modérée, mais aucune douleur aiguë. Les patients décrivent généralement l’intervention comme “impressionnante mais supportable”. Les douleurs post-opératoires sont légères à modérées (3-5/10 sur l’échelle de douleur) et parfaitement contrôlées par des antalgiques standards comme le paracétamol ou l’ibuprofène. Le pic douloureux survient entre 24 et 48h puis diminue progressivement. Si vous êtes très anxieux, demandez une prémédication sédative ou une sédation consciente au MEOPA.
Combien de temps dure la cicatrisation après un alésage osseux ?
La cicatrisation se déroule en plusieurs phases. La cicatrisation gingivale superficielle prend 10 à 14 jours, avec retrait des fils généralement à J10. La cicatrisation osseuse primaire nécessite 6 à 8 semaines, période durant laquelle l’os commence à coloniser la surface de l’implant. L’ostéointégration complète demande 3 à 6 mois selon la localisation (mandibule : 3-4 mois ; maxillaire : 4-6 mois) et la qualité osseuse. Vous pourrez reprendre une alimentation normale progressivement dès la 3ème semaine, mais la prothèse définitive ne sera posée qu’après validation radiologique de l’ostéointégration complète.
Peut-on faire un alésage osseux si on a perdu beaucoup d’os ?
Oui, mais cela nécessite souvent une étape préalable de régénération osseuse. Si votre volume osseux est insuffisant en hauteur ou en épaisseur, votre chirurgien proposera une greffe osseuse (autogreffe, xénogreffe ou matériau synthétique) 4 à 6 mois avant l’alésage. Cette greffe reconstituera un volume osseux adéquat. Alternativement, des techniques comme le sinus lift (élévation sinusienne) pour le maxillaire supérieur ou la régénération osseuse guidée (ROG) permettent de poser l’implant simultanément à la greffe dans certains cas favorables. Votre praticien évaluera précisément vos besoins via un scanner 3D lors de la consultation initiale. Ne vous découragez pas : même les pertes osseuses sévères sont aujourd’hui compensables.
Quels sont les risques et complications possibles de l’alésage osseux ?
Les complications sérieuses sont rares (< 5% des cas) mais doivent être connues. Les risques immédiats incluent : lésion nerveuse (paresthésie temporaire de la lèvre, 2-3% des cas mandibulaires, résolution spontanée en 3-6 mois dans 95% des cas), perforation sinusienne (1-2% au maxillaire supérieur, généralement sans conséquence si gérée immédiatement), et hémorragie importante (< 1%, maîtrisée per-opératoire). Les complications post-opératoires précoces comprennent l’infection (2-4%, traitée par antibiotiques renforcés), le rejet de l’implant par absence d’ostéointégration (2-5%, nécessitant un retrait et réintervention après cicatrisation), et la péri-implantite (inflammation de l’os péri-implantaire, 5-10% à 10 ans, liée principalement à une hygiène insuffisante). La sélection rigoureuse des patients et le respect des protocoles chirurgicaux réduisent considérablement ces risques.
Combien coûte un alésage osseux dentaire en France ?
L’alésage osseux n’est généralement pas facturé séparément mais inclus dans le prix global de la pose d’implant, qui varie de 1200€ à 2500€ par implant selon la région, la réputation du praticien et la complexité du cas. Ce tarif comprend : la consultation, le scanner 3D, l’alésage osseux, l’implant en titane, la chirurgie, et le pilier. La couronne prothétique sur implant coûte ensuite 600€ à 1500€ supplémentaires. Depuis 2020, un forfait de remboursement Sécurité Sociale existe : 107,50€ pour l’implant et 120€ pour la couronne sur implant. Votre mutuelle complètera selon votre contrat. Les techniques avancées (piézochirurgie, guidage numérique) peuvent majorer le coût de 100€ à 600€. Demandez toujours un devis détaillé et comparez plusieurs praticiens. Certains cabinets proposent des facilités de paiement en 3 à 12 mensualités sans frais.
Peut-on poser la couronne immédiatement après l’alésage ?
Dans certaines situations favorables, oui : on parle de mise en charge immédiate. Cette technique permet de fixer une couronne provisoire dans les 24-48h suivant l’alésage et la pose d’implant. Conditions requises : excellente qualité osseuse (type 2), stabilité primaire de l’implant > 35 Ncm (mesurée au torque de vissage), absence de bruxisme, et motivation du patient pour une hygiène irréprochable. Les taux de réussite sont comparables à la mise en charge différée (après 3-6 mois) dans ces cas sélectionnés. Cependant, la mise en charge différée reste le gold standard avec des taux de succès légèrement supérieurs (97% vs 94% à 5 ans). Votre praticien évaluera si votre cas permet cette option esthétiquement intéressante, particulièrement pour les incisives supérieures visibles lors du sourire.
L’alésage osseux est-il compatible avec l’ostéoporose ?
Oui, avec des précautions. L’ostéoporose légère à modérée non traitée n’est pas une contre-indication absolue, mais la densité osseuse réduite rallonge la période d’ostéointégration (6 mois minimum au lieu de 3-4 mois). Le vrai problème concerne les patients sous bisphosphonates (Fosamax®, Bonviva®, Actonel®) ou dénosumab (Prolia®) pour traiter l’ostéoporose sévère : ces médicaments augmentent le risque d’ostéonécrose des mâchoires (ONM) après chirurgie osseuse. Si vous prenez ces traitements : informez impérativement votre dentiste, qui contactera votre médecin traitant pour évaluer le rapport bénéfice/risque, envisagera une fenêtre thérapeutique (arrêt de 2-3 mois avant et après l’intervention selon l’avis médical), et renforcera le protocole antibioprophylaxie. Les bisphosphonates par voie orale présentent un risque moindre que les formes intraveineuses.
Faut-il arrêter de fumer définitivement pour un alésage osseux ?
Idéalement oui, mais un arrêt temporaire strict de 4 semaines avant et 8 semaines après l’intervention améliore déjà significativement les résultats. Le tabac diminue l’oxygénation des tissus et ralentit la cicatrisation osseuse, multipliant par 2 à 3 le risque d’échec de l’ostéointégration. Les fumeurs de plus de 10 cigarettes/jour présentent un taux d’échec de 15-20% contre 4-5% chez les non-fumeurs. Votre chirurgien peut vous prescrire des substituts nicotiniques (patchs, gommes) pour faciliter le sevrage temporaire sans souffrir du manque. Certains praticiens refusent de poser des implants chez les gros fumeurs non coopérants, considérant le pronostic trop défavorable. Soyez transparent sur votre consommation réelle pour adapter la stratégie thérapeutique. C’est aussi une excellente opportunité pour un sevrage définitif !
Conclusion : L’Essentiel à Retenir sur l’Alésage Osseux Dentaire
L’alésage osseux dentaire est bien plus qu’une simple étape technique : c’est le fondement de la réussite à long terme de votre implant. Cette préparation millimétrique de votre mâchoire conditionne directement l’ostéointégration et la stabilité de votre future dent artificielle.
Les 3 choses à retenir :
- La technique d’alésage est cruciale : Qu’elle soit conventionnelle, piezoélectrique ou guidée numériquement, chaque méthode offre des avantages spécifiques. Votre chirurgien choisira celle la plus adaptée à votre anatomie osseuse et à votre situation clinique. N’hésitez pas à discuter des options disponibles.
- Votre préparation fait toute la différence : L’arrêt du tabac, l’optimisation de votre hygiène orale, le renforcement de votre densité osseuse par l’alimentation, et la gestion de votre stress pré-opératoire améliorent significativement vos chances de succès (jusqu’à +15% selon les études).
- Le suivi post-opératoire est indispensable : Respectez scrupuleusement les consignes (régime alimentaire mou, bains de bouche, prise des médicaments) et ne manquez aucun rendez-vous de contrôle. Les 3 premiers mois sont déterminants pour l’ostéointégration.
Avec un taux de réussite supérieur à 95% sur 10 ans, l’alésage osseux associé à la pose d’implants représente aujourd’hui la solution la plus fiable et durable pour remplacer une ou plusieurs dents manquantes. Les techniques n’ont cessé de progresser, offrant davantage de confort, de précision et de prédictibilité.
Vous envisagez un implant dentaire ? N’attendez pas que la perte osseuse s’aggrave : plus l’intervention est réalisée tôt après l’extraction dentaire, plus elle sera simple et les résultats optimaux. Prenez rendez-vous avec un chirurgien-dentiste ou un implantologue qualifié pour une consultation personnalisée. Il réalisera un examen clinique complet, un scanner 3D de vos mâchoires, et vous proposera un plan de traitement sur-mesure.
Vous méritez un sourire complet et fonctionnel qui redonnera confiance en vous et améliorera votre qualité de vie au quotidien.
Note importante : Cet article a un but informatif et éducatif. Il ne remplace en aucun cas l’avis, le diagnostic ou le traitement d’un professionnel de santé qualifié. Chaque situation clinique est unique et nécessite une évaluation personnalisée. Consultez toujours votre chirurgien-dentiste ou stomatologue pour obtenir des conseils adaptés à votre cas spécifique, notamment concernant les indications, contre-indications, risques et bénéfices de l’alésage osseux et de la pose d’implants dentaires.
Mots-clés : alésage osseux dentaire, AOD dentaire, préparation implant dentaire, ostéointégration, chirurgie implantaire, forage osseux dentaire, pose implant dentaire, techniques alésage osseux, cicatrisation implant, prévention échec implant, coût implant dentaire


Leave a Reply