Adaptations Thérapeutiques chez le Sujet Âgé : Guide Complet des Traitements Parodontaux
Introduction : Pourquoi le Patient Âgé Représente un Défi Clinique à Part Entière ?
La prise en charge bucco-dentaire des personnes âgées constitue aujourd’hui un enjeu de santé publique majeur. En France, plus de 20 % de la population a plus de 65 ans, et cette proportion continuera d’augmenter dans les prochaines décennies. Or, les pathologies parodontales touchent une part considérable de cette population : selon l’OMS, plus de 70 % des personnes de plus de 65 ans présentent une forme de maladie parodontale.
Chez les personnes âgées, la pathologie bucco-dentaire se caractérise — en plus des maladies parodontales — par une prévalence accrue des caries cervicales et des lésions d’usure (attrition, abrasion, érosion), avec pour conséquence une diminution de la capacité fonctionnelle de l’appareil manducateur.
Ces modifications structurales, qui accompagnent la maturation puis le vieillissement de l’organe dentaire, sont dues tant à la sénescence physiologique qu’aux stimuli fonctionnels ou agressions pathologiques. Elles doivent être systématiquement prises en compte dans le diagnostic et l’approche thérapeutique.
⚠️ Point clé pour l’examen : L’âge ne constitue pas une contre-indication à l’une quelconque des différentes modalités du traitement parodontal. Mais l’approche doit être adaptée et individualisée.

I — Objectifs Généraux du Traitement Parodontal chez le Sujet Âgé
Avant toute planification thérapeutique, le chirurgien-dentiste doit définir des objectifs réalistes et adaptés au profil du patient. Ces objectifs se déclinent en quatre axes fondamentaux :
1. Traiter précocement les problèmes émergents pour éviter d’autres complications. La prise en charge tardive aggrave souvent le pronostic dentaire et augmente le coût global du traitement.
2. Assurer le contrôle de l’infection, c’est-à-dire minimiser ou éliminer l’inflammation gingivale, parodontale ou endodontique. C’est la base de toute thérapeutique.
3. Minimiser l’interruption des fonctions. La mastication, la phonation et l’esthétique participent directement à la qualité de vie du patient âgé. Tout traitement doit veiller à ne pas détériorer ces fonctions.
4. Maintenir l’esthétique du patient âgé. La dimension psychologique est souvent sous-estimée : un sourire préservé contribue à l’estime de soi et à l’intégration sociale.
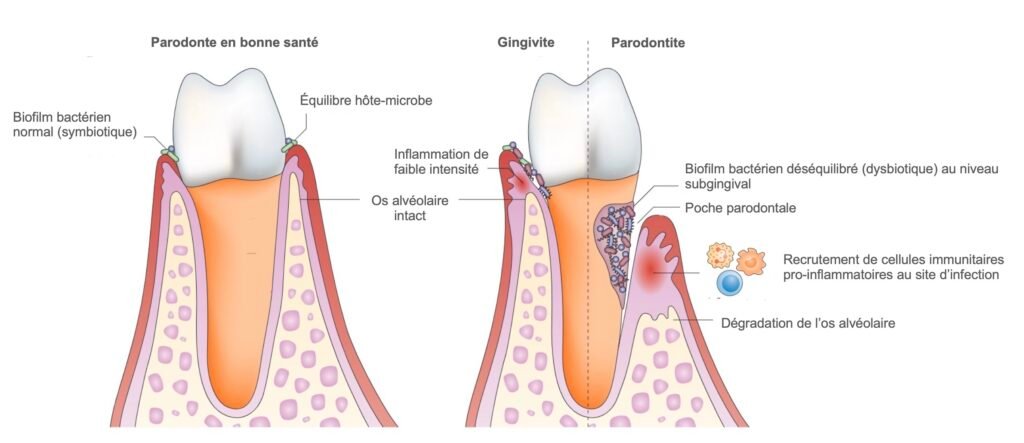
II — Vieillissement et Parodonte : Comprendre les Modifications Tissulaires
1. Au Niveau Cellulaire
Le vieillissement cellulaire résulte des effets intriqués de facteurs génétiques et environnementaux auxquels est soumis l’organisme. Il touche l’ensemble des constituants de la cellule : ADN, membranes et protéines.
Sur le plan moléculaire, le raccourcissement des télomères et l’accumulation de dommages oxydatifs entraînent une diminution progressive de la capacité proliférative des cellules. Les fibroblastes gingivaux et desmodontaux en sont particulièrement affectés, réduisant ainsi les capacités réparatrices du tissu parodontal.
2. Au Niveau du Parodonte — Analyse Structure par Structure
A. La Gencive
Le vieillissement gingival est caractérisé par plusieurs modifications histologiques significatives :
- Diminution de l’activité mitotique, responsable d’un amincissement épithélial d’environ 30 % par rapport à l’adulte jeune
- Modifications de la vascularisation par diminution du nombre des micro-vaisseaux gingivaux
- Diminution du turn-over cellulaire
Il en résulte une perte de l’élasticité de la gencive avec un aspect plus lisse des récessions, une fragilité accrue aux agressions microbiennes et mécaniques, et une cicatrisation ralentie. Cliniquement, la gencive apparaît plus pâle, moins stipplée et plus vulnérable aux traumatismes du brossage.
B. Le Desmodonte
L’effet du vieillissement sur le desmodonte se caractérise par :
- Un ralentissement du turnover cellulaire
- Une limitation de son potentiel régénérateur
- Une diminution de la vascularisation
- Une diminution du nombre des fibres desmodontales
- Une diminution de la densité cellulaire
- Des modifications de l’espace desmodontal liées aux variations de la charge occlusale : diminution de l’espace desmodontal chez le denté, élargissement chez le partiellement édenté
🔎 À retenir : La diminution du potentiel régénérateur du desmodonte explique en partie la réponse moins favorable aux traitements parodontaux chirurgicaux chez le sujet âgé. C’est un argument en faveur d’une approche conservatrice de première intention.
C. Le Cément
Le cément augmente en épaisseur par apposition de cément secondaire, en particulier au niveau du tiers apical et au niveau distal. Cette hypercémentose est liée à l’âge, mais aussi à un mécanisme compensatoire de l’éruption mésiale passive et de l’attrition dentaire.
Par ailleurs, la rétraction physiologique de la gencive favorise l’exposition du cément. Celui-ci est souvent sclérotique et présente de nombreuses irrégularités telles que des pertes de substance liées à un brossage traumatique, rendant le détartrage-surfaçage plus complexe.
D. L’Os Alvéolaire
La perte de l’os alvéolaire est étroitement liée à la perte dentaire. Au cours du vieillissement :
- La masse osseuse diminue progressivement (ostéopénie physiologique)
- Les ostéoblastes diminuent en nombre, en taille et en activité
- La balance entre résorption et apposition est altérée en faveur d’une augmentation de la résorption, se traduisant par une augmentation du nombre des cavités de résorption
La capacité de cicatrisation et de remodelage se trouve alors limitée. Chez la femme ménopausée, le déficit en œstrogènes aggrave encore ce phénomène, en raison du lien bien documenté entre ostéoporose systémique et perte osseuse alvéolaire.
III — Adaptation des Traitements Parodontaux : Guide Clinique
Trois facteurs sont à considérer systématiquement avant toute prise de décision thérapeutique :
- L’état parodontal (profondeur des poches, niveau d’attache, mobilité dentaire)
- L’état général (maladies systémiques, polymédication, capacités fonctionnelles)
- La capacité du patient âgé à maintenir une bonne hygiène bucco-dentaire
1. Traitement Non Chirurgical — La Priorité Absolue
Le traitement non chirurgical constitue la pierre angulaire de la prise en charge parodontale chez le sujet âgé. Il repose sur deux piliers complémentaires :
Motivation et Instructions d’Hygiène Bucco-Dentaire
Le nettoyage fréquent et les instructions d’hygiène buccale constituent une approche thérapeutique fondamentale et souvent sous-estimée. Une instrumentation adaptée facilite considérablement le contrôle de la plaque bactérienne :
- Brosse à dents électrique : particulièrement recommandée chez le patient âgé, notamment en cas de troubles de la dextérité manuelle. Les oscillo-rotations réduisent l’effort nécessaire tout en augmentant l’efficacité. À titre d’exemple, l’Oral-B Pro 3 propose 3 modes de nettoyage incluant un mode douceur, idéal pour les gencives fragilisées.
- Port-fil et brossettes interdentaires : indispensables pour le nettoyage des espaces interdentaires, en particulier en présence de restaurations prothétiques multiples
- Adaptation des techniques : la technique de Bass modifiée est souvent préférable à la méthode de brossage horizontal traumatique
Détartrage-Surfaçage Radiculaire
Le détartrage-surfaçage (ou débridement sous-gingival) demeure le traitement de référence des parodontites. Chez le sujet âgé, certaines spécificités techniques s’imposent :
- La sclérose cémentaire rend la surface radiculaire plus dure et les irrégularités de cément plus difficiles à éliminer
- Le recours à l’anesthésie locale est souvent nécessaire compte tenu de la sensibilité radiculaire accrue liée aux récessions gingivales
- Fractionner les séances pour limiter la fatigue et le stress du patient âgé
Rôle de la Chlorhexidine
La chlorhexidine peut être administrée aux patients qui présentent des difficultés à assurer une bonne hygiène bucco-dentaire. Ses modalités d’utilisation comprennent :
- Bains de bouche à 0,12 % ou 0,20 % (utilisation courte durée pour éviter les tâches dentaires)
- Gels à application sous-gingivale
- Vernis à la chlorhexidine pour les patients institutionnalisés
⚠️ Rappel pharmacologique : La chlorhexidine inhibe la formation de plaque mais n’est pas un substitut au détartrage mécanique. Son utilisation au long cours (> 3 mois) entraîne des colorations dentaires et une altération du goût.
2. Traitement Chirurgical — Indications et Précautions
Dans le cas de poches profondes résistantes, le traitement conservateur par détartrage-surfaçage peut s’avérer insuffisant. Un traitement chirurgical peut être indiqué pour :
- Un débridement approprié des poches résiduelles
- Assurer une morphologie gingivale qui facilite le contrôle de plaque au long cours
Techniques Chirurgicales Applicables
Les traitements chirurgicaux suivants peuvent être appliqués selon les indications, si l’état général du patient le permet :
| Technique | Indication principale | Commentaire chez le sujet âgé |
|---|---|---|
| Chirurgie osseuse résectrice | Poches infra-osseuses | Approche conservatrice préférée |
| Régénération tissulaire guidée (RTG) | Défauts osseux verticaux | Résultats moins prédictibles qu’en sujet jeune |
| Greffes osseuses | Défauts osseux majeurs | Cicatrisation ralentie |
| Implants | Édentement après stabilisation parodontale | Possible selon état général |
⚠️ Point important : L’âge du patient ne constitue pas une contre-indication à la chirurgie parodontale. Les principes restent identiques, mais une approche plus conservatrice est préférée pour minimiser l’exposition de la surface radiculaire et le risque accru de caries radiculaires.
Le Facteur Décisif : Le Contrôle de Plaque
Il faut noter que le facteur décisif pour le succès de la chirurgie parodontale reste le contrôle de la plaque bactérienne et le suivi professionnel. Ceci exclut le traitement chirurgical chez le patient qui ne présente pas une hygiène adéquate, ce qui, malheureusement, est souvent le cas chez le patient âgé.

IV — Considérations Générales et Médecine du Patient Âgé
Polymédication et Interactions
Le patient âgé est souvent polymédiqué. Certains médicaments ont des répercussions directes sur la cavité buccale :
- Antihypertenseurs (inhibiteurs calciques) : hyperplasie gingivale
- Anticoagulants (AVK, NACO) : adaptation du protocole chirurgical, consultation avec le médecin traitant
- Bisphosphonates : risque d’ostéonécrose des maxillaires (ONM) — contre-indication relative à la chirurgie osseuse
- Xérostomiants (antidépresseurs, antihistaminiques, antihypertenseurs) : favorisent la plaque bactérienne et les caries radiculaires
Évaluation de l’État Général
Une évaluation systématique de l’état général est indispensable. Les principales pathologies à considérer sont le diabète (facteur de risque majeur des parodontites), les maladies cardiovasculaires, l’ostéoporose et les troubles cognitifs.
🔑 Lien bidirectionnel diabète-parodontite : Le diabète non contrôlé aggrave la parodontite, et la parodontite non traitée dégrade l’équilibre glycémique. La prise en charge parodontale fait partie intégrante du traitement du diabétique.
V — Résumé et Points Clés pour l’Examen
Voici les notions fondamentales à maîtriser :
Sur le vieillissement parodontal :
- Amincissement épithélial gingival de ~30 %
- Diminution de la vascularisation et du turn-over cellulaire
- Hypercémentose au tiers apical (mécanisme compensatoire)
- Perte osseuse alvéolaire liée à la perte dentaire
- Balance résorption/apposition déséquilibrée
Sur les principes thérapeutiques :
- L’âge n’est PAS une contre-indication au traitement parodontal
- Priorité au traitement non chirurgical (hygiènotheérapie + détartrage-surfaçage)
- L’approche chirurgicale reste possible mais doit être conservatrice
- Le facteur décisif du succès chirurgical = le contrôle de plaque
- Tenir compte de l’état général, de la polymédication et des capacités d’hygiène
Sur les adaptations pratiques :
- Brosse à dents électrique recommandée en cas de dextérité réduite
- Chlorhexidine en soutien thérapeutique (courte durée)
- Fractionner les séances pour le confort du patient
- Prévenir le risque de caries radiculaires (exposition cémentaire)
Ressources pour Approfondir
Pour les étudiants en préparation à l’internat ou souhaitant approfondir leurs connaissances en parodontologie :
- Le Référentiel internat en parodontologie est un outil de préparation incontournable, couvrant l’ensemble des notions cliniques attendues à l’examen.
- Le manuel Endodontie, Prothèse et Parodontologie offre une approche intégrée des disciplines, particulièrement utile pour comprendre les interactions inter-spécialités chez le patient âgé.
- Les Annales corrigées de l’internat en odontologie 2022-2024 constituent un entraînement pratique essentiel pour identifier les pièges fréquents sur ce type de sujet.
- Pour une révision clinique globale, le Guide clinique d’odontologie synthétise les données probantes actuelles.
Vous pouvez également vous entraîner sur des QCM interactifs via la plateforme ResiDentaire™, spécialement conçue pour les étudiants en médecine dentaire.
Conclusion : Une Approche Individualisée et Holistique
Les modifications physiologiques en rapport avec la sénescence affectent l’organe dentaire dans son ensemble. Ces modifications structurales ont des répercussions directes sur les pathologies ainsi que sur la thérapeutique bucco-dentaire.
Le traitement tiendra compte de l’état général du patient et de l’objectif thérapeutique. Il demeure classique dans ses principes, mais il doit s’adapter aux spécificités de la dent « âgée » et du patient âgé, dans une démarche toujours individualisée et centrée sur le patient.
La prévention, la motivation à l’hygiène et le suivi régulier constituent les meilleurs garants du succès à long terme, bien plus que toute intervention chirurgicale isolée.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus, et cela m’aide à financer ce site.
Niveau : Études dentaires — DFASO / Internat | Matière : Parodontologie | Mise à jour : 2025

Leave a Reply