Sustentation, Stabilisation et Rétention en Prothèse Amovible Complète : Guide Complet en Odontologie
Mots-clés : prothèse amovible complète, sustentation, stabilisation, rétention, triade de Housset, édentement total, occlusion prothétique, implantologie
Introduction
La prothèse amovible complète (PAC) reste l’une des thérapeutiques les plus complexes de l’odontologie clinique. Face à un patient édenté total, le praticien doit maîtriser un ensemble de principes biomécaniques, physiologiques et psychologiques pour offrir une réhabilitation fonctionnelle et esthétique durable.
Au cœur de cette maîtrise se trouve la triade de Housset : sustentation, stabilisation et rétention. Ces trois paramètres sont indissociables. Négliger l’un, c’est compromettre les deux autres — et avec eux, le succès clinique à long terme.
Cet article vous propose une exploration rigoureuse et structurée de ces concepts, enrichie de considérations cliniques modernes, d’erreurs fréquentes à éviter et de cas illustratifs. Il s’adresse aussi bien à l’étudiant préparant ses examens qu’au clinicien souhaitant consolider ses bases.
💡 Rappel fondamental (Housset) : « Il est plus important de maintenir ce qui reste plutôt que de remplacer ce qui manque. »

La Triade de Housset : Fondements et Interdépendances
La triade de Housset repose sur trois composantes interdépendantes qui assurent ensemble la performance globale de la prothèse amovible complète. Elles ne peuvent être analysées isolément : un déficit de sustentation fragilise la stabilisation, et une rétention insuffisante compromet l’ensemble.

Les cinq rôles fondamentaux de la triade
- Assurer la tenue de la prothèse : prévenir le déplacement ou la désinsertion durant les fonctions orales (mastication, déglutition, phonation).
- Préserver l’intégrité tissulaire : minimiser les traumatismes sur les tissus mous et osseux pour éviter les lésions et la résorption accélérée.
- Permettre une efficacité fonctionnelle : garantir une mastication efficace, une phonation claire et un confort maximal.
- Contribuer à la crédibilité esthétique : offrir une apparence naturelle, essentielle à la confiance du patient.
- Favoriser l’intégration psychique : aider le patient à accepter la prothèse comme extension fonctionnelle de son corps.
Ces objectifs guident toutes les décisions cliniques, de la prise d’empreinte au suivi à long terme.
La Sustentation : Résistance aux Forces Verticales
Définition et Importance Clinique
La sustentation désigne la capacité de la prothèse à résister aux forces verticales exercées perpendiculairement à la surface d’appui, empêchant l’enfoncement de la plaque-base dans les tissus de soutien. Une bonne sustentation répartit les forces masticatoires de manière équilibrée, réduisant le risque de lésions tissulaires et de résorption osseuse.
Facteurs Influençant la Sustentation
La Surface d’Appui
La surface d’appui est le facteur déterminant de la sustentation. Selon la relation physique :
P = F / S (P = pression, F = force, S = surface d’appui)
L’augmentation de la surface réduit mécaniquement la pression exercée sur les tissus. Il est donc crucial d’optimiser l’extension de la base prothétique tout en respectant les limites anatomiques — notamment pour permettre le libre jeu des organes paraprothétiques (langue, joues, lèvres).
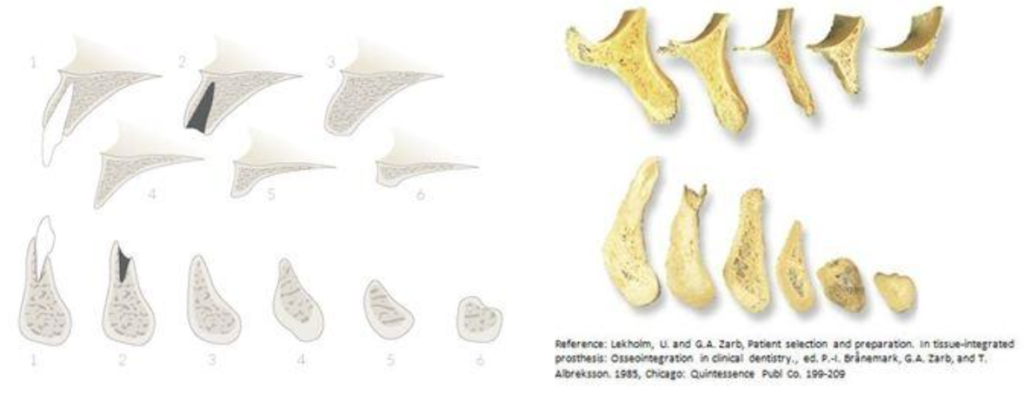
La Forme des Maxillaires
La géométrie de l’infrastructure osseuse joue un rôle clé :
- Un palais plat offre une meilleure sustentation qu’un palais ogival, car il permet une répartition plus homogène des forces.
- Une crête en plateau est plus favorable qu’une crête en lame de couteau, qui concentre les pressions sur une surface réduite, augmentant le risque de douleur et de résorption osseuse.
La Qualité des Tissus de Soutien
La sustentation dépend également de la qualité des tissus :
- Os : un os fragile (ex. ostéoporose) compromet la capacité à supporter les forces sans dommages. À noter que la prévalence de l’ostéoporose est particulièrement significative chez les femmes ménopausées édentées.
- Muqueuse : une muqueuse hypertrophiée, inflammatoire ou atrophique réduit la sustentation en raison de sa faible résilience. Une fibromuqueuse dense et saine est idéale.
Les Propriétés Viscoélastiques de la Fibromuqueuse
La fibromuqueuse présente des propriétés viscoélastiques qui conditionnent directement la sustentation. Lors d’une compression :
- La muqueuse subit une compression initiale quasi-instantanée.
- Une déformation progressive se produit en fonction de la durée et de l’intensité de la force.
- À la cessation de la pression, une décompression élastique instantanée est suivie d’un retour lent à l’épaisseur normale.
Ces propriétés imposent une conception prothétique qui respecte la résilience des tissus. Une surcharge chronique peut entraîner une résorption osseuse ou une inflammation muqueuse irréversible.
La Stabilisation : Résistance aux Forces Horizontales
Définition et Enjeux Cliniques
La stabilisation est la capacité de la prothèse à résister aux forces transversales ou antéropostérieures exercées parallèlement à la surface d’appui. Elle prévient la mobilisation de la plaque-base par translation ou rotation, en particulier lors des mouvements excentrés de la mandibule.
Une stabilisation défaillante est souvent à l’origine des doléances les plus fréquentes en PAC : instabilité au cours du repas, douleurs latérales, traumatismes muqueux récurrents.
Facteurs Influençant la Stabilisation
La Forme des Maxillaires
- Une voûte palatine en U offre une meilleure stabilité qu’un palais plat, car elle permet un calage tridimensionnel de la prothèse.
- Des crêtes résiduelles bien formées, avec des pentes parallèles, limitent les mouvements latéraux.
Le Schéma Occlusal
Un schéma occlusal bilatéralement équilibré est la clé de la stabilisation. Les recommandations sont :
- Contact généralisé : maintien d’un contact simultané dans les mouvements excentrés pour éviter les basculements.
- Plan d’occlusion parallèle à la crête : minimisation des forces déséquilibrantes.
- Dents à faible relief cuspidaire pour crêtes résorbées : des cuspides prononcées génèrent des composantes horizontales déstabilisatrices, particulièrement dangereuses sur des crêtes atrophiques.
Les Extensions Prothétiques
Les extensions de la base, comme les ailettes rétromylohyoïdiennes ou les poches ampullaires, augmentent simultanément la sustentation et la stabilisation. Ces structures exploitent des niches anatomiques spécifiques pour ancrer la prothèse et limiter ses déplacements transversaux.
La Rétention : Résistance aux Forces de Désinsertion
Définition et Importance
La rétention désigne la capacité de la prothèse à résister aux forces qui tendent à l’éloigner de la surface d’appui (forces de traction, mouvements de succion, ouverture buccale forcée). C’est le paramètre le plus perceptible pour le patient, et souvent le premier à être mis en cause lors des doléances.
Facteurs Physiques de la Rétention
La Pression Atmosphérique
La pression atmosphérique génère un effet ventouse résultant de la différence de pression entre l’intérieur de la prothèse (sous vide partiel) et l’environnement extérieur. Cet effet est conditionné par l’existence d’un joint périphérique étanche, qui empêche l’infiltration d’air sous la prothèse.
Les Phénomènes d’Interface
- Adhésion : force d’attraction entre la surface muqueuse et l’intrados de la prothèse, médiée par un film salivaire. Un film mince augmente l’adhésion ; un film épais la réduit.
- Mouillabilité : capacité de la salive à s’étaler uniformément sur les surfaces. Elle est caractérisée par un angle de contact faible, favorisant une adhésion optimale.

- Capillarité : la salive forme un ménisque concave entre deux surfaces parallèles (prothèse et muqueuse). Cette force capillaire contribue activement au maintien prothétique.
Facteurs Physiologiques de la Rétention
L’Intimité de Contact
Pour maximiser la rétention par adhésion directe, l’ajustement doit être extrêmement précis : l’écart entre la plaque et la muqueuse doit être inférieur à 0,007 µm. Cet objectif exige une empreinte rigoureuse et une fabrication de haute précision.
La Salive
La qualité et la quantité du film salivaire influencent directement la rétention :
- Un film salivaire mince favorise une forte adhésion.
- À la mandibule, le flux salivaire abondant (lié aux glandes sublinguales et submandibulaires) peut compromettre la formation d’un ménisque efficace, expliquant la moins bonne rétention des prothèses mandibulaires par rapport aux maxillaires.

L’Étanchéité Périphérique
L’étanchéité périphérique est cruciale pour maintenir l’effet ventouse et l’adhésion. Les bords de la prothèse doivent être :
- Lisses, pour éviter les irritations muqueuses.
- Épais et arrondis, pour s’adapter aux tissus mous dépressibles sans les traumatiser.
- Positionnés sur des zones de tissu mou pour maximiser l’étanchéité sans interférer avec les insertions musculaires.

Facteurs Mécaniques : Anatomie Favorable
Les éléments anatomiques favorables à la rétention incluent :
- Une fibromuqueuse dense et adhérente à l’os sous-jacent
- Une profondeur vestibulaire d’au moins 4 mm
- Des crêtes larges, hautes et à côtés parallèles
- Une voûte palatine en U
- Des tubérosités bien formées, sans contre-dépouille
- Un voile du palais horizontal permettant une extension postérieure
- Des tubercules rétromolaires marqués et durs
- Une région sublinguale permettant un joint efficace
Facteurs Occlusaux
Une occlusion équilibrée et un rapport intermaxillaire précis maximisent l’adhésion lors des fonctions masticatoires. Une occlusion déséquilibrée provoque des mouvements de bascule qui brisent l’effet ventouse et réduisent la rétention.
Facteurs Psychologiques
L’acceptation psychologique de la prothèse est un facteur souvent sous-estimé. Les patients qui n’acceptent pas leur édentement ou qui entretiennent des attentes irréalistes expriment des doléances récurrentes, même face à une prothèse techniquement irréprochable.
Une participation active du patient, soutenue par un dialogue transparent avec le praticien, facilite l’adaptation musculaire (contrôle neuromusculaire de la langue et des joues) et l’intégration psychique de la prothèse.
Facteurs Chirurgicaux
La Chirurgie Préprothétique
La chirurgie préprothétique peut restaurer des conditions anatomiques favorables en :
- Remodelant les hypertrophies osseuses (tori, exostoses)
- Réséquant les hypertrophies fibreuses (crêtes flottantes)
- Améliorant la profondeur vestibulaire (vestibuloplastie)
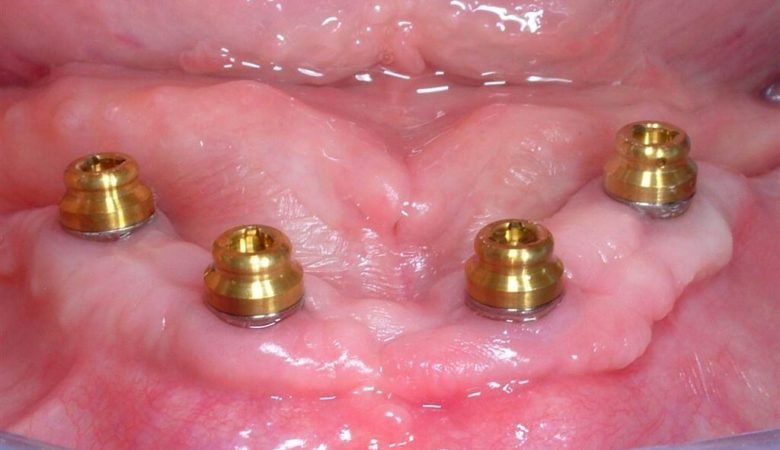
L’Implantologie Orale
L’implantologie a révolutionné la rétention et la stabilisation des prothèses amovibles, en particulier à la mandibule où les conditions anatomiques sont souvent défavorables. Les protocoles validés incluent :
- Deux implants mandibulaires avec systèmes de rétention de type boutons-pression (locator) ou barres de Dolder : amélioration significative de la stabilité et du confort.
- Quatre implants maxillaires : rétention optimale pour les prothèses maxillaires, réduisant les risques de désinsertion.
Les études montrent qu’une PAC sur implants mandibulaires améliore la qualité masticatoire de 30 à 50 % par rapport à une PAC conventionnelle.
Stratégies pour Optimiser la Sustentation, la Stabilisation et la Rétention
Pour maximiser l’efficacité des prothèses amovibles complètes, plusieurs stratégies cliniques et techniques doivent être combinées :
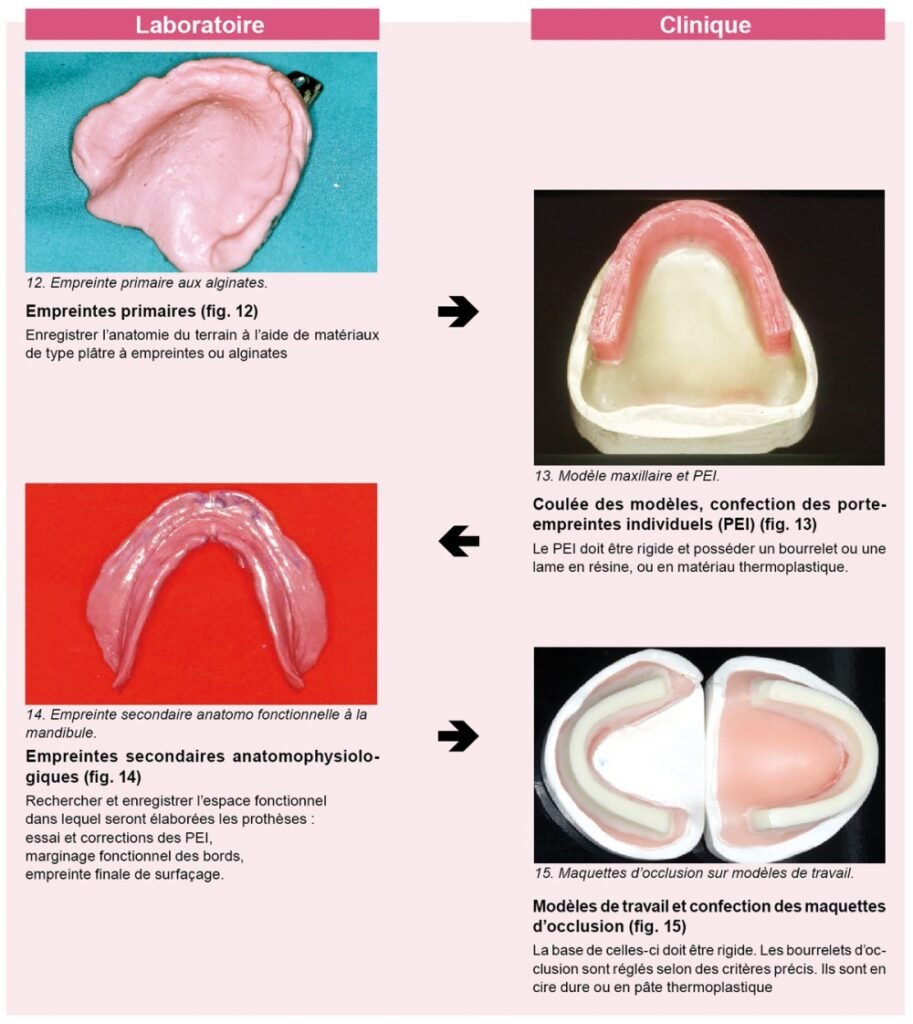
Empreintes précises — L’utilisation de matériaux d’empreinte de haute qualité (silicones, polyéthers, ZOE) garantit une adaptation parfaite. L’empreinte anatomique est complétée par une empreinte fonctionnelle pour enregistrer les zones de joint et les limites musculaires dynamiques.
Choix des matériaux — Les résines acryliques thermopolymérisables modernes offrent une bonne biocompatibilité et une résistance mécanique adaptée. Les résines renforcées (fibres de carbone, fibre de verre) améliorent la durabilité.
Conception personnalisée — La prise en compte des particularités anatomiques de chaque patient permet d’optimiser la forme, l’extension et l’épaisseur de la base prothétique.
Éducation du patient — Informer sur l’utilisation, le port progressif et l’entretien de la prothèse favorise son acceptation et son intégration neuromusculaire. Le contrôle neuromusculaire s’améliore significativement dans les 6 à 8 premières semaines.
Suivi régulier — Des contrôles périodiques (à 48h, 1 semaine, 1 mois, 6 mois, puis annuels) permettent d’ajuster la prothèse en fonction de l’évolution des tissus, notamment dans les cas de résorption osseuse progressive.
Avancées Technologiques et Perspectives
Les progrès technologiques transforment la pratique de la PAC. La conception et fabrication assistées par ordinateur (CFAO) permet de produire des prothèses avec une précision inégalée. Les scanners intra-oraux réduisent le recours aux empreintes conventionnelles, améliorant le confort patient et la précision de la limite périphérique.
Les imprimantes 3D révolutionnent la fabrication des bases prothétiques, permettant une personnalisation poussée et une réduction des délais. De plus, l’utilisation de matériaux innovants — résines renforcées, polymères bioactifs à libération contrôlée d’ions fluorures ou d’agents antibactériens — pourrait encore améliorer la durabilité et la biocompatibilité des prothèses.
L’intelligence artificielle commence à intégrer la planification prothétique, en analysant les modèles de résorption osseuse et en proposant des designs optimisés. Ces évolutions ne remplacent pas la maîtrise clinique fondamentale — elles la complètent.
Erreurs Fréquentes à Éviter en Prothèse Amovible Complète
1. Sous-extension de la base prothétique
L’erreur : réduire les bords de la prothèse pour “ne pas gêner” le patient, notamment dans les zones jugales ou rétromylohyoïdiennes.
Pourquoi c’est problématique : une base sous-étendue réduit la surface d’appui (P = F/S), augmentant les pressions locales et favorisant la résorption. Elle compromet également l’étanchéité périphérique et donc l’effet ventouse.
La bonne pratique : réaliser une empreinte fonctionnelle dynamique pour enregistrer les limites musculaires exactes et concevoir une base maximisant la surface d’appui tout en respectant les insertions.
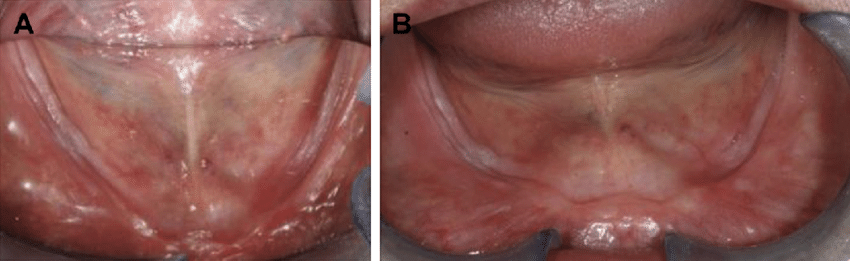
2. Schéma occlusal inadapté à la crête
L’erreur : utiliser des dents à cuspides prononcées sur des crêtes très résorbées, par souci esthétique ou habitude.
Pourquoi c’est problématique : les composantes horizontales générées par des cuspides accentuées provoquent des mouvements de bascule et de translation, traumatisent les muqueuses et accélèrent la résorption osseuse.
La bonne pratique : adapter le relief cuspidaire à la qualité des crêtes. Sur crêtes atrophiques, privilégier des dents à cuspides plates ou semi-anatomiques et un schéma d’occlusion bilatéralement équilibrée.
3. Négliger le rapport intermaxillaire
L’erreur : enregistrer la relation centrée dans une position mandibulaire non reproductible ou sans vérification, particulièrement chez les patients âgés dont la proprioception est altérée.
Pourquoi c’est problématique : un rapport intermaxillaire erroné compromet l’ensemble de l’équilibre occlusal, génère des parafonctions et des douleurs temporo-mandibulaires, et réduit drastiquement l’efficacité masticatoire.
La bonne pratique : utiliser des repères fiables (swallowing technique, stimulation de la langue), vérifier avec des maquettes d’occlusion avant montage définitif, et contrôler en bouche lors de l’essayage.
4. Ignorer l’état des tissus mous avant la mise en prothèse
L’erreur : réaliser la prothèse sur des tissus inflammatoires, hypertrophiques ou candidosiques sans traitement préalable.
Pourquoi c’est problématique : les tissus pathologiques se modifieront après la mise en prothèse, entraînant un défaut d’adaptation progressive, des zones de compression douloureuses et une rétention compromise.
La bonne pratique : assainir systématiquement les tissus avant toute empreinte définitive. Traiter la stomatite prothétique (Candida albicans) par antifongiques locaux et conseils d’hygiène prothétique. Attendre la stabilisation tissulaire.
5. Omettre l’éducation et l’accompagnement du patient
L’erreur : remettre la prothèse sans accompagnement, en supposant que le patient saura l’utiliser et l’entretenir spontanément.
Pourquoi c’est problématique : l’apprentissage neuromusculaire de la PAC prend plusieurs semaines. Sans guidance, le patient abandonne souvent la prothèse ou développe des habitudes préjudiciables (port nocturne permanent, nettoyage inadapté).
La bonne pratique : remettre un protocole d’utilisation progressif (heures de port croissantes), expliquer le nettoyage quotidien (brossage, bain antimicrobien, stockage hydraté) et programmer des contrôles rapprochés les premières semaines.
6. Négliger le suivi à long terme face à la résorption osseuse
L’erreur : considérer la prothèse comme définitive et ne pas planifier de retouches ou de rebasage.
Pourquoi c’est problématique : la résorption osseuse est un processus continu chez l’édenté total, particulièrement rapide la première année suivant les extractions (jusqu’à 4 mm/an à la mandibule). Une prothèse désadaptée traumatise, résorbe et favorise les inflammations chroniques.
La bonne pratique : réévaluer l’adaptation prothétique annuellement. Réaliser un rebasage (direct ou indirect) dès les premiers signes d’inadaptation. Envisager une nouvelle prothèse tous les 5 à 7 ans.
Cas Cliniques Commentés
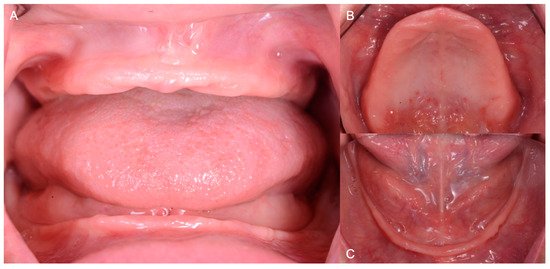
Cas Clinique 1 — Crêtes atrophiques et instabilité prothétique mandibulaire
Présentation : Madame B., 72 ans, édentée totale depuis 18 ans. Consulte pour une instabilité majeure de sa prothèse mandibulaire lors des repas. Elle décrit une “sensation de valse” à chaque mastication. Aucune douleur, mais efficacité masticatoire très réduite. Les crêtes mandibulaires sont très résorbées (classe IV de la classification d’Atwood), quasiment planes.
Problématique identifiée : La résorption avancée des crêtes réduit drastiquement les surfaces d’appui et élimine les reliefs anatomiques favorables à la stabilisation. Le schéma occlusal de l’ancienne prothèse présentait des cuspides prononcées générant des composantes déstabilisatrices. L’effet ventouse était rompu par un mauvais joint périphérique.
Prise en charge :
- Empreinte fonctionnelle dynamique avec enregistrement précis des limites musculaires
- Conception d’une nouvelle prothèse à base étendue avec ailettes rétromylohyoïdiennes
- Remplacement des dents postérieures par des dents à cuspides plates (schéma d’occlusion bilatéralement équilibré)
- Discussion sur une solution implantaire (deux implants en symphysaire) avec le médecin traitant
Évolution attendue : La nouvelle prothèse conventionnelle améliore partiellement la situation. Une réorientation vers l’implantologie (2 implants + locators) est programmée dans un second temps pour restaurer une stabilisation durable.
Point clé illustré : La morphologie des crêtes détermine directement le schéma occlusal à adopter. Sur crêtes atrophiques, les dents anatomiques sont contre-indiquées.
Cas Clinique 2 — Rétention maxillaire compromise par une xérostomie
Présentation : Monsieur D., 68 ans, édenté total, traité par radiothérapie cervico-faciale il y a 3 ans pour un carcinome épidermoïde de la loge parotidienne droite. Se plaint d’une rétention maximale insuffisante : sa prothèse maxillaire “tombe” dès qu’il ouvre la bouche ou rit. Sensation de brûlures muqueuses fréquentes.
Problématique identifiée : La radiothérapie a induit une hyposialie sévère (xérostomie) par destruction des glandes salivaires. Sans film salivaire de qualité, les mécanismes d’adhésion, de mouillabilité et de capillarité sont profondément altérés. La muqueuse, fragilisée et atrophique, souffre des micro-traumatismes liés à la prothèse désadaptée.
Prise en charge :
- Prescription de substituts salivaires (gel lubrifiant buccal) à appliquer sous la prothèse
- Rebasage de la prothèse pour optimiser l’intimité de contact
- Application rigoureuse d’un gel adhésif prothétique comme solution transitoire
- Orientation vers un bilan implantaire (4 implants maxillaires avec barre de conjonction)
- Surveillance muqueuse rapprochée (risque de mucite et de nécrose radio-induite)
Évolution attendue : La solution implantaire est la seule réponse pérenne. Elle transforme le mode de rétention : de physico-chimique (dépendant de la salive) à mécanique (indépendant).
Point clé illustré : La salive est un facteur physiologique majeur de rétention. Sa suppression (xérostomie, médicaments, radiothérapie) impose une stratégie prothétique adaptée.
Cas Clinique 3 — Rejet psychologique et doléances récurrentes
Présentation : Madame R., 61 ans, édentée totale récente (extractions il y a 4 mois). Consulte pour la troisième fois en 6 semaines, se plaignant que “la prothèse ne tient pas”. À l’examen clinique : sustentation, stabilisation et rétention objectivement satisfaisantes. Aucune lésion muqueuse. Le test de succion (Ackermann) est positif. La patiente reconnaît difficultés à accepter son édentement et compare sa prothèse à celle de sa mère.
Problématique identifiée : Absence de problème technique objectif. La doléance est d’ordre psychologique : la patiente n’a pas intégré les limites inhérentes à la prothèse amovible et n’a pas accepté son édentement. Le deuil de ses dents naturelles n’est pas accompli.
Prise en charge :
- Consultation longue dédiée à l’écoute et à l’explication des mécanismes prothétiques
- Démonstration de la rétention en bouche (traction avec le doigt, test de succion commenté)
- Remise d’informations écrites sur le processus d’adaptation neuromusculaire (6-8 semaines)
- Mise en lien avec un groupe de soutien ou psychologue si nécessaire
- Orientation vers une solution sur implants à 12 mois si le patient le souhaite
Évolution attendue : Avec une prise en charge empathique et pédagogique, la grande majorité des patients s’adaptent dans les 2 mois. L’intégration psychique de la prothèse est un processus progressif qui ne doit pas être confondu avec un défaut technique.
Point clé illustré : L’examen clinique doit toujours précéder l’interprétation des doléances. Un problème subjectif ne signifie pas une prothèse défectueuse.
Quelle Approche Choisir ? Tableau Comparatif des Solutions Prothétiques
Lorsque la situation clinique permet plusieurs options, le choix entre PAC conventionnelle, rebasage, chirurgie préprothétique et prothèse implanto-portée doit être guidé par des critères objectifs.
| Critère | PAC conventionnelle | PAC rebasée | PAC sur 2 implants (mandibule) | PAC sur 4 implants (maxillaire) |
|---|---|---|---|---|
| Coût | Faible | Très faible | Modéré | Élevé |
| Sustentation | Variable selon crête | Améliorée | Bonne | Très bonne |
| Stabilisation | Faible sur crête atrophique | Légèrement améliorée | Excellente | Excellente |
| Rétention | Dépend salive/anatomie | Légèrement améliorée | Mécanique, fiable | Mécanique, fiable |
| Confort patient | Modéré | Modéré | Très bon | Très bon |
| Dépendance à la salive | Forte | Forte | Faible | Faible |
| Durée de la solution | 5-7 ans | 2-3 ans | 10-15 ans | 10-15 ans |
| Acte chirurgical | Non | Non | Oui (mini-invasif) | Oui (plus lourd) |
| Indication principale | Crêtes préservées | Résorption modérée | Résorption mandibulaire | Édentement maxillaire stable |
Ce tableau est un outil d’aide à la décision. Chaque plan de traitement doit être individualisé en fonction de l’état de santé général du patient, de sa motivation, de sa condition osseuse (bilan radiologique) et de ses ressources.
Pour approfondir les décisions thérapeutiques en prothèse complète, le Prothèse complète : Clinique et Laboratoire est une référence incontournable en langue française.
Foire Aux Questions (FAQ)
Quelle est la différence entre sustentation, stabilisation et rétention en PAC ?
Ces trois termes désignent la résistance de la prothèse à trois types de forces différentes. La sustentation résiste aux forces verticales (enfoncement), la stabilisation aux forces horizontales (glissement, rotation) et la rétention aux forces de désinsertion (arrachement). Ces trois paramètres forment la triade de Housset et sont interdépendants.
Pourquoi les prothèses mandibulaires sont-elles moins bien retenues que les maxillaires ?
Plusieurs facteurs expliquent cette asymétrie. La surface d’appui mandibulaire est deux à trois fois plus petite que la maxillaire. Le flux salivaire abondant des glandes sublinguales perturbe la formation d’un ménisque efficace. Les insertions musculaires nombreuses (lingual, buccinator, génio-glosse) limitent les extensions de la base. Enfin, la gravité s’oppose à la rétention mandibulaire, alors qu’elle la favorise au maxillaire.
À partir de quel stade de résorption doit-on envisager des implants pour une PAC ?
Il n’existe pas de seuil unique, mais les indications implantaires sont clairement posées pour : une crête mandibulaire de classe IV ou V (Atwood), une instabilité prothétique persistante malgré deux renouvellements de prothèse, une qualité de vie masticatoire très altérée, et une xérostomie sévère compromettant la rétention physico-chimique. Deux implants mandibulaires représentent aujourd’hui le traitement de référence selon les consensus de McGill (2002) et York (2009).
Quelle est la durée de vie d’une prothèse amovible complète ?
Une PAC bien réalisée et correctement entretenue dure généralement 5 à 7 ans. Au-delà, la résorption osseuse continue entraîne une désadaptation progressive qui compromet les trois paramètres de la triade. Des rebasages peuvent prolonger la durée de vie, mais ne remplacent pas le renouvellement prothétique. Un suivi annuel est indispensable pour détecter ces évolutions.
Comment la salive influence-t-elle concrètement la rétention d’une PAC ?
La salive agit à trois niveaux : elle crée un film d’adhésion entre l’intrados et la muqueuse (adhésion directe), elle assure la mouillabilité des surfaces en permettant l’étalement uniforme du film (angle de contact faible), et elle forme un ménisque concave qui génère une force capillaire. Une salive trop fluide réduit la viscosité nécessaire à l’adhésion ; une hyposialie (xérostomie) supprime tous ces effets simultanément.
Qu’est-ce que le test de succion d’Ackermann et à quoi sert-il ?
Le test de succion d’Ackermann est un test clinique simple permettant d’évaluer objectivement la rétention d’une PAC maxillaire. Le praticien exerce une traction axiale sur la prothèse avec son pouce et son index. Si la prothèse résiste à la désinsertion et produit un son caractéristique (“bruit de succion”) lors du retrait, la rétention est satisfaisante. Ce test permet de différencier un problème technique objectif d’une doléance d’origine psychologique.
Comment entretenir une prothèse amovible complète pour préserver son adaptation ?
La prothèse doit être brossée après chaque repas avec une brosse dédiée (à poils doux) et un savon doux ou un nettoyant prothétique. Elle doit être stockée dans l’eau ou un bain de bouche dilué la nuit (en dehors de la bouche) pour éviter le dessèchement de la résine. Les produits effervescents (comprimés) peuvent compléter le nettoyage une à deux fois par semaine. Ne jamais utiliser d’eau bouillante (déformation) ni de dentifrice abrasif (rayures de surface favorisant les biofilms).
Peut-on utiliser une colle prothétique quotidiennement ?
Les adhésifs prothétiques peuvent être utilisés ponctuellement pour améliorer la rétention, notamment en début d’adaptation ou lors de situations particulières (repas importants, discours). Cependant, leur utilisation quotidienne prolongée peut masquer un défaut d’adaptation prothétique qui nécessiterait un rebasage. Ils ne doivent pas se substituer à une prise en charge clinique adaptée.
Conclusion et Points Clés à Retenir
La sustentation, la stabilisation et la rétention constituent les piliers incontournables de toute réhabilitation prothétique totale réussie. Leur compréhension approfondie permet d’anticiper les difficultés, de personnaliser la conception prothétique et d’accompagner le patient dans son adaptation.
Les points essentiels à retenir :
- La triade de Housset est indivisible : un déficit dans l’un des paramètres affecte les deux autres.
- La surface d’appui est le premier levier de la sustentation (P = F/S).
- L’occlusion bilatéralement équilibrée est la condition sine qua non d’une stabilisation efficace.
- La rétention dépend de facteurs physiques (pression atmosphérique, capillarité), physiologiques (salive, intimité de contact) et mécaniques (anatomie favorable, étanchéité périphérique).
- L’implantologie a transformé le pronostic des PAC mandibulaires : deux implants symphysaires représentent aujourd’hui le gold standard pour les crêtes atrophiques.
- Le facteur psychologique est aussi déterminant que le facteur technique dans le succès à long terme.
- Un suivi rigoureux (rebasage, ajustements, renouvellement) est indispensable face à la résorption osseuse continue.
Ressources Recommandées pour Approfondir
Pour les étudiants en odontologie et les cliniciens souhaitant consolider leurs connaissances, voici une sélection d’ouvrages de référence en français :
- Prothèse complète : Clinique et Laboratoire — La référence francophone pour la PAC, couvrant tous les aspects cliniques et de laboratoire.
- Prothèses supra-implantaires : Données et Conceptions Actuelles — Pour approfondir les solutions implanto-portées.
- Annales Corrigées de l’Internat en Odontologie 2022-2024 — Indispensable pour la préparation à l’internat.
- Guide Clinique d’Odontologie — Référence synthétique couvrant l’ensemble des disciplines odontologiques.
- Prothèse amovible partielle : Clinique et Laboratoire — Pour compléter avec la prothèse partielle amovible.
🌐 Pour réviser en QCM avec des exercices adaptés aux étudiants en médecine dentaire : ResiDentaire™ — Plateforme QCM
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et contribue à financer ce site.

Leave a Reply