Traitements chirurgical des maladies parodontales : les lambeaux
Introduction
L’indication de la chirurgie par élévation d’un lambeau pour le traitement des maladies parodontales a pour but d’améliorer les résultats cliniques du traitement initial. Le traitement de la surface radiculaire est plus efficace en vision directe qu’en aveugle.
Généralités
Incisions
La réalisation des incisions est le premier acte effectué, après l’anesthésie, pour délimiter le lambeau. C’est la section fine de tissus mous à l’aide d’instruments tranchants. Le choix réfléchi des trajets des incisions conditionne le bon déroulement de la chirurgie et des sutures.
Principes
- Réaliser les incisions d’un trait franc.
- Analyser les obstacles anatomiques à éviter.
- Délimiter un lambeau suffisamment grand pour accéder au site. Un lambeau sous-dimensionné est difficilement rattrapable.
- Respecter le plus souvent possible l’axe de vascularisation gingivale pour parer au risque de nécrose du lambeau.
- Contrôler la pénétration de la lame. Le plus souvent, lors de la délimitation du lambeau, le contact osseux ou dentaire est recherché.
- Éviter le traumatisme des papilles.
- Manipuler le bistouri avec une prise tri-digitale (stylo) et s’assurer d’avoir des points d’appui fixes avec l’annulaire et l’auriculaire.
Différents types d’incisions
Incision à biseau externe
Apico-coronaire : le tracé de l’incision est angulé de façon à permettre l’éviction de la gencive libre et de l’épithélium de jonction. Elle se fait à l’aide d’une lame n°15, 15C, 11 ou 12. La principale indication est la gingivite bactérienne induite (GBI).
Incision à biseau interne
Lorsqu’aucune éviction gingivale n’est recherchée, cette incision permet l’élimination d’une collerette de gencive comprenant les attaches épithéliales et conjonctives. Cette technique ne laisse pas de zone cruentée. Les lames utilisées sont les lames n°15, 15C, 11 ou 12.
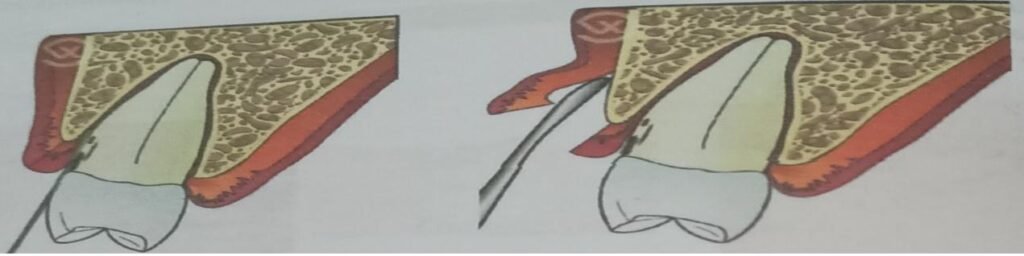
Incision intrasulculaire
C’est la plus utilisée en chirurgie parodontale. Elle a pour principe l’économie tissulaire, ce type d’incision tend à conserver l’intégralité du tissu gingival. Les lames utilisées sont les lames n°15, 15C et 12. Indiquée dans toutes les techniques de lambeau ne nécessitant pas d’éviction gingivale.
Incision de décharge
C’est une incision qui a pour point de départ l’extrémité de l’incision intrasulculaire ou à biseau interne. Elle est dirigée de coronaire en apical et dépasse la ligne de jonction muco-gingivale. Elle est verticale ou légèrement oblique. Elle se fait avec une lame n°15 ou 15C.
Indications :
- Accès à la partie apicale d’un site.
- Lambeau nécessitant un repositionnement apical, coronaire ou latéral.
Incision périostée
Consiste à inciser la membrane du périoste sur toute la largeur du lambeau élevé en épaisseur totale.
Indications :
- Passage du lambeau d’une épaisseur totale à une épaisseur partielle.
- Augmenter de façon considérable la laxité du lambeau pour faciliter son repositionnement apical, coronaire ou latéral.
Les sutures
La réalisation des sutures est généralement la dernière phase d’une chirurgie. C’est un acte fondamental pour le bon déroulement post-opératoire. Lors des thérapeutiques parodontales chirurgicales, les sutures sont les garantes de la cicatrisation. Chaque point réalisé doit être réfléchi et réalisé de façon soigneuse.
En parodontologie, la réalisation préférentielle des nœuds se fait dans l’ordre suivant :
- Deux tours dans le sens positif (anti-horaire) du fil autour du porte-aiguille pour plaquer les tissus.
- Un tour dans le sens négatif (horaire) pour bloquer le premier nœud.
- Un tour dans le sens positif pour sécuriser le blocage.
Les lambeaux
Définition
Un lambeau parodontal est une portion de gencive et/ou de muqueuse qui a été détachée chirurgicalement des tissus sous-jacents, afin de procurer la visibilité et l’accès direct qui sont nécessaires au traitement.
Il existe deux types fondamentaux de lambeaux :
- Le lambeau simple (lambeau non repositionné) qui est replacé à sa position pré-chirurgicale à la fin de l’intervention.
- Le lambeau repositionné qui est replacé à une nouvelle position à la fin de l’intervention.
Les lambeaux peuvent aussi être suturés apicalement (lambeau apicalisé) ou coronairement (lambeau coronaire) à leur situation initiale. Les termes de lambeaux « déplacés apicalement/coronairement » ou de « lambeau positionné apicalement/coronairement » sont aussi utilisés.
Objectifs
- Traitement de la surface radiculaire.
- Élimination chirurgicale des poches parodontales.
- Réduction chirurgicale des poches parodontales.
- Traitement des lésions infra-osseuses.
- Traitement des lésions inter-radiculaires.
Classification des lambeaux
Lambeau d’épaisseur totale ou mucopériosté
Il consiste à décoller l’ensemble de la gencive recouvrant l’os alvéolaire en maintenant le périoste fixé au conjonctif de celui-ci.
Indications :
- Toutes les interventions nécessitant de visualiser le tissu osseux.
- Pour certaines interventions nécessitant une épaisseur de gencive maximale pour recouvrir une récession.
Technique :
- S’assurer que le trajet d’incision a été réalisé jusqu’au contact osseux. L’incision peut être intrasulculaire ou en biseau interne.
- Débuter l’élévation en insérant un décolleur dans l’angle d’un trajet d’incision.
- En conservant le contact osseux, faire progresser le décolleur de proche en proche, sous le lambeau par des mouvements de reptation. Le mouvement nécessite une certaine force qui doit être contrôlée par de bons points d’appui.
- Le lambeau se décolle progressivement exposant ainsi la surface osseuse.
Lambeau d’épaisseur partielle
Indications :
- Toutes les techniques de chirurgie muco-gingivale nécessitant un site receveur vascularisé.
- Technique laissant une zone d’exposition conjonctive cruentée pour éviter la mise à nu de l’os sous-jacent.
- Technique nécessitant un déplacement de lambeau.
- Technique nécessitant des points périostés.
Technique :
- Débuter la dissection en épaisseur partielle au niveau d’un angle coronaire délimité par les incisions réalisées. L’incision est soit intrasulculaire soit à biseau interne.
- Dès que possible, maintenir l’angle du lambeau ainsi créé avec une pince à griffe et recourber celui-ci de façon à visualiser le site de dissection.
- Progresser en direction apicale en incisant de proche en proche. La lame doit être parallèle à la surface osseuse voire légèrement convergente.
Lambeau de double épaisseur
C’est un lambeau présentant une partie en épaisseur totale comprenant de l’épithélium, du conjonctif et du périoste et une seconde partie apicale en épaisseur partielle comprenant du conjonctif et de l’épithélium.
Indications :
- Lambeau nécessitant une certaine laxité afin de favoriser leur repositionnement passif.
- Lambeaux déplacés nécessitant d’une part la protection de la surface exposée par du conjonctif et d’autre part une épaisseur suffisante de tissu pour un recouvrement (lambeau positionné latéralement).
Technique :
- Si le lambeau d’épaisseur totale est déjà élevé, maintenir le lambeau recourbé et réaliser une incision périostée dans l’épaisseur de ce dernier. Disséquer ensuite de proche en proche pour poursuivre l’élévation.
- Si le lambeau a débuté en épaisseur partielle, inciser le périoste à l’aplomb du lambeau en cherchant le contact osseux avec la lame et poursuivre l’élévation au décolleur. S’assurer de ne jamais perdre le contact osseux avec le décolleur.
Les différents types de lambeau
Lambeau de Widman
En 1918, Leonard Widman a publié l’une des premières descriptions détaillées de l’utilisation d’une réclinaison de lambeaux pour l’élimination des poches.
Avantages :
- Confort postopératoire (cicatrisation de première intention).
- Possibilité de rétablir un contour osseux convenable au niveau des sites présentant des défauts osseux angulaires.
Technique :
- Pratiquer des incisions de décharge afin de démarquer le site chirurgical.
- Relier les deux incisions de décharge à une incision gingivale qui suit le contour du rebord gingival et sépare l’épithélium de la poche ainsi que le tissu conjonctif enflammé de la gencive non enflammée.
- Récliner un lambeau muco-périosté afin d’exposer au moins 2 à 3 mm d’os alvéolaire marginal.
- Éliminer à l’aide de curette la collerette de tissu enflammé entourant le collet des dents.
- Détartrer soigneusement les surfaces radiculaires exposées.
- Pratiquer un remodelage osseux afin de donner à l’os alvéolaire sous-jacent une morphologie anatomique idéale.
- Réappliquer les deux lambeaux vestibulaire et lingual sur l’os alvéolaire et les maintenir avec des sutures inter-proximales.
Lambeau de Neumann (1920)
Technique :
- Pratiquer une incision intrasulculaire.
- Décoller un lambeau d’épaisseur totale.
- Cureter la face interne du lambeau afin d’éliminer l’épithélium de la poche et le tissu de granulation.
- Nettoyer soigneusement les surfaces radiculaires.
- Corriger les irrégularités de l’os alvéolaire.
Lambeau de Widman modifié
Ce lambeau porte le nom de la première personne à l’avoir décrit en 1918. Des modifications ont été apportées à cette technique par Ramfjord et Nissle en 1974. C’est la technique de référence pour le traitement chirurgical des parodontites.
Principe :
Élever un lambeau de pleine épaisseur sur 2 à 3 mm afin d’avoir une vision directe sur la surface radiculaire et osseuse à traiter.
Objectifs :
- Assainir le parodonte pathologique en accédant visuellement et mécaniquement à des zones difficiles d’accès lors de la mise en œuvre d’un surfaçage à ciel fermé.
- Favoriser le contrôle lors de la réalisation du surfaçage.
- Réduire la profondeur des poches parodontales.
- Recréer un système d’attache physiologique.
- Créer une anatomie facilitant le contrôle de la plaque dentaire.
Indications :
- Traitement de parodontites répondant de façon insuffisante au traitement non chirurgical.
- Présence de poche parodontale de plus de 5 mm de profondeur.
- Secteurs prémolaires uniquement.
- Lésion de la furcation et anatomie radiculaire rendant difficile l’accès par traitement non chirurgical.
- Résection ou hémisection radiculaire.
- Assainissement parodontal associé à un comblement ou à une régénération tissulaire guidée.
Avantages :
- Visibilité du site à traiter favorisant le traitement et le contrôle.
- Cicatrisation de première intention.
- Peu de résorptions crestales.
- Douleurs post-opératoires modérées.
Inconvénient :
- Technique contre-indiquée en secteur antérieur en cas d’absence de gencive attachée.
Technique :
- Réaliser l’anesthésie par infiltration para-apicale, complétée par des anesthésies palatines.
- Trois incisions sont pratiquées : à biseau interne, intrasulculaire et horizontale.
- Inciser en biseau interne jusqu’au contact osseux, en suivant le contour du feston de chaque dent à traiter.
- Terminer cette incision par un contact dentaire au niveau du tiers mésial ou distal de la dent bordant le site.
- Réaliser l’incision intrasulculaire de toutes les dents à traiter.
- À l’aide d’un décolleur fin inséré dans la première incision, débuter l’élévation du lambeau en pleine épaisseur.
- Décoller à minima de façon à visualiser le rebord alvéolaire. Dès que celui-ci est visible sur l’étendue du lambeau, stopper le décollement.
- Réaliser la troisième incision horizontale de façon à détacher la collerette de gencive.
- Éliminer cette dernière à l’aide d’un instrument faucille type CK6.
- Éliminer le tissu de granulation présent dans les poches parodontales avec une curette de Gracey.
- Surfacer les racines avec un instrument ultrasonique ou manuel.
- Polir les surfaces dentaires et, si possible, radiculaires.
- Irriguer les poches avec du sérum physiologique et une solution antiseptique.
- Si des retouches osseuses sont nécessaires, réaliser celles-ci à minima.
- Repositionner le lambeau. La forme festonnée créée par la première incision permet un recouvrement complet des surfaces osseuses.
- Suturer le lambeau avec des points en O inter-dentaires, des points matelassiers verticaux ou des points suspendus.
Lambeau esthétique d’accès
L’accès chirurgical par lambeau de Widman induit la perte des papilles inter-dentaires et par ce fait accentue l’aspect de « dents longues ». Le préjudice esthétique dans le secteur antérieur a donné naissance au lambeau esthétique d’accès, appelé aussi lambeau d’accès palatin, qui remplace le lambeau de Widman pour le bloc incisivo-canin.
Principe :
Conserver les papilles dentaires intactes en les élevant intégralement dans le lambeau de pleine épaisseur.
Objectifs :
- Lever un lambeau d’assainissement pour traiter les poches profondes tout en limitant l’impact esthétique du traitement.
- Minimiser les récessions et les pertes de papilles induites par l’acte chirurgical.
Indications :
- Présence de poches parodontales de plus de 5 mm en secteur antérieur maxillaire nécessitant un surfaçage à ciel ouvert.
Avantages :
- Réduit l’impact esthétique du traitement chirurgical.
Inconvénient :
- Difficulté opératoire lors du passage des papilles en vestibulaire.
Technique :
- Réaliser des incisions intrasulculaires des dents à traiter avec une lame n°15, prolonger les tracés dans le sulcus inter-dentaire de chaque dent et poursuivre dans le sulcus des faces palatines jusqu’au tiers de la couronne avec une lame n°12.
- Rejoindre les incisions intrasulculaires au niveau du palais par des incisions en arc de cercle.
- Débuter le décollement en pleine épaisseur avec un décolleur fin en vestibulaire de chaque dent.
- Décoller au niveau des incisions semi-lunaires palatines et faire progresser le décolleur en inter-dentaire.
- Faire passer les papilles ainsi libérées en vestibulaire, en les poussant avec un fouloir à travers les embrasures.
- Finir le décollement vestibulaire.
- Éliminer le tissu de granulation avec un CK6.
- Surfacer, polir les racines et combler si nécessaire les défauts osseux.
- Replacer les papilles dans leur position initiale en les faisant repasser par les embrasures.
- Suturer par des points en O chaque incision semi-lunaire au niveau palatin.
Lambeau positionné apicalement
Le lambeau positionné apicalement a été proposé pour conserver le volume de gencive attachée lors de chirurgie d’assainissement. Le déplacement apical trouve ses principales indications dans l’aménagement tissulaire prothétique en implantologie et dans l’allongement coronaire.
Le lambeau positionné apicalement dans le but d’augmenter la hauteur de la gencive attachée pré-prothétique se réalise en épaisseur partielle uniquement et porte le nom de lambeau d’épaisseur partielle repositionné apicalement (LEPRA). Cette technique est de moins en moins utilisée et la greffe épithélio-conjonctive semble mieux adaptée.
Principe :
Déplacer l’ensemble d’un lambeau comportant un certain volume de gencive kératinisée en direction apicale. Le passage en épaisseur partielle permet d’obtenir une laxité suffisante pour permettre son déplacement et son immobilisation par des sutures périostées.
Objectif :
- Conserver ou augmenter la hauteur de gencive attachée après repositionnement apical d’un lambeau.
Indications :
- Aménagement de volume de tissu kératinisé crestal, péri-implantaire et prothétique.
- Allongement coronaire.
- Dégagement chirurgical à visée orthodontique d’une dent incluse.
- Traitement chirurgical des péri-implantites.
Inconvénients :
- Cicatrisation de seconde intention douloureuse en postopératoire.
- Non réalisable en absence totale de gencive attachée.
Technique du LEPRA pré-prothétique :
- Anesthésier et réaliser l’importance du déplacement à réaliser.
- Réaliser une incision à biseau interne en suivant le feston gingival de la zone à traiter. Cette incision est réalisée dans la gencive attachée coronaire et un bandeau de gencive attachée doit être présent dans le lambeau.
- Si le lambeau est de faible étendue, réaliser deux incisions de décharge allant au-delà de la ligne de jonction muco-gingivale.
- Débuter la dissection en épaisseur partielle par un des angles du lambeau.
- Poursuivre cette dissection apicalement de façon à libérer le lambeau totalement et obtenir une laxité suffisante de celui-ci.
- Positionner le lambeau apicalement de façon passive dans la position voulue.
- Réaliser des points périostés dans la gencive attachée du lambeau de façon à l’immobiliser.
Lambeau déplacé apicalement d’épaisseur totale
Principes :
- Conserver le tissu kératinisé existant en le déplaçant dans une position plus apicale et en l’immobilisant par une suture au périoste laissé en place.
- Avoir un accès à l’os par un lambeau d’épaisseur totale, pour effectuer la résection osseuse nécessaire.
Technique :
- Le tracé commence par une incision intrasulculaire jusqu’au contact osseux, afin de préserver tout le tissu kératinisé.
- Des incisions de décharge verticales en distal et en mésial du lambeau pénétrant profondément dans la muqueuse alvéolaire pour autoriser le déplacement sans pli du lambeau.
- Le décollement (à l’aide d’un décolleur) muco-périosté met l’os à nu sur quelques millimètres, généralement jusqu’à la ligne muco-gingivale.
- La hauteur de ce décollement dépend de l’ampleur de la correction osseuse à réaliser.
- Les surfaces radiculaires sont soigneusement détartrées et surfacées.
- La crête osseuse est remodelée afin de redonner au procès alvéolaire une morphologie physiologique.
- Le lambeau est placé au niveau de la crête osseuse remodelée et maintenu dans cette position.
- Si une incision à biseau interne est réalisée (au lieu de l’incision intrasulculaire) pour différentes raisons (tissu à désépaissir, grande hauteur de tissu kératinisé), le lambeau est considéré comme d’épaisseur partielle.
Allongement coronaire
C’est l’une des chirurgies parodontales les plus utilisées car elle intéresse les disciplines de l’art dentaire les plus pratiquées : l’odontologie restauratrice et la prothèse.
Principes :
- Élévation d’un lambeau d’épaisseur totale pour accéder à la surface osseuse à réséquer, puis passage en épaisseur partielle pour permettre la mobilisation de celui-ci.
- La résection osseuse doit permettre de ménager un espace de 3 mm entre la limite de la restauration à réaliser et la crête osseuse pour recréer l’espace biologique. Ces 3 mm correspondent à l’espace chirurgical pré-prothétique dans lequel doit se recréer l’attache épithéliale et l’attache conjonctive tout en ménageant 1 mm de sécurité entre la restauration et la partie coronaire du système d’attache.
- Une reconstitution dentaire ne doit jamais empiéter sur l’espace biologique.
Objectifs :
- Recréer un espace suffisant en position apicale d’une restauration dentaire pour permettre la reformation de l’espace biologique.
- Diminuer ou supprimer un sourire gingival.
- Harmoniser la ligne de contour gingival et supprimer les asymétries d’alignement des collets.
- Augmenter la hauteur de couronne clinique.
- Augmenter l’espace inter-arcade et donc la hauteur prothétique disponible.
Indications :
- Carie dentaire ou fracture coronaire profonde ne permettant pas de réaliser une restauration atraumatique pour l’espace biologique.
- Asymétrie antérieure de la ligne des collets gênant l’esthétique.
- Sourire gingival gênant l’esthétique.
- Résorption radiculaire cervicale externe.
Avantages :
- Simplicité de mise en œuvre.
- Un seul site opératoire.
- Résultat prévisible.
- Suites opératoires moyennement douloureuses.
Inconvénients :
- Non réalisable si la dent n’est pas fonctionnelle.
- Nécessite un rapport racine/couronne clinique supérieur à 1, une fois l’intervention réalisée.
- Contre-indiquée s’il y a une atteinte de furcation ou un tronc radiculaire court.
- Difficile à mettre en œuvre en secteur postérieur.
Technique :
- Après anesthésie et mesures précises à la sonde parodontale du travail à réaliser, inciser en intrasulculaire ou en biseau interne sur la crête osseuse la gencive de la dent à traiter.
- Réaliser les incisions de décharge en allant au-delà de la ligne de jonction muco-gingivale tout en respectant la règle des tiers pour protéger les papilles et éviter toute récession.
- Décoller en épaisseur totale jusqu’au tiers du lambeau de façon à visualiser la surface osseuse.
- Dans le cas de biseau interne, inciser la base de la collerette résiduelle afin de la détacher.
- Éliminer la collerette de gencive.
- Inciser horizontalement le périoste et disséquer en épaisseur partielle en direction apicale au-delà de la ligne de jonction muco-gingivale.
- Après avoir visualisé et mesuré le volume osseux à réséquer, éliminer celui-ci avec une fraise boule stérile sous irrigation.
- Régulariser les surfaces osseuses à l’aide d’un ciseau à os manuel.
- Une fois la plastie osseuse réalisée, repositionner le lambeau apicalement à la situation initiale de façon à recouvrir totalement l’os.
- Suturer par des points en O au niveau des décharges. La demi-épaisseur crée un lit muco-périosté immobile fixé à l’os et autorisant l’ancrage des points. Ces points permettent ainsi l’immobilisation du lambeau dans la position voulue.
Pansement parodontal
Les pansements parodontaux sont utilisés principalement pour :
- Protéger la plaie.
- Obtenir et maintenir une adaptation étroite des lambeaux muqueux sur l’os sous-jacent (plus particulièrement lorsqu’un lambeau a été déplacé en position apicale).
- Le confort du patient.
Conseils et soins post-opératoires
- Prise éventuelle d’antalgiques-anti-inflammatoires au réveil de l’anesthésie.
- Bain de bouche à la chlorhexidine (10 ml de solution pure 2 fois/j durant une semaine).
- Brossage sommaire pour la zone opérée.
- Les sutures sont déposées après une semaine, le contrôle de plaque habituel étant alors repris progressivement.
Conclusion
La réalisation d’un lambeau peut répondre à un ou plusieurs objectifs en fonction de la situation clinique initiale. De nombreuses techniques de chirurgie à lambeau ont été décrites pour répondre à ces objectifs.
Bibliographie
- Bercy. Tenenbaum parodontologie du diagnostic a la pratique
- Francois Vigouroux guide pratique de chirurgie Elsevier Masson
- Glickman Irving
- Jan Lindhe Manuel de parodontologie clinique
- Édition CDP
- Philippe Bouchard parodontologie dentisterie implantaire volume 2-thérapeutiques chirurgicales Lavoisier Médecine sciences
Voici une sélection de livres:
- Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
- Parodontologie Broché – 19 septembre 1996
- MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
- Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
- Parodontologie clinique: Dentisterie implantaire, traitements et santé
- Parodontologie & Dentisterie implantaire : Volume 1
- Endodontie, prothese et parodontologie
- La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020
- Parodontologie Relié – 1 novembre 2005
Traitements chirurgical des maladies parodontales : les lambeaux

Dr J Dupont, chirurgien-dentiste spécialisé en implantologie, titulaire d’un DU de l’Université de Paris, offre des soins implantaires personnalisés avec expertise et technologies modernes.