Retraitement Endodontique : Tout Savoir Pour Sauver Votre Dent
Retraitement Endodontique : Tout Savoir Pour Sauver Votre Dent
Vous avez déjà subi un traitement de canal, mais voilà que la douleur revient ? Vous n’êtes pas seul : environ 10 à 15% des traitements endodontiques nécessitent un retraitement au cours de la vie d’une dent. Cette situation peut sembler décourageante, surtout après avoir investi temps et argent dans le premier traitement. Pourtant, la bonne nouvelle, c’est qu’un retraitement endodontique offre une seconde chance de sauver votre dent naturelle et d’éviter l’extraction.
Le retraitement endodontique est une procédure spécialisée qui permet de corriger un traitement de canal initial incomplet ou de traiter une nouvelle infection. Contrairement aux idées reçues, cette intervention n’est pas un échec médical, mais plutôt une solution moderne et efficace pour préserver votre sourire naturel. Dans les prochaines lignes, vous découvrirez exactement ce qu’implique cette procédure, pourquoi elle peut devenir nécessaire, quelles sont les options de traitement disponibles, et comment maximiser vos chances de succès.
Nous aborderons également les signes qui doivent vous alerter, les conseils pratiques pour préparer votre intervention, et répondrons aux questions que vous vous posez certainement. Car comprendre ce qui vous attend, c’est déjà faire un pas vers la guérison et retrouver un sourire sans douleur.
Comprendre le Retraitement Endodontique
Qu’est-ce qu’un retraitement endodontique exactement ?
Le retraitement endodontique est une intervention dentaire qui consiste à reprendre un traitement de canal déjà effectué. Concrètement, votre endodontiste va retirer les matériaux d’obturation (la gutta-percha) placés lors du premier traitement, nettoyer à nouveau les canaux radiculaires, éliminer toute infection résiduelle, puis resceller la dent de manière optimale.
Cette procédure est plus complexe que le traitement initial. Elle nécessite un équipement spécialisé, notamment un microscope opératoire qui permet une vision jusqu’à 25 fois supérieure à l’œil nu. Grâce à ces technologies modernes, le taux de succès d’un retraitement endodontique atteint 75 à 85%, ce qui en fait une alternative sérieuse à l’extraction dentaire.
Pensez au retraitement comme à une rénovation minutieuse : on démonte ce qui a été fait, on corrige les problèmes, et on reconstruit avec précision pour un résultat durable.
Pourquoi un retraitement devient-il nécessaire ?
Plusieurs raisons peuvent expliquer l’échec d’un traitement de canal initial :
Les causes anatomiques :
- Canaux accessoires non détectés lors du premier traitement
- Anatomie radiculaire complexe ou courbée
- Canaux fins ou calcifiés difficiles à nettoyer complètement
Les causes liées au traitement initial :
- Nettoyage incomplet des canaux
- Obturation insuffisante laissant des espaces pour les bactéries
- Perforation accidentelle de la racine
- Instrument cassé dans le canal
Les nouvelles complications :
- Nouvelle carie profonde exposant les canaux
- Fracture ou fêlure de la couronne
- Délai trop long avant la pose d’une couronne définitive
- Restauration défectueuse permettant une réinfection
Selon les études dentaires récentes, environ 60% des retraitements sont dus à une obturation incomplète des canaux lors du premier traitement. Les 40% restants concernent de nouvelles infections survenues après un traitement initialement réussi.
Les symptômes qui doivent vous alerter
Votre corps vous envoie des signaux lorsque quelque chose ne va pas. Voici les manifestations les plus courantes d’un échec endodontique :
Signes aigus nécessitant une attention rapide :
- Douleur persistante ou qui revient après une période sans symptômes
- Sensibilité marquée à la pression ou à la mastication
- Gonflement des gencives autour de la dent traitée
- Formation d’un abcès avec écoulement de pus
- Changement de couleur de la dent (grisâtre ou foncée)
Signes chroniques plus discrets :
- Inconfort diffus dans la zone traitée
- Légère sensibilité au toucher
- Sensation de “dent différente” sans douleur franche
- Image sombre à la radiographie (lésion périapicale)
Il est tout à fait normal de ressentir une légère sensibilité dans les jours suivant un traitement de canal. Mais si cette gêne persiste au-delà de quelques semaines ou s’aggrave, c’est le signe qu’un retraitement pourrait être nécessaire.
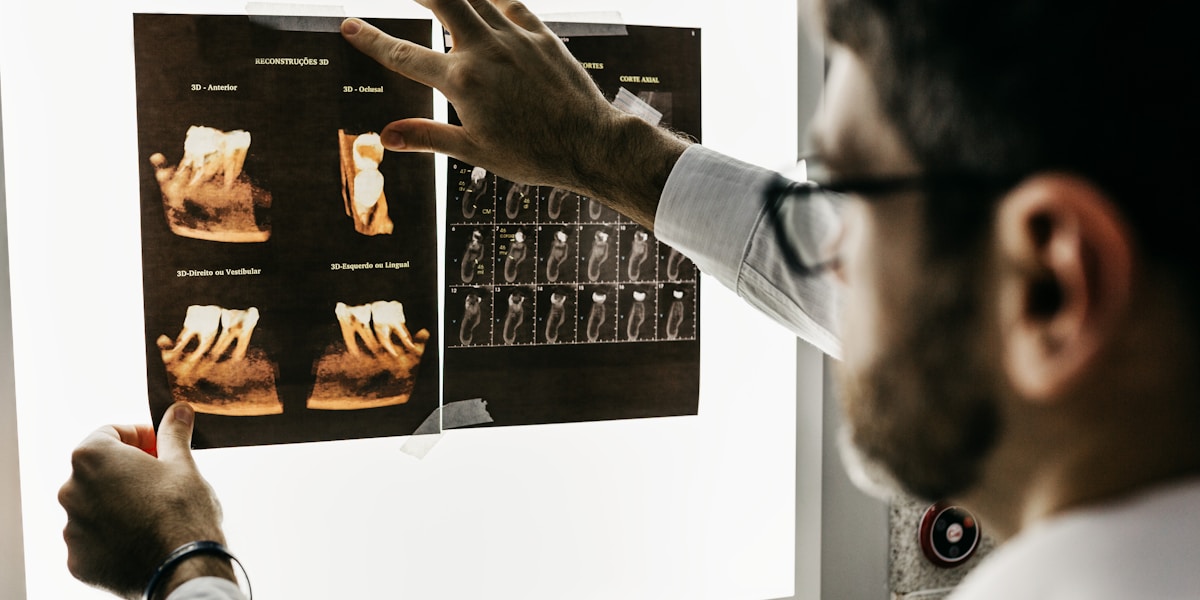
Pourquoi privilégier le retraitement plutôt que l’extraction ?
Conserver ses dents naturelles présente des avantages considérables :
Avantages fonctionnels :
- Maintien de la fonction masticatoire optimale
- Préservation de l’os alvéolaire (l’os se résorbe après extraction)
- Pas de déplacement des dents adjacentes
- Stabilité de l’occlusion (la façon dont vos dents se touchent)
Avantages économiques à long terme :
- Coût global souvent inférieur à un implant dentaire
- Pas de frais additionnels liés aux prothèses
- Durabilité potentielle de plusieurs décennies
Avantages esthétiques et psychologiques :
- Préservation de votre sourire naturel
- Pas de période d’édentation
- Confiance en soi maintenue
Les statistiques parlent d’elles-mêmes : une dent correctement retraitée et restaurée peut durer toute une vie, alors qu’un implant, malgré ses nombreux avantages, nécessite parfois des ajustements après 15 à 20 ans.
Solutions et Traitements du Retraitement Endodontique
Le retraitement endodontique conventionnel
Description : C’est la procédure standard réalisée par un endodontiste. Elle comprend le retrait des matériaux d’obturation, le nettoyage approfondi des canaux avec des instruments rotatifs en nickel-titane, la désinfection chimique, et une nouvelle obturation tridimensionnelle.
Déroulement typique :
- Anesthésie locale pour un confort total
- Pose d’une digue en caoutchouc pour isoler la dent
- Accès à la chambre pulpaire via la couronne
- Retrait méticuleux des anciens matériaux
- Exploration et nettoyage des canaux (60-90 minutes)
- Obturation hermétique avec gutta-percha chaude
- Restauration temporaire ou définitive
Avantages :
- Taux de succès élevé (75-85%)
- Technique éprouvée et maîtrisée
- Préserve la structure dentaire
- Récupération rapide (2-3 jours)
Limites :
- Plus complexe que le traitement initial
- Nécessite un praticien expérimenté
- Durée d’intervention plus longue
- Coût plus élevé qu’un traitement primaire
Coût indicatif : 500€ – 900€ selon la complexité et la localisation géographique (non remboursé intégralement par la Sécurité sociale en France).
La chirurgie endodontique apicale
Description : Également appelée résection apicale, cette intervention chirurgicale consiste à accéder à la racine de la dent par une petite incision dans la gencive. Elle est indiquée lorsque le retraitement conventionnel est impossible ou a échoué.
Quand l’utiliser :
- Présence d’un tenon ou pivot impossible à retirer
- Anatomie radiculaire empêchant l’accès par la couronne
- Persistance d’une infection malgré un retraitement
- Lésion kystique importante nécessitant une analyse
Le processus chirurgical :
- Incision précise dans la gencive
- Accès direct à l’extrémité de la racine
- Résection de 3-4 mm du bout de la racine infectée
- Nettoyage et obturation rétrograde du canal
- Suture fine (retirée après 7 jours)
Avantages :
- Solution définitive pour certains cas complexes
- Permet le curetage des tissus infectés
- Taux de succès de 85-90% en cas d’échec du retraitement
- Visualisation directe de la zone problématique
Limites :
- Intervention plus invasive
- Récupération de 5-7 jours avec gonflement possible
- Technique réservée aux spécialistes
- Coût plus élevé
Coût indicatif : 700€ – 1200€ selon la complexité.

La technologie laser en endodontie
Description : L’utilisation de lasers erbium ou diode en complément du retraitement traditionnel permet une désinfection optimale des canaux radiculaires. Le laser pénètre dans les micro-tubules dentinaires inaccessibles aux instruments mécaniques.
Fonctionnement :
- Élimination des bactéries par effet photothermique
- Vaporisation des tissus infectés résiduels
- Stimulation de la régénération tissulaire
- Réduction de l’inflammation post-opératoire
Avantages :
- Désinfection supérieure (99,9% des bactéries éliminées)
- Moins de douleur post-opératoire
- Cicatrisation plus rapide
- Amélioration du taux de succès de 5-10%
Limites :
- Technologie coûteuse, pas disponible partout
- Nécessite une formation spécifique
- Supplément tarifaire non remboursé
Coût indicatif : +150€ – 300€ en supplément du retraitement classique.
Le retraitement avec microscope opératoire
Description : L’utilisation systématique du microscope opératoire est devenue la norme en endodontie moderne. Cet équipement offre un grossissement jusqu’à 25x et un éclairage LED puissant pour identifier tous les canaux.
Ce que le microscope permet :
- Détection de canaux supplémentaires (4e canal sur molaires)
- Visualisation de microfissures ou perforations
- Retrait précis d’instruments fracturés
- Obturation sous contrôle visuel optimal
Pourquoi c’est crucial : Selon les données cliniques, l’utilisation du microscope augmente le taux de succès du retraitement de 15 à 20%. Les endodontistes équipés d’un microscope détectent en moyenne 30% de canaux supplémentaires non traités lors du premier traitement.
Avantages :
- Précision chirurgicale maximale
- Préservation accrue du tissu dentaire sain
- Documentation photographique ou vidéo possible
- Standard de qualité en endodontie contemporaine
Limites :
- Investissement important pour le praticien
- Temps d’intervention légèrement allongé
- Coût potentiellement plus élevé
Les matériaux biocompatibles nouvelle génération
Description : Les ciments bioactifs à base de silicate de calcium (comme le MTA ou le Biodentine) remplacent progressivement la gutta-percha traditionnelle dans certaines situations complexes.
Applications spécifiques :
- Obturation des perforations radiculaires
- Scellement apical lors des chirurgies
- Coiffage pulpaire en cas de pulpe exposée
- Obturation rétrograde après résection apicale
Avantages :
- Biocompatibilité exceptionnelle
- Propriétés antibactériennes naturelles
- Stimulation de la régénération osseuse
- Étanchéité supérieure à long terme
Pourquoi ils font la différence : Ces matériaux créent un environnement alcalin hostile aux bactéries et favorisent la reminéralisation des tissus. Les études montrent un taux de guérison des lésions périapicales 15% supérieur avec ces matériaux comparés aux techniques traditionnelles.
Coût indicatif : Inclus généralement dans le prix du retraitement, avec possible supplément de 100€-200€ pour les techniques avancées.
La gestion des complications : instruments fracturés
Description : L’une des situations les plus délicates est la présence d’un instrument fracturé dans un canal. Des techniques ultra-spécialisées permettent maintenant leur retrait ou leur contournement.
Techniques disponibles :
- Ultrasons spécifiques pour déloger l’instrument
- Micro-tubes en acier pour contourner l’obstacle
- Techniques de dissolution chimique (selon le matériau)
- Dans certains cas, obturation autour de l’instrument si celui-ci n’empêche pas le scellement
Taux de succès : Les endodontistes expérimentés parviennent à retirer 60 à 70% des instruments fracturés. Dans les 30% restants, un contournement efficace permet souvent d’obtenir un résultat satisfaisant.
Importance : La présence d’un instrument fracturé n’est pas automatiquement synonyme d’échec. Sous microscope, votre endodontiste évaluera la meilleure stratégie : retrait, contournement, ou dans de rares cas, chirurgie apicale.

Prévention et Conseils Pratiques Après un Retraitement
Les 8 habitudes essentielles pour maximiser le succès
1. Respectez scrupuleusement la prescription médicale
Votre endodontiste vous prescrira probablement des anti-inflammatoires et éventuellement des antibiotiques. Prenez-les exactement comme indiqué, même si la douleur diminue rapidement. L’arrêt prématuré d’un traitement antibiotique peut favoriser une résistance bactérienne.
2. Adoptez une hygiène bucco-dentaire méticuleuse
Brossez délicatement vos dents deux fois par jour avec une brosse à poils souples. Utilisez un dentifrice au fluor pour renforcer l’émail. Passez le fil dentaire quotidiennement, y compris autour de la dent traitée (avec précaution les premiers jours). Un bain de bouche antiseptique sans alcool peut être utilisé pendant la première semaine.
3. Évitez les contraintes mécaniques excessives
Pendant les 48 premières heures, privilégiez une alimentation molle et tiède. Évitez de mâcher du côté de la dent traitée pendant au moins une semaine. Bannissez les aliments très durs (noix, glace, bonbons durs) jusqu’à la pose de la restauration définitive. Si vous grincez des dents la nuit, discutez d’une gouttière de protection avec votre dentiste.
4. Surveillez les signes d’alerte
Un léger inconfort pendant 3-5 jours est normal. Une douleur intense, un gonflement qui apparaît ou s’aggrave après 48h, de la fièvre, ou un goût désagréable persistant nécessitent un contact immédiat avec votre praticien. Prenez des photos de votre gencive chaque jour si vous observez un changement visuel.
5. Ne retardez pas la restauration définitive
La pose d’une couronne ou d’une obturation permanente doit intervenir dans les 2 à 4 semaines suivant le retraitement. Une dent retraitée avec seulement un pansement provisoire risque une nouvelle contamination bactérienne. Ce délai est crucial : 30% des échecs de retraitement sont dus à un délai trop long avant la restauration finale.
6. Maintenez un suivi régulier
Planifiez une visite de contrôle 6 mois après le retraitement, puis annuellement pendant 3 ans. Votre dentiste réalisera des radiographies pour vérifier la guérison de l’os autour de la racine. Cette surveillance permet de détecter précocement toute complication et d’intervenir rapidement si nécessaire.
7. Gérez efficacement la douleur post-opératoire
Les premiers jours, alternez ibuprofène (si non contre-indiqué) et paracétamol selon les recommandations de votre praticien. Appliquez du froid (poche de glace enveloppée dans un linge) sur la joue pendant 10 minutes, 4 fois par jour, pour réduire l’inflammation. Dormez avec la tête légèrement surélevée les deux premières nuits.
8. Adoptez un mode de vie favorable à la guérison
Évitez le tabac qui réduit considérablement la vascularisation et ralentit la cicatrisation (le taux d’échec double chez les fumeurs). Limitez l’alcool pendant la première semaine. Privilégiez une alimentation riche en vitamines C et D, zinc et protéines pour favoriser la régénération tissulaire. Hydratez-vous suffisamment (1,5 à 2 litres d’eau par jour).
Les erreurs courantes à éviter absolument
Ne pas terminer le traitement : Certains patients, soulagés après le retraitement, négligent la restauration finale. C’est la principale cause d’échec à long terme.
Solliciter trop tôt la dent traitée : Mâcher des aliments durs dès le lendemain peut fragiliser la restauration provisoire et compromettre le résultat.
Arrêter l’hygiène par peur : Au contraire, une hygiène impeccable est votre meilleur allié. Brossez délicatement mais régulièrement.
Ignorer les signaux d’alerte : Une douleur qui persiste au-delà de 5 jours ou qui augmente mérite toujours une consultation.
Auto-médication inadaptée : Les antibiotiques sans prescription ou à doses inappropriées sont inutiles voire dangereux. Suivez uniquement les recommandations de votre dentiste.
Timeline réaliste : à quoi s’attendre
Jours 1-3 post-traitement :
- Inconfort modéré à la pression (échelle 2-4/10)
- Sensibilité normale lors du brossage
- Légère tuméfaction possible
- Prise d’antalgiques selon prescription
Jours 4-7 :
- Diminution progressive de l’inconfort
- Retour à une alimentation quasi-normale
- Brossage redevient confortable
- Arrêt progressif des antalgiques
Semaines 2-4 :
- Disparition complète des symptômes
- Pose de la restauration définitive (couronne)
- Retour à la fonction masticatoire normale
Mois 3-6 :
- Contrôle radiographique de la guérison osseuse
- Début de la réparation des tissus périapicaux
- Confirmation du succès du traitement
Année 1-3 :
- Guérison complète de l’os autour de la racine
- Stabilisation définitive de la situation
- Contrôles annuels recommandés
Il est essentiel de comprendre que la guérison osseuse est un processus lent. Même si vous ne ressentez plus aucune douleur après 2 semaines, la reconstruction des tissus autour de la racine prend 6 à 18 mois pour être complète.
Quand Consulter un Endodontiste ou un Dentiste ?
Les signes d’alerte nécessitant une consultation rapide
⚠️ Consultez dans les 24-48 heures si vous observez :
- Douleur intense et pulsatile qui ne diminue pas malgré la prise d’antalgiques prescrits
- Gonflement visible de la gencive, de la joue ou du visage qui s’étend ou apparaît après 48h
- Fièvre supérieure à 38°C accompagnant les symptômes dentaires
- Difficulté à ouvrir la bouche (trismus) ou à avaler
- Écoulement de pus au niveau de la gencive ou un goût désagréable persistant
- Sensation de mobilité dentaire nouvelle ou augmentée
- Fracture ou perte de la restauration provisoire exposant l’intérieur de la dent
⚠️ Consultez dans la semaine si vous constatez :
- Douleur modérée qui persiste au-delà de 5 jours après le traitement
- Sensibilité inhabituelle au chaud ou au froid sur la dent retraitée
- Inconfort permanent à la mastication même avec aliments mous
- Changement de couleur de la gencive autour de la dent
- Sensation persistante que “quelque chose ne va pas”
N’attendez jamais que les symptômes s’aggravent. En endodontie, l’intervention précoce augmente considérablement les chances de succès et évite des complications potentiellement sérieuses comme un abcès diffus.
Ce que votre endodontiste examinera lors de la consultation
Comprendre le déroulement de votre consultation vous aidera à vous préparer et à poser les bonnes questions.
L’examen clinique complet (15-20 minutes) :
Votre praticien commencera par un interrogatoire précis sur vos symptômes : quand sont-ils apparus, leur intensité, ce qui les aggrave ou les soulage. Il réalisera ensuite plusieurs tests :
- Tests de percussion : tapotements légers sur la dent pour évaluer la sensibilité périapicale
- Tests de palpation : pression sur la gencive pour détecter une inflammation ou un abcès
- Tests de mobilité : vérification de la stabilité de la dent
- Examen visuel approfondi : recherche de fissures, fractures, caries ou restaurations défectueuses
- Tests de vitalité : vérification que le premier traitement a bien dévitalisé la dent
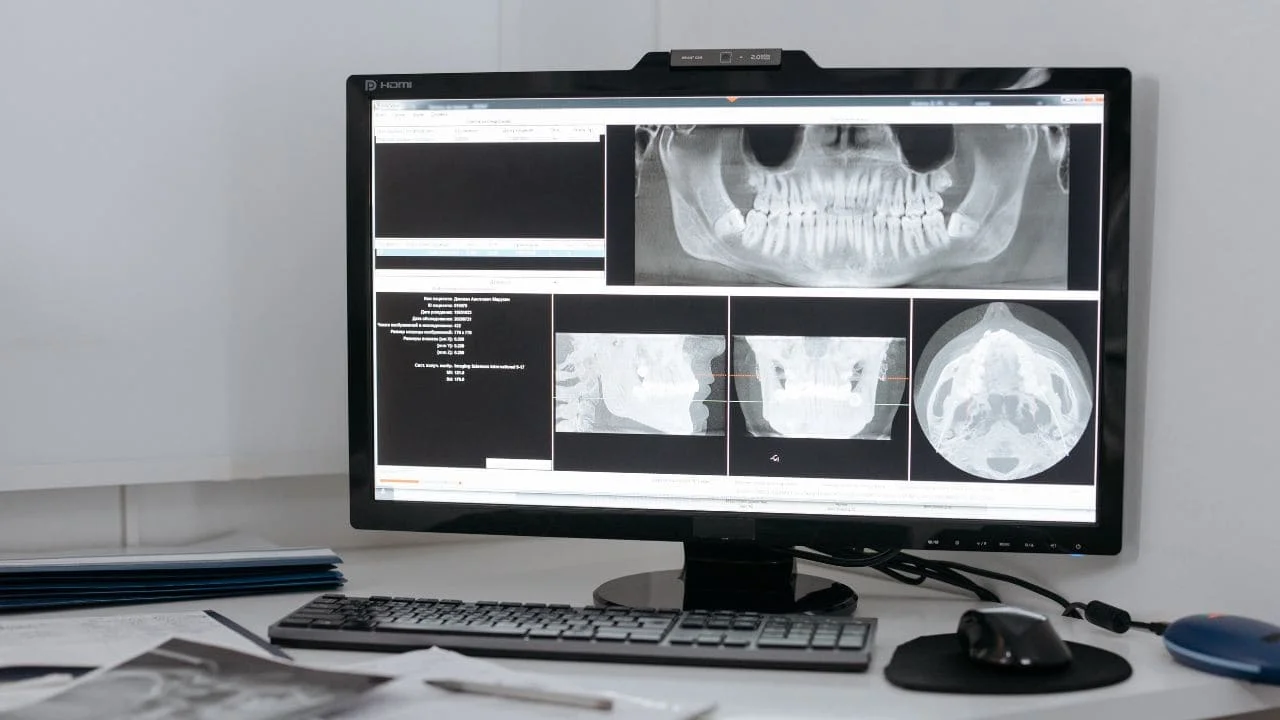
L’analyse radiographique (10-15 minutes) :
Des radiographies sont indispensables pour visualiser l’intérieur de votre dent et l’os environnant :
- Radiographie rétro-alvéolaire : permet de voir en détail la racine et la qualité de l’obturation initiale
- Cone Beam (CBCT) si nécessaire : scanner 3D pour les cas complexes, offrant une vision tridimensionnelle précise de l’anatomie
- Analyse comparative : comparaison avec d’anciennes radiographies pour évaluer l’évolution
Ces images révèlent les zones d’infection (apparaissant comme des zones sombres à l’extrémité des racines), les canaux non traités, ou la présence d’instruments fracturés.

Les questions essentielles à poser lors de votre consultation
Préparer vos questions à l’avance vous permettra de tirer le maximum de votre rendez-vous. Voici les interrogations les plus pertinentes :
Sur le diagnostic :
- “Quelle est exactement la cause de l’échec du premier traitement ?”
- “Y a-t-il des canaux non traités ou une infection résiduelle ?”
- “Quel est le pronostic de ma dent si on effectue le retraitement ?”
Sur le traitement proposé :
- “Pourquoi recommandez-vous un retraitement plutôt qu’une chirurgie (ou vice-versa) ?”
- “Combien de séances seront nécessaires ?”
- “Utilisez-vous un microscope opératoire et des technologies avancées ?”
- “Quel est votre taux de succès pour ce type de retraitement ?”
Sur le déroulement et les suites :
- “À quel niveau de douleur dois-je m’attendre après l’intervention ?”
- “Quand pourrai-je reprendre mes activités normales ?”
- “Quels sont les signes qui doivent m’alerter après le traitement ?”
- “Quand devrai-je poser la restauration définitive ?”
Sur les alternatives et le coût :
- “Quelles sont les alternatives si je refuse le retraitement ?”
- “Quel est le coût total (retraitement + restauration finale) ?”
- “Quelle partie est remboursée par la Sécurité sociale et ma mutuelle ?”
- “Existe-t-il un plan de paiement échelonné ?”
N’hésitez jamais à demander des clarifications. Un bon praticien prendra le temps de répondre à toutes vos questions et de vous expliquer les options avec des termes compréhensibles.
Le déroulement type d’une première séance de retraitement
Savoir à quoi vous attendre vous aidera à vous sentir plus détendu et préparé.
Accueil et préparation (10 minutes) :
- Installation confortable dans le fauteuil
- Vérification de votre dossier médical et des allergies
- Explication du déroulement de la séance
- Signature du consentement éclairé
Anesthésie et mise en place (15 minutes) :
- Anesthésie locale profonde pour un confort total (vous ne sentirez absolument rien)
- Pose de la digue en caoutchouc qui isole la dent du reste de la bouche
- Installation du champ opératoire stérile
- Positionnement du microscope opératoire
Phase de retraitement (60-90 minutes) :
- Retrait de la restauration existante (couronne ou composite)
- Accès à la chambre pulpaire
- Retrait méticuleux des anciens matériaux d’obturation
- Exploration et localisation de tous les canaux
- Nettoyage et désinfection approfondie
- Mise en place d’un médicament antibactérien (hydroxyde de calcium)
- Obturation provisoire étanche
Fin de séance (10 minutes) :
- Retrait de la digue
- Vérification de l’occlusion (contact avec les autres dents)
- Explications post-opératoires détaillées
- Prescription médicale et planification du prochain rendez-vous
La plupart des retraitements nécessitent 2 séances espacées de 7 à 14 jours. Certains cas simples peuvent être terminés en une seule visite, tandis que les situations complexes peuvent requérir 3 séances.
Vous repartirez avec des instructions écrites précises et un numéro à contacter en cas d’urgence. La communication avec votre praticien est essentielle pour un suivi optimal.
Questions Fréquentes sur le Retraitement Endodontique
Un retraitement endodontique est-il plus douloureux qu’un traitement initial ?
Non, contrairement aux idées reçues, un retraitement n’est pas plus douloureux qu’un premier traitement. L’anesthésie moderne permet une intervention totalement indolore. Vous pourriez même ressentir moins d’inconfort qu’initialement puisque le nerf de la dent a déjà été retiré lors du premier traitement. La douleur post-opératoire est généralement gérable avec des anti-inflammatoires classiques et dure 2 à 4 jours. Les techniques actuelles, notamment l’utilisation du microscope et d’instruments ultra-performants, ont considérablement réduit l’inconfort lié à ces interventions.
Combien de temps dure un retraitement endodontique ?
La durée varie selon la complexité de votre cas, mais comptez généralement 90 à 120 minutes pour la première séance. Les molaires avec plusieurs canaux ou les situations compliquées (instrument fracturé, anatomie complexe) peuvent nécessiter jusqu’à 2 heures. La plupart des retraitements se déroulent en 2 séances espacées d’une à deux semaines. La première séance inclut le retrait des anciens matériaux et le nettoyage, tandis que la seconde permet l’obturation définitive des canaux. Certains cas simples peuvent être achevés en une seule visite de 2 heures.
Quel est le taux de succès d’un retraitement endodontique ?
Les statistiques cliniques montrent un taux de succès de 75 à 85% pour un retraitement endodontique réalisé par un spécialiste avec équipement moderne (microscope, ultrasons, matériaux bioactifs). Ce taux est légèrement inférieur au traitement initial (90-95%) mais reste très satisfaisant. Les facteurs qui augmentent les chances de succès incluent : l’absence de fracture radiculaire, une restauration coronaire étanche dans les 4 semaines suivant le retraitement, et l’absence de lésion périapicale trop étendue. Avec un suivi rigoureux et une bonne hygiène, une dent retraitée peut durer toute votre vie.
Combien coûte un retraitement endodontique en France ?
Le coût d’un retraitement varie entre 500€ et 900€ selon plusieurs facteurs : la complexité du cas, la localisation géographique, l’équipement utilisé (microscope, laser), et le nombre de racines concernées. Une incisive sera moins chère (500-600€) qu’une molaire (700-900€). À ce montant s’ajoute la restauration finale (couronne : 500-1200€). La Sécurité sociale rembourse une base forfaitaire très faible (environ 25€), et la plupart des mutuelles complètent partiellement selon votre contrat. Certains cabinets proposent des facilités de paiement échelonné. Bien que l’investissement soit conséquent, il reste souvent inférieur au coût d’un implant (1500-3000€).

Peut-on éviter un retraitement après un premier traitement de canal ?
Oui, absolument ! La prévention est essentielle. Pour maximiser les chances de succès du traitement initial et éviter un retraitement, suivez ces recommandations : choisissez un praticien expérimenté (idéalement un endodontiste) équipé d’un microscope opératoire ; faites poser la restauration définitive (couronne ou composite) dans les 3 semaines maximum suivant le traitement ; maintenez une hygiène bucco-dentaire irréprochable ; consultez votre dentiste tous les 6 mois pour des contrôles ; et évitez les traumatismes (ne pas croquer des objets durs, porter une gouttière si vous grincez des dents). Un traitement initial bien réalisé et suivi d’une restauration appropriée a plus de 90% de chances de durer sans retraitement.
Mon dentiste peut-il réaliser le retraitement ou dois-je voir un spécialiste ?
Bien que les dentistes généralistes soient formés aux traitements endodontiques, le retraitement est une procédure complexe qui bénéficie grandement de l’expertise d’un endodontiste. Ces spécialistes ont suivi une formation supplémentaire de 3 ans après leurs études dentaires et traitent exclusivement des problèmes de canaux radiculaires. Ils disposent d’un équipement hautement spécialisé (microscope opératoire, ultrasons spécifiques, matériaux avancés) qui augmente significativement le taux de succès. Si votre cas présente des complications (anatomie complexe, instrument fracturé, lésion importante), la consultation d’un endodontiste est vivement recommandée. Votre dentiste généraliste peut vous orienter vers un confrère spécialisé de confiance.
Combien de fois peut-on retraiter une même dent ?
Techniquement, une dent peut être retraitée plusieurs fois tant que sa structure radiculaire reste intègre et suffisante. Cependant, chaque intervention successive retire une fine couche de dentine, fragilisant progressivement la dent. En pratique, un second retraitement (donc un 3ème traitement au total) est possible mais son taux de succès diminue à 60-70%. Au-delà, le risque de perforation ou de fragilisation excessive augmente considérablement. Si un retraitement échoue, votre endodontiste envisagera soit une chirurgie apicale (accès par la gencive), soit l’extraction si la dent est trop compromise. L’objectif est toujours de préserver votre dent naturelle le plus longtemps possible tout en étant réaliste sur les limites anatomiques.
Y a-t-il des risques ou complications liés au retraitement ?
Comme toute intervention médicale, le retraitement endodontique comporte des risques minimes mais existants. Les complications potentielles incluent : douleur post-opératoire temporaire (fréquente mais gérable) ; perforation accidentelle de la racine pendant le retrait des matériaux (rare : <3%) ; fracture d’un instrument dans le canal (environ 2-5% des cas, souvent gérable) ; persistance de l’infection nécessitant une chirurgie apicale ou extraction (15-20% des cas) ; et réaction inflammatoire temporaire pouvant causer un léger gonflement. Ces complications sont significativement réduites lorsque le traitement est réalisé par un endodontiste expérimenté sous microscope. Votre praticien vous informera des risques spécifiques à votre situation et obtiendra votre consentement éclairé avant de débuter.
Conclusion : Donnez Une Seconde Chance à Votre Sourire
Le retraitement endodontique représente bien plus qu’une simple “réparation” dentaire : c’est une opportunité de préserver votre dent naturelle et d’éviter les conséquences à long terme d’une extraction. Grâce aux avancées technologiques remarquables de ces dernières années – microscope opératoire, instruments en nickel-titane, matériaux bioactifs, techniques laser – les taux de succès atteignent désormais 75 à 85%, offrant une alternative sérieuse et durable.
Les 4 points essentiels à retenir :
- Un retraitement n’est pas un échec mais une solution moderne pour corriger un traitement initial incomplet ou traiter une nouvelle infection
- La technologie fait toute la différence : choisissez un endodontiste équipé d’un microscope opératoire pour maximiser vos chances de succès
- Le timing est crucial : ne retardez pas la restauration définitive (couronne) au-delà de 3-4 semaines après le retraitement
- La prévention est votre meilleur allié : une hygiène rigoureuse et des contrôles réguliers prolongeront la durée de vie de votre dent retraitée
Vous avez des questions spécifiques sur votre situation ? N’hésitez pas à consulter un endodontiste pour un diagnostic précis et personnalisé. Chaque cas est unique, et seul un examen clinique approfondi permettra de déterminer la meilleure stratégie pour votre santé bucco-dentaire.
Votre sourire mérite cette seconde chance. Avec les bons soins et le bon spécialiste, votre dent retraitée peut vous accompagner pendant de nombreuses années, voire toute votre vie. N’attendez pas que la situation s’aggrave : plus tôt vous agirez, meilleures seront vos chances de succès.

Note importante : Cet article a un but informatif et éducatif. Il ne remplace en aucun cas l’avis, le diagnostic ou le traitement d’un professionnel de santé dentaire qualifié. Chaque situation clinique est unique et nécessite une évaluation personnalisée. Consultez toujours votre dentiste ou endodontiste pour obtenir des conseils adaptés à votre cas spécifique et avant de prendre toute décision concernant votre santé bucco-dentaire.
Mots-clés : retraitement endodontique, traitement de canal raté, retraitement canalaire, endodontiste, infection dentaire, douleur après traitement de canal, sauver une dent, chirurgie apicale, microscope endodontique, échec endodontique, dent dévitalisée douloureuse, second traitement canal


Leave a Reply