Réaction inflammatoire et immunitaire du parodonte
Réaction inflammatoire et immunitaire du parodonte
Réaction inflammatoire et immunitaire du parodonte
Introduction
L’organisme est constamment sous la menace d’une agression extérieure. Pour lutter contre ces agressions, il est doté d’un système de défense : le système immunitaire. Dans la cavité buccale, les éléments agresseurs sont constamment présents, mais il existe une autorégulation entre les différents germes de la flore buccale. Le déclenchement de l’inflammation se produit dans les cas suivants :
- Rupture de l’équilibre entre les germes de la flore buccale.
- Diminution de la résistance de l’hôte.
- Introduction d’un germe pathogène.
I- Définition
Inflammation
C’est la première réaction de l’organisme face à une agression externe, qu’elle soit de nature biologique (virus, bactéries, parasites…), chimique (acide, venin…) ou physique (blessures, piqûres…). Elle se traduit par les signes cardinaux suivants : rougeur, chaleur, tuméfaction, douleur.
Immunité
C’est l’ensemble des modifications tissulaires et humorales produites dans un organisme par toute atteinte à son intégrité.
II- Les acteurs de l’inflammation
Les cellules de l’immunité non spécifique
- Les plaquettes : Elles possèdent des propriétés contractiles et sécrétrices (histamine, sérotonine) et des récepteurs pour les IgG et IgE.
- Les mastocytes : Retrouvés dans le tissu conjonctif, ils interviennent en premier dans la réaction inflammatoire. Leur cytoplasme est gorgé de granules contenant des médiateurs.
- Les polynucléaires : Ils jouent un rôle essentiel dans l’inflammation. Il en existe trois types :
- PN neutrophiles : Participent à la phagocytose et sécrètent des médiateurs.
- PN éosinophiles : Phagocytent le complexe antigène-anticorps (Ag-Ac) et interviennent dans les phénomènes allergiques.
- PN basophiles : Contiennent des récepteurs pour les IgE.
- Les macrophages : Cellules clés de l’inflammation, ils présentent l’antigène aux lymphocytes et sécrètent des prostaglandines.
Les cellules de l’immunité spécifique
- Les lymphocytes T : Ils effectuent leur maturation dans le thymus et sont responsables de la sécrétion des lymphokines.
- LT8 ou LTC (cytotoxiques) : Libèrent des cytokines qui attirent les macrophages et lysent les cellules cibles.
- LTS (suppresseurs) : Réduisent et régulent la réponse immunitaire en inhibant la prolifération des LT et LB.
- LTM (mémoire) : Capables de reconnaître l’antigène des années après.
- LT4 ou LTH (helpers) : S’allient aux LB et sécrètent l’interleukine II.
- Les lymphocytes B : Ils effectuent leur maturation dans la moelle et la rate, se transforment en plasmocytes qui produisent les anticorps.
Les médiateurs de l’inflammation
Ce sont des substances chimiques présentes dans le plasma à l’état inactif ou sécrétées par des cellules, ayant pour rôle :
- Augmentation de la perméabilité capillaire.
- Chimiotactisme.
- Amplification de l’inflammation.
- Manifestations algiques (douleurs).
Les messagers de l’immunité
- Interleukine I : Substance chimique synthétisée par les macrophages en présence de l’antigène, servant à transférer le message aux lymphocytes.
- Interleukine II : Lymphokine libérée par les lymphocytes en présence de l’interleukine I, elle stimule la production et la différenciation des lymphocytes B en plasmocytes pour produire des anticorps.
L’antigène
On appelle antigène (Ag) toute substance qui, introduite dans un organisme, provoque une réaction immunitaire.
L’anticorps (ou immunoglobuline)
C’est une protéine plasmatique formée par un organisme en réponse à l’introduction d’un antigène. Il existe cinq classes d’immunoglobulines : IgG, IgA, IgM, IgE, IgD (GAMED).
Le complément
Le système du complément est constitué d’une série d’au moins neuf protéines différentes présentes dans le plasma (de C1 à C9). Les composants du système du complément peuvent être comparés à des enzymes activées selon une séquence prédéterminée. La cascade du complément est mise en marche de deux façons :
- Voie classique : De C1 à C9 par le complexe Ag-Ac.
- Voie alterne : De C3 à C9 par les enzymes d’origine bactérienne.
Le complément a un triple rôle : lyse bactérienne, chimiotactisme et opsonisation.
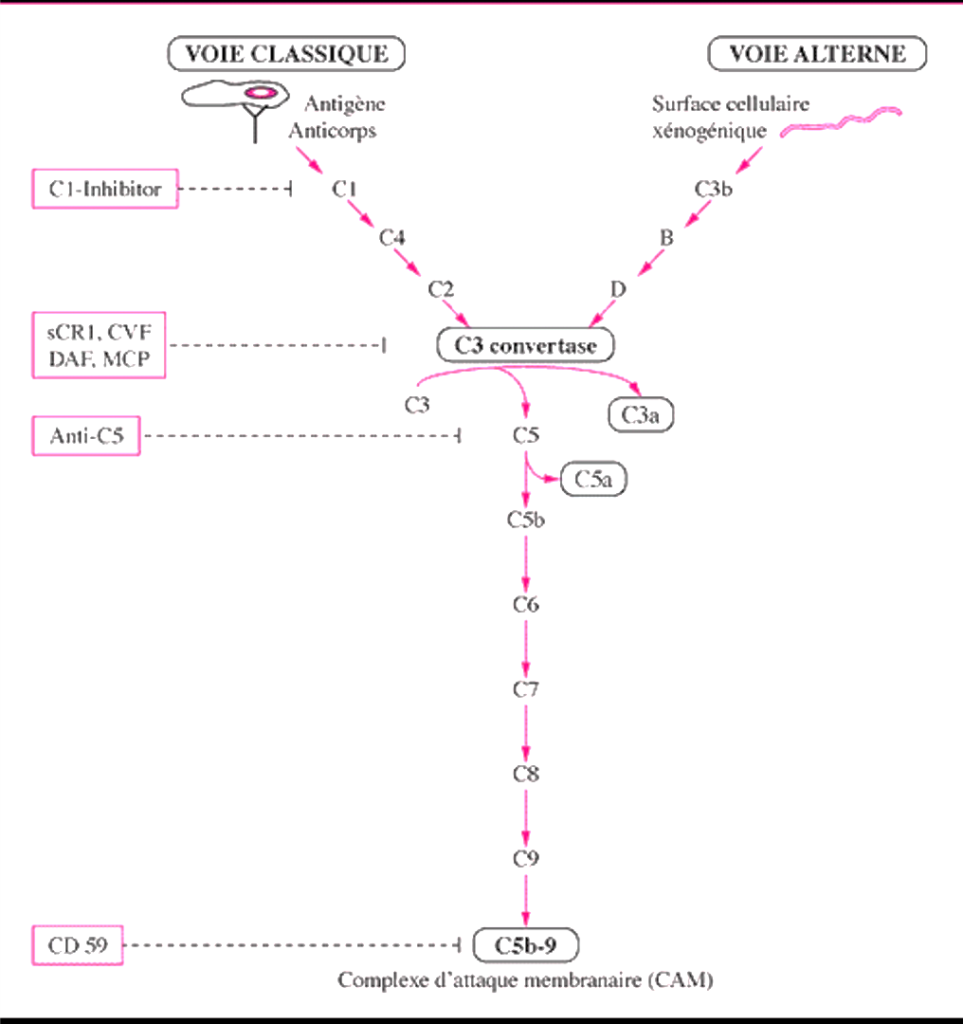
Figure 1 : La cascade de l’activation du complément avec ses deux voies.
III- Inflammation aiguë
À la suite d’une agression ou irritation, une réaction inflammatoire aiguë apparaît, caractérisée par une réaction vasculaire et cellulaire. Son principal objectif est de protéger le tissu exposé et d’établir des conditions favorables à la régénération.
Réaction vasculaire
Elle se caractérise par :
- Vasodilatation vasculaire.
- Diminution de la vitesse du flux sanguin.
- Augmentation de la perméability vasculaire induite par les médiateurs chimiques (histamine, sérotonine).
Cette perméabilité permet aux molécules d’eau et d’électrolytes de quitter la circulation sanguine vers le site lésé (œdème).
Réaction cellulaire
Il s’agit d’une migration extravasculaire des cellules de défense sous la dépendance de médiateurs chimiques. Ce phénomène se déroule comme suit :
- Margination : Adhérence des cellules phagocytaires le long de la paroi vasculaire.
- Diapédèse : Franchissement de la paroi vasculaire par la cellule de défense qui se déforme pour s’insinuer dans les espaces intercellulaires.
- Chimiotactisme : Phénomène par lequel les cellules phagocytaires sont attirées vers le site inflammatoire grâce aux médiateurs chimiques.
- Phagocytose : Finalité de la migration, les cellules ingèrent et tentent de résorber les bactéries grâce aux lysosomes. Une fois le corps étranger identifié, il y a adhérence entre le phagocyte et l’antigène, puis émission de pseudopodes qui aboutissent à son inclusion dans une vacuoles ou phagosome.
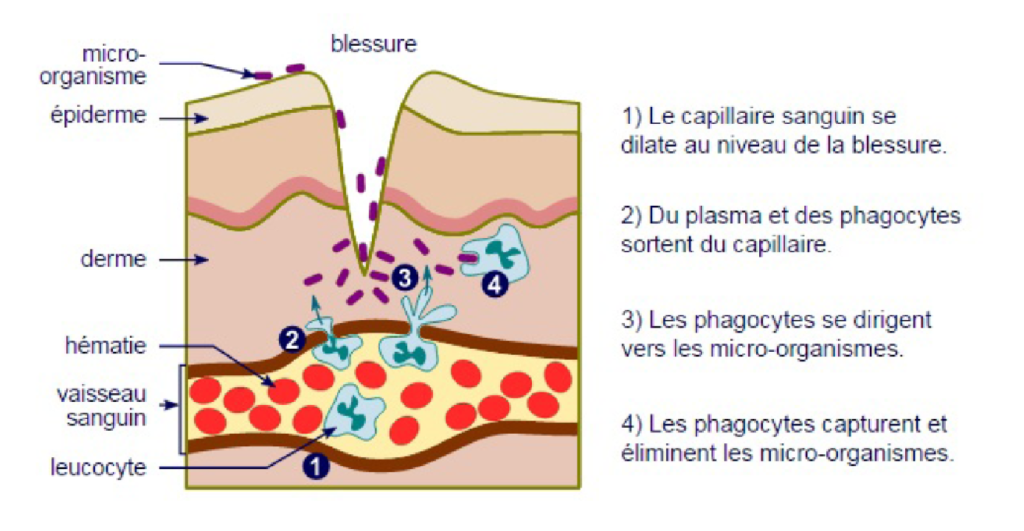
Figure 2 : Réactions cellulaires lors de l’inflammation aiguë.
Cicatrisation
Une fois l’agent pathogène et les tissus nécrosés éliminés par les phagocytes, les fibroblastes colonisent la plaie pour former un tissu cicatriciel, induisant progressivement la fermeture de la plaie.
Ceci est l’évolution habituelle de toute lésion aiguë. Cependant, lorsque l’antigène persiste, l’inflammation aiguë peut devenir chronique, impliquant alors l’immunité spécifique.
IV- Inflammation chronique
Quand la réaction inflammatoire aiguë est insuffisante pour éliminer l’irritant, une réponse immunitaire est déclenchée, avec pour objectifs :
- Identifier l’agent nuisible.
- Activer les phagocytes.
- Sécréter des anticorps.
Que la réaction immunitaire soit à médiation cellulaire (lymphocytes T) ou humorale (lymphocytes B), elle implique une phase préalable d’identification de l’antigène. Les macrophages présentent l’antigène aux lymphocytes, qui le reconnaissent et se différencient.
Réaction à médiation cellulaire
Une fois l’antigène identifié, les lymphocytes T agissent. Les lymphokines provoquent :
- Augmentation de la perméabilité vasculaire et de la diapédèse cellulaire.
- Cytotoxicité vis-à-vis des fibroblastes.
- Activité chimiotactique et stimulation des macrophages.
- Activation des ostéoclastes (expliquant le passage de la gingivite à la parodontite).
Réaction à médiation humorale
Lorsque les lymphocytes B sont stimulés, ils se transforment en plasmocytes qui produisent des anticorps Ig (GAMED). Cette transformation nécessite la participation des LT4 (qui la favorisent) et des LTS (qui la freinent). Une fois sécrétés, les anticorps sont déversés sur le site de la réaction. Les molécules d’antigène et d’anticorps se lient pour former un complexe immun, qui peut être neutralisé ou activer le complément, entraînant soit la lyse de la bactérie, soit la stimulation des phagocytes.
Réaction non spécifique
La réaction non spécifique fait intervenir les monocytes et les macrophages. Une fois l’agent causal éliminé, les cellules phagocytaires se regroupent au niveau du site inflammatoire pour le nettoyer et permettre la cicatrisation.
Remarque
L’inflammation aiguë aboutit rapidement à la guérison, parfois avec des séquelles. L’inkraine chronique, en revanche, peut évoluer de manière prolongée ou indéfinie (aggravation).
V- Étude des signes cliniques de l’inflammation au niveau du parodonte
L’érythème (changement de couleur de la gencive)
Il débute par une simple rougeur au niveau de la gencive. Dans le cas d’une inflammation aiguë, l’érythème est rouge vif. Dans le cas chronique, il passe par des teintes variant du bleu rougeâtre au bleu foncé.
Selon GLICKMAN, l’érythème initial résulte d’une dilatation des capillaires et d’un accroissement du flux sanguin. L’augmentation de la rougeur correspond à la prolifération des capillaires. À mesure que l’inflammation devient chronique, les vaisseaux sanguins s’engorgent et se congestionnent, le retour veineux est altéré, le flux sanguin ralentit, et une anoxémie tissulaire (absence d’oxygène) ajoute une composante bleutée à la gencive.
L’œdème
L’augmentation de la perméabilité vasculaire permet le passage de fluides riches en eau, électrolytes, albumine et fibrinogène dans le tissu conjonctif, provoquant un ballonnement responsable de l’œdème. Cliniquement, la gencive augmente légèrement de volume, son aspect est lisse et brillant, sa consistance est molle avec un signe du Godet positif.
Le saignement
Il est provoqué par l’introduction d’une sonde parodontale à extrémité mousse dans le sulcus. Suite à l’inflammation, l’épithélium sulculaire subit des degrés variables d’ulcération et de dégénérescence. Les capillaires, rapprochés de la surface et moins protégés, se rompent sous des stimuli habituellement inoffensifs, entraînant un saignement gingival.
La fausse poche
C’est l’approfondissement du sulcus gingivo-dentaire (SGD) par augmentation du volume gingival, sans migration de l’attache épithéliale.
La vraie poche
C’est l’approfondissement du SGD par migration de l’attache épthéliale.
La suppuration
Le pus se forme dans une cavité issue de la désintégration tissulaire. Cliniquement, il peut être mis en évidence par sondage ou pression digitale. Le pus est un aspect courant de la maladie parodontale, pouvant se former dans des poches peu profondes ou profondes. Selon certains auteurs (CHARON), il représente un signe d’activité de la maladie parodontale.
Conclusion
La réaction inflammatoire met en œuvre un ensemble de réactions spécifiques et non spécifiques visant à défendre l’organisme. Cependant, lorsqu’elle s’amplifie de manière incontrôlée, elle entraîne des manifestations pathologiques.
Voici une sélection de livres:
- Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
- Parodontologie Broché – 19 septembre 1996
- MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
- Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
- Parodontologie clinique: Dentisterie implantaire, traitements et santé
- Parodontologie & Dentisterie implantaire : Volume 1
- Endodontie, prothese et parodontologie
- La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020
- Parodontologie Relié – 1 novembre 2005


Leave a Reply