Prothèse fixée et parodonte
Prothèse fixée et parodonte
Le succès de toutes restaurations synthétiques dépend en grande partie du maintien de la santé parodontale. En effet, ces restaurations sont soumises à des impératifs mécaniques qui ne doivent pas aller à l’encontre des impératifs biologiques.
1. Ethiopathogénie des parodontopathies liées à la prothèse fixée :
Les parodontopathies sont des affections qui atteignent l’ensemble des tissus de soutien des dents. Le facteur déclenchant est représenté essentiellement par la plaque bactérienne. La présence d’un élément synthétique fixé est un facteur aggravant de la maladie parodontale, il peut générer dans la zone cervicale la triade irritante :
- Le surplomb : qui retient la plaque bactérienne et qui est responsable de processus inflammatoire, ces surplombs peuvent exister sur les bords des prothèses élaborés sur une ligne de finition mal définie ou non respectée.
- Les jonctions ouvertes : résultent d’un ajustage défectueux ou une mise en place imparfaite au scellement ou au collage. Dans ces conditions, le matériau de fixation se trouve en contact direct avec le milieu buccal dans lequel il est plus ou moins dégradé ou dissous et acquiert un état de surface propice à l’accumulation de plaque.
- Les surfaces rugueuses : proviennent d’un matériau synthétique présentant des altérations de surface liées à une coulée défectueuse, à un défaut d’élaboration ou un polissage insuffisant.
2. Incidences de la réalisation des prothèses fixées sur le parodonte :
Le parodonte peut être lésé lors des différentes étapes de la réalisation d’une prothèse fixée.
2.1. Lors de la réalisation de la préparation dentaire :
La préparation dentaire constitue une phase du traitement synthétique susceptible de générer de très nombreuses agressions vis-à-vis des tissus parodontaux des dents supports. Cette agression est d’ordre mécanique, directement due à l’instrument rotatif, sont liées à la position de la LC de la préparation. La situation la plus agressive étant représentée par les limites intrasulculaires.
2.1.1. Impératifs pour limiter l’agression :
- Localisation de la LC :
Les bords synthétiques situés dans le sulcus sont directement responsables de réactions inflammatoires parodontales, car elles favorisent la rétention de plaque bactérienne. Il faut donc les éviter dès que la situation le permet. Néanmoins, dans le cas où l’esthétique est peu importante, il convient de réaliser des limites supragingivales et tout particulièrement lorsque le patient présente une fragilité parodontale (parodonte fin). - Réalisation de la LC :
- Contrôle de la quantité dentaire excisée : La réalisation d’une LC régulière, précise et suffisamment large pour loger les différents matériaux de l’élément prothétique afin d’éviter les sous ou surcontours, préjudiciables à la santé parodontale.
- Mise en place d’un cordonnet de déflexion gingivale : Cette méthode permet de préparer les limites intrasulculaires sans traumatisme vis-à-vis des tissus mous, l’action mécanique du cordonnet entraînant un déplacement gingival tant apical que latéral. Le cordonnet permet, en outre, au praticien de réaliser une limite à distance régulière du fond du sillon gingival et sans interférence avec l’espace biologique.
2.2. Lors de la prise d’empreinte :
L’empreinte est l’étape essentielle, qui permet la transcription des données cliniques en bouche, sous une forme utilisable au laboratoire pour la réalisation des reconstitutions prothétiques. Cette étape peut avoir des conséquences sur la relation prothèse/parodonte.
2.2.1. Les différentes agressions :
- Liée aux méthodes d’accès aux LC :
En cas de limite supra-gingivale, il n’y a pas d’incidence particulière sur le choix de la technique d’empreinte. Cependant, lors de limite intra-sulculaire et juxta-gingivale, l’enregistrement de la ligne de finition nécessite une ouverture préalable du sulcus à l’aide de différentes techniques de rétraction gingivale. Si toutes les méthodes apparaissent potentiellement dangereuses pour le parodonte, les méthodes chirurgicales présentent les plus grands risques de dommages irréversibles et de récessions gingivales. Leur indication doit être réservée à des parodontes favorables et résistants. Par contre, les techniques chimio-mécaniques réduisent les risques de dommages irréversibles et permettent de respecter au maximum l’intégrité parodontale. Quant au produit d’imprégnation, le chlorure d’aluminium et de potassium, le sulfate de potassium n’induisent pas de réactions parodontales irréversibles à condition de les utiliser à une concentration adéquate et que la durée d’application n’excède pas 10 à 15 mn. - Liées à la nature du matériau à empreinte :
- Agression thermique : Elle est due à la réaction exothermique des matériaux qui peut entraîner des lésions de brûlure des muqueuses, agression thermique du tissu pulpaire.
- Agression mécanique : Des lésions peuvent être induites par la rétention de petites particules de silicone ou d’alginate dans le sillon gingivo-dentaire. Ce phénomène peut se produire par déchirure des bords fins du matériau au moment de la désinsertion. Ces petites particules, qui risquent alors de stagner plusieurs jours dans le sulcus, peuvent entraîner outre les réactions allergiques, des réactions d’irritation mécanique.
- Agression chimique : Elle dépend du type de matériau employé.
- Liées aux techniques d’empreinte :
- La wach technique est une méthode compressive qui permet l’enregistrement des limites fortement sous gingivales. Elle est indiquée en présence de parodonte favorable.
- Le double mélange assure une compression moins importante. Il est de ce fait moins traumatisant pour le parodonte et permet d’enregistrer des limites cervicales en situation sous-gingivale normale (0,3-0,4 mm).
2.2.2. Impératifs pour limiter l’agression :
Concernant les méthodes de déflexion gingivale, la technique du double cordonnet semble présenter la plus grande innocuité vis-à-vis des tissus parodontaux. Le système Expasyl constitue, également, une technique atraumatique si l’on prend garde, toutefois, de respecter les temps d’application préconisés par le fabricant et d’effectuer un rinçage minutieux visant à éliminer le produit du sulcus. Il n’existe pas de précautions particulières à observer concernant la prise d’empreinte en elle-même outre, d’une part, le respect du protocole de mise en œuvre (selon le matériau utilisé) par le praticien et par le prothésiste de laboratoire (traitement de l’empreinte), pour éviter toute déformation préjudiciable à la pérennité de la prothèse définitive et d’autre part, la vigilance de l’opérateur vis-à-vis d’éventuels débris de matériau qui subsisteraient dans le sillon gingivo-dentaire après désinsertion.
2.3. Lors de l’élaboration des prothèses fixées transitoires :
Si les prothèses fixées transitoires présentent l’avantage de rétablir immédiatement l’esthétique et la fonction et assurent un rôle de protection des tissus dentaires tant mécanique (fractures) que physique (chocs thermiques) ou encore chimique et biologique, elles peuvent néanmoins être à l’origine d’agressions pour les tissus parodontaux du fait de la nature des matériaux qui les composent et de leur réaction de prise.
2.3.1. Les différentes agressions :
- Agression thermique : Elle est due à la réaction exothermique de polymérisation des résines qui peut entraîner des lésions de brûlure des muqueuses.
- Agression chimique : Les manifestations d’intolérance au niveau des muqueuses sont rares.
- Agression bactérienne : Elle est liée à un mauvais état de surface ou un ajustage cervical imprécis ce qui favorise la fixation rapide de la plaque bactérienne au niveau de la reconstitution, engendrant une inflammation du parodonte marginale, et compromettant la qualité des étapes ultérieures de réalisation des prothèses fixées.
- Agression mécanique : Le praticien, loin de se contenter de confectionner une prothèse aux critères morphologiques standard, doit prendre soin d’adapter l’élément transitoire au contexte buccal, pour éviter toute agression du parodonte. La réalisation de contacts proximaux et des embrasures, l’ajustage cervical, les formes de contours axiales et la morphologie occlusale nécessitent une attention et une rigueur toutes particulières.
- Agression occlusale : Une prothèse transitoire non intégrée au contexte occlusal (surcharge dans les guidages, prématurités…) peut provoquer des réactions pulpaires et plus fréquemment desmodontales au même titre que des obturations mal réglées en occlusion et lors des mouvements mandibulaires fonctionnels.
2.3.2. Impératifs pour limiter l’agression :
Cinq éléments doivent retenir l’attention du praticien lors de la confection des prothèses transitoires : l’état de surface lisse, la morphologie adéquate, l’adaptation cervicale précise, le respect de l’occlusion et les précautions à prendre pour maîtriser la réaction de prise.
- État de surface : L’élément synthétique doit être poli et présenter un état de surface aussi lisse que possible pour éviter le dépôt de plaque dentaire.
- Morphologie : La morphologie, et tout particulièrement les embrasures et les contacts proximaux constituent des éléments primordiaux auxquels le praticien doit être attentif.
- Adaptation cervicale : Elle doit être la plus précise possible, toute sur-extension apicale, surplomb, retrait ou hiatus pouvant entraîner une inflammation gingivale plus ou moins importante en fonction, notamment, du type de parodonte, de la durée de port de cette prothèse transitoire et du niveau d’hygiène du patient. L’élimination des excès de ciment provisoire, sources d’inflammation, est favorisée lorsqu’un cordonnet a été maintenu en place durant la préparation, la réalisation de la prothèse transitoire et le scellement.
- Occlusion : Les différents réglages occlusaux des éléments transitoires doivent être réalisés au cours des différents essais cliniques et après scellement en demandant au patient d’effectuer d’abord une propulsion et une diduction sur un marqueur encré, puis des mouvements inverses d’incision et de mastication.
- La réaction de prise : La polymérisation de la résine doit se faire sur la préparation. Cependant, les effets néfastes sur le parodonte de l’exothermie de prise des résines nécessitent de prendre certaines précautions : isoler nos préparations par de la vaseline, refroidir au spray la préparation et la provisoire lors de la polymérisation, soulever la provisoire de 1 à 2 mm de la préparation toutes les 20 à 30 secondes, pendant que la préparation est refroidie au spray.
2.4. Lors du choix des travées des bridges ou ponts :
Ces travées peuvent avoir plusieurs formes et ne doivent en aucun cas :
- Favoriser l’accumulation des débris alimentaires.
- Exercer de pression sur la crête et être en harmonie avec les dents antagonistes et adjacentes pour respecter le parodonte ainsi que l’occlusion.
- Subsisteraient dans le sillon gingivo-dentaire après désinsertion.
2.5. Forme de contour des dents prothétiques :
- Gable vestibulolingual ou palatin : Le gable des faces vestibulaires et linguales a un rôle défecteur du bol alimentaire et un rôle stimulant et protecteur de la gencive attachée. La réalisation de ce gable demande beaucoup de soins :
- Situé 1/3 cervical face vestibulaire.
- Situé 1/3 moyen face linguale et palatine.
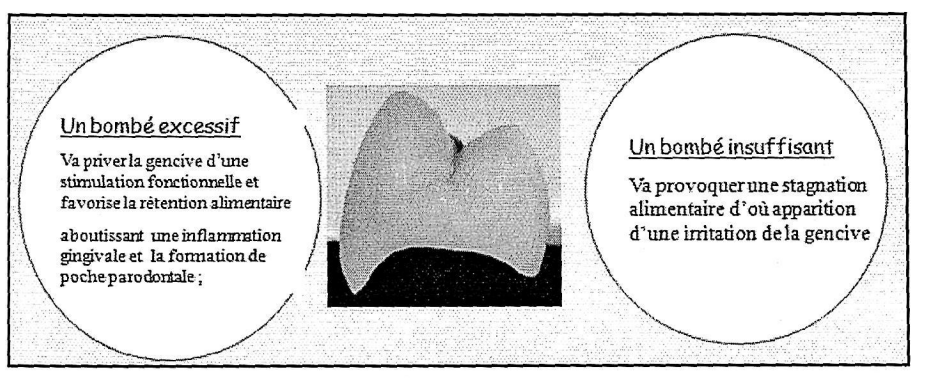
- Un bombé excessif va prévenir la gencive d’une stimulation fonctionnelle et favorise la réception alimentaire aboutissant à une inflammation gingivale et la formation de poche parodontale.
- Un bombé insuffisant va provoquer une stagnation alimentaire d’où apparition d’une irritation de la gencive.
L’excellent moyen de l’appréciation des faces vestibulaires et linguales est de se référer aux faces homologues des dents adjacentes.
- Réalisation des contacts proximaux : Ces zones de contact se situent à la jonction du tiers supérieur et du tiers moyen de la hauteur des couronnes cliniques. Ces surfaces de contact sont essentiellement de type ovoïde. Ils ont pour buts :
- D’empêcher le tassement alimentaire dans les espaces inter dentaires.
- Assurer la stabilité des arcades par blocage horizontal.
- Trop cervicaux, ils entraînent une hypertrophie et une congestion de la papille, suivies d’une atteinte du septum.
- Trop occlusaux, ils occasionnent un tassement alimentaire.
- Réalisation des embrasures : Elles sont délimitées par :
- La ligne des surfaces de contact proximales en haut.
- Le sommet de la papille en bas.
- Les faces proximales des dents adjacentes latéralement.
Ces embrasures doivent être suffisamment larges pour laisser la place nécessaire à la papille en évitant toute compression, et pour favoriser l’hygiène en permettant l’utilisation de tous les moyens de nettoyage et suffisamment étroites pour empêcher les phénomènes de « trous noirs ». Un espace suffisant pour le passage d’un bâtonnet interdentaire tiendra compte de cet impératif pour que le laboratoire puisse réaliser une couronne respectant l’embrasure.
- Réalisation des faces occlusales (Reliefs cuspidiens) : Il faut recréer des reliefs cuspidiens permettant des rapports occlusaux statiques stables et dynamiques harmonieux, compatibles avec le concept occluso-prothétique choisi. Les pointes cuspidiennes entrant en contact avec les fosses antagonistes de façon à diriger les forces occlusales selon l’axe vertical de la dent et avoir une stimulation osseuse. Une anatomie correcte de la surface occlusale doit être reproduite pour assurer :
- Un meilleur écrasement de l’aliment tout en réduisant la force exercée sur la dent.
- Garder les aliments dans la surface occlusale et permettre leur évacuation loin de la papille.
2.6. Lors de l’assemblage de l’élément prothétique et la préparation dentaire :
L’étape clinique de l’agrégation définitive de la pièce prothétique est une étape toujours délicate.
2.6.1. Les différentes agressions :
Cependant, les agressions sont de différents ordres : mécanique, thermique, chimique et bactérien.
- Agression mécanique : Elle résulte de la rétention de débris de matériau dans le sillon gingivo-dentaire après la prise. L’irritation mécanique qui en découle entraîne alors une réaction inflammatoire.
- Agression thermique : Elle est liée à la réaction de prise exothermique des ciments au phosphate de zinc.
- Agression chimique : Les ciments, quelle que soit leur nature, entrent en contact avec les tissus gingivaux avant d’atteindre leur polymérisation finale. C’est l’effet toxique immédiat, par opposition à l’effet toxique tardif de ces matériaux qui est lié à la dégradation du joint de ciment dans le temps et responsable de la libération d’éventuels produits nocifs.
- Agression bactérienne : La dissolution du joint de ciment s’accompagne d’une augmentation de la rétention de plaque à ce niveau, responsable d’une inflammation tissulaire. En effet
- Agression bactérienne : La dissolution du joint de ciment s’accompagne d’une augmentation de la rétention de plaque à ce niveau, responsable d’une inflammation tissulaire. En effet, la nature du ciment de scellement n’est pas neutre du point de vue parodontal, ainsi :
- Les ciments au phosphate de zinc permettent d’avoir un film très mince qui limite ainsi la rétention de plaque, mais il présente de faibles résistances mécaniques qui peuvent induire des fragmentations au niveau cervical favorisant la rétention de la plaque avec toutes ses conséquences sur la stabilité parodontale.
- Les ciments aux polycarboxylates se caractérisent par leur biocompatibilité, leur capacité d’adhésion et leur faible solubilité. On leur reproche de faibles propriétés mécaniques précipitant ainsi leur détérioration.
- Les ciments verres ionomères présentent des propriétés mécaniques supérieures, une meilleure étanchéité, des propriétés d’adhésion importantes et une bonne biocompatibilité, mais leur utilisation se heurte à une solubilité importante en présence d’humidité.
2.6.2. Impératifs pour limiter l’agression parodontale :
- Les agressions thermiques et chimiques des ciments au phosphate de zinc sont limitées par les règles de mises en œuvre de ce matériau, visant à réduire l’exothermie et l’acidité de la réaction de prise.
- Quel que soit le ciment utilisé, la mise en place d’un cordonnet de très petit diamètre dans le sulcus avant le scellement permet d’éviter que le matériau de fuser dans la profondeur de ce sillon, les excès sont ainsi facilement déposés, et l’irritation mécanique due à la rétention débris de matériau inexistante.
- Pour pallier l’augmentation de rétention de plaque au niveau des zones de dissolution du joint de ciment, des mesures d’hygiène buccodentaire rigoureuses doivent être adoptées par le patient.
- Enfin, pour pallier aux problèmes liés au ciment de scellement, le collage semble être sans risque pour le parodonte si on respecte les impératifs propres à ce type de matériau, à savoir une préparation supra-gingivale et l’utilisation de la digue.
Conclusion :
Le maintien de la stabilité parodontale lors d’une réalisation prothétique est l’objectif le plus difficile à atteindre surtout en présence de limite intra-sulculaire. Seule une évaluation parodontale et un respect de l’intégrité parodontale lors des différents temps prothétiques peuvent assurer la pérennité du traitement prothétique.
Prothèse fixée et parodonte
Voici une sélection de livres en français sur les prothèses dentaires:
- Prothèse Amovible Partielle : Clinique et Laboratoire
Collège National des Enseignants en Prothèses Odontologiques (CNEPO), Michel Ruquet, Bruno Tavernier - Traitements Prothétiques et Implantaires de l’Édenté Total 2.0
- Conception et Réalisation des Châssis en Prothèse Amovible Partielle
- Prothèses supra-implantaires: Données et conceptions actuelles
- Prothèse complète: Clinique et laboratoire Broché – Illustré, 12 octobre 2017
- Prothèse fixée, 2e Ed.: Approche clinique Relié – Illustré, 4 janvier 2024



Leave a Reply