Prévention des maladies parodontales / Parodontologie
Introduction
Les maladies parodontales sont un problème de santé publique. Les chirurgiens-dentistes et les pouvoirs publics ont un devoir d’information, individuel et collectif, en termes de santé parodontale. Cette dernière peut être préservée par des méthodes simples, facilement applicables et dont l’efficacité a été prouvée. Ces méthodes constituent ce que Glickmann appelle la « Parodontie préventive ».
Rappels
Etiopathogénie des maladies parodontales (MP)
Repose sur un modèle bien précis, les pertes d’attaches sont déclenchées par la présence obligatoire et simultanée de quatre conditions :
- La présence de bactéries virulentes
- L’absence de bactéries protectrices
- Un environnement dento-gingival défavorable
- Une défaillance du système immunitaire
L’élimination – la plus rapide et efficace – d’une de ces quatre conditions consiste en l’éradication des bactéries incompatibles avec la santé parodontale, ce qui entraîne l’arrêt quasi instantané des pertes d’attaches.
Facteurs de risque des MP
Un facteur de risque désigne tout paramètre pouvant favoriser l’apparition et/ou le développement d’une maladie.
Les facteurs de risque des MP peuvent être classés en facteurs locaux et facteurs généraux. Ces derniers peuvent être modifiables (diabète, tabac, stress, statut socio-économique, autres maladies) ou non modifiables (âge, sexe, origine ethnique, facteurs génétiques).
Définition de la prévention
« L’ensemble des mesures visant à éviter ou à réduire le nombre et la gravité des maladies, des accidents ou des handicaps »
Organisation mondiale de la santé (OMS), 1948
Différents types de prévention parodontale
L’OMS distingue trois formes de prévention qu’elle qualifie de primaire, secondaire ou tertiaire, et qui correspondent aux états successifs de la maladie.
Prévention primaire
La prévention primaire intervient avant l’apparition des phénomènes pathologiques ; elle empêche l’apparition clinique de la maladie. Elle vise à diminuer l’incidence (nombre de cas nouveaux) de la maladie et donc à supprimer ou réduire les facteurs favorisant l’apparition de la maladie. Elle consiste à informer les sujets sains des facteurs de risque d’apparition de la maladie, en particulier des facteurs modifiables, et à les accompagner dans le changement de leurs habitudes à risque.
Prévention secondaire
La prévention secondaire désigne les méthodes diagnostiques et thérapeutiques qui évitent l’aggravation et la progression de la maladie. Elle a pour objectif de diminuer la prévalence (nombre de sujets atteints) de la maladie et regroupe les actions de prise en charge précoce. En parodontologie, le chirurgien-dentiste est un acteur fondamental à ce stade, à la fois en réalisant un dépistage dès l’apparition des premiers symptômes et en réalisant les soins de prophylaxie.
Prévention tertiaire
Désigne la maintenance qui fait suite au traitement actif et s’oppose à la récidive. Elle comprend l’ensemble des mesures qui permettent de diminuer la prévalence des séquelles et des récidives de la pathologie.
Objectifs de la prévention parodontale
L’objectif du traitement parodontal préventif est double :
- Maintenir les dents ou leur substitut dans un état de santé tout au long de la vie du patient.
- Participer à la prévention des maladies systémiques ayant une origine inflammatoire ou infectieuse.
Moyens de prévention parodontale
Devoir d’information
Il constitue la première étape de la prévention primaire et consiste à informer les personnes sur :
- Les caractéristiques de l’état de santé parodontale
- L’existence des pathologies et leurs signes (repérables par elles)
- Les conséquences locales et générales de ces pathologies
Caractéristiques de l’état de santé parodontale
La santé n’est observable pour le patient que par l’état du tissu de recouvrement qu’est la gencive. Elle ne doit pas saigner, être d’une couleur rosée, avec une consistance ferme et un aspect piqueté comme la peau d’une orange. Son contour doit suivre un feston régulier le long des couronnes dentaires.
Existence des pathologies et leurs signes (repérables par elles)
L’information sur l’état de maladie et les signes d’appel éventuels vient compléter celle sur la santé parodontale.
| Gingivite | Parodontite |
|---|---|
| – Saignements provoqués (hygiène, mastication) / spontanés – Gencive rouge/gonflée – Agacement/douleurs – Mauvaise haleine | Mêmes signes que la gingivite avec en plus : – Récessions gingivales – Mobilités dentaires – Migration de dents |
Conséquences locales et générales de ces pathologies
Les patients doivent également être informés que les maladies parodontales peuvent être associées à des pathologies générales, et en particulier les pathologies cardiovasculaires.
Modification des conduites à risque
Les maladies parodontales étant multifactorielles, il est possible d’agir sur différents facteurs de risque modifiables.
Mauvaise hygiène bucco-dentaire
L’apprentissage des techniques d’hygiène orale en vue de contrôler les dépôts bactériens est historiquement le premier axe d’action à avoir été développé.
Consommation de tabac
Les conséquences négatives, dose-dépendantes du tabac sur la santé parodontale sont aujourd’hui largement documentées. La cessation tabagique est positive pour diminuer l’incidence des parodontites ainsi que pour la réussite des traitements parodontaux.
L’OMS encourage les chirurgiens-dentistes à prendre activement part à l’accompagnement des fumeurs vers la cessation tabagique, tant pour des raisons éthiques et morales que pratiques.
Il est toutefois à noter qu’en cas de tabagisme lourd, de codépendances (alcool, drogues) ou de troubles psychologiques (dépression, troubles alimentaires), un accompagnement plus spécifique est nécessaire. Le rôle du praticien est dans ce cas l’orientation vers un suivi adapté.
Diabète non équilibré
Le chirurgien-dentiste doit encourager ses patients atteints à suivre leurs traitements afin d’équilibrer leur glycémie.
Dans la mesure où l’interrelation existant entre le diabète et les parodontites est à double sens, le chirurgien-dentiste peut être le premier praticien de santé à détecter un terrain à risque de diabète (parodontite, surpoids, etc.) et inviter le patient à un dépistage et une surveillance auprès de son médecin traitant.
Mode de vie
La promotion d’un mode de vie sain fait partie des missions des acteurs de santé que sont les chirurgiens-dentistes en général et les parodontistes en particulier.
- Consommation d’alcool réduite
- Alimentation équilibrée
- Activité physique régulière
- Gestion du stress
De plus, cette démarche de prévention de la santé orale s’inscrit dans un programme plus général de promotion de la santé. L’objectif de l’OMS est aujourd’hui de favoriser l’action au niveau des facteurs communs de risque aux maladies non transmissibles. Or, les maladies parodontales partagent les facteurs de risque des quatre pathologies non transmissibles les plus répandues et les plus meurtrières à ce jour, à savoir : les maladies cardiovasculaires, le diabète, le cancer et les pathologies pulmonaires obstructives chroniques.
Dépistage précoce
Un des principes de la prévention secondaire est la détection précoce du trouble. En effet, plus la pathologie est diagnostiquée et prise en charge précocement, plus le traitement sera simple et léger pour le patient, tant sur le plan psychologique (désagrément, temps passé, peur) que financier.
Un diagnostic précoce permet également de diminuer les séquelles de la maladie.
Ce rôle de dépistage précoce est essentiel dans la prévention des maladies parodontales et un rapide examen du parodonte devrait faire partie intégrante de toute visite de contrôle dentaire.
| Anamnèse | – Interrogatoire médical : évaluation du risque |
|---|---|
| Examen visuel | – Plaque / tartre – Gencive : couleur / consistance / contour |
| Sondage * | – Saignement – Niveau d’attache |
| Radiographies rétrocoronaires ** | – Perte osseuse alvéolaire |
*Le dépistage s’adresse à des sujets présumés non malades. Il n’est pas nécessaire de sonder la totalité des sites. On se limitera à 8 dents : les 4 premières molaires et les 4 incisives centrales. Si le sondage doit être plus complet, on privilégiera les sites proximaux.
**Ces radiographies complètent la radiographie panoramique dans le cadre d’un dépistage global comprenant également la détection des lésions endodontiques et carieuses.
Soins de prophylaxie
La prévention des maladies parodontales et carieuses repose sur le contrôle de plaque. Les bonnes pratiques en la matière comprennent :
- Le contrôle de plaque individuel : effectué par le patient lui-même (brossage biquotidien avec un dentifrice et nettoyage des espaces interproximaux).
- Le contrôle de plaque professionnel : pratiqué par le chirurgien-dentiste ou l’hygiéniste (détartrage et polissage annuel).
Contrôle de plaque individuel
Moyens mécaniques
Brossage dentaire
Matériel
Brosse à dents manuelle
Il existe de très nombreux types de brosses à dents manuelles sur le marché, tant en termes de forme et de taille que de souplesse de poils. Il n’existe pas aujourd’hui de preuve montrant la plus grande efficacité d’un modèle sur l’autre. Cependant, quelques règles concernant le choix de la brosse à dents peuvent aider le professionnel dans les conseils qu’il prodiguera au patient.
- La taille du manche doit correspondre à la taille de la main
- La taille de la tête de la brosse doit être adaptée :
- À la taille des dents (au maximum la longueur de 2 molaires mandibulaires)
- À l’ouverture buccale
- Les poils de la brosse doivent être en nylon ou en polyester à extrémité arrondie et souples
- La souplesse des poils sera choisie en fonction du biotype gingival
- Souple pour un biotype fin
- Médium pour un biotype épais
Brosse à dents électrique
Les têtes des brosses, selon les marques, sont animées de mouvements différents, que l’on pourrait classer en :
- Pulsations (va-et-vient)
- Rotation (circulaire)
- Contre-rotation (oscillation)
- Rotation oscillation
- Vibration ultrasonique
Techniques de brossage
Il existe de nombreuses méthodes de brossage, chacune prenant en compte un aspect particulier des recommandations visant à éliminer la plaque dentaire.
La meilleure méthode de brossage pourrait être définie comme celle contribuant à l’élimination d’un maximum de plaque dentaire en un minimum de temps, sans causer de lésions tissulaires.
Brosse à dents manuelle : Technique du rouleau
Les filaments de la brosse sont inclinés à 45° en direction de l’apex, au niveau de la jonction gingivo-dentaire. On applique une pression modérée et la tête de la brosse effectue ensuite une rotation (rouleau), c’est-à-dire un balayage vertical de la gencive vers la face occlusale de la dent. Cette technique simple à communiquer consiste en quelque sorte à « peigner » les dents. Elle peut être conseillée en première intention, bien qu’assez fastidieuse et longue lorsqu’elle se veut efficace.
Brosse à dents manuelle : Méthode de Bass modifiée
Les filaments de la brosse sont inclinés à 45° en direction de l’apex, au niveau de la jonction gingivo-dentaire. On applique une pression modérée et un mouvement de va-et-vient sans dégager les poils de la zone sulculaire. La brosse effectue ensuite une rotation (rouleau), c’est-à-dire un balayage vertical de la gencive vers la face occlusale de la dent. La pénétration sous-gingivale des poils de la brosse est d’environ 0,5 mm. Cette méthode simple est sans doute la plus répandue.
Brosse à dents manuelle : Méthode de Stillman modifiée
Les filaments de la brosse sont inclinés à 45° en direction de l’apex, au niveau de la jonction gingivo-dentaire. On applique une pression modérée et un mouvement d’oscillation/vibration en dégageant les poils de la zone sulculaire par une rotation simultanée de balayage vertical de la tête de la brosse vers la face occlusale de la dent. C’est une excellente méthode, peu différente mais plus complexe que la méthode de Bass.
Réalisée chez les patients à risque, principalement chez les patients présentant des antécédents familiaux de parodontite afin d’éviter l’apparition d’une maladie parodontale.
Critères jouant un rôle dans le choix de la technique de brossage
- Type de parodonte
- Présence ou non de récession
- Forme des papilles – l’embrasure (ouvertes ou comblées)
- Profondeur de poches ou sulcus
- Niveau de motivation et dextérité manuelle du patient
Brosse à dents électrique
La brosse doit être placée à 45° au niveau de la région gingivo-dentaire, chaque dent doit être brossée sur les faces vestibulaires et linguales/palatines en effectuant un petit mouvement elliptique couvrant la face dentaire et la jonction gencive-dent. La pénétration sous-gingivale des poils de la brosse est d’environ 1,0 à 1,5 mm.
Méthodologie du brossage
Quelle que soit la méthode de brossage utilisée, il faut indiquer au patient un ordre séquentiel de brossage.
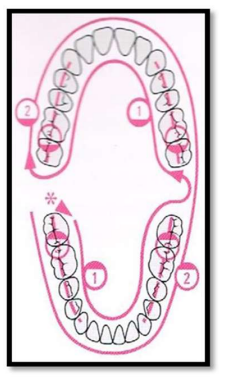
Fréquence et durée du brossage
La recommandation la plus courante est de procéder à un brossage deux fois par jour car l’élimination de la plaque n’est jamais complète, et ce même si l’on répète plusieurs fois l’exercice.
L’efficacité du brossage augmente de façon significative de trente secondes à deux minutes ; au-delà, le gain d’efficacité est moins net, quel que soit le patient, avec ou sans instructions de brossage.
On conseille donc un brossage de 2 minutes en pratique quotidienne.
Nettoyage interdentaire
Fil dentaire
Autrefois en soie, actuellement en fibre synthétique, essentiellement en nylon parfois en téflon (PTFE), commercialisés sous différentes formes : ciré ou non ciré, parfumé ou imprégné de fluor. À utiliser manuellement, libre ou monté sur un porte-fil, ou sous forme d’un petit appareillage vibratoire.
Indications : gingivite, parodontite légère, malpositions dentaires.
Brossettes interdentaires
Formes : coniques, cylindriques, longues, courtes, prémontées, voire électriques.
Différents diamètres : 0,6 à 4 mm, doivent avoir un diamètre légèrement supérieur à l’espace inter-proximal, de façon à ce que le passage se fasse avec un léger frottement.
Indications : espaces interdentaires ouverts.
Bâtonnets interdentaires
Constitués à partir d’un bois tendre, de forme triangulaire, ils sont plus utilisés que le fil dentaire car plus maniables. Ils sont préférés dans les zones où la papille gingivale est rétractée, donnant ainsi plus facilement accès aux surfaces dentaires.
Leur utilisation chez des patients indemnes de rétraction gingivale peut entraîner une perte d’attache pouvant atteindre 2 mm, perte inesthétique surtout dans les régions antérieures.
Autres
Jet dentaire (hydropulseur)
A été développé dans les années 1960, afin de promouvoir et faciliter l’hygiène interdentaire.
Il a pour effet l’élimination des débris alimentaires grâce à l’action mécanique d’un jet d’eau pulsé, son utilisation en complément d’un brossage n’a aucun effet sur l’indice de plaque au niveau interproximal.
Son utilisation peut être recommandée avant brossage chez des patients porteurs de prothèses fixes.
Gratte-langue
Commercialement, différents gratte-langues ont été proposés. La partie travaillante est constituée soit d’une surface rugueuse, soit de poils courts en caoutchouc.
Les gratte-langues sont plus efficaces dans le nettoyage lingual qu’une brosse classique et particulièrement indiqués si les anfractuosités linguales sont importantes. Il semblerait également que le brossage lingual permette de limiter la formation de plaque dentaire.
Moyens chimiques
Révélateur de plaque dentaire
Seul moyen de mettre en évidence la plaque dentaire, bien souvent invisible à l’œil nu, le révélateur de plaque permet au patient de vérifier l’efficacité de son hygiène buccodentaire. Présenté sous différentes formes (pastilles, liquides…), sa composition est généralement à base d’éosine, érythrosine ou fuchsine.
Inconvénient : coloration persistante après utilisation.
Dentifrices
Le dentifrice aide le nettoyage des surfaces dentaires et rend le brossage agréable.
Substances pouvant être incorporées aux pâtes dentifrices :
- Éléments abrasifs : action mécanique
- Fluor : action chimique
- Substances antibactériennes, antitartre, désensibilisantes : prévenir le développement des maladies parodontales
Bains de bouche
Une utilisation quotidienne ne peut être envisagée qu’en présence d’indications très précises (après chirurgie, en cas d’inflammations importantes).
Leur action est essentiellement dirigée contre la formation de la plaque dentaire supraginigivale et en aucun cas contre la plaque sous-gingivale.
Une application professionnelle peut être envisagée dans le cas de poches parodontales.
Contrôle de plaque professionnel
Intervient à deux niveaux de prévention :
Prévention primaire
La suppression des facteurs de rétention de plaque permet de créer des conditions locales favorables à l’élimination des dépôts bactériens. Parmi les facteurs les plus courants, on note :
- Dépôts tartriques
- Caries
- Défauts d’adaptation marginale des restaurations
- Restaurations non polies
- Excès de ciment de scellement
Prévention secondaire
Par la prise en charge précoce des maladies parodontales. En effet, l’élimination professionnelle des dépôts tartriques et bactériens supra- et sous-gingivaux, suivie d’un polissage soigneux des surfaces dentaires et associée à l’apprentissage de techniques d’hygiène orale, a un impact positif sur la santé parodontale et permet de traiter les gingivites. L’impact positif de ces soins de prophylaxie sur le maintien de la santé parodontale est supérieur s’ils sont répétés régulièrement.
Conclusion
La maladie parodontale est une pathologie chronique touchant une importante partie de la population, d’où l’intérêt de la prévention.
Il est facile de contrôler la plaque, mais il est difficile pour certains patients de le faire au long cours, d’où l’importance de l’éducation thérapeutique du patient.
Bibliographie
- Bercy P, Tenenbaum H : Parodontologie. Du diagnostic à la pratique. De Boeck ; 1996 : 91-102.
- Bouchard P : Parodontologie et dentisterie implantaire t.1; Médecine parodontale. Lavoisier Médecine Science, Paris ; 2015 : 525-528.
- Charon J, Mouton C. Parodontie médicale. Édition Cdp : 169-174.
- GAGNOT G, RENERS M. La prophylaxie parodontale. L’information dentaire n°8-23 Février 2011 ; 24-28.
- Mattout P, Mattout C, Nowzari H. Le contrôle du facteur bactérien par le praticien et par le patient. Paris : 2ème Edition, 2009 : 3-30.
- Svoboda J-M, Dufour T. Prophylaxie des parodontopathies et hygiène buccodentaire. Encyclopédie Médico-Chirurgicale 23-447-E-10, 2004.
Prévention des maladies parodontales / Parodontologie
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.
Prévention des maladies parodontales / Parodontologie

Dr J Dupont, chirurgien-dentiste spécialisé en implantologie, titulaire d’un DU de l’Université de Paris, offre des soins implantaires personnalisés avec expertise et technologies modernes.

Pingback: Physiologie de l'infection & inflammation / Pathologies Bucco-Dentaires - CoursDentaires.com