PREMIERE CONSULTATION, DIAGNOSTIC & PRISE EN CHARGE DES TRAUMATISMES DENTAIRES / OCE
PREMIERE CONSULTATION, DIAGNOSTIC & PRISE EN CHARGE DES TRAUMATISMES DENTAIRES / OCE
INTRODUCTION : COMPRENDRE LE TRAUMATISME
- 35 % des traumas corporels sont d’ordre dentaire.
- Dents concernées : 90 %.
- Incisives maxillaires : 2/3.
- Fractures coronaires sans exposition pulpaire : 60 %.
- Fractures radiculaires : 0,3 % à 5 %.
- Prévalence du traumatisme dentaire jusqu’à 12 ans :
- Denture temporaire : 30 %.
- Denture permanente : 20 %.
- 6 types de traumatismes : concussion, subluxation, extrusion, luxation latérale, expulsion et intrusion.
- Peuvent être associés :
- Fractures coronaires avec ou sans exposition pulpaire.
- Fractures radiculaires ou corono-radiculaires.
- 54 scénarios envisageables : indispensable de comprendre les mécanismes mis en jeu (rupture ou compression) au sein des tissus pulpaires et parodontaux pour adapter la meilleure prise en charge et réduire au minimum la perte de chance pour le patient.
- Feiglin (1996) a distingué des facteurs :
- Antérieurs aux traumatismes : anatomie dentaire, stade d’édification radiculaire, occlusion, puits et fissures, finesse et degré de résilience des tissus mous.
- Consécutifs : délai de prise en charge, milieu de conservation de la dent expulsée ou du fragment, protection des tissus pulpaires, repositionnement et contention, suivi.
- Au niveau pulpaire, 3 situations possibles en fonction du trauma et du développement radiculaire :
- Revascularisation à 4 jours.
- Oblitération pulpaire par formation de dentine réactionnelle.
- Nécrose (suivie d’une atteinte du périapex ou résorption externe ou interne).
- Au niveau parodontal, après un repositionnement rapide physiologique en cas d’expulsion, on observe une réparation en 2 semaines.
- Facteurs influençant la réponse ligamentaire :
- Importance du traumatisme.
- Délai et force de repositionnement.
- Type de contention.
- Milieu de conservation.
- Antibiothérapie en cas d’expulsion et de repositionnement.
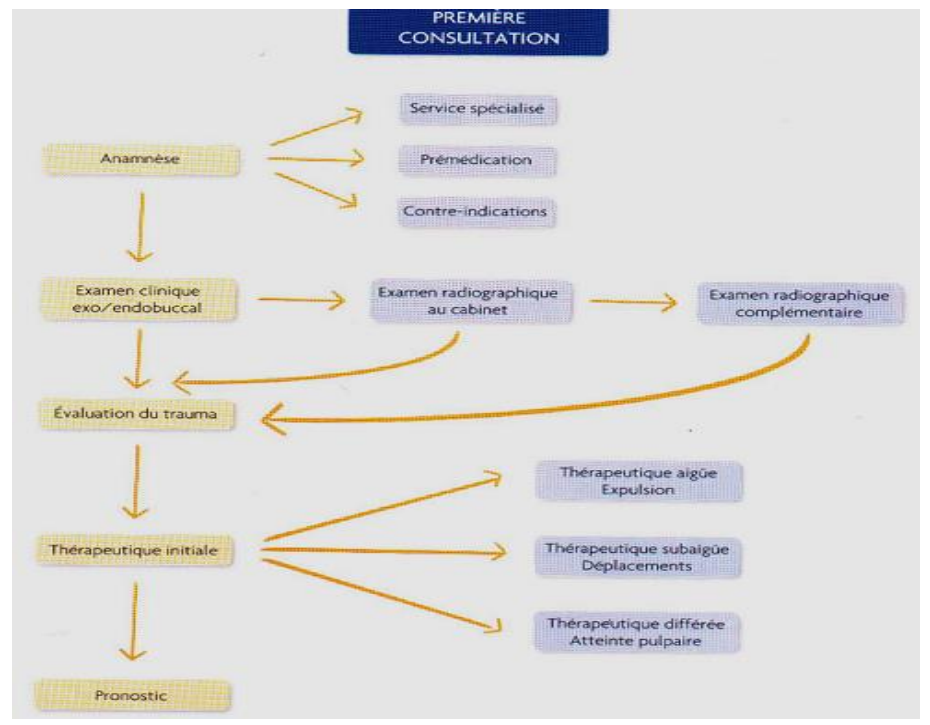
1- ARBRE DÉCISIONNEL DE LA PREMIÈRE CONSULTATION
2- FORMES CLINIQUES (SELON LA CLASSIFICATION DE L’O.M.S)
2.1- FRACTURES CORONAIRES
2.1.1- Sans exposition pulpaire
2.1.1.1- Les fêlures
- Fréquentes, souvent négligées, correspondent à une fracture de l’émail sans perte de substance, provoquée par un choc direct sur l’émail, ne dépasse pas la jonction amélo-dentinaire.
- Diagnostic : par transillumination (rayon perpendiculaire à l’axe de la dent sur la muqueuse vestibulaire au niveau de la gencive attachée).
- Signes cliniques :
- Souvent inexistants, parfois légère sensibilité au froid.
- Découverte souvent pendant l’examen.
- Traitement :
- Abstention.
- Mise en place d’un sealant au niveau du trait de fêlure.
- Surveiller la vitalité pulpaire tous les mois (6 à 8 semaines) car la fêlure peut représenter une voie d’entrée pour les bactéries, provoquant une perte de vitalité pulpaire.
- Pronostic : Excellent.
2.1.1.2- Les fractures de l’émail
- Diagnostic : Perte de l’émail, souvent au niveau de l’angle mésial ou distal.
- Signes cliniques :
- Test de sensibilité positif.
- Percussion légèrement douloureuse.
- Traitement :
- Perte minime : polissage ou coronoplastie des bords d’émail avec fraise diamantée à grain fin montée sur turbine sous spray.
- Une séance de fluoration, application de vernis fluoré ou sealant pour éviter la sensibilité post-opératoire.
- Surveillance de la vitalité pulpaire à 1, 3, puis tous les 6 mois.
- Pronostic : Excellent, risques de nécrose pulpaire < 1 %.
2.1.1.3- Fracture coronaire amélo-dentinaire
- Objectifs du traitement :
- Priorité : conservation de la vitalité pulpaire (tissu vivant + capacités de défense).
- Restauration de l’esthétique avec matériau composite ou collage du fragment si retrouvé.
- Traitement :
- Facteurs conditionnant le traitement :
- Temps écoulé entre le trauma et la consultation.
- Épaisseur de la dentine résiduelle.
- Stade de développement radiculaire.
- Traitement immédiat d’urgence :
- Reconstitution immédiate avec adhésif amélo-dentinaire et composite (Farik et al., 2002).
- Reconstitution temporaire avec bandeau de composite sans préparation ou CVI photopolymérisable si manque de temps ou souhait du patient.
- 1- Restauration par collage du fragment :
- Dès le 1er contact téléphonique, suggérer de trouver le fragment et de le conserver dans du sérum physiologique ou du lait pour éviter sa déshydratation.
- Collage immédiat sous digue si le trait de fracture n’est pas trop proche du tissu pulpaire (temps le plus court possible) → protection pulpaire et restauration de la dent.
- Ou différé : fragment conservé dans du sérum au réfrigérateur (conservation de 4 à 8 mois en changeant le sérum tous les 8 jours).
- Problèmes : décollement des fragments, joint de collage apparent.
- 2- Restauration au composite :
- Immédiate ou différée.
- Préparation de la dent avec biseau pour une meilleure surface d’adhésion et rétention.
- Technique de stratification pour des résultats optimaux.
- Rainure vestibulaire et palatine de 1 mm de profondeur le long de la ligne de fracture pour renforcer le collage et assurer la pérennité de la restauration.
- Pronostic :
- Nécrose dans 1-6 % (Cvek et al., 1982) en fonction de :
- Existence ou non de traumatismes parodontaux associés.
- Stade de développement radiculaire.
- Proximité pulpaire.
- Traitement effectué (en absence de traitement, 54 % de nécrose).
- Nécrose dans 1-6 % (Cvek et al., 1982) en fonction de :
- Facteurs conditionnant le traitement :
2.1.2- Fractures coronaires avec exposition pulpaire
- Gestion : Problème parodontal, coiffage pulpaire, restauration de l’organe dentaire.
- Facteurs à prendre en compte :
- Âge : taux d’échec plus important après 40 ans.
- Matériau de coiffage : MTA ou Biodentine offrent de meilleurs résultats que le Dycal.
- Exposition occlusale : meilleur pronostic qu’une exposition proximale.
- Degré d’exposition pulpaire :
- Dépend du stade d’évolution radiculaire, de l’importance de l’atteinte pulpaire, et du temps écoulé entre le traumatisme et la consultation.
- Dent mature :
- Exposition minime et récente (< 1 mm ; < 24 h, pulpe non enflammée) : coiffage pulpaire direct ou pulpotomie partielle.
- Exposition étendue et ancienne : pulpectomie, précédée par une obturation à Ca(OH)₂ ou Biodentine en cas de résorption de surface/inflammatoire.
- Dent immature :
- Objectif 1 : Conserver la vitalité pulpaire pour édification radiculaire par apexogenèse (coiffage pulpaire direct, pulpotomie partielle, pulpotomie cervicale).
- Objectif 2 : En cas de consultation tardive ou trauma parodontal causant une nécrose, induire la fermeture apicale par apexification.
Récapitulatif des fractures coronaires
| Fêlures | Fracture de l’émail | Fracture émail + dentine | Fracture émail + dentine + pulpe | |
|---|---|---|---|---|
| Pertes de substances | – | ± | + | ++ |
| Tests pulpaires | + | + | ++ | +++ |
| Sensibilité à la percussion | +(-) | – | – | – |
| Douleur à la mastication | -(+) | – | + | +++ |
2.1.3- Techniques d’apexogenèse
2.1.3.1- Coiffage direct
- Indications : Exposition minime (< 1 mm) et récente (< 24 h).
- Suivi opératoire :
- 7 jours : test de sensibilité positif, sans symptomatologie.
- 1 mois : radiographie montre un pont dentinaire.
- Tous les 6 mois : contrôle radiographique et clinique (tester la sensibilité) jusqu’à la mise en place de la jonction cémento-dentinaire pendant au moins 3 ans.
- Pronostic : Excellent dans 71 à 88 % des cas.
2.1.3.2- Pulpotomie partielle
- Description : Agrandir la brèche dentinaire, enlever une partie minime de la pulpe (2 mm, siège de l’inflammation) et coiffer le tissu pulpaire sain (Fuks et al., 1987).
- Indications : Exposition pulpaire minime avec un laps de temps < 3 jours.
- Suivi : Identique au coiffage pulpaire direct.
- Pronostic : Excellent, chances de survie pulpaire 94-96 % (Cvek, 1983).
2.1.3.3- Pulpotomie cervicale
- Description : Amputation totale de la pulpe camérale et coiffage de la pulpe radiculaire saine.
- Indications : Dent immature vivante avec exposition pulpaire importante depuis 3 jours maximum.
- Suivi opératoire :
- Radiographie jusqu’à la fermeture apicale.
- 7e jour : dent asymptomatique, tests de vitalité difficiles à interpréter (coiffage profond).
- Après 4 semaines : pont dentinaire.
- Pronostic : Technique temporaire induisant l’évolution radiculaire, permettant l’obturation canalaire définitive à la gutta-percha. Complications possibles : résorption, nécrose, dégénérescence calcique.
2.1.4- Apexification
- Objectif : Provoquer la fermeture de l’apex sans allongement de la racine par formation d’une barrière calcique.
- Traitement :
- Ca(OH)₂ :
- Préparation magistrale (poudre de Ca(OH)₂ mélangée avec liquide stérile) ou pâte commerciale introduite dans le canal.
- Suivi post-opératoire : disparition des signes cliniques à 7 jours, renouvellement du produit à une longueur < 1 mm de celle établie, suivi radiologique tous les 3 mois jusqu’à formation d’une barrière apicale (12 à 18 mois).
- MTA :
- Bouchon apical immédiat (3-4 mm d’épaisseur), durcissement avec coton humide (4-6 h), canal rincé, séché et obturé conventionnellement.
- Suivi post-opératoire : radiographies à 6 mois, 1 an, et pendant 4 ans.
- Ca(OH)₂ :
- Pronostic : Excellent.
Arbre décisionnel des fractures coronaires
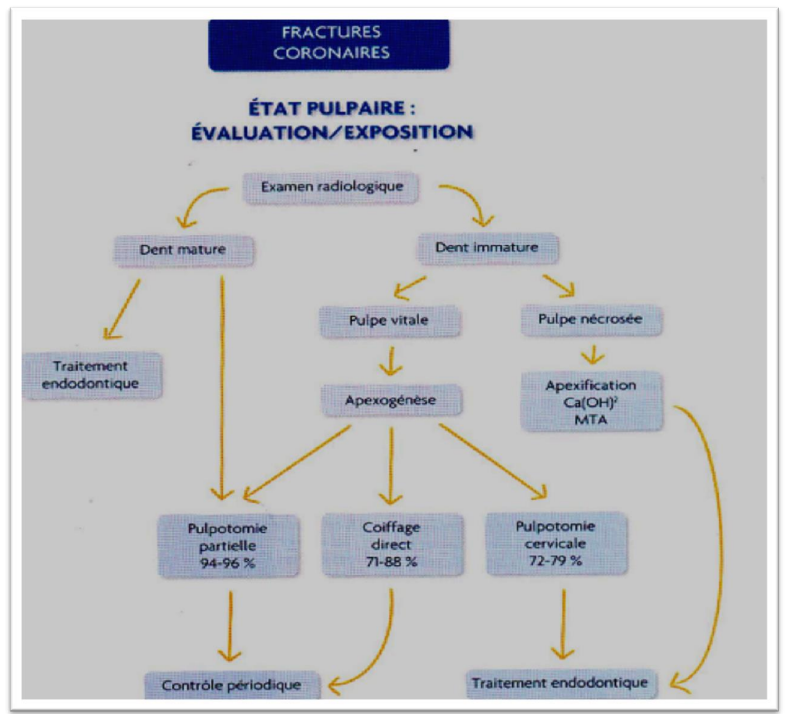
- État pulpaire : Évaluation/exposition.
- Examen radiologique :
- Dent mature :
- Pulpe vitale.
- Pulpe nécrosée.
- Dent immature :
- Pulpe vitale.
- Pulpe nécrosée.
- Dent mature :
2.2- FRACTURES CORONO-RADICULAIRES
2.2.1- Diagnostic
- Trait de fracture souvent oblique, parfois longitudinal, fréquemment unique, mais parfois multiple.
- Symptomatologie : Peu importante, douleur fonctionnelle due à la mobilisation du fragment, exposition pulpaire fréquente.
- Radiographie : Interprétation difficile, plusieurs incidences nécessaires, notamment des clichés décentrés.
- Mobilité : Dans le sens vestibulo-lingual, indique une fracture alvéolaire ou radiculaire.
2.2.2- Traitement
- Urgence : Immobilisation du fragment (collage aux dents adjacentes).
- Fractures corono-radiculaires simples :
- Trait de fracture superficiel :
- Retirer le fragment, polissage, hygiène bucco-dentaire, bain de bouche (chlorhexidine).
- À 7 jours : restauration au composite ou collage du fragment conservé dans du sérum au réfrigérateur.
- Trait de fracture profond :
- Dégager le trait de fracture par gingivoplastie et/ou ostéotomie.
- Polissage de la surface dentinaire, protection par CVI.
- 2 à 3 semaines après cicatrisation gingivale : reconstitution de la dent.
- Trait de fracture superficiel :
- Fractures corono-radiculaires compliquées :
- Problèmes pulpaire et parodontal traités individuellement.
- Restauration prothétique, souvent extrusion de la dent pour rétablir l’espace biologique (2 mm).
- Phase endodontique :
- Dent mature : traitement endodontique classique.
- Dent immature : apexification, apexogenèse.
- Ablation du fragment et extrusion de la dent :
- Extrusion orthodontique :
- Dent mature ou immature : traction pendant 4 à 6 semaines (Malmgren et al., 1991).
- Contention 2 à 3 mois, restauration au composite ou prothèse.
- Contre-indications : racine courte (rapport couronne/racine insuffisant).
- Extrusion chirurgicale :
- Réservée aux dents matures.
- Fragment retiré, racine mobilisée avec davier, repositionnée, stabilisée par contention.
- Traitement endodontique après 4 semaines, restauration après 4 à 5 semaines.
- Technique simple, mais échecs plus fréquents qu’avec l’extrusion orthodontique.
- Extraction : Si le trait de fracture s’étend trop bas et que le ratio racine/couronne est défavorable.
- Extrusion orthodontique :
2.2.3- Suivi
- Contrôle à 2 mois, 6 mois, 1 an après la fin du traitement.
2.2.4- Pronostic
- Dépend du pronostic pulpaire, parodontal et prothétique.
2.3- FRACTURES RADICULAIRES
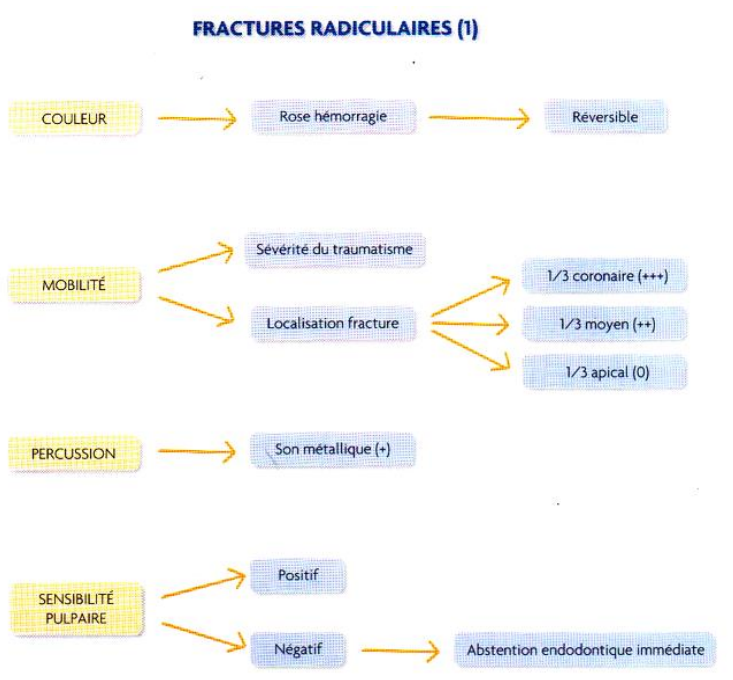
- Symptomatologie :
- Principalement sur dents matures (incisives centrales).
- Associées à une fracture de l’os alvéolaire et/ou traumatisme des dents adjacentes ou antagonistes.
- Résultent le plus souvent d’un choc horizontal, localisé au 1/3 moyen.
- Fractures radiculaires : 1/3 apical, 1/3 moyen, 1/3 cervical.
- Trauma intéresse le tissu pulpaire et les tissus environnants (parodonte et os).
- Examen clinique :
- Dent extrusée, fragment coronaire mobile.
- Déplacement du fragment coronaire : plus il est important, plus la réduction est délicate.
- Sondage parodontal : évaluer la communication fracture/milieu buccal.
- Mobilité : dépend de la sévérité du traumatisme et de la localisation du trait de fracture (plus apical, moins de mobilité).
- Sensibilité pulpaire : résultats transitoires ou permanents, attendre 3 semaines avant traitement endodontique.
- Percussion :
- Son métallique : fracture radiculaire + luxation latérale du fragment coronaire.
- Son sourd : extrusion du fragment coronaire.
- Examen radiographique :
- Objectiver le trait de fracture : radiographies sous différentes incidences + cliché occlusal.
- Cone beam : utilisé avec parcimonie pour réduire l’irradiation.
- Cliché occlusal essentiel, complété par des rétroalvéolaires sous plusieurs incidences.
- Fractures coronaires : visibles sur radio rétroalvéolaire.
- Fractures du 1/3 apical : visibles sur cliché occlusal.
- Trait horizontal : angulation verticale de 15° à 20° recommandée.
- Deux traits de fracture possibles (face vestibulaire et palatine).
- Trait de fracture peut passer inaperçu initialement, un angulateur radiographique recommandé.
Tableau : Signes cliniques par rapport au niveau de fracture
| 1/3 coronaire | 1/3 moyen | 1/3 apical | |
|---|---|---|---|
| Tests pulpaires | ± | ± | + |
| Sensibilité à la percussion | + | ± | – |
| Douleur à la mastication | ++ | ± | – |
Objectifs du traitement
- Conservation du fragment coronaire, dépend de la communication du trait de fracture avec la cavité buccale.
- Maintien de la vitalité pulpaire.
- Traitement dépend de :
- Situation du trait de fracture.
- Déplacement du fragment coronaire.
- Degré de maturation de l’apex.
- Position coronaire du trait de fracture.
2.3.1- Trait de fracture au 1/3 apical
- Sans mobilité ni déplacement : Abstention + surveillance.
- Trauma sévère :
- Fracture de la table osseuse : extraction du fragment apical par lambeau chirurgical sans dommages osseux.
- Fragment coronaire : obturation à rétro avec MTA ou Biodentine + gutta-percha.
2.3.2- Trait de fracture au 1/3 moyen

- Traitement :
- Réduction de la fracture sous anesthésie locale (pouce et index).
- Réalignement des fragments.
- Contention de 3 mois avec fil orthodontique et composite.
- Réduction plus facile si le laps de temps entre trauma et consultation est court (caillot n’interfère pas).
2.3.3- Trait de fracture au 1/3 coronaire
- Trait de fracture supra-alvéolaire :
- Fragment coronaire retiré.
- Fragment apical : extrait ou extrusé orthodontiquement.
- Prothèse après traitement endodontique.
- Si pronostic défavorable : extraction ou implant.
- Non-communication avec l’environnement oral et déplacement faible : Abstention et surveillance.
- Suivi :
- Réévaluation à 3, 6 semaines, 3 mois après le trauma.
- Contrôles rapprochés les 6 premiers mois, puis tous les 6 mois pendant 5 ans minimum.
- Tests de sensibilité positifs : contention retirée après 3 mois.
- Mobilité coronaire persistante : prolonger la contention de 3 mois.
- Mobilité persistante après ce délai : fixation permanente aux dents adjacentes.
- Nécrose du fragment coronaire : traitement endodontique.
- Pronostic :
- Si fragment peu déplacé et absence de communication fracture/cavité buccale : mise en place d’un tissu dur cicatriciel par cellules du LAD et pulpaires.
- Déplacement important : revascularisation via cellules du ligament desmodontal, tissu cicatriciel conjonctif.
- 4 modes de guérison (Andreasen, 1989) :
- Consolidation par tissus calcifiés.
- Cicatrisation par tissu fibreux.
- Cicatrisation par interposition d’os.
- Absence de cicatrisation par tissu de granulation.
- Dent immature et réduction rapide : meilleur pronostic.
- Agression sévère : fragment coronaire souvent nécrosé.
- Nécrose pulpaire peut se limiter au fragment coronaire ou affecter les deux fragments.
- Si fragment apical sans inflammation/nécrose : traitement endodontique du fragment coronaire uniquement.
- Obturation intermédiaire à Ca(OH)₂, MTA ou Biodentine pour formation de tissu dur.
- Nécrose des deux fragments : traitement endodontique si fragments parfaitement repositionnés, sinon obturation canalaire du fragment coronaire uniquement, extraction chirurgicale du fragment apical.
- Oblitération canalaire du fragment coronaire avec pulpe normale dans le fragment apical : surveillance radiographique, traitement endodontique si radioclarté apparaît.
- Facteurs de complications :
- Déplacement coronaire et fracture alvéolaire.
- Réduction inadéquate.
- Absence de suivi.
2.4- CONCUSSION ET SUBLUXATION
2.4.1- Concussion
- Ébranlement de l’organe dentaire consécutif à un choc frontal, dommages pulpaires et parodontaux bénins.
- Diagnostic clinique :
- Ni mobilité ni déplacement.
- Saignement et léger œdème possibles.
- Sensibilité à la percussion et mastication.
- Tests pulpaires positifs.
- Examen radiographique : Aucune anomalie.
- Traitement :
- Abstention ou ajustage occlusal.
- Alimentation molle pendant 1-2 semaines.
- Contrôle de la vitalité pulpaire pendant 1 à 2 mois.
- Pronostic : Excellent.
2.4.2- Subluxation
- Impact plus important, rupture de certaines fibres desmodontales, œdème et saignement dans le ligament parodontal.
- Diagnostic clinique :
- Mobilité anormale dans le sens vestibulo-lingual.
- Saignement visible au niveau du sulcus.
- Percussion : son sourd, ± douloureuse.
- Test de sensibilité positif.
- Sensation de dent plus longue, gêne à la mastication.
- Examen radiographique : Peu explicite, pas de déplacement.
- Traitement :
- Ajustage occlusal, alimentation molle pendant 8 jours.
- Surveillance de la vitalité pulpaire pendant 1 an.
- Contention non nécessaire, sinon 2 semaines.
- Pronostic : Bon.
2.5- LUXATION LATÉRALE
- 15-61 % des accidents des dents permanentes, 67-73 % des dents temporaires.
- Intéresse les tissus dentaires, parodontaux et osseux, complexité de la réparation.
- Diagnostic clinique :
- Dent déplacée latéralement, fermement bloquée (souvent linguale ou palatine).
- Fracture alvéolaire évidente.
- Dent immobile.
- Saignement au niveau du sillon gingival.
- Tests de sensibilité souvent négatifs.
- Percussion douloureuse, son métallique.
- Signes radiographiques :
- Rétroalvéolaire : visualise le volume pulpaire et le stade d’évolution radiculaire.
- Occlusal : visualise le déplacement de la dent.
- Cliché latéral : fracture de la lame osseuse vestibulaire.
- Traitement :
- Repositionnement digital sous anesthésie + contention jusqu’à guérison.
- Méthode douce :
- Praticien derrière le patient, index palpe le vestibule, sent l’apex, pression ferme avec index sur surface palatine, libération de la dent (claquement).
- Repositionnement avec davier :
- Racine dégagée par légère extrusion, repositionnée en arrière.
- Compression manuelle des lames osseuses vestibulaires et palatines.
- Suture de la muqueuse gingivale.
- Contrôle radiographique.
- Contention 3 à 4 semaines.
- Cliché radiographique avant retrait.
- Perte osseuse temporaire (activité ostéoclasique) : maintenir contention 3-4 semaines supplémentaires.
- Repositionnement orthodontique si consultation après 48 h.
- Suivi :
- 1 semaine, 1 mois, tous les 3 mois pendant 1 an, puis au moins 5 ans.
- Signes de nécrose réversibles (Andreasen, 1986; Cohenca et al., 2003).
- Patient coopérant : attendre et réévaluer ; sinon, traitement endodontique (Andreasen, 1988).
- Pronostic :
- Nécrose élevée : 75 % des dents matures.
- Déplacement > 2 mm : résorptions radiculaires inflammatoires.
- Dents immatures : apexification (Cvek, 1992; Barnett, 2002).
2.6- EXTRUSION
- Choc oblique déplace la dent hors de l’alvéole, apex forcé vers la paroi alvéolaire vestibulaire sans fracture du mur alvéolaire.
- Système neuro-vasculaire pulpaire et ligament parodontal sévèrement atteints.
- Diagnostic :
- Signes cliniques :
- Couronne intacte, déplacée hors de l’alvéole (souvent linguale), dent plus longue.
- Grande mobilité.
- Racine intacte, ± exposée.
- Percussion : légère douleur, son sourd.
- Tests de sensibilité immédiats rarement positifs.
- Saignement parodontal.
- Examen radiographique :
- Rétroalvéolaire.
- Occlusal : degré réel du déplacement (épaississement apical du LAD).
- Signes cliniques :
- Traitement :
- Repositionnement optimal et atraumatique essentiel.
- Anesthésie inutile.
- Pression digitale douce sur le bord libre, repositionner dans l’alvéole.
- Contention 2-3 semaines.
- Suivi :
- 3 semaines, 2 mois, 6 mois, tous les 6 mois pendant 4 ans.
- Surveillance de la vitalité pulpaire.
- Radiographie : vérifier résorption radiculaire, si présente → traitement endodontique à Ca(OH)₂, Biodentine ou MTA avant gutta-percha.
- Pronostic :
- Dépend de :
- Repositionnement atraumatique.
- Stade d’évolution radiculaire.
- Dents immatures : nécroses rares, oblitérations canalaires fréquentes.
- Dents à apex fermé : résorptions inflammatoires et de surface plus fréquentes.
- Dépend de :
2.7- INTRUSION
- Forme la plus sévère des déplacements dentaires.
- Choc axial force la dent dans l’alvéole, souvent avec perforation.
- Dommages considérables au système neuro-vasculaire, fibres desmodontales dilacérées/écrasées.
- Diagnostic :
- Examen clinique :
- Différence de hauteur entre bord libre de la dent traumatisée et collatérales.
- Couronne peut disparaître (dent permanente immature).
- Mobilité normale, dent parfois bloquée.
- Percussion douloureuse, son métallique.
- Tests de sensibilité négatifs (90 % des cas) immédiatement après le choc.
- Examen radiographique :
- 2 rétroalvéolaires : diagnostic différentiel avec fracture coronaire (intrusion partielle) ou expulsion (intrusion totale).
- Mordu occlusal : disparition du LAD sur tout ou partie de la racine.
- Racine généralement intacte.
- Tests complémentaires :
- Percussion : son métallique (dent intruse) vs son sourd (dent en éruption).
- Sensibilité thermique négative sauf si déplacement minime.
- Diagnostic différentiel :
- Denture mixte : intrusion vs retard d’éruption (son sourd, ligament sain).
- Examen clinique :
- Traitement :
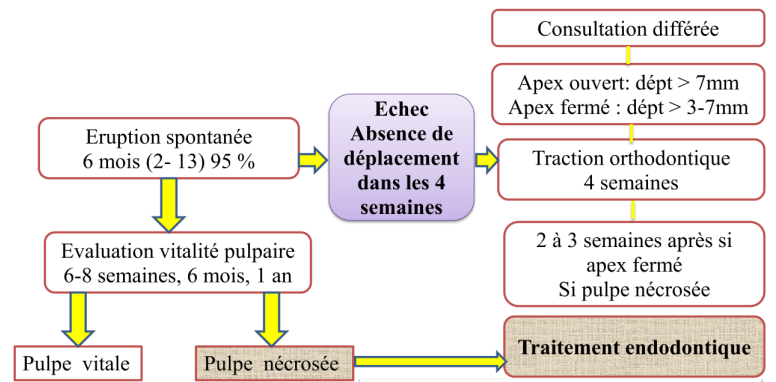
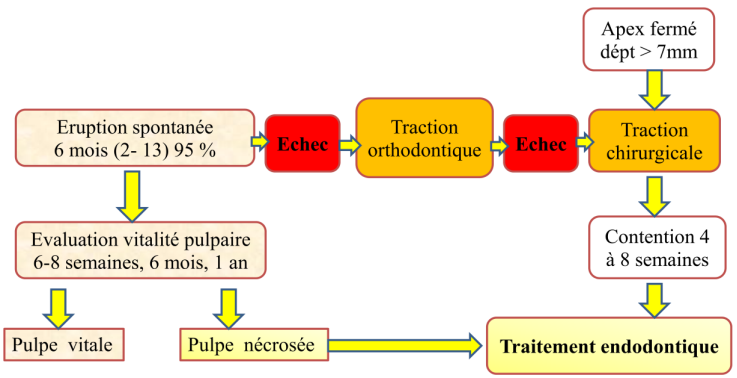
- 3 solutions selon maturité de la dent et sévérité :
- 1- Rééruption spontanée :
- Déplacements < 7 mm (dents immatures), < 3 mm (dents matures).
- Retour à la position initiale en 6 mois (2-13 mois dans 95 % des cas).
- Contrôle vitalité pulpaire (6 semaines, 6 mois, 1 an).
- Si non-déplacement ou déplacement important, envisager autres solutions.
- 2- Traction orthodontique :
- Consultation différée, apex ouvert (> 7 mm), apex fermé (3-7 mm).
- 1- Rééruption spontanée :
- 3 solutions selon maturité de la dent et sévérité :
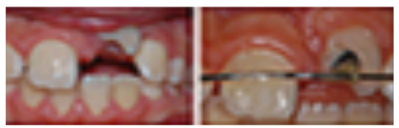
- Suivi et pronostic
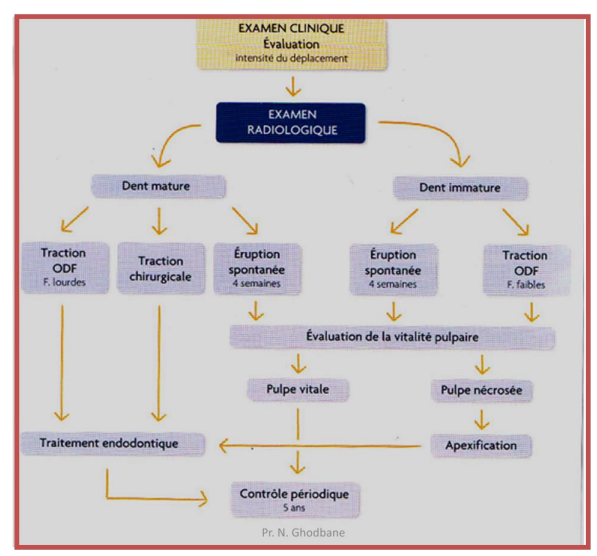
2.8- DENTS EXPULSÉESf
- Cellules desmodontales se dessèchent vite (5 min), taux de succès décroît après 40 min (lié à la mortalité des cellules desmodontales).
- Réimplantation favorisée sur le lieu de l’accident (conseils téléphoniques aux parents).
- Milieux de conservation : lait, blanc d’œuf, salive (contre la joue), sérum physiologique.
- Milieux spéciaux : HBSS (pH 7, osmolarité 270-290 mOsm) ou milieux de culture cellulaires préférables.
- Étapes du traitement :
- Vérifier l’intégrité de l’alvéole (rinçage délicat au sérum physiologique, repositionner fragments osseux après anesthésie).
- Nettoyer la racine avec compresse humide, tenir par la couronne.
- Réimplantation.
- Radiographie de contrôle après repositionnement.
- Contention :
- Respecte les tissus gingivaux et parodontaux.
- Placée en vestibulaire pour dents supérieures.
- Semi-flexible pour limiter résorption radiculaire (2 semaines).
- Plonger la dent 20 min dans fluorure de sodium 2 % avant réimplantation pour prévenir résorptions.
- Appliquer minocycline ou doxycycline sur surface radiculaire (augmente revascularisation pulpaire).
- Si non réimplantée : placer dans milieu de conservation dès arrivée au cabinet, anamnèse, examen clinique et radiographique.
- Prescription et conseils :
- Vérifier rappel antitétanique.
- Antibiothérapie (tétracyclines, sauf si risque de coloration) pendant 1 semaine.
- Alimentation molle, brosse à dents chirurgicale, bains de bouche à la chlorhexidine.
- Rendez-vous à 10 jours.
- Pronostic :
- Dépend du temps extra-alvéolaire, milieu de conservation, type de contention.
- Repositionnement rapide dans position originale essentiel.
- Visite à 10 jours :
- Vérifier réparation parodontale, évaluer nécessité traitement endodontique.
- Apex fermé (< 1 mm) : traitement endodontique indiqué.
- Apex ouvert (> 1 mm) : tenter survie pulpaire ou revascularisation (formation de vraie pulpe rare).
- Tissu vivant : prévient infection, peut produire tissu calcifié intracanalaire.
- Contention déposée après traitement endodontique, sauf fracture radiculaire.
- Restauration temporaire hermétique au CVI ou composite.
- Suivi :
- 2 semaines, 1-2-3-6 mois, 1 an, tous les 6 mois pendant 5 ans si absence d’anomalies.
- Tests de sensibilité.
- Percussion métallique ou mobilité réduite dès 3e semaine : ankylose.
- Radiographie : rechercher ankylose (8 semaines), résorption inflammatoire.
- Complications : traiter immédiatement, contrôles plus fréquents si doute.
- Protocole de réimplantation :
- Dépend du temps extra-alvéolaire, diamètre de l’apex, milieu de conservation.
- Pronostic réservé, mais réimplantation toujours tentée (solution d’attente pour alternative prothétique).
- Détection et gestion des séquelles :
- Oblitération canalaire :
- 1-10 % développent radioclartés apicales.
- Traitement endodontique d’emblée souvent injustifié (oblitération implique réparation).
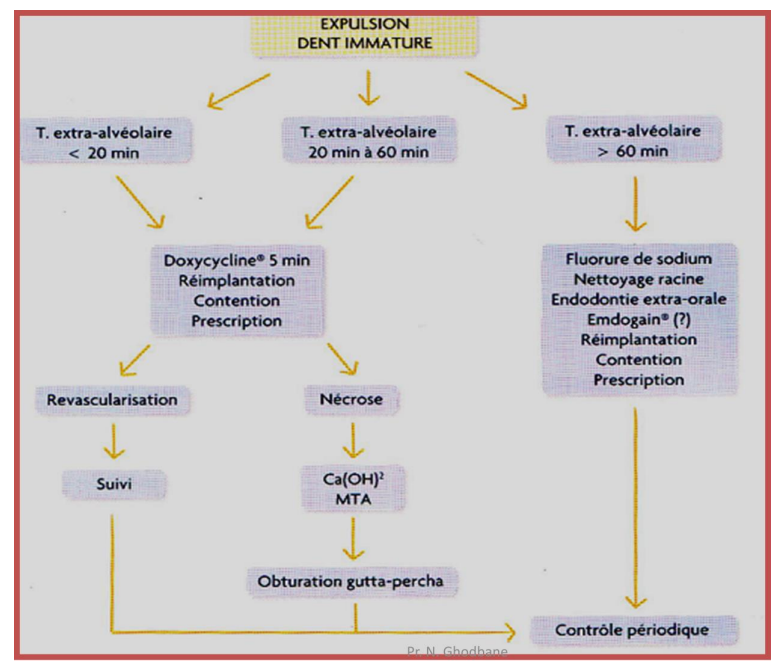
- Nécrose pulpaire (dents immatures) :
- Apexification à Ca(OH)₂.
- Apexification au MTA ou Biodentine.
- Revascularisation pulpaire (permet édification radiculaire, épaississement parois radiculaires).
- 1re séance :
- Digue, irrigation douce à l’hypochlorite de sodium 1,5 %.
- Ca(OH)₂ ou mixture antibiotique dans le canal (1 mois).
- 2e séance :
- Anesthésie sans vasoconstricteur, digue.
- Retirer Ca(OH)₂/mixture, rincer à l’EDTA.
- Saignement périapical pour caillot jusqu’au 2/3 cervical.
- Résorption de surface : guérit spontanément.
- Résorption de remplacement : vaste zone radiculaire endommagée, os en contact direct avec dentine, racine remplacée par os (son métallique, infraposition).
- Résorption inflammatoire : destruction radiculaire + infection canalaire, évolution rapide, traitement endodontique à Ca(OH)₂ à long terme.
- 1re séance :
- Oblitération canalaire :
- Prévention des séquelles :
- Bonne gestion de l’urgence améliore le pronostic.
- Recommandations de l’IADT (International Association of Dental Traumatology).
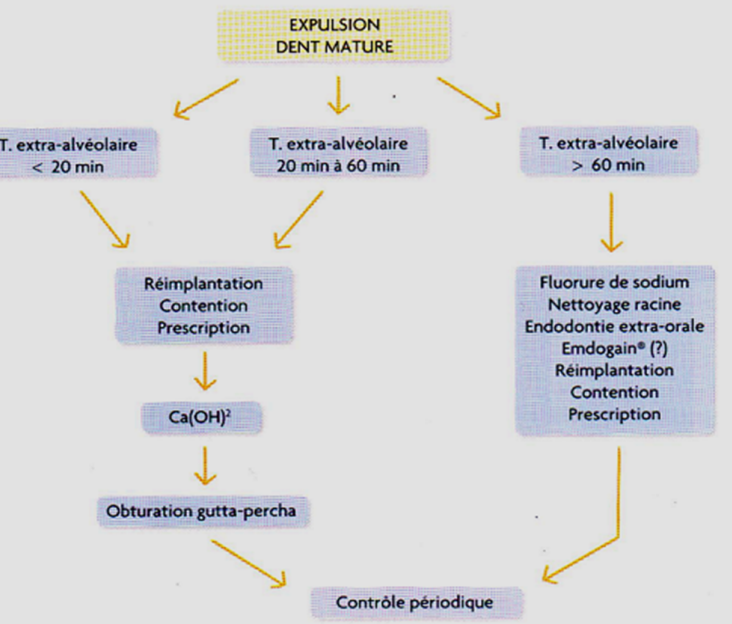
Expulsion (Dent mature)
- Temps extra-alvéolaire < 20 min : Réimplantation, contention, prescription, Ca(OH)₂, obturation gutta-percha, contrôle périodique.
- Temps extra-alvéolaire 20-60 min : Idem.
- Temps extra-alvéolaire > 60 min : Idem.
B. TRAUMATISMES DES TISSUS ENVIRONNANTS
1- TRAUMATISMES DES TISSUS MOUS
Lacération
- Blessure due à un objet tranchant.
- Examen et palpation : Confirme étendue, profondeur, degré de saignement.
- Radiographie : Présence de fragment dentaire/corps étrangers.
- Traitement :
- Anesthésie.
- Déterger la plaie avec sérum, retirer fragment.
- Suture.
- Bain de bouche 4-5 jours après retrait des points.
2- Abrasion (Non détaillé dans le texte)
3- Contusion (Non détaillé dans le texte)
4- Blessures des lèvres (Non détaillé dans le texte)
5- Lacération (Redondant, voir ci-dessus)
6- FRACTURES DE L’OS ALVÉOLAIRE
- Prédominent dans la région antérieure.
- Résultent d’un choc violent affectant plusieurs dents.
- Traumatismes associés : luxation latérale, expulsion, fractures radiculaires.
- Examen clinique :
- Déplacement des dents et fragment osseux, hématome, mobilité notable.
- Dents adjacentes bougent ensemble.
- Percussion : son sourd.
- Examen radiographique :
- Ligne de fracture visible sur clichés intra/extra-buccaux.
- Située à différents niveaux : rebord marginal à apex.
- Traitement :
- Réduction de la fracture par pression digitale sous anesthésie locale.
- Vérification occlusion, radiographie confirme position des dents.
- Contention 4 à 8 semaines.
- Dents en évolution : contention difficile, réduction fracture, alimentation molle/liquide 15 jours à 3 semaines.
- Antibiothérapie.
- Suivi :
- Surveillance vitalité pulpaire des dents à 3-6 semaines, 3 mois, tous les 6 mois (Andreasen, 1970).
- Pronostic :
- Dépend de :
- Situation du trait de fracture : plus loin de l’apex, moins de nécrose.
- Temps entre trauma et contention : contention < 1 h réduit nécrose pulpaire.
- Dépend de :
7- FRACTURES OSSEUSES DU MAXILLAIRE ET DE LA MANDIBULE
- Malocclusion post-traumatique suspecte fracture de l’os basal.
- Radiographie : Panoramique, condyles, cliché de face.
- Traitement :
- Réduction par chirurgien maxillo-facial sous anesthésie générale.
- Chirurgien-dentiste gère complications pulpaires.
CHAPITRE II : DIFFÉRENTS TYPES DE TRAUMATISMES RENCONTRES EN DENTURE TEMPORAIRE
- Épidémiologie :
- Moins d’études que sur denture permanente.
- Pics de fréquence : 1re année (apprentissage marche), 30 % entre 1-3 ans (indépendance de mouvement).
- Prédominance garçons.
- 95 % localisés au maxillaire supérieur, incisives centrales.
- Habitudes déformantes (succion pouce, tétine) : facteurs prédisposants.
- Accidents surtout en milieu familial.
- Déplacements dentaires (subluxation, luxation) plus fréquents que fractures coronaires, liés à :
- Plasticité os alvéolaire, faiblesse ligament parodontal.
- Structure radiculaire courte.
- Force directionnelle variant selon l’âge.
- Rapidité et efficacité prise en charge, suivi déterminants pour pronostic.
1- Examen du jeune enfant
- Diagnostic :
- Compliqué par manque de coopération.
- Aide des parents essentielle : avant 3 ans, accompagnant s’allonge sur fauteuil, enfant sur lui, tenant mains et jambes, parlant sans discontinuité.
- Enfant difficile : sédation par MEOPA.
- Examen exo-buccal :
- Plaie, palpation rebords osseux, amplitude d’ouverture.
- Examen endo-buccal :
- Percussion avec index, difficilement interprétable.
- Tests de vitalité non fiables en denture temporaire.
- Examen radiographique :
- Aide des parents essentielle.
- Film occlusal n°2 : LAD, amplitude déplacement (le plus accepté par l’enfant).
- Rétroalvéolaire avec porte-film.
- Maxillaire défilé : évaluer déplacements, position apex par rapport au germe.
- Dent paraissant plus courte : déplacement vestibulaire apex.
- Élongation dent temporaire : atteinte follicule sous-jacent.
- Traitement :
- Dépend de la coopération.
- Intérêt du maintien des dents traumatisées sur l’arcade (Simonsen, 2003).
- Maintien d’espace primordial (absence canines).
- Tenir compte stade évolution dents temporaires.
- Traitement endodontique insuffisant : conséquences néfastes sur germe successionnel.
2- Contusion, Subluxation de la dent temporaire
Contusion, concussion
- Ébranlement structures de support sans déplacement, sans manifestation clinique/radiographique.
- Pas de mobilité, sensibilité positive (percussion, mastication).
- Conduite à tenir : Identique subluxation.
Subluxation
- Pas de déplacement, ± mobile sens horizontal.
- Sensibilité positive (percussion, forces occlusales).
- Saignement sulculaire.
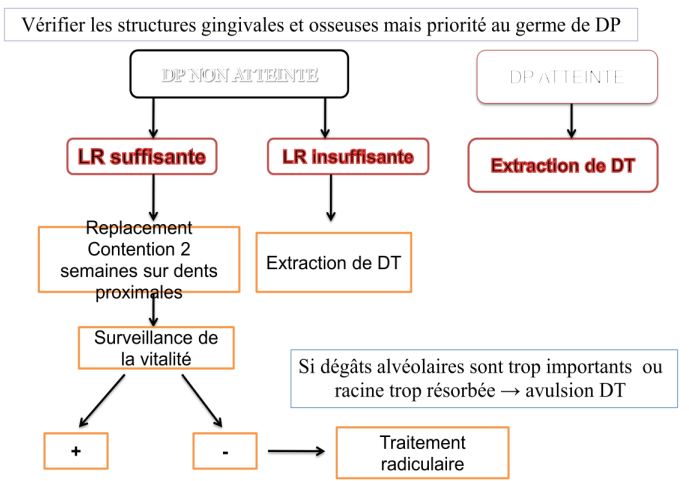
3- Luxation latérale
- Traumatisme le plus fréquent en denture temporaire.
- Couronne déplacée en palatin, loin du germe successionnel.
- Traitement :
- Vérifier structures gingivales et osseuses, priorité germe dent permanente.
- Extraction dent temporaire si atteinte germe.
- Surveillance vitalité.
4- Intrusion, ingression de la dent temporaire
- Diagnostic radiographique :
- Dent déplacée vers germe dent permanente : image allongée (éloignée source RX) → extraction.
- Dent déplacée vestibulairement : image plus courte (proche source RX).
- Film RX (57×76 mm) sur joue + cône perpendiculaire : dent intrusée.
- Évolution :
- Rééruption en 8-12 semaines, sinon extraction.
- Surveillance : évolution dent permanente, résorption dent temporaire, absence infection.
- Traitement radiculaire
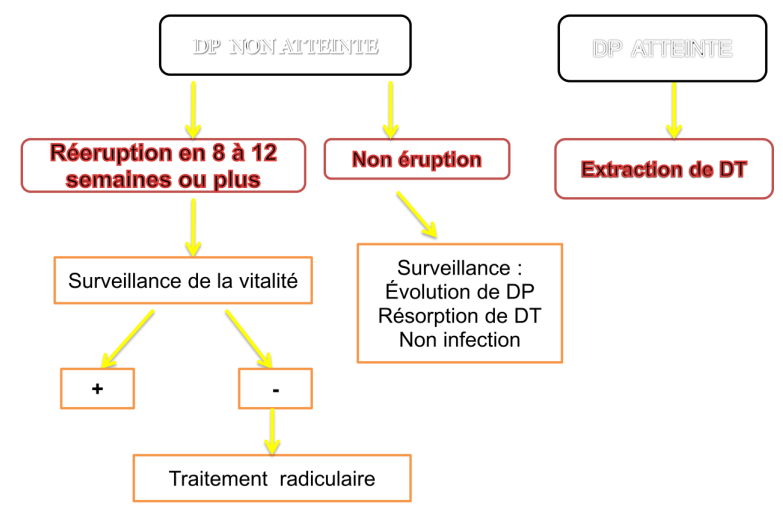
5- Expulsion
- Réimplantation contre-indiquée :
- Risque de forcer la dent dans le follicule, caillot dans l’alvéole, infection.
- Conséquences : nécrose, ankylose, résorption inflammatoire, néfastes pour germe.
- Conséquences :
- Perte prématurée incisives temporaires avant éruption canines : diminution longueur arcade secteur antérieur.
- Maintien espace par prothèse indispensable (plaque de Hawley, arc palatin/lingual).
6- Fractures coronaires non pénétrantes
Fractures d’émail
- Meulage/polissage sous irrigation, application gel fluoré.
Fractures amélo-dentinaires
- Petite perte : meulage, fluor.
- Grande perte : reconstitution composite photopolymérisable.
- Fracture importante : reconstitution avec moule transparent.
- Collage fragment non recommandé.
7- Fractures coronaires pénétrantes
- Exposition pulpaire minime et récente :
- Pulpotomie partielle avec MTA (stades I, II, début III).
- Temps plus long, dent immature :
- Pulpotomie cervicale à Ca(OH)₂.
- Exposition importante, > 3 jours, enfant coopérant :
- Pulpectomie (dents matures, stade II).
- Extraction (stade III).
- Enfant non coopérant : Extraction.
- Suivi : Tous les 6 mois.
- Résorption retardée, collatérale proche chute : Extraction dent temporaire obturée.
8- Fractures corono-radiculaires
- Pulpe non concernée :
- Extraire fragment, restauration coronaire supragingivale avec matériau adhésif.
- Exposition pulpaire, délabrement limité au 1/3 cervical :
- Extraction fragment, pulpotomie, reconstitution par collage supragingival.
- Trait de fracture expose pulpe coronaire et radiculaire : Extraction.
9- Fractures radiculaires longitudinales
- Extraction dent temporaire :
- Contention sans intérêt, difficile à exécuter.
- Sans déplacement, sans communication :
- Conservation possible, surveillance fragment apical (résorption accélérée).
- Avec déplacement fragment coronaire :
- Déplacement important : extraire fragment coronaire, laisser fragment apical (risque lésion germe).
- Résorption fragment apical vérifiée tous 6 mois.
- Contention sans intérêt.
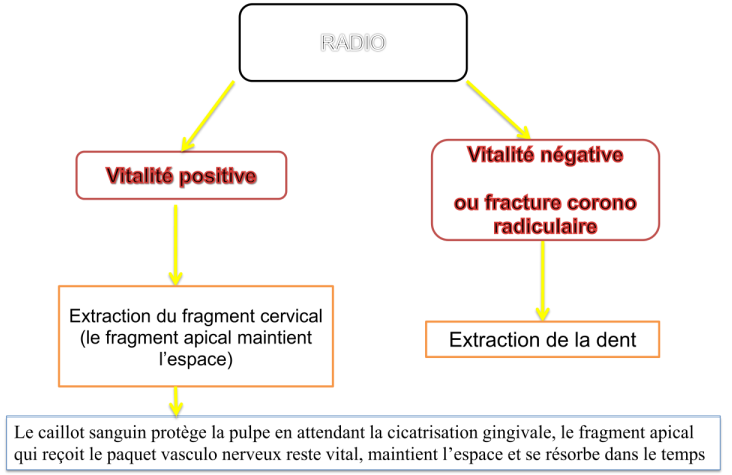
Fractures radiculaires transversales du 1/3 cervical
- Vitalité positive :
- Extraction fragment cervical (fragment apical maintient espace).
- Caillot sanguin protège pulpe, fragment apical vital, résorption progressive.
- Vitalité négative ou fracture corono-radiculaire : Extraction dent.
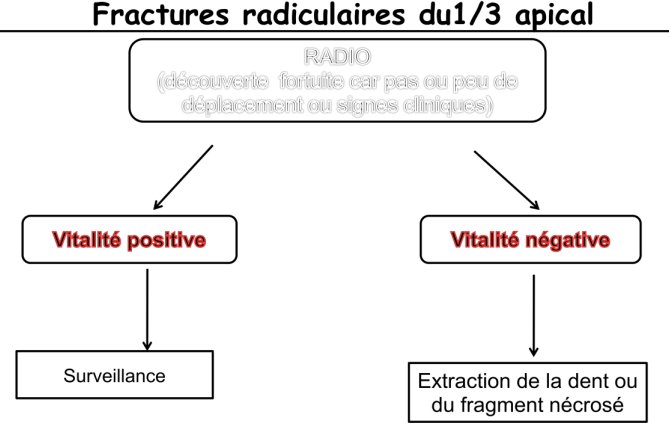
Fractures radiculaires transversales du 1/3 moyen
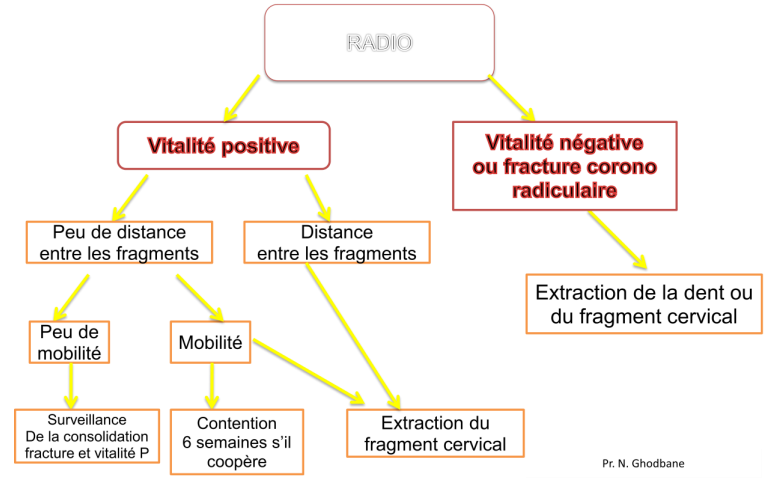
- Vitalité positive, mobilité faible :
- Conservation, surveillance.
- Vitalité négative ou fracture corono-radiculaire : Extraction.
10- Prescription médicamenteuse en odontologie pédiatrique
- Immaturité organisme enfant : Adapter posologie à âge/poids, respecter espacements prises, formes galéniques adaptées.
- Règles prescription :
- Absence contre-indications principe actif.
- Indiquer poids/âge enfant sur ordonnance.
- Préciser forme galénique (DCI), durée, répartition doses, situation prises (ex. : 30 mg/24 h en 3 prises avant repas).
- Expliciter ordonnance aux accompagnants pour faciliter application.
- Voies administration :
- Avant 6 ans :
- Formes liquides (cuillère à café 5 ml, cuillère à soupe 15 ml) : marge thérapeutique large.
- Seringues, pipettes, cuillères graduées : marge thérapeutique étroite.
- Après 6 ans :
- Comprimés/gélules.
- Si incapable d’avaler : formes liquides, éviter broyage comprimés gastro-résistants/sublinguaux/effervescents.
- Avant 6 ans :
- Prescriptions :
- Antalgique (paracétamol) selon sévérité/douleur.
- Antibiotique selon état général, hématome, dégâts osseux, lésions tissus mous.
11- Séquelles des traumatismes des dents temporaires
Au niveau de la dent temporaire
- Minéralisation pulpe.
- Résorption interne.
- Résorption externe.
- Nécrose pulpaire (dyschromie).
Sur le germe de la dent permanente
- Déplacement germe.
- Modification structure/morphologie coronaire, corono-radiculaire, radiculaire → difficultés éruption.
- Perturbation développement dentaire.
- Séquestration germe.
- Arrêt édification radiculaire.
- Angulation/dilacération coronaire.
- Angulation racine.
12- Prévention du risque de traumatisme
- Information :
- Intérêt sauver dent traumatisée.
- Port protège-dents/casques activités sportives.
- Recommandations d’urgence (retrouver dent/fragment).
- Via plaquettes, affiches, sites internet.
- Prévention orthodontique :
- Dépistage précoce parafonctions, rééducation.
- Appareillage précoce réduit facteurs aggravants (vestibulo-version incisives).
- Protège-dents : Commerciaux/personnalisés.
CONCLUSION
- Prévention essentielle : Identifier facteurs risque :
- Dysmorphoses dentofaciales : traitements orthodontiques précoces.
- Sports/loisirs à risque : protège-dents.
- Enfants handicapés, hyperactifs, en surpoids.
- Prise en charge rapide : Consultation spécialiste dans meilleurs délais.
- Attitude thérapeutique détaillée : Disponible en ligne (IADT).
PREMIERE CONSULTATION, DIAGNOSTIC & PRISE EN CHARGE DES TRAUMATISMES DENTAIRES / OCE
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.


Leave a Reply