PATHOLOGIE DES DENTS TEMPORAIRES
PATHOLOGIE DES DENTS TEMPORAIRES
Introduction
Les répercussions de la perte précoce des dents lactéales (perturbation des fonctions primordiales dès le plus jeune âge telles que la mastication, perte de dimension verticale, absence de mouvement de diduction, conséquences esthétiques et psychologiques, etc.) suite aux différentes pathologies dentaires qui peuvent les atteindre, représentent aujourd’hui l’occupation principale du médecin-dentiste en pédodontie.
La bonne connaissance de ces différentes pathologies et l’utilisation d’une démarche diagnostique rationnelle permettront de stopper leur évolution sur la dent temporaire, protéger le germe de la dent permanente et réussir, de ce fait, une prise en charge adéquate.
I. Rappels
1. Caractéristiques des dents temporaires
1.1 Caractéristiques anatomiques
- La denture temporaire stable comporte 20 dents : huit incisives, quatre canines et huit molaires.
- Les dents temporaires sont plus petites que les dents de remplacement, à l’exception des molaires dont le diamètre mésio-distal (MD) est plus important que celui des prémolaires.
- Les incisives et les canines semblent « ceinturées » au collet, tandis que les molaires présentent une forte convexité améliaire cervicale mésio-vestibulaire (MV).
- Les racines sont proportionnellement plus longues et plus effilées, avec des apex pointus.
- La cavité pulpaire des dents temporaires est plus volumineuse et présente des cornes proéminentes.
- Foramen apical large (réponse inflammatoire plus fréquente).
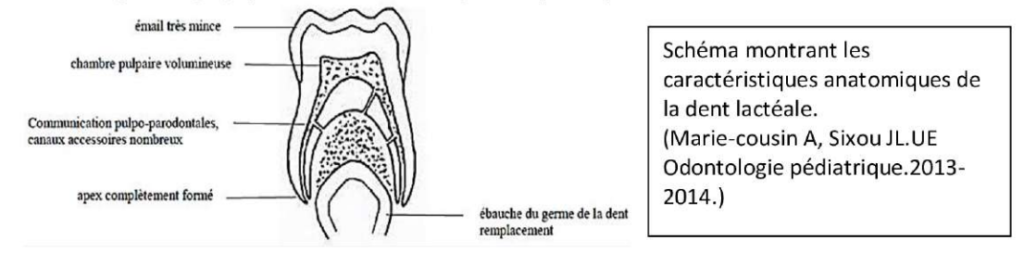
1.2 Caractéristiques histologiques
- La couche d’émail est fine (1 mm) mais sa répartition est très régulière. Elle donne à la dent temporaire sa couleur blanche caractéristique. Son usure est plus rapide que celle de la dent permanente.
- L’épaisseur de la dentine est également réduite.
- Tissu conjonctif jeune : forte vascularisation, forte activité odontoblastique.
- Dégénérescence des fibres nerveuses pendant la résorption.
- Un complexe dentino-pulpaire se caractérisant par :
- Une largeur plus importante des tubuli dentinaires,
- Une vascularisation plus importante de la pulpe,
- Une faible épaisseur de la dentine,
- Une physiologie pulpaire variable selon le stade.
2. Physiologie des dents temporaires
La dent temporaire a une durée de vie déterminée dans le temps, son évolution est soumise aux phénomènes de résorption et sa finalité est d’être remplacée par une dent permanente. Chaque dent temporaire passe par les stades suivants :
| Stade | Description | Caractéristiques |
|---|---|---|
| Stade I : Immaturité (Stade M) | Compris entre le moment de l’éruption et la fin de son édification radiculaire. Dure entre 1 an et 1 an ½. Âge : 0-3 ans | Le complexe dentino-pulpaire est en maturation et possède un grand potentiel de réparation et de défense. |
| Stade II : Stabilité (Stade S) | Compris entre la fin de l’édification radiculaire et le début de la résorption physiologique. Dure environ 3 ans et 9 mois. Âge : 3-6 ans | L’activité de réparation est moins intense, mais le potentiel de défense reste élevé. |
| Stade III : Régression (Stade R) | Comprise entre le début de la résorption des racines et son exfoliation. Dure environ 3 ans et 6 mois. Âge : 6-9 ans | La pulpe est en régression et le potentiel de défense décroît progressivement jusqu’à devenir nul à la fin de ce stade. |
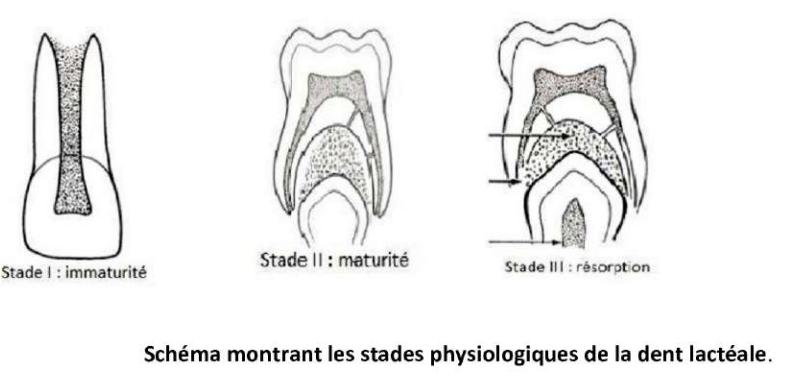
Schéma montrant les stades physiologiques de la dent lactéale.
II. Pathologies des dents temporaires
II-1. Pathologie carieuse de la dent temporaire
1.1 Définition
La maladie carieuse est une pathologie infectieuse transmissible. C’est un continuum d’un processus de déminéralisation/reminéralisation. La déminéralisation acide conduit à la destruction progressive des tissus durs de la dent. Elle peut avoir toutes les localisations possibles, mais avec des fréquences différentes en fonction de l’âge :
- Avant l’âge de 5 ans, la localisation la plus fréquente est la face occlusale des molaires, surtout au niveau des 2èmes molaires. Pendant cette période, en général, les surfaces proximales ne sont pas cariées.
- Les surfaces les plus touchées par le processus carieux sont : les puits, les fissures, les faces proximales et le tiers cervical des surfaces lisses de la dent.
1.2 Formes cliniques
1.2.1 Formes simples
- Carie des puits et des fissures
Ces caries peuvent facilement se développer sur les surfaces postérieures des dents, dans les puits, les fissures et les défauts de l’émail. L’émail à la base des puits et des fissures est souvent mince. De plus, la plaque accumulée dans ces zones n’est pas facilement éliminée par les mesures d’hygiène buccodentaire normales. - Carie des surfaces lisses
Les caries des surfaces lisses surviennent dans des endroits où s’accumule la plaque bactérienne, comme entre les dents ou le long de la gencive.
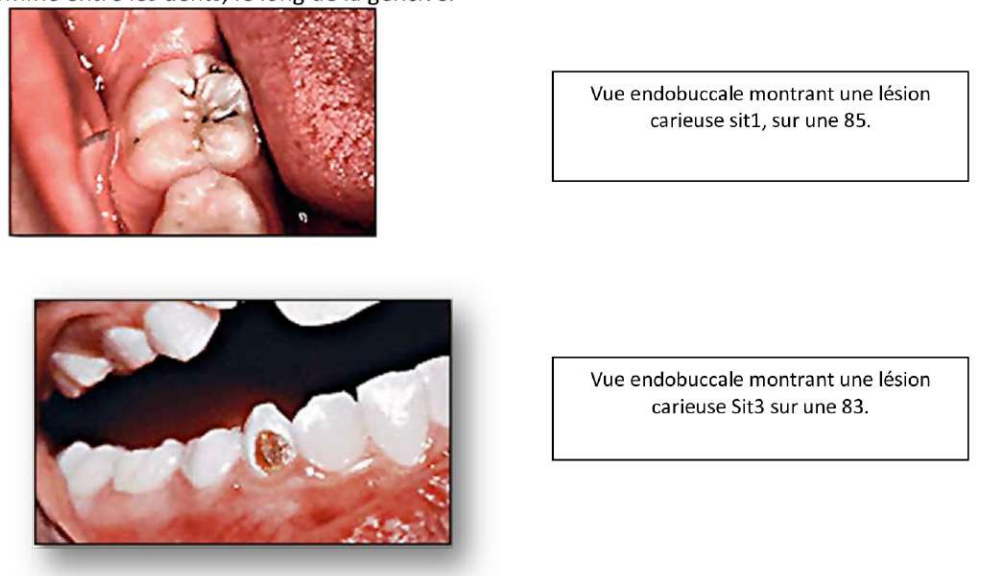
Vue endobuccale montrant une lésion carieuse Sit1, sur une 85.
Vue endobuccale montrant une lésion carieuse Sit3 sur une 83.
1.2.2 Formes complexes
Elles sont représentées par les caries « circulaires », les caries « rampantes », et toutes formes liées au régime alimentaire, particulièrement à la consommation exagérée d’hydrates de carbone sous des formes diverses.
- Carie de la petite enfance (CPI)
- Définition
Appelée par les Anglo-saxons « nursing-bottle syndrome », « nursing caries », « baby bottle tooth caries », « bottle-mouth », « rampant caries », « early-childhood caries », la carie de la petite enfance (CPE) se traduit par la présence d’une ou plusieurs lésions carieuses (cavitaires ou non cavitaires), dents absentes (pour cause de caries), chez un enfant de moins de 6 ans (0-71 mois). Elle se caractérise par une atteinte tout d’abord des faces vestibulaires et palatines des incisives supérieures, entraînant des destructions très rapides de la couronne et s’accompagnant de mise à nu, le plus souvent indolore, de la dentine. - Étiologie
La CPE est associée à de multiples facteurs de risque, dont :- Des facteurs psychosociaux (faible statut économique).
- Des facteurs comportementaux.
- Un usage prolongé du biberon au coucher ou à l’heure de la sieste.
- Allaitement maternel prolongé (plus de 2 ans).
- Consommation fréquente (plus de trois fois par jour) de collations cariogènes (biscuits, bonbons, gâteaux), les sirops pédiatriques.
- Infection par les streptocoques mutans.
- Alimentation durant le sommeil avec un biberon contenant du liquide sucré est particulièrement néfaste (la salive agit comme barrière protectrice des dents et sa production ralentit durant le sommeil).
- Les bactéries cariogènes peuvent être transmises de la mère à l’enfant par certains comportements (ex. goûter à la nourriture du bébé avec la même cuillère ou tester la température de la tétine).
- La mauvaise hygiène buccale de la mère est aussi associée à une concentration plus élevée de microorganismes dans la bouche de l’enfant.
- Manque d’hygiène buccodentaire et négligence des visites chez le dentiste.
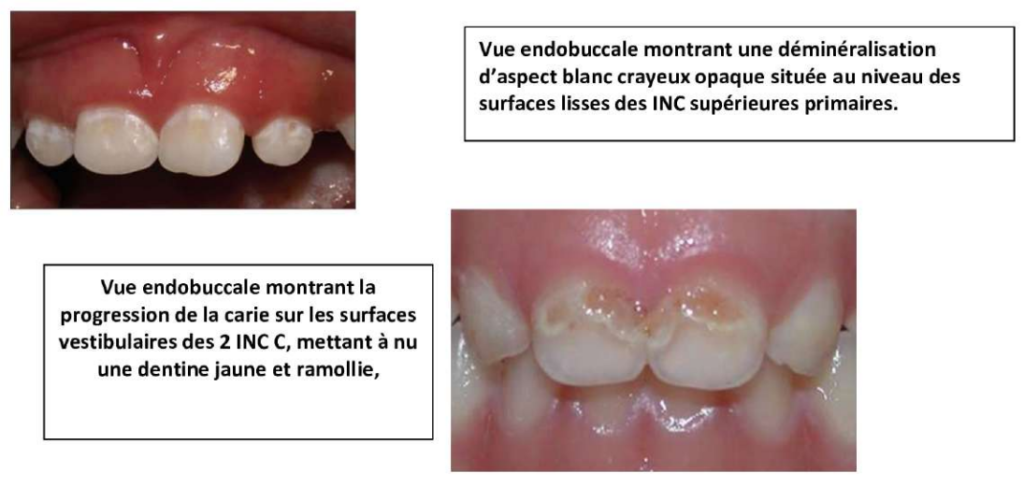
- Différents stades d’évolution
Selon Veerkamp et Veerheijm, quatre stades cliniques peuvent être décrits :- Stade 01 Initial : Déminéralisation des surfaces lisses (réversible) (10-20 mois).
- Stade 02 Atteinte dentinaire : Dentine ramollie de couleur jaune (16-24 mois).
- Stade 03 Atteinte profonde : Présence d’irritations pulpaires (20-36 mois).
- Stade 04 Atteinte traumatique : Dent nécrosée – fracture coronaire (30-48 mois).
Vue endobuccale montrant la progression de la carie sur les surfaces vestibulaires des 2 INC C, mettant à nu une dentine jaune et ramollie.
Vue endobuccale montrant une déminéralisation d’aspect blanc crayeux opaque située au niveau des surfaces lisses des INC supérieures primaires.
- Définition
- Mélanodontie infantile de Beltrami 1939
- Définition
C’est une altération de l’émail de la dent temporaire qui se voit chez l’enfant à partir de 12 mois. Il s’agit d’une dysplasie de l’émail dont on ne connaît pas l’origine, mais qui est sans doute héréditaire. Elle se traduit par la disparition de l’émail (il se dissout ou se détache par plaques). - Symptômes
(Non explicitement détaillés dans le texte, mais implicites via la définition et le diagnostic différentiel.) - Diagnostic différentiel
Il se fait avec le syndrome du biberon (étant donné sa localisation aux incisives maxillaires correspondant à la succion de la tétine). Ainsi, à l’âge de 6 ans, il ne reste des incisives que des moignons, parfois même une simple « lamelle » noire, qui se détache de la gencive sans laisser d’orifice.
- Définition
- Caries durant le traitement orthodontique
Leur apparition est le plus souvent liée à un manque de brossage. De facteur aggravant, le traitement orthodontique est passé à un élément de facteur de risque à part entière.

1.3 Aspects des formes cliniques
- Carie primaire, carie secondaire
- Le terme « carie primaire » est utilisé pour définir une carie présente sur une face dentaire indemne de toute restauration.
- Parmi les caries secondaires, on différencie la lésion résiduelle située sous une restauration de la lésion récurrente adjacente aux bords de cette dernière.
- Carie active, carie arrêtée
- Une lésion carieuse dite active est évolutive et progresse rapidement vers la pulpe. Elle siège préférentiellement sur les faces proximales. Peu étendue en surface mais se propage en profondeur, elle aboutit très vite à la nécrose pulpaire et ne s’accompagne pas de formation de dentine réactionnelle. À l’examen clinique, cette lésion paraît brunâtre et facilement excavable.
- Lorsque la lésion est présente depuis très longtemps et ne montre aucune progression, elle est considérée comme inactive ou arrêtée. Elle est très étendue en surface mais, en général, elle n’atteint pas la pulpe. Elle siège préférentiellement sur les faces occlusales des molaires, et vestibulaires et proximales des incisives et canines. L’examen clinique révèle la présence d’une dentine réactionnelle dure, lisse, brillante, de couleur variable (jaune, marron ou noire). Pas de sensibilité dentinaire.
I. Complications de la pathologie carieuse
1.4.1. Inflammation pulpaire
C’est une atteinte inflammatoire aiguë de la pulpe. La symptomatologie liée à cette atteinte est rare en denture temporaire et évolue rapidement vers la nécrose sans symptomatologie douloureuse le plus souvent. Si la douleur existe, elle est de courte durée et cède rapidement aux antalgiques.
Cette forme clinique est rencontrée principalement sur la dent temporaire au stade 2 avec apex fermé. La constriction apicale crée un espace clos similaire à une dent permanente mature (l’œdème inflammatoire comprime les filets nerveux et entraîne la douleur).
1.4.2. Nécrose pulpaire sans complications parodontales
C’est la pathologie la plus fréquente d’une dent temporaire cariée non soignée. Cette nécrose, le plus souvent indolore, fait suite à l’atteinte pulpaire. Sur les dents pluriradiculées, elle peut intéresser la totalité ou une partie de la pulpe radiculaire et être ainsi responsable d’une pathologie mixte associant signes de nécrose et signes d’inflammation pulpaire.
- La dent est souvent asymptomatique (antécédent douloureux de type pulpite ou de traumatisme ignoré ou mal pris en charge), avec absence d’atteinte parodontale.
1.4.3. Nécrose pulpaire avec complications parodontales
C’est une évolution inéluctable de la nécrose pulpaire non traitée. En l’absence de prise en charge, le processus infectieux se propage vers la région parodontale, pouvant engendrer des situations cliniques extrêmement sévères et complexes qui peuvent même perturber la formation et l’évolution du germe permanent sous-jacent.
- Forme aiguë :
Cette forme se voit le plus souvent au niveau de la dent temporaire au stade 2, essentiellement lorsque les défenses immunitaires de l’enfant sont affaiblies.
Les signes cliniques sont impressionnants :- À l’anamnèse, l’enfant rapporte des douleurs vives, pulsatiles, spontanées et répétées.
- Cliniquement, on note une altération de l’état général (fièvre, inappétence, asthénie…), une tuméfaction cutanée avec une localisation sélective en fonction de la dent causale, une adénopathie du côté de la dent concernée.
- Les signes radiographiques sont frustes, sans rapport avec l’importance du tableau clinique, avec le plus souvent un léger élargissement desmodontal.
- Forme chronique :
Plus fréquente au niveau de la dent temporaire au stade 3, car la dent devient une entité largement ouverte avec de nombreux échanges pulpo-parodontaux.- Cliniquement, la destruction coronaire est souvent importante, avec présence d’abcès répétitifs ou, le plus souvent, de parulie.
- Contrairement à la forme aiguë, c’est l’examen radiologique qui va permettre d’établir le diagnostic et révèle des complications étendues.
- La radio-clarté au niveau inter-radiculaire est importante, pouvant compromettre le germe sous-jacent avec une résorption pathologique qui s’ajoute à la résorption physiologique.
- Cellulite :
Parfois, la nécrose pulpaire peut se compliquer d’une cellulite. Les deuxièmes molaires temporaires sont plus fréquemment atteintes. On note un état fébrile, une asthénie et l’existence d’adénopathies.
Le geste thérapeutique d’urgence consiste à réaliser un drainage par voie canalaire et la mise en sous-occlusion de la dent causale.
1.4.4. Atteinte de la furcation de la dent temporaire
C’est une pathologie caractéristique de la dent temporaire. La faible épaisseur du plancher de la chambre pulpaire et la présence de multitude de canaux pulpo-parodontaux ont pour conséquence une atteinte très fréquente de la zone interradiculaire qui est progressivement détruite.
- Au stade avancé, l’apparition d’une parulie en est le signe clinique. On parle d’un abcès parulique.
- L’abcès parulique se présente sous la forme d’une tuméfaction localisée, fluctuante, remplie de pus au niveau de la gencive attachée. Il se trouve en regard de la zone de furcation.
- La douleur associée est variable, pouvant être absente ou, au contraire, très importante. Cette douleur est une douleur de pression, engendrée par le cheminement du pus de la zone inter-radiculaire à la gencive. À ce stade, la douleur est souvent la plus aiguë et est d’ailleurs le principal motif de consultation.
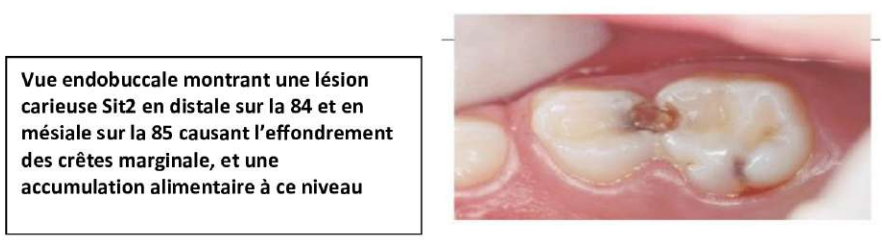
1.4.5. Syndrome du septum
C’est une complication des caries évolutives touchant les faces proximales des molaires temporaires (face distale de la première molaire et mésiale de la deuxième molaire).
- L’effondrement des crêtes marginales, consécutif au processus carieux, permet l’accumulation d’aliments au niveau de cette zone, ce qui provoque une surpression, une irritation de la papille interdentaire et, par conséquent, des douleurs vives et localisées après les repas.
- Cette inflammation gingivale peut s’étendre aux structures voisines et être à l’origine d’une desmodontite.
- Vue endobuccale montrant une lésion carieuse Sit2 en distale sur la 84 et en mésiale sur la 85 causant l’effondrement des crêtes marginales, et une accumulation alimentaire à ce niveau.
II. Atteintes non carieuses des dents temporaires
2.1. Définition
L’usure dentaire est une perte tissulaire pathologique, non carieuse, due à un processus multifactoriel de friction, d’abrasion, d’érosion et de fragmentation.
- La recherche de sa principale étiologie permet de mettre en évidence certains comportements nocifs, comme la consommation fréquente de boissons acides ou certaines activités parafonctionnelles, tel un bruxisme de l’éveil et/ou du sommeil.
2.2. Principales formes d’usure chez les jeunes patients
2.2.1. Attrition : Usure abrasive
Elle est due aux contacts dento-dentaires.
- Étiologie : Notamment chez les jeunes patients qui présentent une parafonction de l’éveil et/ou un bruxisme du sommeil.
- Diagnostic :
- Au niveau occlusal, elle est physiologique lorsqu’elle est peu représentée. Elle est principalement liée à la déglutition et à certains contacts masticatoires inconstants.
- Lorsqu’elle prédomine, elle se caractérise par des facettes d’usure lisses, brillantes et à angles vifs. Les sommets cuspidiens et les bords libres des incisives sont alors plats. Les facettes s’affrontent et se correspondent.
2.2.2. Érosion : Usure corrosive
- C’est une destruction des tissus durs par des processus chimiques ou électrolytiques excluant toutes bactéries.
- Étiologie : Due aux acides extrinsèques tels que ceux apportés par la prise d’acide, de certains médicaments (acide ascorbique, acide salicylique), de certains aliments (jus, boissons, etc.), ainsi qu’aux acides intrinsèques issus des reflux gastro-œsophagiens (RGO), des vomissements et des régurgitations.
- Diagnostic : Lorsque l’érosion prédomine, elle potentialise l’abrasion cervicale et occlusale due au brossage, créant des zones d’usures concaves et arrondies. Les surfaces de contact des dents antagonistes usées ne se correspondent pas.
II-3. Anomalies dentaires
3.1. Anomalies de nombre
3.1.1. Par défaut
- Hypodontie et anodontie :
La réduction du nombre des dents temporaires peut être partielle (hypodontie) ou totale (anodontie). L’hypodontie des dents temporaires est plus rare, affecte surtout les maxillaires supérieurs, ce sont surtout les incisives latérales supérieures, puis les incisives centrales et latérales inférieures qui manquent. Dans ces cas, il peut aussi y avoir agénésie des dents définitives. - Oligodontie :
C’est l’absence partielle de groupes de dents (de plus de six dents). Souvent accompagnée de malformations touchant d’autres organes, elle peut être associée à différents syndromes. - Hypo- et oligodonties syndromiques :
- Les fentes labio-alvéolo-palatines ;
- Syndrome de Down (trisomie 21) ;
- Syndromes orofaciodigitaux.
3.1.2. Par excès / Hyperdontie
- Dent supplémentaire : Elle affecte surtout les garçons et la région incisivo-canine supérieure, surtout du côté droit. Elle est rarement bilatérale. La morphologie de la dent est habituellement normale.
- Dent surnuméraire : Est une dent qui a une morphologie anormale (conoïde et de volume réduit).
- Odontome : Est une dent supplémentaire de taille et de forme anormale, souvent de plus petite taille et forme conique. Le mésiodens est une formation sagittale médiane entre les deux incisives centrales maxillaires.
3.2. Anomalies de morphologie
3.2.1. De taille
- Microdontie :
- La microdontie généralisée vraie ou nanisme dentaire est rare.
- La microdontie localisée à une ou plusieurs dents est plus fréquente.
- Macrodontie :
- La macrodontie localisée est assez peu commune. Il peut s’agir de la macrodontie d’une dent ou de son homologue symétrique (incisives supérieures, canines, molaires).
- La macrodontie généralisée vraie ou gigantisme dentaire est extrêmement rare, généralement associée à des syndromes.
3.2.2. De forme
- Gémination :
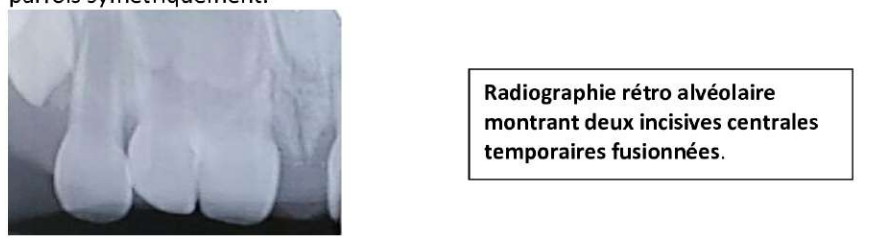
La gémination constitue une division souvent avortée d’un germe dentaire. Elle affecte plus souvent la denture temporaire que la denture définitive, essentiellement dans la région incisivo-canine. - Fusion :
C’est une anomalie de développement constituée par l’union, le plus souvent par la dentine, de deux germes normaux au moment de leur formation. La fusion est plus fréquente en denture temporaire, en particulier en région incisivo-canine, parfois symétriquement.- Radiographie rétro-alvéolaire montrant deux incisives centrales temporaires fusionnées.
3.3. Anomalies de structure
3.3.1. Anomalie de l’émail
- Les anomalies héréditaires :
- Amélogenèse imparfaite :
- C’est une altération structurale de l’émail d’origine embryogène.
- L’attrition est précoce.
- Elle atteint les dentitions temporaires sauf en cas d’hypoplasie de type IV.
- Intéresse toutes les dents, peut revêtir deux formes cliniques :
- Une imperfection quantitative de l’émail (Type I : hypoplasie).
- Une anomalie qualitative : les surfaces d’émail sont rugueuses (hypomaturation : Type II, hypominéralisation : Type III).
- Amélogenèse imparfaite syndromique : Elle accompagne de nombreuses anomalies génétiques ou chromosomiques. La forme hypocalcique est en règle observée dans les maladies métaboliques :
- Hypophosphatasie ;
- Rachitisme hypophosphatémique ;
- Dans les atteintes ectodermiques : Épidermolyse bulleuse, Dysplasie ectodermique, Syndrome de Goltz, Syndrome occluso-dento-osseux.
- Amélogenèse imparfaite :
- Les anomalies acquises :
- Elles sont acquises durant les derniers mois de la grossesse, elles peuvent être partielles ou totales.
- Les hypoplasies partielles simples :
- Très fréquentes, les dents temporaires sont moins souvent atteintes que les dents définitives. Ces affections sont caractérisées par des défauts macroscopiques localisés à une portion plus ou moins grande de la surface de l’émail.
- Quand elles concernent une seule dent permanente, elles sont d’origine locale et en rapport avec une infection pulpo-parodontale ou traumatisme de la dent temporaire (hypoplasie de Turner).
- Si toutes les dents sont atteintes, il faut rechercher un trouble d’ordre général qui a pu laisser des stigmates.
- Les hypoplasies peuvent être linéaires, punctiformes, en « nappe ». Le plus souvent, ce sont les incisives définitives et les premières molaires permanentes qui présentent ces hypoplasies.
3.3.2. Anomalies de la dentine
- Dentinogenèses imparfaites héréditaires :
- Type I : Survient toujours dans les familles affectées par une ostéogenèse imparfaite.
- Type II : L’émail a une épaisseur normale, mais s’écaille facilement, découvrant une dentine plus molle, irrégulière et ambrée.
- Type III : L’aspect des dents est très variable avec cependant des expositions pulpaires.
- Dysplasies dentinaires héréditaires :
- Elles se traduisent par un émail normal, une formation dentinaire atypique et des anomalies pulpaires.
- Dysplasies dentinaires type I : Appelée également malformation familiale essentielle des racines. Elle se traduit par des dents sans racines, dont la morphologie coronaire, la couleur et la consistance sont cependant normales.
- Dysplasies dentaires type II (coronaire) : Le tableau clinique rappelle celui de la dentinogenèse imparfaite. Les dents sont de couleur ambrée, la morphologie et la longueur radiculaire sont normales. L’examen radiologique révèle l’oblitération des chambres pulpaires.
- Dysplasie pulpaire :
- La transmission est autosomique récessive. La morphologie et la couleur des dents temporaires sont normales. Elle se traduit par un remaniement morphologique de la chambre pulpaire qui prend la forme de « charbon » et par la présence de nombreuses calcifications pulpaires (denticules).
3.3.3. Anomalies du cément
- Les aplasies et les hypoplasies du cément affectent les dents temporaires antérieures avant l’âge de 3 ans. Le diagnostic est radiologique, confirmé histologiquement. Elles se traduisent par un défaut de dépôt de cément cellulaire superficiel sur la couche de cément acellulaire qui est, par ailleurs, amincie.
- Ces anomalies peuvent être associées au syndrome de Scheuthauer-Marie-Sinton (dysostose cléidocrânienne) ou l’hypophosphatasie.
3.3.4. Anomalies héréditaires affectant tous les tissus dentaires
- Odontogenèse imparfaite :
- Les dents atteintes sont de petites tailles et de couleur brunâtre. L’examen histologique révèle un émail hypoplasique et des anomalies dentinaires comparables à celles décrites pour les dysplasies dentinaires.
- Odontodysplasie régionale :
- Également appelées « dents fantômes », affecte préférentiellement les incisives et les canines maxillaires temporaires chez les enfants de sexe féminin. Les dents sont plus petites et présentent des déformations associées à un aspect mat, rugueux et à une couleur jaunâtre.
3.4. Anomalies de position
- Les dystopies primaires des dents temporaires, à type d’ectopie, de rotation, de migration, de transposition ou encore d’anastrophie, sont très peu décrites dans la littérature.
- Les dystopies secondaires sont plus fréquentes et généralement associées à des dysmorphoses ou des malocclusions.
- En denture temporaire, des encombrements dentaires peuvent être observés, parfois en rapport avec des pathologies générales. On peut ainsi citer l’articulé croisé associé au torticolis congénital (le torticolis congénital est une malposition caractérisée par une inclinaison et une rotation de la tête par rapport au tronc).
3.5. Anomalies de teinte
3.5.1. Les dyschromies d’origine génétique
- La porphyrie, qui se manifeste par d’autres signes (urinaires, cutanés et oculaires), donne des dents temporaires ou définitives de teinte rosée.
3.5.2. Les dyschromies acquises
- Les dyschromies pathologiques :
- Elles résultent de la carie dentaire en accompagnant tous ses stades, allant de la simple tâche blanchâtre crayeuse ou leucome ou « dyschromie d’alarme ».
- Les dyschromies médicamenteuses :
- Les tétracyclines administrées à la femme enceinte, à partir du 4ème mois de gestation (minéralisation des incisives temporaires), sont à l’origine de colorations disgracieuses et indélébiles des tissus dentaires, se présentant sous la forme de bandes jaunes claires ou brunâtres.
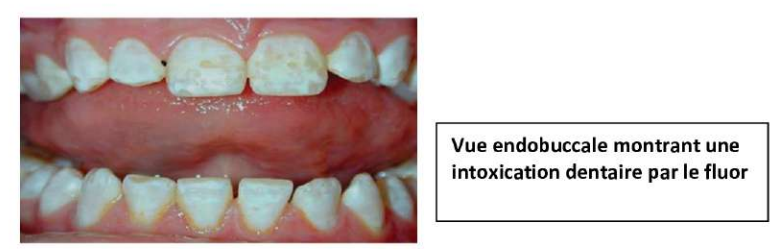
3.5.3. La fluorose
- La fluorose est une pathologie touchant les deux types de dentures. Elle est occasionnée par un apport excessif de fluor (fluoration de l’eau du robinet, compléments alimentaires, etc.) pendant la période de formation des dents et de calcification de l’émail.
- Les colorations peuvent varier de fines lignes blanches à la surface de l’émail à des taches jaunâtres ou brunâtres, entraînant un effondrement de la couche amélaire dans les formes les plus sévères. Cette sévérité est âge et dose-dépendante.
- Vue endobuccale montrant une intoxication dentaire par le fluor.
II-4. Anomalies d’éruption/chute
4.1. Éruptions prématurées
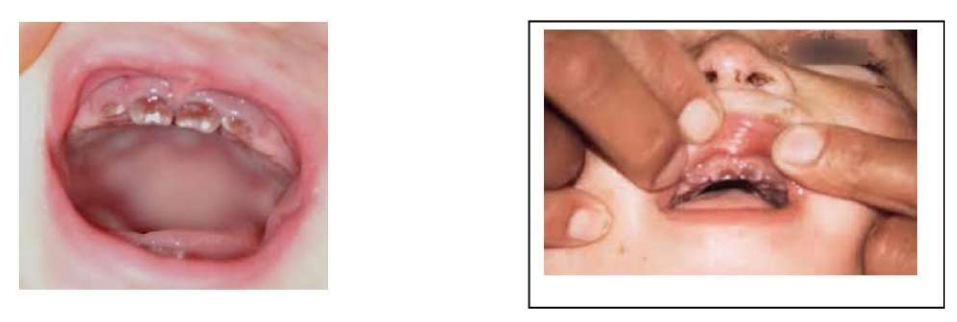
4.1.1. Dents natales et néonatales
- Les dents natales sont celles qui sont présentes à la naissance. Les dents néonatales sont celles qui font leur éruption dans les 30 premiers jours de la vie.
- La plupart des dents néonatales (96 %) sont des incisives mandibulaires, elles sont au nombre de deux ou plus.
- Cliniquement, elles ont fréquemment une coloration grisâtre ou brunâtre et peuvent présenter des hypoplasies de l’émail.
- Elles sont également mobiles en raison d’une insuffisance de formation radiculaire et d’une sertissure gingivale inflammatoire.
4.1.2. Dents précoces
- L’éruption précoce des dents temporaires est due le plus souvent à la position superficielle du germe dentaire (facteur local).
4.2. Éruptions retardées
- Les éruptions retardées en denture temporaire sont plus rares qu’en denture permanente, mais dans tous les cas, avant de parler de retard d’éruption, le diagnostic différentiel avec une agénésie doit être fait par les examens radiographiques.
- Le stade ultime d’évolution du retard d’éruption est l’inclusion dentaire.
- Les retards d’éruption sont localisés à une seule dent ou à un groupe de dents, mais ils peuvent également concerner l’ensemble de la denture temporaire ou permanente, ou les deux dentures.
II-5. Effets des radiations ionisantes
- Suivant le type de rayonnement, le dosage et la durée d’exposition, les radiations ionisantes peuvent engendrer des modifications cellulaires réversibles ou non, voire la mort cellulaire immédiate ou retardée.
- Une radiothérapie de la sphère oro-faciale a généralement des effets néfastes sur le développement et l’éruption des dents.
- Les dents temporaires peuvent être atteintes en cas d’irradiation de l’embryon in utero. En fonction du stade de développement dentaire au moment du traitement, la radiothérapie peut entraîner des anomalies de taille (microdontie), de structure (hypoplasie de l’émail, dysplasie dentinaire), et de morphologie.
Conclusion
La bonne santé bucco-dentaire influe sur la qualité de vie des enfants, par ses répercussions sur la nutrition, l’estime de soi, et leurs relations avec leur entourage.
Il est d’ailleurs bon d’habituer l’enfant au brossage dentaire, dès l’apparition des premières dents, et de le conduire chez le médecin-dentiste au moins tous les six mois.
En présence d’une pathologie dentaire, ce dernier pourra alors établir un diagnostic précoce et une éventuelle prise en charge adéquate.
Bibliographie
- Bérard R. Introduction à la pratique dentaire chez l’enfant. Édition Masson et Cie et Julien Prélat, 1972.
- Bérard R. Pédodontie : approche clinique de l’enfant en odonto-stomatologie. Édition Julien Prélat, 1980.
- Berrehal Y. Traitement des lésions carieuses profondes sur dent temporaire. Thèse, 2018.
- Foray H. Hypominéralisation molaires et incisive. EMC, 2017.
- Fortier JP, Demars C. Abrégé de Pédodontie. Édition Masson, 1983.
- Morrier JJ, Bouvier-Dupez D, Dupez JP. La carie et ses complications chez l’enfant. EMC, 1998.
- Naulin-Ifi C. Traumatismes dentaires du diagnostic au traitement. Édition Cdp, 1994.
- Naulin-Ifi C. Odontologie pédiatrique clinique. Édition Cdp, 2011.
- Tardif A, Misino J, Péron JM. Traumatismes dentaires et alvéolaires. EMC, 2017.
- Tilotta F, Folliguet M, Séguier S. Anomalies des dents temporaires. EMC, 2017.
- Veerkamp JS, Weerheijm KL. Nursing caries bottle : the importance of a developmental perspective. J Dent Child, 1995.
PATHOLOGIE DES DENTS TEMPORAIRES
Voici une sélection de livres:
Odontologie conservatrice et endodontie odontologie prothètique de Kazutoyo Yasukawa (2014) Broché
Concepts cliniques en odontologie conservatrice
L’endodontie de A à Z: Traitement et retraitement
Guide d’odontologie pédiatrique, 3e édition: La clinique par la preuve


Leave a Reply