Moyens et Conduite Diagnostique en Odontologie Conservatrice : Guide Complet en Chirurgie Dentaire
Mots-clés : odontologie conservatrice, diagnostic dentaire, examen clinique, cariologie, endodontie, tests de vitalité pulpaire, étudiant chirurgie dentaire
Introduction : Pourquoi le Diagnostic est le Fondement de Tout Traitement
En odontologie conservatrice, comme dans toutes les autres disciplines médicales, il est toujours nécessaire de faire précéder le traitement par l’établissement d’un diagnostic juste et précis. Ce diagnostic repose sur l’intégration des données subjectives (ce que rapporte le patient) et des données objectives (ce que le praticien observe et mesure), vérifiées par des tests cliniques et d’éventuels examens complémentaires.
Un diagnostic hâtif ou incomplet est l’une des premières causes d’échec thérapeutique en dentisterie. Un étudiant rigoureux qui maîtrise la démarche diagnostique dès ses premières années cliniques construit une pratique solide, sécurisée et durable.
Pour aller plus loin dans votre formation, le Guide clinique d’odontologie est une référence incontournable, régulièrement mise à jour.
La Démarche Diagnostique Étape par Étape
L’Accueil du Malade
Le premier contact entre le praticien et le malade a une importance primordiale dans les rapports que l’un et l’autre auront tout au long du traitement. Une atmosphère de confiance favorise la coopération du patient, améliore la qualité des informations recueillies et réduit l’anxiété — particulièrement importante chez les patients phobiques.
L’Interrogatoire
L’interrogatoire est la première étape active de la démarche diagnostique. Il structure la collecte d’informations en plusieurs volets.
L’État Civil
On recueille systématiquement :
- Nom et prénom
- Âge
- Sexe
- Date et lieu de naissance
- Profession
- Adresse
- Numéro de téléphone
Ces données ne sont pas anodines : l’âge influence l’état pulpaire (pulpe sénescente, calcifications), la profession peut révéler des habitudes parafonctionnelles (bruxisme chez les personnes stressées), et les coordonnées permettent le suivi.
Le Motif de la Consultation
En endodontie et odontologie conservatrice, on note surtout :
- Douleur (spontanée ou provoquée)
- Gêne fonctionnelle
- Désordre esthétique
- Désobturation d’un traitement antérieur
- Remise en état de la cavité buccale
- Visite périodique de contrôle
L’Histoire de la Maladie
On note avec précision :
- La localisation des symptômes
- Le début et le déroulement des symptômes
- Les circonstances d’apparition
- La périodicité des symptômes (continue, intermittente)
- La durée de chaque épisode douloureux
- L’intensité (EVA : Échelle Visuelle Analogique de 0 à 10)
- La fréquence des crises
- L’irradiation de la douleur
💡 Astuce pour l’étudiant : Une douleur spontanée, intense, pulsatile, nocturne, non calmée par les antalgiques oriente fortement vers une pulpite irréversible. Une douleur provoquée, brève, qui disparaît dès la suppression du stimulus, évoque plutôt une hypersensibilité dentinaire ou une pulpite réversible.
L’Anamnèse Médicale
L’anamnèse médicale est l’ensemble des renseignements concernant l’état de santé générale du malade, fournis par le patient lui-même ou par son entourage.
Les Antécédents Généraux
Pour mieux comprendre l’évolution de la maladie, pour mener à bien un traitement et pour porter un pronostic éclairé, il faut évaluer :
- L’état général du patient (satisfaisant ou altéré)
- Les conditions physiques et l’histoire médicale passée
- Les pathologies chroniques (diabète, immunodépression, cardiopathies)
- Les allergies connues
Les Antécédents Médicamenteux
Les médications auxquelles le patient est soumis peuvent avoir des implications importantes : les anticoagulants modifient la gestion des saignements, les bisphosphonates augmentent le risque d’ostéonécrose, certains antihypertenseurs provoquent une hyperplasie gingivale.
Les Antécédents Locaux
On s’intéresse aux traitements dentaires antérieurs, aux traumatismes, aux douleurs déjà traitées ou récidivantes, et à l’histoire parodontale du patient.
L’Examen Clinique Proprement Dit
L’Examen Exo-Buccal
L’examen exo-buccal comprend deux étapes essentielles.
Inspection : On note la symétrie faciale, l’aspect et la coloration des téguments (rougeur, tuméfaction, fistule cutanée rare mais possible).
Palpation : Elle se déroule en trois étapes systématiques :
- Palpation des muscles masticateurs : temporal et masséter (recherche de contracture, douleur à la palpation)
- Palpation des ATM (articulations temporo-mandibulaires) : clicks, crépitements
- Palpation des chaînes ganglionnaires cervicales et sous-mandibulaires : adénopathies réactionnelles à une infection dentaire
L’Examen Intermédiaire (ATM et Cinétique Mandibulaire)
- Amplitude d’ouverture buccale (normale : 40–50 mm)
- Chemin de fermeture (déviation, déflexion)
- Examen de l’occlusion :
- Statique : ligne inter-incisive, overjet (surplomb horizontal), overbite (recouvrement vertical)
- Dynamique : guidances, contacts prématurés
L’Examen Endobuccal
Examen des Tissus Mous
On observe méticuleusement :
- L’hygiène bucco-dentaire (indice de plaque)
- L’état des gencives (couleur, texture, saignement au sondage, récessions)
- L’état des muqueuses : lèvres, joues, plancher buccal, langue, palais, vestibule — à la recherche de lésions érosives, ulcérations, leucoplasies
Examen des Tissus Durs
On note systématiquement :
- La formule dentaire et l’indice CAO (Cariées, Absentes, Obturées) — indicateur épidémiologique fondamental
- Les fractures et fêlures coronaires
- Les anomalies de forme, de position et de nombre
- Les dents abrasées (attrition, abrasion, érosion) et les dents mobiles
- L’état des restaurations existantes (joint marginal, récidive de carie, fracture)
L’Examen de la Dent Causale
C’est le cœur de la consultation en odontologie conservatrice. Il associe des signes subjectifs et objectifs, ainsi qu’une batterie de tests cliniques.
Les Signes Subjectifs
On analyse les caractères de la symptomatologie :
- Douleur provoquée ou spontanée
- Facteurs déclenchants (froid, chaud, sucre, pression)
- Intensité (EVA)
- Localisation (localisée ou diffuse, irradiation)
- Durée (brève < 30 sec → réversible / prolongée > 30 sec → irréversible)
- Calmée ou non par la prise d’antalgiques
Les Signes Objectifs
On décrit ce que l’on observe cliniquement :
- Type de lésion carieuse : classe, coloration, contenu (ramolli, dur), profondeur estimée
- Signes inflammatoires : rougeur, œdème, collection purulente
- État de la gencive en regard de la dent concernée
Les Tests Cliniques
Tests de Sensibilité
Ces tests évaluent la réponse de la pulpe aux stimulations et permettent de déterminer son état vital.
- Tests thermiques (froid : dioxyde de carbone ou bâtonnet de glace ; chaud : gutta-percha chauffée) : constituent un élément déterminant de l’état pulpaire. Une réponse douloureuse prolongée au froid signe une pulpite irréversible ; l’absence de réponse évoque une nécrose.
- EPT (Electric Pulp Testing) : teste la vitalité pulpaire par stimulation électrique. Un seuil de réponse élevé ou l’absence de réponse suggère une dégénérescence pulpaire.
- Test de cavité (stimulation dentinaire directe ou test au fraisage) : réalisé sans anesthésie, il permet de confirmer la vitalité en dernier recours.
Test à la Percussion
Il renseigne sur l’état de santé du parodonte. Une percussion axiale douloureuse oriente vers une parodontite apicale ; une percussion latérale douloureuse évoque une atteinte du desmodonte.
Test à la Pression
Ce test renseigne sur la profondeur de la cavité de carie et sa proximité avec le plafond pulpaire. Il est réalisé en appliquant délicatement au fond de la cavité, avec une certaine pression, une boulette de coton tenue avec les précelles.
Test de Morsure
Permet de détecter une fêlure coronaire ou radiculaire. On demande au patient de mordre sur un bâtonnet en bois ou un coton roulé : une douleur à la décompression est très évocatrice d’une fissure.
Trans-illumination
Cette méthode consiste à appliquer une source lumineuse perpendiculairement sur la dent à examiner. La présence de fêlures ou caries est recherchée par trans-illumination. Très utile pour les fêlures invisibles à l’œil nu.
Anesthésie Sélective
Lorsque la localisation d’une douleur est incertaine (plusieurs dents suspectes), l’anesthésie sélective permet d’isoler la dent responsable par élimination successive.
Test du Cône de Gutta (Tracé Fistulaire)
En présence d’une fistule endobuccale, on insère un cône de gutta-percha dans le trajet fistuleux avant de réaliser une radiographie. Cela permet de localiser précisément l’apex en cause.
La Palpation Endobuccale
La palpation des tissus mous en regard des apex des racines dentaires par l’index permet la détection des enflures ou des tuméfactions résultant d’une pathologie pulpaire (abcès, kyste).
Test de la Mobilité Dentaire
La mobilité dentaire peut être mise en évidence :
- En faisant bouger la dent vers la face vestibulaire/linguale ou palatine
- En plaçant l’index sur la face linguale et en appliquant une force latérale à l’aide d’un instrument (miroir ou sonde)
Une mobilité de grade III avec douleur à la pression indique souvent un abcès dento-alvéolaire aigu.
Le Passage du Fil Dentaire
Le passage du fil dentaire non ciré détecte les cavitations proximales (accrochage, effilochage du fil). Pour des lésions débutantes non cavitaires, le fil n’est d’aucune utilité diagnostique.
Les Examens Complémentaires
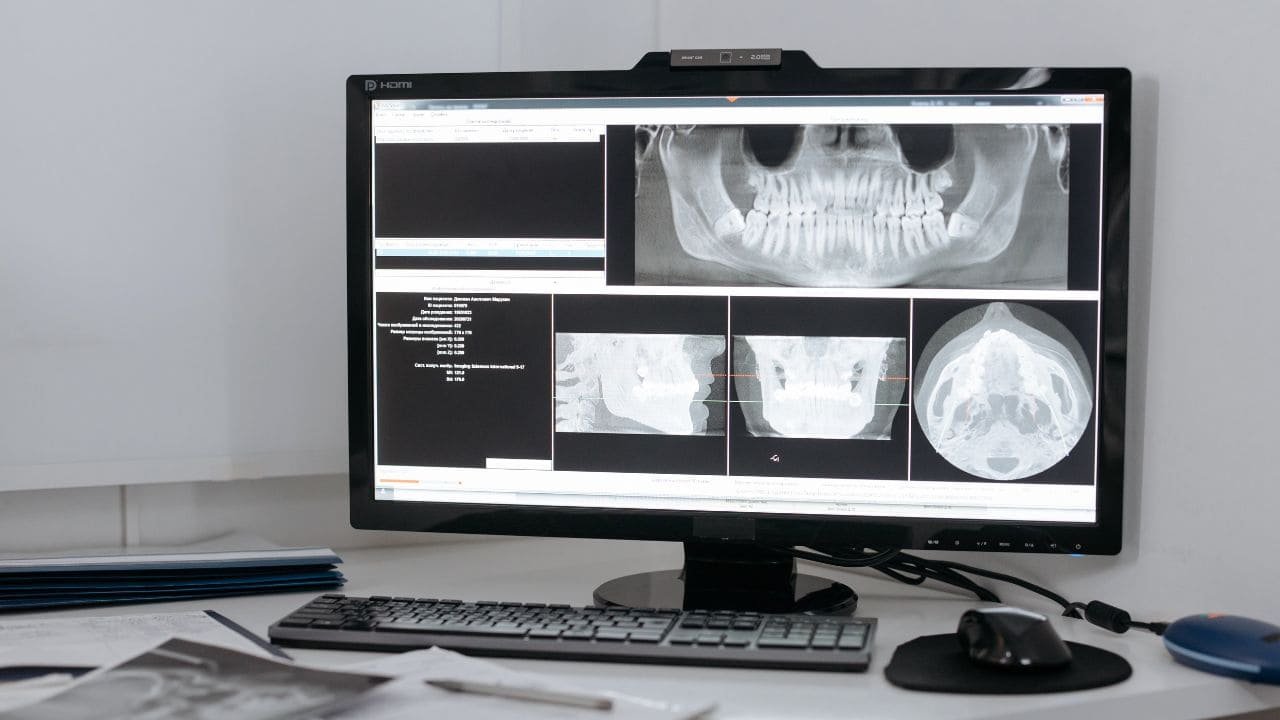
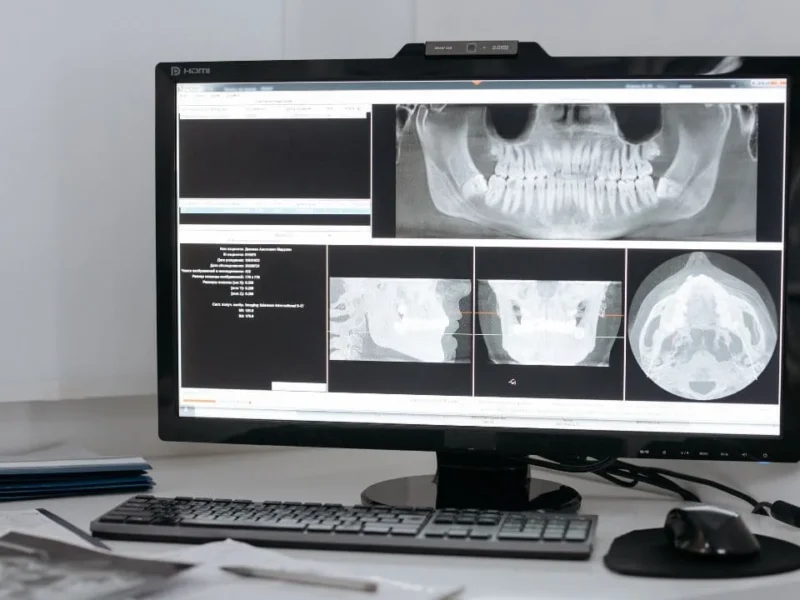
La Radiographie
Examen complémentaire de référence en odontologie, la radiographie permet d’apprécier :
- L’existence de dissolution de continuité amélaire, dentinaire ou cémentaire
- La profondeur des lésions et leurs rapports avec la pulpe
- Les restaurations iatrogènes (surplombs, sous-contours)
- Les calcifications canalaires
- Les fractures radiculaires
- Les résorptions internes ou externes
- Les réactions apicales (élargissement desmodontal, image en cocarde, raréfaction osseuse)
On distingue : la radiographie rétro-alvéolaire (cliché de référence), le bilan long cône, et le cone beam CT (CBCT) pour les cas complexes (fractures, anatomie canalaire inhabituelle).
Le Prélèvement pour Antibiogramme
Indiqué en cas d’infection sévère ou récidivante, d’immunodépression, ou d’échec d’antibiothérapie empirique. Il guide le choix de l’antibiotique le mieux adapté.
La Fluorescence Laser (DIAGNOdent)
Cette méthode est basée sur la mesure de la fluorescence induite par les dents après irradiation lumineuse afin de différencier le tissu carié du tissu sain.
Le principe de détection est basé sur le changement des propriétés physiques induites par les lésions carieuses : il y a plus d’eau dans une lésion carieuse que dans le tissu sain, ce qui modifie la réponse fluorescente.
Le DIAGNOdent émet une lumière rouge de longueur d’onde de 655 nm véhiculée par un embout angulé comprenant une fibre centrale. Des fibres additionnelles concentriques recueillent la lumière fluorescente rétrodiffusée et la quantifient.
De par sa capacité à détecter les lésions amélaires précoces, le DIAGNOdent encourage le traitement préventif plutôt que restaurateur, et permet le monitoring longitudinal des lésions carieuses pour évaluer l’efficacité des mesures préventives.
La Trans-illumination par Fibre Optique
Deux variantes existent :
FOTI (Fibre Optic Trans-Illumination) simple : L’illumination est délivrée via les fibres d’une source lumineuse halogène placée au niveau de la surface dentaire.
DIFOTI (Digital Imaging Fibre Optic Trans-Illumination) : Ce système utilise une lumière de radiation visible et non ionisante. La brillance sur l’image provient de la combinaison de la transmission élevée au niveau de l’émail (par rapport à la dentine) et des vides causés par la perte structurelle de la densité amélaire. Avantage : pas de rayonnement ionisant.
L’Examen Visuel et la Classification ICDAS
L’examen visuel implique le nettoyage et le séchage préalable des surfaces dentaires. Il reste sous la dépendance du facteur examinateur (expérience, conditions d’éclairage). Les critères utilisés sont les modifications de teinte et de texture de l’émail.
Tableau : Classification ICDAS (Criteria d’Ekstrand)
| Score | Critères cliniques |
|---|---|
| 0 | Absence ou léger changement de la translucidité de l’émail après séchage prolongé > 5 sec |
| 1 | Opacité ou décoloration difficilement visible sur surface humide, mais distinguée après séchage |
| 2 | Opacité ou décoloration nettement visible sans séchage |
| 3 | Présence d’une cavité amélaire au niveau d’un émail opaque coloré et/ou décoloration grisâtre de la dentine sous-jacente |
| 4 | Cavité au niveau d’un émail opaque ou décoloré exposant la dentine |
Les Aides Optiques en Odontologie Conservatrice
Le Microscope Opératoire
Avantages :
- Vue parfaite avec profondeur de champ optimale
- Variation possible du grossissement (x 4 à x 25)
- Amélioration significative de la qualité des traitements endodontiques (localisation des canaux, détection des fractures)
- Documentation iconographique (photos, vidéos)
Inconvénients :
- Phase d’apprentissage longue (adaptation posturale et gestuelle)
- Surface opératoire restreinte
- Coût élevé
Les Loupes Binoculaires
Avantages :
- Améliore sensiblement la vision
- Surface de travail variable
- Plus accessible financièrement
Inconvénients :
- Grossissement fixe
- Poids supplémentaire sur le crâne
- Position moins ergonomique (nuque courbée), facteur de lombalgies et cervicalgies à long terme
Le Diagnostic et le Plan de Traitement
La Démarche Diagnostique
Il convient de faire un diagnostic différentiel avant de poser un diagnostic positif. C’est un procédé au cours duquel on élimine les affections présentant une similitude clinique avec la pathologie recherchée. Par exemple, une douleur à la morsure peut évoquer une fêlure, une parodontite apicale ou une sinusite maxillaire référée.
Les Quatre Phases du Plan de Traitement
Une fois le diagnostic établi, le praticien pose l’indication thérapeutique divisée en 4 phases :
- Traitement général : si le patient présente une maladie générale interférant avec le traitement (anticoagulation, diabète mal équilibré)
- Traitement initial : motivation du patient à l’hygiène bucco-dentaire, enseignement des méthodes de brossage, détartrage
- Traitement global : orientation vers les autres disciplines si nécessaire (parodontologie, orthodontie, prothèse)
- Traitement spécifique : traitement de la dent en fonction du diagnostic posé (restauration, traitement endodontique, extraction)
Le Pronostic
Destiné à évaluer les possibilités de guérison, le pronostic tient compte de plusieurs paramètres :
- Âge, état général et motivation du patient
- Stade d’atteinte de l’organe dentaire
- Précocité de la consultation
- Qualité du traitement réalisé
Quelle Méthode Diagnostique Choisir ? Tableau Comparatif
Voici un tableau récapitulatif pour vous aider à choisir la méthode la plus adaptée selon la situation clinique.
| Critère | Examen Visuel | Test Thermique | Radiographie | DIAGNOdent | FOTI/DIFOTI |
|---|---|---|---|---|---|
| Détection caries débutantes | Moyen | Non applicable | Faible | Excellent | Bon |
| Évaluation état pulpaire | Indirect | Excellent | Partiel | Non | Non |
| Détection fractures/fêlures | Faible | Non | Moyen | Non | Excellent |
| Rayonnements ionisants | Non | Non | Oui | Non | Non |
| Coût | Nul | Faible | Modéré | Élevé | Modéré–Élevé |
| Accessibilité en cabinet | Universelle | Universelle | Universelle | Spécialisée | Spécialisée |
| Reproductibilité | Opérateur-dépendant | Bonne | Bonne | Excellente | Bonne |
| Formation requise | Minimale | Basique | Basique | Courte | Courte |
Erreurs Fréquentes à Éviter en Diagnostic d’Odontologie Conservatrice
1. Négliger l’anamnèse médicale
Pourquoi c’est problématique : Un patient sous anticoagulants qui saigne abondamment après une pulpectomie, ou un patient sous bisphosphonates qui développe une ostéonécrose après extraction — des situations évitables.
Bonne pratique : Remplir systématiquement une fiche d’anamnèse médicale avant toute intervention, et la mettre à jour à chaque consultation.
2. Se fier à un seul test de vitalité pulpaire
Pourquoi c’est problématique : Le test au froid seul peut donner un faux négatif (dent calcifiée, patient anxieux, erreur de technique) ou un faux positif. Un seul test ne suffit pas à conclure.
Bonne pratique : Croiser au minimum deux tests (thermique + percussion, ou thermique + EPT) et toujours comparer avec une dent controlatérale saine comme témoin.
3. Interpréter la radiographie sans examen clinique préalable
Pourquoi c’est problématique : Une image radiologique ne raconte pas tout. Une image apicale peut être une cicatrice ancienne, une superposition anatomique ou une vraie lésion active. Seul le croisement avec les données cliniques permet de conclure.
Bonne pratique : La radiographie est un examen complémentaire, jamais un substitut à l’examen clinique.
4. Oublier l’examen des dents adjacentes et antagonistes
Pourquoi c’est problématique : Une douleur référée ou une pathologie en miroir peuvent conduire à traiter la mauvaise dent — une faute clinique grave.
Bonne pratique : Tester systématiquement toutes les dents du secteur concerné, ainsi que les antagonistes, avant de poser le diagnostic final.
5. Ne pas évaluer la mobilité et le parodonte de la dent causale
Pourquoi c’est problématique : Un abcès parodonto-endodontique peut mimer une pathologie purement endodontique et vice versa. Le pronostic et le traitement diffèrent radicalement.
Bonne pratique : Réaliser systématiquement un sondage parodontal et noter la mobilité avant tout traitement endodontique.
6. Poser le diagnostic sans diagnostic différentiel
Pourquoi c’est problématique : La sinusite maxillaire, les névralgies trigéminales, les douleurs myofasciales ou les fractures radiculaires peuvent toutes simuler une pulpite. Un diagnostic hâtif mène à un traitement inutile ou incorrect.
Bonne pratique : Toujours dresser mentalement une liste de diagnostics différentiels et les éliminer méthodiquement avant de conclure.
Cas Cliniques Commentés
Cas Clinique 1 : La Pulpite Irréversible Méconnue
Présentation : Amira, 28 ans, étudiante, consulte pour une douleur spontanée depuis 3 jours sur le côté droit, réveillant parfois la nuit. Elle signale une hypersensibilité ancienne au froid sur cette zone, jamais traitée.
Problématique identifiée : À l’examen, la dent 46 présente une volumineuse restauration composite ancienne avec joint marginal défaillant. Le test au froid provoque une douleur intense persistant plus de 30 secondes. La percussion axiale est légèrement sensible. La radio révèle une lésion carieuse secondaire profonde à proximité pulpaire.
Prise en charge : Diagnostic de pulpite irréversible symptomatique sur 46. Le traitement endodontique est indiqué. Une information claire sur le pronostic et la nécessité d’une couronne prothétique ultérieure est donnée.
Point clé illustré : La durée de la réponse douloureuse au test thermique est LE critère décisif pour différencier pulpite réversible et irréversible. Ne jamais négliger une hypersensibilité ancienne.
Cas Clinique 2 : La Fêlure Coronaire Difficile à Diagnostiquer
Présentation : Karim, 42 ans, cadre, consulte pour une douleur fugace et intense à la morsure sur la molaire supérieure gauche depuis 2 semaines. La douleur est déclenchée spécifiquement lors de certains mouvements de mastication.
Problématique identifiée : L’examen visuel ne révèle rien d’anormal. La dent 26 est indemne de carie mais présente d’anciens sillons. La percussion standard est négative. C’est le test de morsure sur coton roulé (décompression) qui reproduit exactement la douleur. La trans-illumination révèle une fêlure mésiodistale discrète.
Prise en charge : Diagnostic de fêlure coronaire sans atteinte pulpaire. Pose d’une bague en attente pour stabiliser la fêlure et réévaluation de la vitalité pulpaire à 6 semaines avant de décider entre couronne ou traitement endodontique préventif.
Point clé illustré : Le test de morsure et la trans-illumination sont irremplaçables pour les fêlures. L’absence de lésion carieuse n’exclut pas une pathologie douloureuse.
Cas Clinique 3 : L’Erreur de Localisation par Douleur Référée
Présentation : Sofia, 55 ans, se plaint d’une douleur intense dans le secteur postérieur inférieur gauche depuis 48 heures, décrite comme pulsatile et irradiante vers la tempe. Elle désigne la dent 36 comme responsable.
Problématique identifiée : Tests de vitalité sur 36 : normaux. Percussion : négative. La dent 37, que la patiente ne suspecte pas, présente une réponse douloureuse prolongée au test froid et une légère douleur à la percussion axiale. La radio révèle une lésion carieuse profonde sur 37, avec élargissement desmodontal apical débutant.
Prise en charge : Diagnostic corrigé : pulpite irréversible sur 37 avec parodontite apicale débutante. Le traitement endodontique est réalisé sur la bonne dent, et la patiente est soulagée dès la première séance.
Point clé illustré : La douleur référée est une réalité clinique fréquente. Ne jamais traiter sans avoir testé toutes les dents du secteur, même celles que le patient ne suspecte pas.
Foire Aux Questions (FAQ)
Q1 : Quelle est la différence entre une pulpite réversible et une pulpite irréversible ? La pulpite réversible se caractérise par une douleur provoquée (froid, sucre) brève, disparaissant dès la suppression du stimulus, sans douleur spontanée. La pulpe peut guérir si la cause (carie) est éliminée. La pulpite irréversible présente une douleur spontanée, souvent nocturne, prolongée (> 30 secondes après stimulus froid), parfois pulsatile. Elle impose un traitement endodontique, car la pulpe ne peut plus se régénérer.
Q2 : Le test électrique (EPT) est-il plus fiable que le test au froid pour évaluer la vitalité pulpaire ? Les deux tests ont des limites. L’EPT teste la conductivité des fibres nerveuses, pas la vascularisation — une dent nécrosée partielle peut encore répondre. Le test au froid évalue mieux la réponse fonctionnelle globale de la pulpe. En pratique, croiser les deux tests avec une dent témoin controlatérale reste la meilleure approche. Aucun test seul n’est infaillible.
Q3 : À partir de quel score ICDAS doit-on envisager une restauration ? Les scores 0 et 1 relèvent exclusivement de la prévention (fluoration, scellements, contrôle de l’alimentation). À partir du score 2, des mesures préventives renforcées sont indiquées avec surveillance rapprochée. Les scores 3 et 4 nécessitent généralement une intervention restauratrice car une cavitation est présente.
Q4 : Comment différencier une lésion d’origine endodontique d’une lésion d’origine parodontale à la radio ? La lésion endodontique est centrée sur l’apex et tend à être arrondie, avec des bords nets. La lésion parodontale suit le contour de la crête osseuse et est souvent angulaire. En cas de doute (lésion endo-paro combinée), le sondage parodontal, la vitalité pulpaire et la reconstruction 3D en CBCT permettent de trancher.
Q5 : Le DIAGNOdent peut-il remplacer la radiographie pour détecter les caries ? Non. Le DIAGNOdent est excellent pour détecter les caries occlusales débutantes et le suivi longitudinal, mais il ne visualise pas la profondeur, les rapports avec la pulpe, ni les caries proximales. La radiographie (rétro-alvéolaire, bitewing) reste indispensable pour les caries interproximales et l’évaluation périapicale.
Q6 : Pourquoi tester la dent controlatérale lors des tests de sensibilité ? La dent controlatérale sert de témoin physiologique individuel. Chaque patient a un seuil de réponse différent. Comparer la dent suspecte à la même dent du côté opposé (supposée saine) permet de normer la réponse et d’éviter les faux positifs chez les patients anxieux ou les faux négatifs chez les patients hyposensibles.
Q7 : Faut-il toujours faire une radiographie avant un traitement endodontique ? Oui, systématiquement. La radiographie préopératoire est indispensable pour évaluer le nombre de racines et canaux, la courbure, la longueur estimée, les calcifications, les résorptions et les rapports anatomiques (sinus, nerf alvéolaire inférieur). Elle constitue également une référence médico-légale.
Q8 : L’anesthésie sélective est-elle dangereuse pour localiser une douleur ? Non, si elle est réalisée correctement. C’est une technique fiable et sûre pour localiser une douleur diffuse dans un quadrant. On commence par bloquer les nerfs les plus distants (bloc tronculaire pour la mandibule) puis on affine. Une réduction de la douleur après anesthésie confirme que la dent causale est dans le territoire anesthésié.
Conclusion : L’Examen Clinique, Fondement Indispensable
L’examen clinique est une étape fondamentale et irremplaçable dans la prise en charge du patient en odontologie conservatrice. Il faut lui consacrer le temps nécessaire, sans précipitation, pour établir un diagnostic précis qui conditionne la qualité et le succès de l’approche thérapeutique.
Pour les étudiants, maîtriser cette démarche dès les premiers stages cliniques, c’est construire le socle d’une pratique rigoureuse, éthique et efficace. La répétition méthodique de chaque étape — de l’accueil du patient jusqu’aux examens complémentaires — transforme progressivement le protocole en réflexe clinique.
Pour approfondir votre formation, les Annales corrigées de l’internat en odontologie 2022–2024 sont une excellente ressource pour préparer les examens et consolider vos connaissances cliniques, ainsi que le Référentiel internat en parodontologie pour les aspects parodontaux du diagnostic.
Entraînez-vous également sur ResiDentaire™, la plateforme de QCM dédiée aux étudiants en médecine dentaire.
Bibliographie
- Hennequin M, Lasfargues JJ. La démarche diagnostique en cariologie. Réalités Cliniques (1999) ; 10 : 515–539.
- Lasfargues JP, Kaleka R, Louis JJ. Le concept SISTA, un nouveau guide thérapeutique en cariologie. Réalités Cliniques (2000) ; 11 : 103–122.
- Lussi A. Comparison of different methods for the diagnosis of fissure caries without cavitation. Caries Res (1993) ; 27 : 409–416.
- Mount GJ, Hum WR. A revised classification of carious lesions by site and size. Quintessence Int (1997) ; 28 : 301–303.
- Mount GJ, Tyas MJ, Duke ES, Lasfargues JJ, Kaleka R, Hume WR. A proposal for a new classification of lesions of exposed tooth surfaces. Int Dent J (2006) ; 56 : 82–91.
- Pitts NB. Diagnostic methods for caries: what is appropriate, when? J Dent (1991) ; 19 : 377–382.
- Vaarkamp J, Tenbosch J, Verdonschot EH, Bronkhorst M. The real performance of bitewing radiography and fiberoptic transillumination in approximal caries diagnosis. J Dent Res (2000) ; 79 : 1747–1751.
- Verdonschot EH et al. Performance of some diagnostic systems in examinations for small carious lesions. Caries Res (1992) ; 26 : 59–64.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.
Leave a Reply