MOBILITÉ DENTAIRE ET CONTENTION / Parodontologie
MOBILITÉ DENTAIRE ET CONTENTION / Parodontologie
INTRODUCTION
La mobilité dentaire représente un motif de consultation très fréquent (peur de la perte des dents, secteur touché engagé dans l’esthétique du visage et du sourire) ; elle est un indicateur de l’état fonctionnel du parodonte.
Elle est liée à une diminution du support parodontal consécutive aux maladies parodontales, elle est variable d’un individu à l’autre et peut s’accroître à la suite :
- d’un traumatisme direct de la dent,
- d’une inflammation périapicale,
- d’une surcharge occlusale,
- et d’une inflammation parodontale.
Avant d’envisager une thérapeutique symptomatique de la mobilité (cette thérapeutique étant la contention des dents mobiles), il est primordial d’avoir une approche parodontale ou occlusale. L’indication de solidariser les dents pour les stabiliser ne doit être posée que lorsque ces deux approches ont été effectuées. Les contentions améliorent également le confort du patient, la fonction masticatoire et l’esthétique. Face à une hyper-mobilité dentaire et une migration dentaire secondaire, il faut poser un diagnostic précis et analyser les facteurs étiologiques : présence d’une maladie parodontale inflammatoire d’origine infectieuse, déséquilibre d’ordre occluso-fonctionnel.
Le traitement de la mobilité dentaire persistante et gênante, suite à une parodontolyse stabilisée, consiste en la confection d’une attelle de contention.
MOBILITÉ DENTAIRE
1. DÉFINITION DE LA MOBILITÉ DENTAIRE
La mobilité est le plus souvent définie comme une augmentation de l’amplitude du déplacement de la couronne dentaire sous l’effet d’une force définie. En fait, la mobilité dentaire est le résultat de la diminution de la hauteur du tissu de soutien et/ou de l’augmentation de la largeur de l’espace desmodontal. La diminution de hauteur de l’os de soutien a pour conséquence d’augmenter l’action des forces de mastication.
2. DIFFÉRENTS TYPES DE MOBILITÉ DENTAIRE
On distingue deux types de mobilité dentaire :
- La mobilité dentaire physiologique : elle est le résultat d’une force horizontale exercée sur une dent entourée d’un parodonte sain ou assaini. On peut la considérer comme étant la normalité. C’est la capacité que possède la dent à répondre par un mouvement, à des sollicitations endo ou exo buccales.
On distingue deux types de mobilités physiologiques :- Une mobilité spontanée qui existe en l’absence de toute force appliquée sur la dent ; la dent bouge dans son alvéole en l’absence de toute sollicitation.
- Une mobilité provoquée est observée en présence de sollicitations physiologiques sur la dent. Elle peut être axiale ou transversale.
- La mobilité axiale correspond à l’enfoncement de la dent dans son alvéole en réponse à des forces s’exerçant selon le grand axe de la dent.
- La mobilité transversale est due aux mouvements de version de la dent engendrés par des forces s’exerçant tangentiellement au grand axe de la dent.
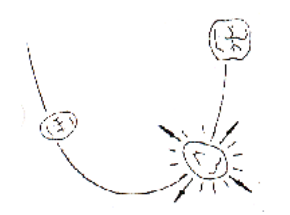
- La mobilité dentaire pathologique : elle est consécutive aux lésions des structures parodontales. Son augmentation est due à des modifications quantitatives et qualitatives des tissus de soutien de la dent. Cependant, on différencie une mobilité dentaire simplement augmentée, qui est stable, adaptative, d’une mobilité progressive qui est instable et pathologique.
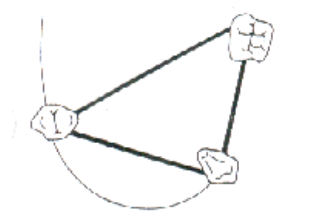
3. ÉTIOLOGIES DE LA MOBILITÉ DENTAIRE
L’étiologie locale peut avoir diverses origines : inflammatoire, traumatique ou mécanique.
- L’origine inflammatoire est associée soit à une lésion pulpaire, soit à une lésion parodontale. La propagation de l’inflammation de la gencive dans le desmodonte provoque des transformations dégénératives qui augmentent la mobilité. Cette dernière est aussi augmentée temporairement pendant une courte période qui suit la chirurgie parodontale. De même, une inflammation pulpaire aseptique ou non, peut aussi se propager dans l’espace desmodontal et entraîner une augmentation de la mobilité de la dent incriminée. Dans ces cas, le traitement de l’inflammation parodontale ou endodontique suffit à rétablir des conditions physiologiques.
- Les causes traumatiques sont soit accidentelles (un choc), soit occlusales. L’origine occlusale est représentée par le traumatisme occlusal en rapport avec une parafonction (tic, bruxisme) ou une dysfonction (prématurité, interférence). Ces contacts anormaux constituent une conséquence fréquente des parodontites suite à l’apparition des malpositions secondaires. La surcharge occlusale est le plus souvent associée à l’augmentation de l’espace desmodontal (visible sur les clichés radiographiques) à l’origine d’une mobilité, mais qui n’est pas progressive lorsque le desmodonte est histologiquement normal.
- L’origine mécanique est représentée par un rapport couronne clinique/racine clinique défaillant, ce qui augmente l’amplitude de déplacement. L’apparition de cette mobilité anormale est liée à la longueur et à la forme des racines, et aussi au caractère uni ou pluriradiculaire de la dent. Cette mobilité, contrairement à la mobilité d’origine inflammatoire ou occlusale, est non réversible, car elle est liée à la perte osseuse.
- L’association de deux étiologies : surcharges occlusales et une perte osseuse au niveau de dents.
- L’association des trois étiologies : cette situation est représentée par une parodontite destructrice en présence de surcharges occlusales. L’espace desmodontal est élargi, des lésions osseuses angulaires deviennent visibles à la radiographie et les dents deviennent très mobiles.
La mobilité doit toujours être rattachée à son étiologie. Pour cela, des examens parodontaux, occlusaux, radiographiques, accompagnés d’un test de vitalité pulpaire sont indispensables face à une mobilité dentaire.
4. ÉVALUATION DE LA MOBILITÉ DENTAIRE
La mobilité d’une dent est évaluée par rapport à l’ampleur de son déplacement. La mobilité dentaire est un des symptômes essentiels de la maladie parodontale, sa mesure doit donc être la plus précise possible. Cette dernière participe avec d’autres indices parodontaux à l’élaboration d’un diagnostic, mais également à un suivi parodontal pendant la période de maintenance.
Approche clinique de la mobilité dentaire :
- Test de mobilisation (technique de Miller) : placer 2 manches d’instruments en V et en L et pousser alternativement sur l’un et l’autre, l’amplitude de la dent peut être mesurée, vérifier ensuite si cette dent est mobile à cause d’un trauma occlusal en faisant le test du fremitus.
- Test de palpation (fremitus) : il correspond au petit déplacement de la dent qui ne serait pas parfaitement « calée » par ses contacts occlusaux. Pour le percevoir, on réalise une « palpation dentaire » décrite par Dawson en 1976 : on place un doigt face vestibulaire et on demande au patient de claquer les dents en OIM, et ce pour plusieurs fois. Ce test est surtout utilisé pour les dents antérieures. Les mobilités dentaires sont dues à des interférences ou à des prématurités.
- Image radiographique : quand il y a une mobilité, on observe un élargissement de l’espace desmodontal ; c’est ce que l’on observe en particulier sur des radios rétro alvéolaires au niveau des dents subissant un traitement orthodontique.
5. DIFFÉRENTS INDICES DE MOBILITÉ DENTAIRE
Les indices de mobilité ne sont que rarement utilisés en recherche, car ils ne sont pas spécifiques de la maladie parodontale et sont d’une grande subjectivité en dehors de la mobilité axiale. Ils sont donc plus des facteurs de diagnostic, car une mobilité dentaire doit attirer l’œil du clinicien, que des facteurs de pronostic en termes de survie dentaire. La mobilité dentaire est essentiellement un indice clinique.
L’évaluation de la mobilité dentaire fait appel à un ensemble de moyens de mesure connus. Ainsi, on peut réaliser une évaluation subjective, arbitraire de la mobilité dentaire, en pratique courante. On utilise des indices de mobilité dont le plus couramment utilisé est l’indice de Mühlemann (1954) qui permet de différencier mobilité physiologique et mobilité dite pathologique.
Indice de Mühlemann (1954) :
L’intérêt de cet indice réside dans sa simplicité et dans sa facilité d’utilisation.
- Indice 0 : ankylose
- Indice 1 : mobilité physiologique perceptible entre deux doigts
- Indice 2 : mobilité transversale visible à l’œil nu
- Indice 3 : mobilité transversale > à 1 mm
- Indice 4 : mobilité axiale
Indice de Nyman (1975) :
- Degré 0 : mobilité physiologique
- Degré 1 : mobilité horizontale 0,2 – 1 mm
- Degré 2 : mobilité horizontale de 1 – 2 mm
- Degré 3 : mobilité horizontale de 2 mm et mobilité verticale
Indice de l’ARPA international :
- Degré I : mobilité physiologique transversale, perceptible au doigt
- Degré II : mobilité transversale, visible à l’œil nu et < à 1 mm
- Degré III : mobilité transversale, visible à l’œil nu et > 1 mm
- Degré IV : mobilité axiale
Mesure objective de la mobilité dentaire :
Elle fournit des mesures beaucoup plus précises et elle utilise des appareils de mesure comme les premiers appareils de périodontométrie, les gauges mécaniques, les gauges pneumatiques, les enregistreurs électroniques et plusieurs autres appareils de mesure.
Le périotest : est constitué de 2 parties : un coffret et une pièce à main qui sont reliés entre eux par un cordon souple.
6. DIAGNOSTIC DIFFÉRENTIEL
L’augmentation de la mobilité dentaire peut avoir diverses origines. Il est donc important, pour le praticien, de rechercher l’existence de la ou des causes éventuelles de mobilités dentaires. Les différents examens qui peuvent être pratiqués avant la réalisation du plan de traitement doivent permettre d’établir le diagnostic différentiel.
L’anamnèse locale et générale, l’examen clinique des dents, du parodonte superficiel et profond, l’examen occlusal et les examens radiographiques peuvent apporter les éléments nécessaires.
Examen des dents :
Le praticien doit s’attacher à vérifier l’intégrité coronaire, la présence de facettes d’usure non fonctionnelles, de micro fractures ou de fêlures qui peuvent être mises en relation avec un traumatisme. La vitalité pulpaire doit être vérifiée, ainsi que la présence d’atteintes carieuses. La qualité des restaurations, les fractures d’amalgames ou de prismes d’émail, la morphologie des prothèses fixées, la stabilité des prothèses adjointes sont autant de paramètres à relever.
Examen occlusal :
Consiste à rechercher tous les signes de traumatisme occlusal, quels qu’ils soient. Contacts prématurés, interférences travaillantes ou non travaillantes, surcharges occlusales, parafonctions doivent être mis en évidence et reliés aux mobilités dentaires. Dans tous les cas, l’analyse occlusale doit être faite.
Examen du parodonte superficiel :
Tout signe d’inflammation doit être noté ainsi que le rapport plaque/tartre/inflammation. Les récessions, signes d’une perte d’attache ou en rapport avec une malposition, doivent être prises en compte. Cet examen du parodonte superficiel doit être répété au cours des phases thérapeutiques afin de juger de l’évolution de la mobilité en fonction de la régression de l’inflammation.
Examen du parodonte profond :
Les poches parodontales sont souvent directement liées à la mobilité dentaire. La modification par perte de support osseux, du rapport couronne/racine, prend une importance considérable. Ces conditions peuvent être considérées comme les seules responsables d’une mobilité irréversible.
Examen radiographique :
Outre l’appréciation de la lyse de l’os alvéolaire et l’état des corticales (lamina dura) qui signent la présence d’une parodontite, plusieurs paramètres doivent être pris en compte. L’élargissement de l’espace desmodontal peut souvent être associé à la mobilité dentaire réversible. Fêlures et fractures doivent être recherchées ainsi que tous les signes d’infection périapicale (kyste, granulome).
CONTENTION
La contention a pour objectif de limiter la mobilité des dents lorsqu’elle n’est plus physiologique, d’assurer une répartition harmonieuse des forces occlusales, de prévenir les migrations secondaires et d’éviter l’expulsion des dents sévèrement atteintes. Une contention est « un dispositif destiné à immobiliser et à stabiliser des dents mobiles » (American Academy of Periodontology, 2001).
Une fois toutes les mobilités réversibles traitées, le praticien pourra s’atteler à l’évaluation des mobilités résiduelles non réversibles qui peuvent représenter une gêne fonctionnelle ou un facteur de risque pour les restaurations.
En présence d’une atteinte parodontale sévère, la mobilité peut subsister après traitement de l’inflammation et constituer un handicap fonctionnel. Dans ce contexte, solidariser les dents entre elles est la thérapeutique complémentaire de choix, pour maintenir les dents sur l’arcade, améliorer les conditions biomécaniques et prévenir les migrations secondaires liées aux récidives. Le traitement des parodontites sévères doit s’intégrer dans un traitement global et le succès thérapeutique fait appel à un ensemble de disciplines dont l’orthodontie.
1. PRINCIPE DE LA CONTENTION
Le principe de la contention est de solidariser les dents mobiles entre elles et, ensuite, de les relier à des dents plus solidement ancrées dans l’arcade. Dans tous les cas de contention, l’exercice du contrôle de plaque par le patient doit être toujours possible ; les espaces interdentaires resteront dès lors bien dégagés.
2. CRITÈRES DE CHOIX DU TYPE DE CONTENTION
Le choix d’une technique de contention doit se faire après un examen clinique minutieux.
2.1. Mobilité résiduelle des dents après traitement parodontal
Les mobilités résiduelles en fin de traitement parodontal sont souvent variables d’une dent à l’autre. Ce différentiel peut entraîner des décollements précoces des attelles. Afin d’éviter les échecs sur les dents les plus mobiles, l’ancrage doit y être plus important.
2.2. Rapport interarcade
L’analyse occlusale doit mettre en évidence les situations défavorables ou à risque. Les classes II division 2 constituent un facteur de risque important pour les attelles maxillaires. Au contraire, l’absence de guide antérieur dans les cas de béance, de classe II division 1 ou de classe III est favorable aux attelles collées sans préparation.
2.3. Valeur intrinsèque des dents
Il est important de prendre en compte la morphologie coronaire et le délabrement dentaire. Les dents petites, avec un émail de mauvaise qualité ou présentant des reconstitutions composites, sont autant d’éléments défavorables pour les attelles de contention directes.
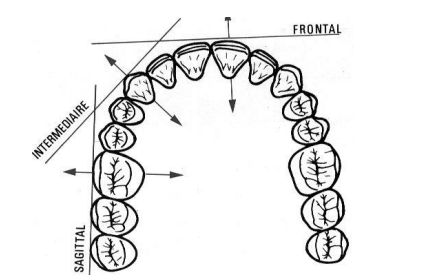
2.4. Choix du nombre de dents à inclure dans l’attelle et des dents à remplacer
Les dents doivent être stabilisées dans 3 plans (principes de Roy). Incorporer des dents avec un meilleur soutien parodontal permet de mieux répondre aux sollicitations occlusales.
2.5. Exigence esthétique
Les dents translucides et les diastèmes importants peuvent poser des problèmes esthétiques au niveau du maxillaire antérieur. Les meilleurs résultats sont obtenus grâce aux attelles composites.
2.6. Technique
Les attelles peuvent être réalisées :
- Au fauteuil (technique directe) : permet de réaliser de manière extemporanée le dispositif de contention.
- Ou au laboratoire (technique indirecte) : les attelles indirectes sont des systèmes de contention qualifiés de « permanents » qui nécessitent presque toujours des préparations dentaires qui soulignent leur caractère irréversible.
2.7. Paramètres à prendre en compte lors du choix du type d’attelle de contention
Caractéristiques dentaires et parodontales :
- État du parodonte
- Nombre de dents à inclure
- Mobilités résiduelles
- Morphologies coronaires
- État des dents support
- Occlusion
Caractéristiques du patient :
- Esthétique
- Coût
- Durée du traitement
3. CONDUITE À TENIR
Il sera mis en jeu une thérapeutique étiologique éventuellement associée à une thérapeutique symptomatique immédiate ou différée. Cela découle d’une démarche globale qui, sur le plan parodontal, consiste :
- en un bilan parodontal qui permet de poser un diagnostic,
- de ce bilan parodontal découle un pronostic,
- alors sera mise en jeu une thérapeutique parodontale anti-infectieuse adaptée.
La conduite à tenir devant une mobilité dentaire est liée à son étiologie :
- Mobilité due à un élargissement desmodontal d’origine inflammatoire : le traitement de l’inflammation parodontale ou endodontique suffit à rétablir des conditions physiologiques.
- Élargissement d’origine occlusale : l’équilibration occlusale est une thérapeutique qui lutte contre une mobilité dentaire accrue des dents. L’élimination des surcharges occlusales par traitement orthodontique ou par coronoplastie rétablissant une fonction normale doit permettre de retrouver la stabilité des organes dentaires. Cela s’explique par le fait que la surcharge occlusale entraîne une déminéralisation de l’os alvéolaire, et la disparition des forces traumatiques suffit à obtenir une reminéralisation de l’os.
- Origine mécanique : si la mobilité est observée dans le cas de parodonte réduit sain ou assaini et qu’elle n’est pas progressive, dans ce cas elle est irréversible et d’un pronostic favorable même si elle est accrue. Cependant, cette mobilité considérée comme physiologique peut représenter une gêne fonctionnelle pour le patient. Dans ce cas, la mobilité doit être stabilisée par une thérapeutique symptomatique et préventive : la contention.
- Mobilité due à l’association d’un élargissement desmodontal et d’une perte osseuse : traitement fonctionnel. On commence par l’ajustement occlusal et on observe une attente suffisante (parfois plusieurs semaines) avant de faire une contention définitive. Dans l’intervalle et en cas de doute, on peut réaliser une contention temporaire.
- Mobilité liée à la fois à une origine inflammatoire, occlusale et mécanique (progressive) : il faut toujours commencer par les mobilités réversibles (inflammatoire et occlusale), avant d’évaluer les mobilités résiduelles non réversibles (liées à la perte du support osseux).
La séquence thérapeutique à suivre est :
- Élimination de l’inflammation parodontale et la réalisation ou la reprise des traitements endodontiques sur les dents le nécessitant. Chaque aspect du traitement parodontal non chirurgical initial (contrôle de plaque individuel, instrumentation des surfaces dentaires, médications) permet une réduction de l’inflammation, et peut de ce fait favoriser un repositionnement des dents avec une relation d’occlusion moins sollicitante et une réduction des mobilités. Les indications de traitement fonctionnel peuvent ainsi être différées ou même annulées.
- Équilibration occlusale et modification ou réhabilitation des prothèses déjà en place. La place de la correction occlusale dans la séquence thérapeutique est fonction du degré de la mobilité et de la nature des contacts occlusaux. Ainsi, les interférences occlusales importantes, associées à une mobilité sévère, peuvent être ajustées durant la préparation parodontale initiale. Dans d’autres circonstances, l’ajustement occlusal doit être différé après contrôle de l’inflammation liée à la plaque.
- Réévaluation de la mobilité peut être retardée de 6 à 12 mois après le traitement de la lésion parodontale (délai nécessaire pour la cicatrisation complète du système d’attache).
- La persistance d’une mobilité représentant une gêne fonctionnelle ou un facteur de risque pour les restaurations impose de recourir à une contention dans le respect des principes biologiques. L’utilisation de prothèses de contention étendues peut être préconisée. Le but de cette contention est de contrôler les mobilités et de résister aux forces de mastication. Ce type de contention exige une parfaite équilibration occlusale, une grande coopération d’un patient et un suivi professionnel régulier.
4. MOBILITÉ DENTAIRE ET TRAITEMENT D’URGENCE
La seule situation où la mobilité d’une dent nécessite un traitement d’urgence, qui est un traitement purement symptomatique, concernera une alvéolyse profonde impliquant une mobilisation ou un risque d’expulsion lors d’un mouvement fonctionnel ou para-fonctionnel. Ce traitement comportera une contention temporaire utile sur le plan psychologique, afin de différer la décision d’avulsion et la proposition d’un plan de traitement adéquat avant l’extraction dentaire.
5. CONTENTION
Objectifs :
- Maintien de la position dentaire
- Répartition et redistribution des contraintes
- Repos des tissus parodontaux
- Stabilisation des rapports occlusaux
- Amélioration du confort, de l’esthétique et de l’hygiène
Le principe de l’attelle de contention réside en la solidarisation des dents tout en permettant au patient la pratique du contrôle de plaque interdentaire.
- Contention provisoire : utilisée dans le but de soulager immédiatement le patient. Elle réduit la mobilité pathologique et maintient les dents dans une position la plus fonctionnelle possible. Sa durée est estimée comme pouvant aller de quelques semaines à plusieurs mois.
- Contention semi-permanente : ce type fait appel à des préparations cavitaires afin d’assurer un meilleur ancrage. Cependant, les résines composites mises en œuvre peuvent se dégrader dans le temps d’où « contention semi-permanente ». Elles sont conçues pour durer de plusieurs mois à quelques années.
- Contention permanente : plus solide, en métal ou en composite renforcé par des fibres de verre, indiquée en fin de traitement parodontal ou orthodontique, plus particulièrement lorsque les mobilités devenues pathologiques ne sont plus réversibles.
5.1. Principes mécaniques
- Principe de Roy (1923, cité par Held et Chaput, 1959) : les dents présentent un axe préférentiel de mobilité :
- Pour les incisives : c’est le plan sagittal.
- Pour les molaires et prémolaires : c’est le plan frontal.
- Pour les canines : le plan bissecteur des plans précédents.
Pour qu’un système de contention soit efficace, il faut inclure idéalement trois secteurs de façon à ce que les axes de mobilité se contrecarrent.
- Principe de la dent terminale (Hirsch et Barrelle, 1970) : dans un système de contention, les dents les plus exposées aux forces exogènes sont les dents terminales. Il convient donc de vérifier que ces dents terminales possèdent une stabilité suffisante.
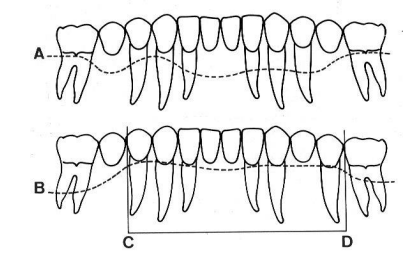
5.2. Principes biologiques
- Entrave minimale au contrôle de plaque.
- Respect du parodonte.
- Respect de la fonction.
- Confort du patient.
5.3. Indications / Contre-indications
Mis à part quelques situations « aiguës » (luxation dentaire, trauma occlusal ou mobilité remettant en cause la conservation immédiate de la dent), l’indication de contention doit s’intégrer dans une prise en charge globale du patient. Le patient doit être informé de l’aspect plurifactoriel de son problème afin de pouvoir agir sur certains facteurs comportementaux aggravants (tabagisme, bruxisme et stress, modes de respiration, de phonation et de déglutition, habitudes vicieuses…).
Indications :
- Stabiliser une ou plusieurs dents très mobiles.
- Favoriser la mise en œuvre d’une thérapeutique initiale parodontale.
- Améliorer la cicatrisation des thérapeutiques chirurgicales.
- Obtenir un confort de mastication.
- Remplacer une dent manquante à + ou – long terme lorsqu’il existe des impératifs économiques ou un pronostic très réservé.
- Stabiliser un traitement orthodontique en prévenant les récidives de migration.
Contre-indications :
- Manque d’hygiène et non-coopération du patient.
- Prédisposition à la carie ou mauvaise qualité de l’émail.
- Dents délabrées ou présentant des obturations ne pouvant être incluses dans la préparation.
- Rapport occluso-articulaire défavorable au niveau du secteur antéro-supérieur.
- Problème esthétique en présence de diastèmes importants.
5.4. Attelles de contention
Les contentions, longtemps réalisées par des dispositifs amovibles, ont évolué vers des dispositifs fixes. Ces dispositifs ont vu le jour, grâce à l’avènement des collages : collage dento-dentaire qui consiste dans la réalisation de points de contact en résine composite avec ou sans préparations cavitaires. L’utilisation de renforts a amélioré la longévité de ces réalisations : matériaux utilisés sont : fils métalliques, des grilles en métal ou en nylon ou des fibres synthétiques et plus récemment des fibres polyéthylène (téréphtalate : Biosplint).
Il existe deux techniques de contention :
- Contention réalisée en technique directe : les attelles en composite ont été mises au point pour préserver les structures dentaires. Afin de prévenir les fractures, fréquentes au niveau de la connexion entre les dents solidarisées, différents systèmes ont été imaginés et réalisés ces dernières années (renforts à l’aide de nylon, soie, fibres de polyaramide, fils métalliques). Les renforts métalliques sont utilisés sous plusieurs formes : fil plié en forme de U (attelle d’Abjean), fil torsadé (attelle Céria-Cérosi et grille d’Ellman). Cependant, le manque de flexibilité, l’absence de liaison chimique avec le composite et l’aspect esthétique moindre de ces attelles, ont conduit au développement de renforts à base de fibres (de verre, de polyéthylène ou de Kevlar).
- Contention réalisée en technique indirecte : les attelles coulées collées sont des structures métalliques qui englobent les faces dentaires palatines ou linguales. Leur rétention est assurée par des préparations dentaires de type rainures et puits dentinaires. La réalisation de l’attelle se fait au laboratoire, ce qui permet d’en augmenter les propriétés mécaniques et la longévité.
5.4.1. Attelles réalisées en urgence
Il s’agit de ligatures en fil d’acier inoxydable d’orthodontie (0,3 mm) grossièrement masquées et maintenues à distance du parodonte par des plots de composite.
- Détartrage des dents au moyen d’un appareil à ultra-sons.
- Ligature des dents mobiles en huit ou en échelle.
- Mordançage de l’émail dentaire et collage d’un plot de composite en vestibulaire de chaque dent concernée par l’attelle.
5.4.2. Attelles réalisées seulement au moyen de résine ou de composite
C’est un système de contention fort aléatoire, réservé à des périodes de très courte durée. Elle permet d’améliorer le confort du patient, dans l’attente d’une solution de contention plus fiable, apportée dans un second temps. Elle peut s’avérer utile en urgence, immédiatement avant une intervention de chirurgie parodontale, lors de réparation transitoire d’attelle fracturée ou entre les séances de laboratoire.
5.4.3. Attelles semi-définitives (fil ou tige d’acier masqué par du composite)
C’est un dispositif métallique qui assure la rigidité de l’attelle. Elles sont réservées aux incisives et canines inférieures.
Les attelles « en huit » et en « échelle »
Ligatures en fil d’acier (0,3 mm) le plus souvent au niveau des incisives inférieures.
- Ligatures en « huit » : on entoure d’un simple cerclage le pilier qui se situe à l’une des extrémités de la série de dents à consolider. Le chef lingual vient en position vestibulaire et le chef vestibulaire en position linguale. Les deux chefs s’entrecroisent dans la zone interproximale. En continuant de la sorte, les deux chefs atteignent le pilier de l’autre extrémité où l’on effectue un simple cerclage suivi d’une torsade. Le toron est placé en lingual, enfoui dans un espace interdentaire.
- Ligatures en « échelle » : le fil est enroulé autour de la dent à l’extrémité de la série à solidariser. Les deux chefs sont placés en V et en L, amenés à l’autre extrémité du groupe de dents mobiles, enroulés autour de la dernière dent et réunis au moyen d’un toron. Des petits morceaux de fil de 3 cm sont pliés en U. À chaque espace interdentaire, ces fils pliés sont enfilés de part et d’autre de la 1ère ligature, les deux bras du U réunis en V au moyen d’un toron. Après avoir réalisé tous les « échelons », on serre le toron L qui réunit les chefs V et L.
- Mordançage de l’émail, application et polymérisation de l’agent de liaison.
- Une couche de masque en composite est ensuite foulée sur le fil en vestibulaire.
- Finition et polissage.
Ligature de Berliner (point de machine à coudre)
Après l’ancrage postérieur classique, le chef lingual reste L et le chef V, passant dans l’espace interdentaire, vient s’enrouler autour du précédent dans cet espace, revient en position V et de proche en proche, atteint la dent pilier opposée.
Rainures linguales ou occlusales
Le but est de remédier à la mobilité des incisives supérieures et des dents postérieures en y plaçant un gros fil d’orthodontie, en acier (1,2 mm) (taille d’un sillon profond de plus ou moins 2 mm dans la face linguale des incisives et des canines ou dans la face occlusale des prémolaires et molaires). Obturation du sillon au moyen du composite.
Indications : dents fort délabrées, groupe incisivo-canin supérieur, prémolaires et molaires.
La grille enrobée (métallique ou autre : fibres de verre)
Elle est découpée et préalablement ajustée en bouche ou sur un modèle préparé à l’avance. Elle est ensuite englobée dans un composite appliqué sur les surfaces dentaires préparées. Attelle de type provisoire (décollements fréquents, épaisseur de l’ensemble gênant).
Contention par ruban téréphtalate
Elle est provisoire et elle utilise des fibres de polyéthylène (ex. Biosplint) en collage extra-coronaire à la mandibule.
5.4.4. Attelles de contention collées
Elles s’indiquent dans les cas de dents intactes ou peu atteintes, nécessitant une contention esthétique et efficace à long terme. La préparation de dents piliers de l’attelle se réalise en prévoyant les contraintes qu’elles vont subir de manière à pouvoir s’y opposer. Après réalisation de l’attelle au laboratoire, elle est placée et collée en bouche.
5.4.5. Contentions prothétiques
Si une contention pour motif parodontal doit concilier les impératifs de longévité et d’esthétique :
- Soit une contention par attelle métallique collée, elle n’est applicable que pour des dents intactes ou peu restaurées. Si un édentement se surajoute à la mobilité, un bridge attelle collé permet de remplacer la ou les dents absentes tout en assurant la contention des dents mobiles. Dans le secteur mandibulaire et afin de préserver l’esthétique des incisives et canines et aussi dans un but d’économie tissulaire, les attelles bridges collés métalliques trouvent toutes leurs indications dans ces situations cliniques.
- Soit une contention par couronnes solidarisées (dents trop endommagées).
CONCLUSION
La maladie parodontale, s’accompagnant d’un retrait osseux, entraîne une mobilité dentaire dans le sens vestibulo-lingual, suivi d’une mobilité verticale en cas de lyse avancée. Après traitement, certaines dents se stabilisent par reminéralisation osseuse et raffermissement du ligament. D’autres nécessitent une contention. Les contentions en composite sont devenues des outils très précieux pour les parodontistes.
FIGURES
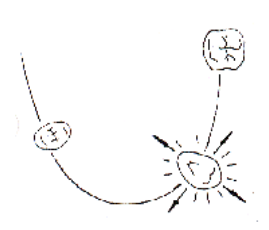
- Fig. 1 : Sur une dent isolée, la mobilité transversale existe dans toutes les directions d’un plan horizontal.
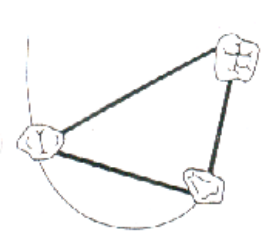
- Fig. 2 : Système stable.
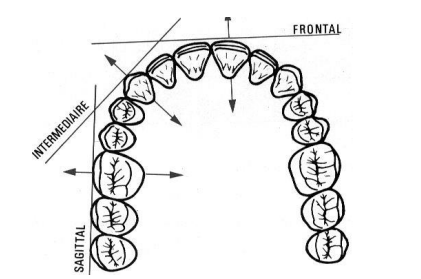
- Fig. 3 : Schéma du principe de Roy d’après Hirsch et Barrelle 1970.
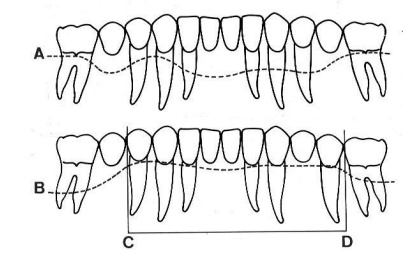
- Fig. 4 : Principe de la dent terminale d’après Hirsch et Barrelle 1970.
BIBLIOGRAPHIE
- Bennani A, Karami M, Bigou A. Attelles bridges collés métalliques du secteur antérieur mandibulaire. Information dentaire 2004, n° 41 : 2877-2883.
- Bercy P, Obeid P, Blase D. Contention dentaire en parodontologie. Encycl. Méd. Chir. Odontologie, 23-445-P-10, 2003, 5 p.
- Bouchard P. Parodontologie. Dentisterie implantaire. Volume 1. Médecine parodontale. 2015. Lavoisier.
- Bouziane A, Benrachadi L, Ennibi O-K, Benzarti N. La mobilité dentaire en parodontie : attitude thérapeutique. Clinic 2004, Vol. 25, n° 7 : 405-413.
- Brabant A, Adriaenssen Ch. Mobilité et contention parodontale. In : Parodontologie. Du diagnostique à la pratique. Bercy P, Tenenbaum H. Edition De Boeck, 1996, p : 239-255.
- Danan M, Fontanel F, Brion M. Parodontites sévères et orthodontie. Editions CdP, 2004, p : 101-125.
- Drogou H, Lemaitre P, Daniel A. Contention en parodontie. Encycl. Méd. Chir. (Paris-France), Stomatologie et Odontologie, 23-445-P-10, 1993, 8 p.
- Gaudin A, Le Guiffant A, Demoersman J, Soueidan A. Les attelles de contention permanentes en parodontologie. Partie I : considérations théoriques. Clinic 2007, Vol. 28 : 599-603.
- Guerel P. Problèmes parodontaux quotidiens. Clinic 1999, Vol. 20, n° 5 : 315-318.
- Koubi N, Aboudharam G. Contention provisoire mandibulaire : intérêt de Biosplint. À propos d’un cas. Information dentaire 2000, n° 1 : 11-19.
- Ngo N, Benbelaïd R. Contention, confort et fonction. Réalités Cliniques Vol. 15, n° 2, 2004, pp : 171-180.
- Ouhayoun J.P. Indications de la contention dans le cadre d’une approche non chirurgicale T.A.P. ALPHA OMEGA News n° 94 – Juin/Juillet 2005.
- Trévoux M. La contention en parodontie. Actualités Odonto-Stomatol., 1979, 127 : 419-453.
MOBILITÉ DENTAIRE ET CONTENTION / Parodontologie
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.



Leave a Reply