MICROBIOLOGIE DE L’ÉCOSYSTÈME BUCCAL, Parodontologie
INTRODUCTION
La microbiologie orale est une science qui s’intéresse à l’étude des micro-organismes qui constituent le microbiote (à l’état sain ou pathologique) de la cavité buccale et des interactions entre ces micro-organismes oraux entre eux et/ou avec l’hôte.
TERMINOLOGIE
- ÉCOLOGIE : C’est la branche des sciences biologiques qui permet d’étudier les interactions des organismes entre eux et des organismes avec leur milieu.
- ÉCOSYSTÈME : Un système d’interactions établies entre des groupes d’organismes et leur milieu physique. Un écosystème est composé de deux parties :
- Une communauté biotique qui comprend les organismes vivants de l’écosystème.
- Le milieu abiotique qui comprend tous les éléments physiques ou biochimiques de l’écosystème.
- POPULATION : Un groupe d’individus de la même espèce vivant ensemble dans un même habitat.
- COMMUNAUTÉ : C’est un groupe de populations réunies de façon naturelle et vivant ensemble dans le même habitat.
- HABITAT D’UN ORGANISME : C’est le site où il s’établit dans l’écosystème.
- LA NICHE D’UN ORGANISME : C’est l’habitat qu’occupe un organisme en même temps que le rôle qu’il y tient.
- LES NICHES ÉCOLOGIQUES : Ce sont toutes les zones non exposées au contact du bol alimentaire, à l’auto-nettoyage ou protégées de la salive et qui sont susceptibles d’abriter des micro-organismes (sulcus, les puits des faces occlusales, les fêlures de l’émail, les capuchons des dents de sagesse, chevauchements dentaires, etc.).
- MICRO-ORGANISMES AUTOCHTONES : Espèces caractéristiques d’un habitat particuliers. Elles se multiplient et persistent sur un site et contribuent au métabolisme de la communauté microbienne.
- MICRO-ORGANISMES ALLOCHTONES (EXOGÈNES) : Ce sont des micro-organismes venant d’ailleurs, incapables de coloniser un écosystème s’il n’est pas perturbé.
- MICRO-ORGANISMES PATHOGÈNES : Ce sont des organismes (exogènes) capables de causer une maladie.
- MICRO-ORGANISMES PATHOGÈNES OPPORTUNISTES : Ce sont des organismes (flore commensale, environnementale) capables de causer une maladie dans certaines circonstances.
DÉFINITION DU MILIEU BUCCAL
C’est un environnement physico-chimique qu’occupe et qu’influence la cavité buccale, il représente un compartiment ouvert sur deux côtés : les lèvres antérieurement et le larynx postérieurement.
Il abrite des éléments de transit (l’air et les aliments) et des éléments propres soit constants (la salive) soit inconstants (le fluide gingival) et une flore buccale plus ou moins spécifique, mobile ou fixe (la plaque dentaire).
Tous les constituants fixes bordant ce compartiment (la gencive, muqueuses, la langue et les dents) sont sensibles aux fluctuations du milieu.
NOTION D’ÉQUILIBRE ET DE DÉSÉQUILIBRE DU MILIEU BUCCAL
La compétition entre espèces pour une même niche écologique peut être perturbée par une modification de l’environnement (milieu abiotique), avec pour effet d’entamer la prédominance d’une population donnée au sein de la communauté qui devient ainsi pathogène, donc déséquilibre de l’écosystème buccal → apparition des caries et des maladies parodontales.
FLORE BUCCALE
Définition
C’est l’ensemble de micro-organismes vivant à l’état sain ou pathologique dans la cavité buccale.
Mode de vie des micro-organismes
L’interdépendance au sein de la communauté biotique définit la symbiose qui existe sous trois formes :
Mutualisme (synergisme)
C’est une relation symbiotique dont deux populations tirent profit (par exemple l’association de fusiforme et spirochètes dans la gingivite ulcéro-nécrotique). Chaque espèce à elle seule serait incapable de provoquer une pathologie.
Commensalisme
C’est une relation dont une population tire profit, alors que l’autre n’en subit aucun préjudice et n’en retire aucun bénéfice.
Parasitisme
C’est une relation symbiotique dont un organisme tire profit au détriment de l’autre.
Il y a compétition entre deux organismes lorsque l’un et l’autre ont besoin de s’approprier de la même ressource (espace, nutriment).
Colonisation bactérienne de la cavité buccale
La flore buccale s’installe progressivement dès la naissance. Dès que les dents apparaissent sur l’arcade, elles sont colonisées par les bactéries dont la diversité va en augmentant.
Installation de la flore avant l’éruption des dents
La bouche du nouveau-né n’a que des muqueuses donc pour coloniser, les bactéries doivent avoir une affinité pour les cellules épithéliales et supporter un environnement aérobie.
Les espèces pionnières prédominantes sont Streptococcus mitis biovar 1 et Streptococcus salivarius. S. mutans sont présents chez 50 % des nourrissons de moins de 6 mois non dentés. Actinomyces odontolyticus est le premier colonisateur du genre Actinomyces. Veillonella spp. et Prevotella melaninogenica sont les premiers anaérobies retrouvés dans quelques cas de cavités buccales non dentées.
L’installation de communautés pionnières crée de nouvelles surfaces disponibles pour l’adhésion de nouvelles espèces bactériennes. Leur activité métabolique sélectionne de nouvelles populations.
La succession des espèces bactériennes dans la cavité buccale supporte le concept d’interactions spécifiques notamment nutritionnelles entre les bactéries.
Avant l’âge de 4 ans, les enfants ont une flore buccale variée.
Tableau : Espèces bactériennes observées dans la cavité buccale des enfants
| Âge | Espèces aérobies/facultatives | Espèces anaérobies strictes |
|---|---|---|
| 0-6 mois | A. viscosus | Actinomyces graevenitzii |
| Bâtonnets à Gram négatif (entérique ou de l’environnement)* | A. odontolyticus | |
| Haemophilus spp. | Fusobacterium nucleatum | |
| Neisseria spp. | Prevotella non-pigmenté spp. | |
| Staphylocoques* | Prevotella melaninogenica | |
| Stomatococcus spp. | Porphyromonas catoniae | |
| Streptococcus mitis | Veillonella spp. | |
| S. salivarius | ||
| 6-12 mois | Actinomyces naeslundii | Actinomyces gerencseriae |
| A. viscosus | A. graevenitzii | |
| S. oralis | A. odontolyticus | |
| S. sanguinis | ||
| Bâtonnets | ||
| 1-3 ans | A. naeslundii | A. gerencseriae |
| A. viscosus | A. graevenitzii | |
| Capnocytophaga spp. | A. odontolyticus | |
| Streptococcus mutans | Leptotrichia spp. | |
| Autres fusobactéries | ||
| Peptostreptococcus spp. | ||
| Prevotella nigrescens | ||
| P. pallens | ||
| Selenomonas spp. |
(*) : Prévalence diminue avec l’âge.
Denture lactéale et denture mixte
Vers l’âge de 6 mois, l’enfant n’a que les anticorps maternels (IgG sériques), mais ses défenses immunitaires propres, IgA salivaires et IgG sériques, sont progressivement stimulées et vont conditionner, en partie, l’installation de la flore buccale.
À cette période, les dents lactéales font leur éruption, créant de nouveaux habitats :
- Surfaces dures non desquamantes ;
- Sillons gingivo-dentaires.
Aussi de nouveaux facteurs de défense, en provenance du fluide gingival, et du sang dus aux effractions muqueuses.
Les espèces pionnières majeures, après éruption dentaire, sont S. mitis, S. sanguinis, S. oralis. L’incidence des streptocoques du groupe mutans augmente avec l’augmentation du nombre de l’éruption des molaires lactéales, entre 19 et 33 mois.
L’apparition des dents définitives, avec des caractères anatomiques plus marqués, offre aux bactéries des habitats plus variés. Cette période favoriserait la colonisation par des bactéries anaérobies et permettrait à l’enfant d’augmenter ses défenses immunitaires vis-à-vis de ces bactéries.
Tableau : Prévalence et fréquence des espèces bactériennes
| Espèce | Pré-denture | Denture lactéale | ||
|---|---|---|---|---|
| Prévalence | Fréquence | Prévalence | Fréquence | |
| S. mitis biovar 1 | 89 % | 0 à 99 % | 100 % | 18 à 99 % |
| S. mitis biovar 2 | 06 % | 0 à 97 % | 21 % | 0 à 32 % |
| S. salivarius | 94 % | 0 à 68 % | 79 % | 0 à 24 % |
| S. oralis | 28 % | 0 à 60 % | 36 % | 0 à 24 % |
| S. sanguinis | 00 % | 00 % | 50 % | 0 à 27 % |
| S. anginosus | 33 % | 0 à 21 % | 03 % | 0 à 05 % |
| S. mutans | 00 % | 00 % | 07 % | 0 à 01 % |
Denture permanente
Les modifications hormonales qu’observe le corps humain et qui se retrouvent dans le fluide gingival, sont des facteurs de croissance pour certaines espèces de Porphyromonas et de Prevotella.
Une fois installée, la flore buccale n’est pas statique, mais elle évolue au cours de la vie de l’individu. De nombreux facteurs influencent l’écosystème buccal et en conséquence modifient la flore buccale, notamment :
- Le régime alimentaire,
- Les changements hormonaux (grossesse, ménopause, andropause),
- Les traitements dentaires (caries, maladies parodontales, perte de dents, matériaux de reconstitution ou prothèse dentaires),
- Les habitudes nocives (alcool, tabac, drogues),
- Les modifications physiologiques dues au vieillissement,
- Les modifications pathologiques (pathologies générales, prise de médicaments).
Sujet édenté total
Les édentés ont :
- Un pH plus acide que les sujets dentés.
- Un amincissement de la couche kératinisée.
- Diminution du flux sanguin.
- Diminution de la qualité détersive de la salive.
- Un éventuel trauma prothétique.
- Modification de la défense du milieu buccal, à cet état l’écosystème bactérien varie au niveau de la muqueuse :
- Les anaérobies multipliés par 8.
- Les aérobies multipliés par 10.
- Les Candida multipliés par 40.
Les conditions nécessaires à la croissance des micro-organismes
Humidité (l’hydrométrie)
La cavité buccale étant en permanence baignée par la salive et le fluide gingival, l’eau n’est pas considérée comme un facteur limitant.
La salive a une grande influence sur l’écologie buccale. Les ions et les composants organiques (glycoprotéines et protéines) influencent la sélection et l’établissement de la flore buccale par colonisation des surfaces en favorisant l’adhérence de certains micro-organismes sur un film à sites sélectifs, ou par agrégation sur d’autres espèces.
pH du milieu
Généralement, les micro-organismes n’acceptent pas des variations importantes de pH. La majorité des bactéries buccシステèmes ont un pH optimal de croissance (6 à 7.8).
Les variations de pH affectent les micro-organismes et particulièrement les enzymes bactériennes. Ces dernières entraînent la dissolution de plusieurs molécules qui influencent indirectement les micro-organismes.
Le pH de la cavité buccale est maintenu près de la neutralité (6.7 à 7.3) par l’activité tampon de la salive qui neutralise l’acidité des aliments consommés, mais aussi l’acidité produite par les bactéries.
Cependant, du fait de la faible diffusion de la salive dans le biofilm, les acides produits par les bactéries acidogènes à partir de la fermentation des hydrates de carbone s’accumulónt au sein du biofilm. Dans ces conditions, seuls les bactéries aciduriques survivent.
Température
La température buccale est proche de 37 °C mais tend à varier transitoirement par l’ingestion d’aliments chauds ou froids. La température au niveau des dents et des muqueuses varie davantage lors des prises alimentaires ; les micro-organismes colonisateurs de ces sites sont exposés à des variations chaud/froid et doivent s’adapter à ces variations extrêmes.
Potentiel d’oxydoréduction
La concentration en oxygène est le facteur limitant le plus important pour la croissance des bactéries anaérobies :
- Milieu oxydé → traduit des conditions d’aérobiose (à la surface de l’émail).
- Milieu réduit → traduit des conditions d’anaérobiose (sillon gingivo-dentaire).
Facteurs nutritionnels
La flore buccale obtient ses nutriments via trois sources différentes :
- Endogène : constituée par les tissus ou les sécrétions de l’hôte.
- Exogène : par le régime alimentaire.
- Interbactérienne : par d’autres micro-organismes.
Tous ces éléments fournissent le minimum nécessaire en carbone, azote, sels et énergie ainsi que les éléments spécifiques tels que les acides aminés, les nucléotides, les vitamines et l’hémine.
La dégradation de macromolécules comme les protéines ou les glycoprotéines fournit également des nutriments, par l’action concertée des enzymes excrétées par les différentes espèces de la communauté microbienne.
Les hydrates de carbone servent de nutriments et de source d’énergie pour beaucoup d’habitants du biofilm dentaire.
Les micro-organismes du biofilm peuvent aussi bénéficier des chaînes alimentaires internes microbiennes ou de produits de fin de métabolisme tels que l’ammoniac (NH3) et le dioxyde de carbone (CO2).
Comme la quantité d’hydrates de carbone directement disponible ou libérée par la dégradation des glycoprotéines est faible, la croissance des micro-organismes dépendant de cette source d’énergie est limitée. Inversement, le développement des micro-organismes utilisant des dégradations protéolytiques ou d’acides aminés est favorisé.
Composition de la flore buccale
Plusieurs centaines (500 souches) de micro-organismes cohabitent dans le milieu buccal : majoritairement des bactéries, levures, virus et protozoaires.
Classifications des bactéries
- Selon la forme : cocci, bacilles, spirochètes.
- Selon la coloration : Gram +, Gram -.
- Selon les propriétés physiques :
- Température : psychrophiles (0 à 30 °C), mésophiles (25 à 40 °C), thermophiles (>50 °C).
- Oxygène : aérobies, anaérobies (strictes ou facultatives).
- Selon leurs effets : chromogènes, aciduriques, acidogènes, protéolytiques, parodontopathogènes, cariogènes.
- Selon la virulence :
La virulence est une notion quantitative alors que le pouvoir pathogène est une notion qualitative. Ainsi, pour un même pouvoir pathogène, il peut y avoir des souches plus ou moins virulentes. Les bactéries opportunistes ne donnent habituellement pas de maladie chez les sujets sains. En revanche, elles peuvent devenir pathogènes chez les sujets aux défenses immunitaires altérées.
Adhérence bactérienne
Définition
C’est la capacité d’une bactérie de se fixer à un substrat. C’est le résultat d’une série de mécanismes actifs → le processus dynamique permettant à une bactérie de passer de l’état libre à l’état fixe. C’est un phénomène spécifique qui met en présence les surfaces buccales à coloniser et les surfaces bactériennes, dans ce processus, la salive joue un rôle très important.
Types d’adhérence
Adhérence sur la surface dentaire
Elle se fait par pellicule acquise exogène. Ce type d’adhérence est stable, puisqu’il s’agit d’une surface non desquamante.
- Phase réversible : La bactérie est écartée de la surface dentaire par les forces de répulsion électrostatique. Le fait que la surface bactérienne et la surface dentaire sont chargées négativement. La répulsion est contrebalancée par l’attraction électrodynamique (force de Van der Waals) donc la résultante a pour effet de maintenir la bactérie à une certaine distance du substrat.
- Phase irréversible : Interaction électrostatique où le Ca++ établit un pont entre deux charges négatives.
- Interaction hydrophobe : Coopération positive, séquences hydrophobiques présentes à la surface de substrat et la surface bactérienne.
- Interactions spécifiques : Type « ligand-récepteur » ou « enzyme-substrat » ; les adhésines bactériennes s’associent avec des substrats.
Une autre forme d’interaction spécifique : enzyme substrat où l’enzyme « glycosyltransférase » du S. mutans : synthétise les glycanes en présence de saccharose. La liaison de la glycosyltransférase avec le polymère maintient la cellule bactérienne sur la dent.
Adhérence à la cellule épithéliale
Ce type d’adhérence est propre aux surfaces muqueuses. Sa caractéristique fondamentale est d’être instable, en raison de la desquamation des cellules de la couche la plus superficielle, seule accessible à la colonisation bactérienne.
Adhérence à la surface d’une bactérie déjà en place (interbactérienne)
Elle peut être homotypique (entre bactéries d’une même espèce, assure la cohésion entre partenaires d’un même clone) comme elle peut être hétérotypique (entre bactéries d’espèces différentes).
Les médiateurs bactériens de l’adhérence
La surface bactérienne comporte des éléments structuraux ou moléculaires reconnus sous le nom de « médiateurs de l’adhérence ».
- Fimbriae : Ce sont des appendices extracellulaires responsables de l’adhérence bactérienne, constitués de protéines polymérisées sous forme de filaments, ex. : Actinomyces viscosus.
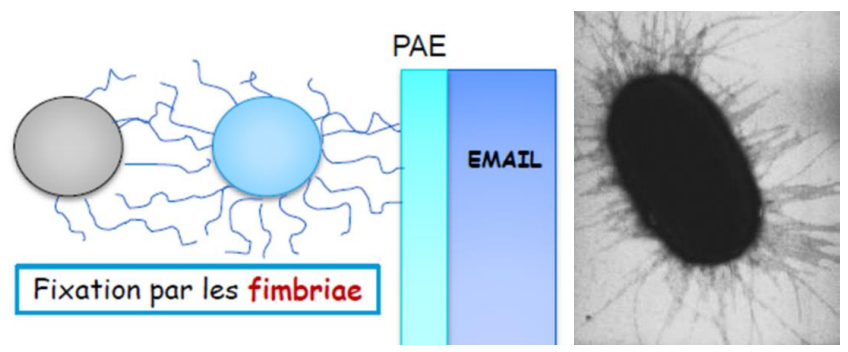
- Pili : Ce sont des appendices extracellulaires responsables de la conjugaison bactérienne. Le pili est constitué d’une protéine : « la piline » participe à l’adhésion bactérienne.
- Glycocalyx : C’est une matrice de polysaccharides ou de glycoprotéines sécrétée par la cellule bactérienne et l’entoure lui donnant un caractère hydrophile. Le glycocalyx des bactéries comme le S. mutans est constitué d’homopolysaccharides extracellulaires de type glycane. Le glycocalyx peut combler l’espace entre bactérie et substrat et les adhésines qu’il contient permettent une fixation.

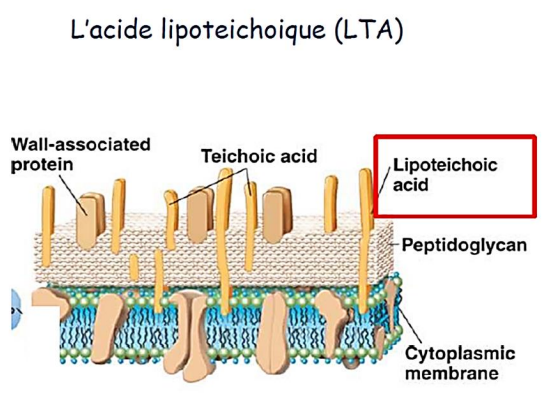
- Acide lipoteichoïque : C’est une molécule linéaire intégrée à la paroi des bactéries à Gram+. Composée de glycérophosphate, d’un monosaccharide et d’un acide gras. Comportant une partie hydrophile et une partie hydrophobe. La partie hydrophobe insérée dans la membrane cytoplasmique. Tandis que la partie hydrophile par ses charges négatives va interagir avec la surface électronégative de la pellicule par l’intermédiaire de Ca++.
Mécanisme d’adhésion bactérienne
L’adhésion bactérienne passe par quatre phases dynamiques successives :
- Transport : Le rapprochement de la bactérie et de son substrat est le résultat de toutes les forces mécaniques exercées sur la bactérie dans la cavité buccale (mouvements de la langue, flux salivaire, mobilité propre de la bactérie).
- Adhésion initiale non spécifique : Les bactéries sont attirées par les forces d’attraction de Van der Waals. Lorsqu’une distance de 20 µm est franchie, des forces de répulsion électrostatiques apparaissent. La résultante de ces deux forces opposées va maintenir la bactérie à une certaine distance qui peut diminuer en présence des ions Ca++.
- Attachement : Les médiateurs de l’adhérence bactériens permettent le passage à l’état de fixation irréversible grâce aux interactions spécifiques responsables des liaisons fortes et sélectives de type « adhésine-récepteur » ou « enzyme-substrat ».
- Colonisation : Lorsque les bactéries sont fermement fixées, la croissance bactérienne peut être amorcée.
Facteurs de virulence des bactéries
Définition de la virulence
C’est le pouvoir de la bactérie infectante d’envahir les tissus, de s’y multiplier et d’y créer des lésions.
Facteurs liés à la bactérie
Facteurs de surface
- Les pili : Permettent la fixation des bactéries sur les cellules réceptrices.
- La capsule : Confère aux bactéries la résistance à la phagocytose.
Facteurs de nature enzymatique
Exemple : coagulase, collagénase, fibrinolysine, hyaluronidase.
Toxines bactériennes
C’est-à-dire le pouvoir pour la bactérie de sécréter pendant sa vie une toxine diffusible dans l’organisme (exotoxine), soit de libérer à sa mort par autolyse une toxine non diffusible constituant de sa paroi.
Les bactéries pathogènes disposent pour agresser un organisme de plusieurs moyens :
- Leur pouvoir de multiplication.
- Leur production et sécrétions d’endotoxines létales à faible dose.
Facteurs liés à l’hôte
Tous les individus ne présentent pas la même réceptivité :
- Le jeune âge.
- Les tares d’ordre général (soit lié à la maladie elle-même ou à la médication suivie).
- La qualité de nutrition.
- L’effort physique.
- La fatigue.
Ces facteurs modifient la réceptivité. Le froid aussi est un facteur capital dans le déclenchement des infections respiratoires. Et enfin, la porte d’entrée de l’infection est aussi un facteur capital. Certaines bactéries ne sont actives que si elles pénètrent par une voie donnée.
Facteurs d’inhibition bactérienne
Un grand nombre de facteurs antibactériens sont présents dans le milieu buccal. La salive et le fluide gingival constituent les sources principales auxquelles s’ajoutent :
- Le mécanisme d’antagonisme bactérien : l’antagonisme bactérien exercé par la flore établie à l’encontre des bactéries pathogènes exogènes.
- Lysozymes.
- Lactoferrine.
- Lactoperoxydase.
- IgA, IgG, IgM.
MICROBIOLOGIE DE L’ÉCOSYSTÈME BUCCAL, Parodontologie

Dr J Dupont, chirurgien-dentiste spécialisé en implantologie, titulaire d’un DU de l’Université de Paris, offre des soins implantaires personnalisés avec expertise et technologies modernes.