Lésions Potentiellement Malignes / Pathologies Bucco-Dentaires
Lésions Potentiellement Malignes / Pathologies Bucco-Dentaires
Introduction
Les termes « précancéreux », « lésions précurseurs », « pré-malignes », « néoplasie intra-épithéliale » et « pathologies potentiellement malignes » ont été utilisés dans la littérature internationale pour décrire les altérations tissulaires au sein desquelles le cancer apparaît plus souvent que dans le tissu normal homologue. Les affections potentiellement malignes de la muqueuse buccale sont également des indicateurs du risque de malignités potentielles (à l’apparence clinique) de la muqueuse buccale et pas seulement des prédicteurs spécifiques au site. Le pronostic des lésions potentiellement malignes de la muqueuse orale dépend de leur dépistage et diagnostic précoce. Leur détection repose habituellement sur un examen clinique précieux complété par un examen anatomopathologique.
Rappel histologique
La cavité buccale est recouverte de muqueuse dans sa totalité. Cette muqueuse est constituée d’un épithélium de revêtement en surface séparée d’un tissu conjonctif (encore appelé chorion), par une membrane basale. La base de l’épithélium réalise des reliefs plus ou moins importants réalisant des crêtes épithéliales entourant des papilles conjonctives.
Constituants de la muqueuse buccale
Tissu épithélial
Il est pavimenteux et pluristratifié. Le renouvellement de cellules par les divisions mitotiques se fait à partir de l’assise germinative profonde, puis de la migration de ces cellules vers la surface jusqu’à la desquamation. Il existe des zones kératinisées, parakératinisées et orthokératinisées selon le degré de kératinisation.
Dans les zones kératinisées :
On observe, de la profondeur à la superficie :
- L’assise germinative (stratum germinatum) au contact de la membrane basale, est composée d’une ou de deux couches de cellules cubiques avec noyau. Des mélanocytes et des cellules dendritiques de Langerhans y sont également retrouvés.
- Le corps muqueux de Malpighi (stratum spinosum) est formé de 15 à 20 assises de cellules polyédriques qui s’aplatissent et perdent leur basophilie au fur et à mesure de leur migration vers la surface.
- La couche granuleuse (stratum granulosum) correspond à la maturation des kératinocytes et à la couche kératinisée.
Dans les zones non kératinisées :
La couche granuleuse est absente, les cellules conservent un noyau rond jusqu’en surface et leur cytoplasme renferme un glycogène abondant.
Membrane basale
Elle constitue la limite entre l’épithélium de recouvrement et le chorion sous forme de mince bandelette, respectant les ondulations des crêtes épithéliales.
Tissu conjonctif
Il est constitué d’un tissu conjonctif fibro-élastique lâche avec fibroblastes, lymphocytes et plasmocytes. Il est richement vascularisé dans sa partie superficielle. Les glandes salivaires accessoires sont nombreuses dans sa couche profonde.
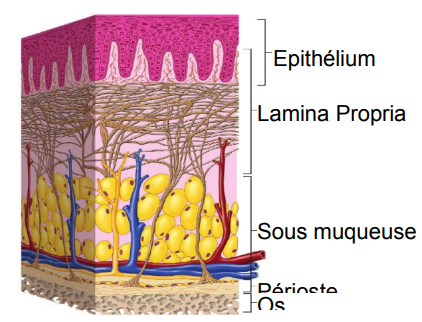
Figure 1 : Les constituants de la muqueuse buccale
Étiologies et facteurs de risques
Tabac
La consommation de tabac, sous quelque forme que ce soit, est néfaste pour la muqueuse buccale, le danger principal étant la dégénérescence maligne. Le tabac représente la cause essentielle du cancer des voies aérodigestives supérieures (VADS). L’OMS considère que le tabagisme serait à l’origine d’environ 41 % de ces cancers chez l’homme et 15 % chez la femme, partout dans le monde. Il est aussi incriminé dans certaines lésions potentiellement malignes comme la leucoplasie. Le risque s’accroît avec la quantité de tabac consommée et l’ancienneté du tabagisme. On estime le seuil critique à 20 paquets/an (1 paquet par jour pendant 20 ans, ou 2 paquets par jour pendant 10 ans).
Une cigarette se compose de 1 g de tabac, enrobé de papier contenant du chanvre, du lin, et d’autres ingrédients visant à améliorer sa combustibilité. La fumée de cigarette résulte de la combustion incomplète du tabac. L’intensité de ces réactions est directement liée à la température de combustion. Certains composants issus de la combustion du tabac sont carcinogènes :
- La nicotine qui a une activité anti-apoptotique et agit contre les médicaments antitumoraux.
- L’acétaldéhyde, dont la présence dans la fumée de cigarette suggère un lien entre le tabagisme et l’alcoolisme, car il représente le principal métabolite de l’éthanol.
- Les goudrons, comme les hydrocarbures aromatiques polycycliques et les nitrosamines, qui sont considérés carcinogènes.
- Des irritants : phénols, aldéhydes, acroléine.
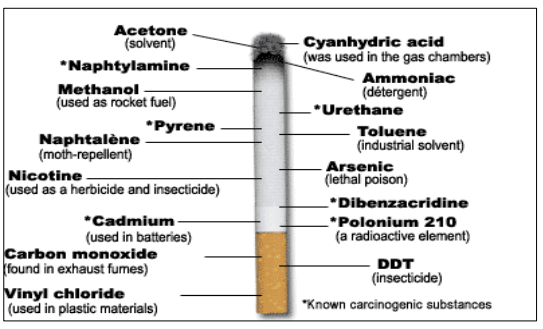
Figure 2 : Les composants de la cigarette

Figure 3 : Illustration du tabac à chiquer
Le tabac à chiquer est également à l’origine de cancers car il peut être mélangé à d’autres toxiques comme les feuilles de bétel et la noix d’arec. La localisation de la lésion tabagique dépend de la façon de consommer le tabac : au niveau de la lèvre inférieure chez les fumeurs de pipe, en pelvi-lingual chez les fumeurs de cigare, sur le palais dur pour les fumeurs de cigarettes inversées (habitude rare, présente surtout en Inde et en Colombie), au niveau du vestibule chez les utilisateurs de tabac à chiquer.
Alcool
La consommation élevée d’alcool seule présente des risques. Le couple alcool-tabac est délétère et multiplie les risques par 6 (fumeur de 25 cigarettes et buveur de 35 g d’alcool par jour), jusqu’à un risque multiplié par 103 (fumeur identique mais qui boit 100 g d’alcool par jour). Ces deux facteurs agissent en synergie sur le risque des cancers et des lésions potentiellement malignes. L’alcool est responsable d’un aspect congestif de la muqueuse buccale et d’un aspect érythémateux intense.
Parmi les produits chimiques carcinogènes présents dans l’alcool :
- L’acétaldéhyde, principal métabolite de l’éthanol, est génotoxique et induit des altérations de l’ADN cellulaire.
- Il favorise la pénétration des substances carcinogènes du tabac (rôle solvant).
- L’éthanol est irritant et agressif envers les muqueuses.
- Indirectement, l’alcool favorise la survenue d’un cancer par les déficits nutritionnels qu’il entraîne (hypovitaminoses).
- Il induit une dérégulation du système enzymatique cytochrome P450.
Chique de noix de bétel et d’arec
La chique de bétel, ou paan, est une noix d’arec (graine du fruit du palmier oriental) et de la chaux enveloppées dans une feuille de bétel. Certaines personnes mâchent seulement la noix d’arec. Mâcher la chique de bétel ou la noix d’arec est courant en Asie du Sud. Elles contiennent des substances carcinogènes.
Figure 4 : Illustration de noix de bétel (paan)
Âge
Les lésions potentiellement malignes sont plus fréquentes chez les personnes âgées (45 ans et plus) à cause de leur plus longue exposition aux facteurs de risque.
Hygiène bucco-dentaire
Une mauvaise hygiène buccale contribue au développement des lésions potentiellement malignes.
Soleil
L’exposition au soleil accroît le risque des lésions potentiellement malignes de la lèvre (chéilites actiniques chroniques). C’est particulièrement vrai pour les personnes qui travaillent au soleil pendant de longues périodes, comme les agriculteurs. Les personnes qui ont le teint pâle sont également plus susceptibles d’être atteintes. La plupart de ces lésions de la lèvre apparaissent sur la lèvre inférieure, probablement parce que cette lèvre est plus exposée au soleil.
Virus
Le rôle de l’HPV comme cofacteur dans certaines lésions potentiellement malignes, notamment chez les immunodéprimés (VIH), est discuté.
Prothèses dentaires mal ajustées
L’imputabilité des prothèses dentaires mal adaptées dans la carcinogenèse n’est pas démontrée, mais le frottement peut générer une lésion leucoplasique dont l’aspect histologique peut poser un problème diagnostique par son aspect pseudo-épithéliomateux.
Système immunitaire affaibli
Les patients dont les défenses immunitaires sont diminuées (par exemple sous traitement immunosuppresseur chronique ou sous chimiothérapie) se défendent moins bien contre l’apparition, la croissance et la dissémination d’une lésion potentiellement maligne.
Maladies génétiques
Certaines maladies prédisposent génétiquement à une susceptibilité accrue aux lésions potentiellement malignes de la cavité buccale. C’est le cas des maladies caractérisées par une grande fragilité chromosomique comme le syndrome de Li-Fraumeni ou le xéroderma pigmentosum.
Processus d’adaptation cellulaire
Des changements à l’intérieur de la cellule ou dans la zone entourant la cellule peuvent se produire à la suite de processus normaux ou pathologiques. Les changements normaux peuvent avoir autant d’effet sur la cellule individuelle que ceux pathologiques. Par exemple, tous les changements associés à la grossesse ou au vieillissement sont des changements normaux. Les changements pathologiques sont associés à une infection, un dysfonctionnement du système immunitaire, une tamamen traumatique et bien d’autres facteurs. Ce processus adaptatif continuera jusqu’à ce que le stimulus soit supprimé et que l’environnement revienne à la normale. Si cela ne se produit pas, la cellule peut atteindre un point où elle ne peut plus s’adapter, et des dommages internes commencent à se produire. Dans de nombreux cas, même ces dommages sont réversibles si des conditions normales sont rétablies. Si le dommage persiste, la mort cellulaire ou des lésions irréversibles se produisent.
Atrophie
L’atrophie est une diminution de la taille et de la fonction d’une cellule, d’un tissu ou d’un organe causée par une ou plusieurs des affections suivantes : diminution de la demande fonctionnelle, stimulation hormonale, apport en nutriments (y compris oxygène) et/ou processus normal du vieillissement.
Hypertrophie
L’hypertrophie est l’agrandissement des cellules individuelles conduisant à une augmentation de la taille du tissu ou de l’organe et est généralement causée par une augmentation de la demande fonctionnelle ou une stimulation hormonale.
Hyperplasie
L’hyperplasie est une augmentation du nombre de cellules dans un tissu ou un organe, ce qui entraîne l’élargissement de cette partie. L’hyperplasie peut être le résultat d’une stimulation hormonale excessive, d’une lésion cellulaire chronique ou d’une mort cellulaire étendue.
Métaplasie
La métaplasie est la conversion d’un type cellulaire différencié en un autre. Un des exemples les plus courants de ce processus se produit chez les fumeurs. Si la cause de la métaplasie est supprimée, les cellules finiront par se retourner vers le type normal. Il s’agit d’un processus adaptatif.
Dysplasie
La dysplasie fait référence à la création de cellules anormales à partir de cellules normales. Les anomalies comprennent des changements dans la taille et la forme de la cellule ainsi que des changements nucléaires dans la cellule et l’agencement irrégulier des cellules dans le tissu. Elle est classée comme légère, modérée ou sévère. Si les cellules sont vraiment dysplasiques et le stimulus qui l’a causé est supprimé, les cellules vont revenir à leur état normal. Si le stimulus est supprimé et les cellules continuent à se reproduire incontrôlablement, un véritable processus néoplasique est suspecté.
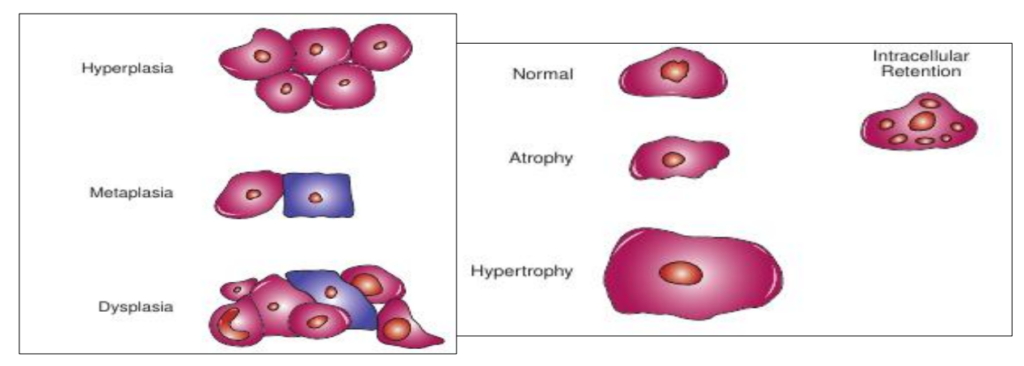
Figure 5 : Adaptation cellulaire. Illustration comparant les différentes façons dont une cellule peut s’adapter aux changements dans son environnement. A. Cellule normale, B. Atrophie, C. Hypertrophie, D. Hyperplasie, E. Métaplasie, F. Dysplasie, G. Rétention intracellulaire de substances.
Néoplasie
La néoplasie est définie comme une nouvelle croissance des cellules. La croissance néoplasique n’est pas un changement adaptatif mais plutôt une croissance pathologique des cellules. La croissance néoplasique n’est pas régulée par les éléments qui contrôlent normalement la croissance des cellules ; donc c’est un phénomène non contrôlé.
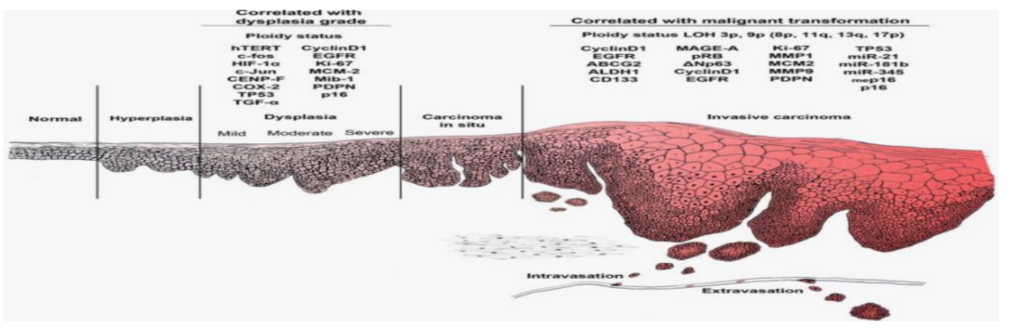
Figure 6 : Résumé des modifications génétiques observées aux différents stades de la carcinogenèse orale.
Formes cliniques
Leucoplasie
Définition
La définition des leucoplasies a d’abord été établie par l’OMS en 1978, puis modifiée en 1986 par un groupe d’experts et réactualisée en 1996. La leucoplasie de la cavité buccale est, par définition, « une lésion d’aspect prédominant blanc de la muqueuse orale, et ne correspondant à aucune autre entité nosologique connue ; il s’agit d’une réelle lésion précancéreuse ». Cette définition par exclusion ne préjugeait pas à l’époque de l’étiologie. Depuis 1986, elle est complétée par l’absence ou l’exclusion de tout facteur étiologique (la leucoplasie est dite idiopathique dans ce cas).
Épidémiologie
La prévalence moyenne dans une population adulte âgée de plus de 35 ans est de 3 à 4 %, avec des extrêmes allant de 0,2 à 54 %. L’incidence est trois à six fois plus élevée chez l’homme que chez la femme. Les localisations préférentielles sont les commissures et les joues (75 % des cas), plus rarement les lèvres (3,7 %) et la langue. Chez la femme, les joues sont le plus souvent atteintes, puis les commissures, les lèvres et la langue (1,4 %).
Étiologie
Le seul facteur étiologique retenu des leucoplasies est le tabac. La manière dont le tabac est consommé et/ou fumé explique l’apparition des leucoplasies et ses localisations préférentielles : dans les régions où on fume le tabac, les leucoplasies sont commissurales, tandis que là où on fume le cigare, les lésions sont pelvi-buccales. En cas de « reverse smoking », les leucoplasies sont palatines. Les lésions dues au tabac à chiquer sont situées en regard du contact parfois quotidien de la muqueuse buccale avec le tabac. Les principaux facteurs associés sont la prise régulière d’alcool, certaines déficiences nutritionnelles (vitamines A, C, E, zinc, fer, etc.), la mauvaise hygiène buccale, l’infection à Human Papilloma Virus (HPV), l’immunodéficience, qu’elle soit liée à l’HIV ou chez le patient greffé sous cyclosporine.
Aspects cliniques
Les leucoplasies peuvent se présenter sous diverses formes (Szpirglas et Ben Slama, 1999) :
Leucoplasies homogènes :
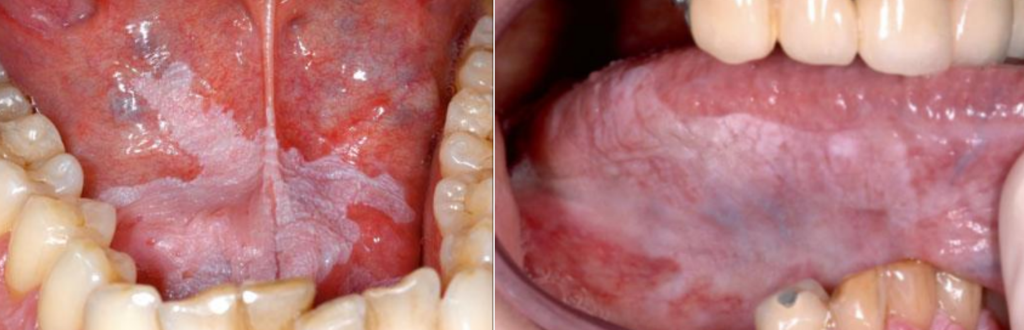
Figure 7 : Leucoplasie homogène
Constituent la forme la plus fréquente et la moins susceptible aux transformations malignes. Elles peuvent présenter des dysplasies légères et réversibles en quelques semaines, voire quelques mois à l’arrêt de l’agent causal (tabac). Elles présentent un aspect de plaque blanche clairement circonscrite, plane ou légèrement surélevée, lisse ou uniformément rugueuse. Elles peuvent également être traversées par des crevasses ou fissures peu profondes. Elles ne sont que rarement associées à un érythème et, quand un érythème est présent, il est discret sans jamais présenter d’érosion.
Leucoplasies inhomogènes :
Présentent un risque élevé de transformation maligne. Elles présentent une surface irrégulière. Les leucoplasies peuvent par ailleurs se présenter sous différents aspects (pouvant être présents sur une même lésion) :
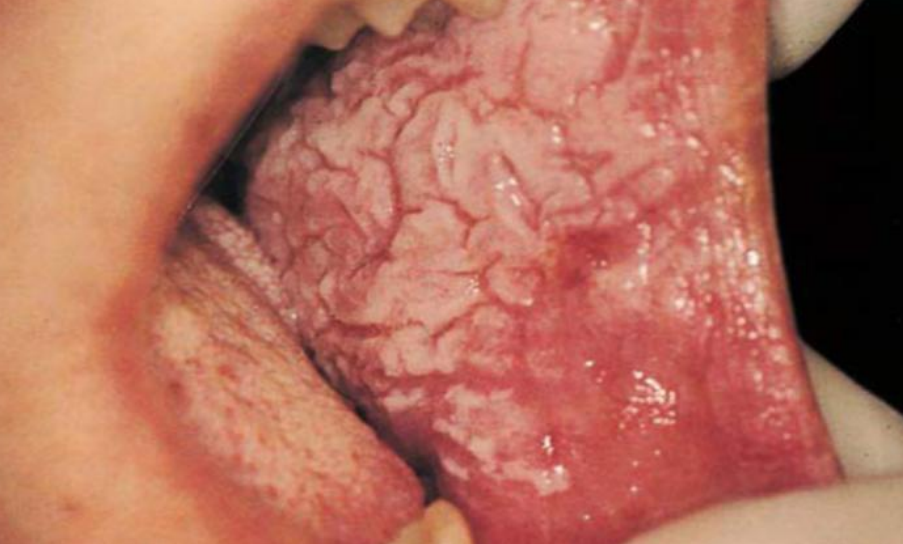
- Leucoplasie verruqueuse :
Figure 8 : Leucoplasie verruqueuse
Correspond à une prolifération verruqueuse, parfois associée à des fissures dans une zone hyperkératosique blanche.
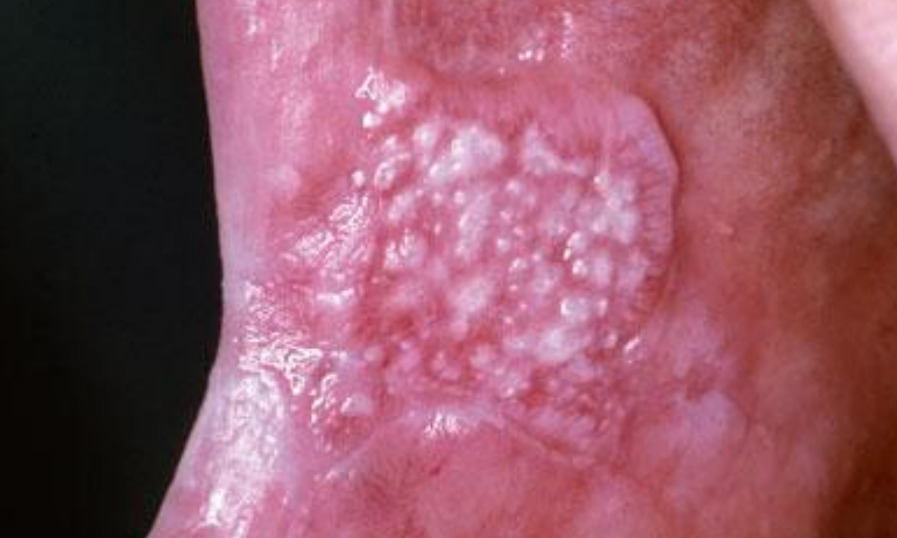
- Leucoplasie nodulaire :
Figure 9 : Leucoplasie nodulaire
Est surélevée, arrondie avec des excroissances rougeâtres ou blanchâtres.
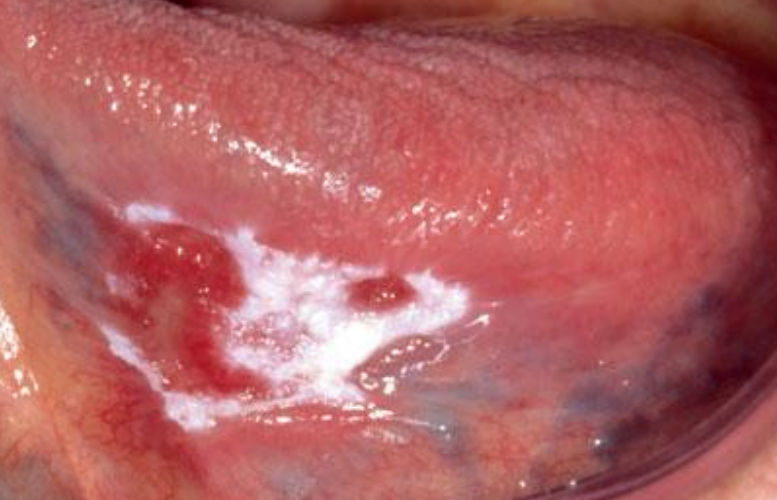
- Leucoplasie érosive :
Figure 10 : Leucoplasie érosive
Se présente sous la forme d’une plage érythémateuse mouchetée de kératose.
Histologie
Les leucoplasies sont caractérisées par une hyperkératose, une dysplasie épithéliale plus ou moins prononcée, une hyperacanthose, un infiltrat lymphoplasmocytaire dans le chorion et la membrane basale est toujours intacte et respectée.
Évolution
L’évolution des leucoplasies est caractérisée par une régression, une extension, un changement d’aspect (homogène → inhomogène), ou encore une dégénérescence maligne de la lésion.
Diagnostic différentiel
Les principales lésions à éliminer sont :
- Kératose traumatique.
- Lichen plan buccal.
- Carcinome intra-épithélial.
- Lupus érythémateux discoïde.
- Kératose candidosique.
Diagnostic
Toutes les leucoplasies sont toujours asymptomatiques ; il n’y a jamais d’adénopathies satellites. L’apparition de celles-ci ou d’une douleur, d’une modification de la texture, de l’aspect, du relief ou de l’étendue de la lésion doit faire évoquer une dégénérescence maligne. Le diagnostic clinique est toujours insuffisant et il est souvent provisoire ; le diagnostic définitif est confirmé histologiquement.
Érythroplasie
Définition
Sa définition par l’OMS n’a pas été modifiée depuis 1978. Il s’agit d’une plage veloutée, rouge brillant, le plus souvent uniforme sans trace de kératinisation, souvent très étendue mais ayant une limite nette, ce qui la distingue des érythèmes inflammatoires.
Épidémiologie
Les érythroplasies sont moins fréquentes que les leucoplasies. La prévalence est estimée entre 0,02 et 0,83 % dans des populations d’Asie du Sud et du Sud-Est. Les érythroplasies surviennent entre la sixième et la septième décennie dans 67,8 % des cas, sans prédilection de sexe. Le siège le plus fréquent est le plancher buccal chez l’homme ; la muqueuse gingivale alvéolaire et les sulcus mandibulaires chez la femme. Le voile du palais est également souvent rapporté.
Étiologie
Les érythroplasies n’ont pas d’étiologie spécifique outre celles déjà évoquées concernant l’ensemble des lésions précancéreuses.
Aspect clinique
Plusieurs descriptions cliniques ont été proposées :
L’OMS a décrit les caractéristiques cliniques des érythroplasies comme suit :
- Certaines érythroplasies sont homogènes et certaines sont granuleuses ou nodulaires.
- Souvent, il y a une marge bien définie adjacente à la muqueuse d’apparence normale.
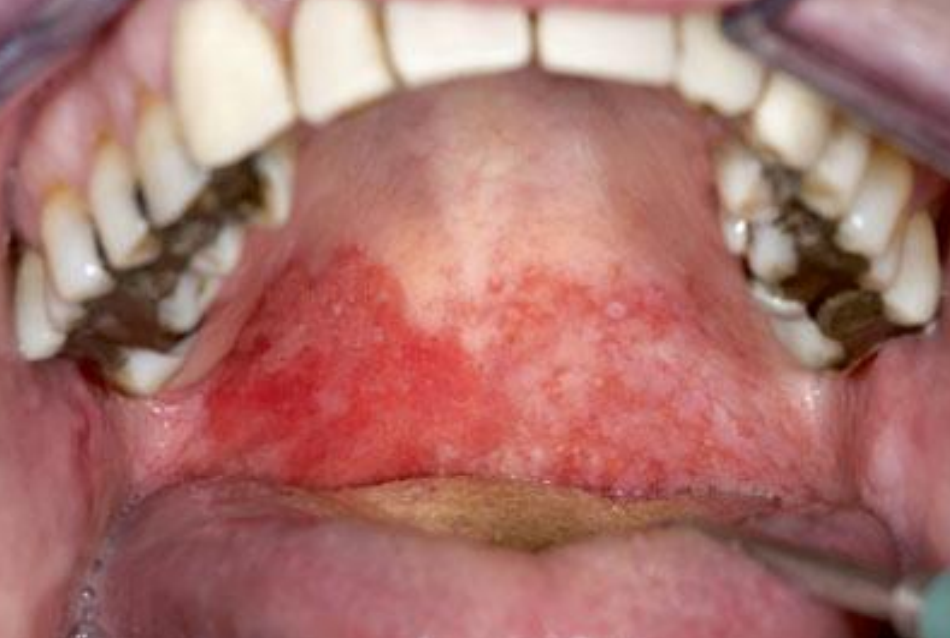
Figure 11 : Érythroplasie
Histologie
- Une atrophie de l’épithélium maximale au niveau du toit des papilles du chorion et dépourvue de kératinisation de surface.
- Des anomalies du chorion.
- Des lésions de dysplasie épithéliale caractérisées par la présence de cellules de grande taille à noyau vésiculeux et nucléolé, à cytoplasme clair et parfois dyskératosique.
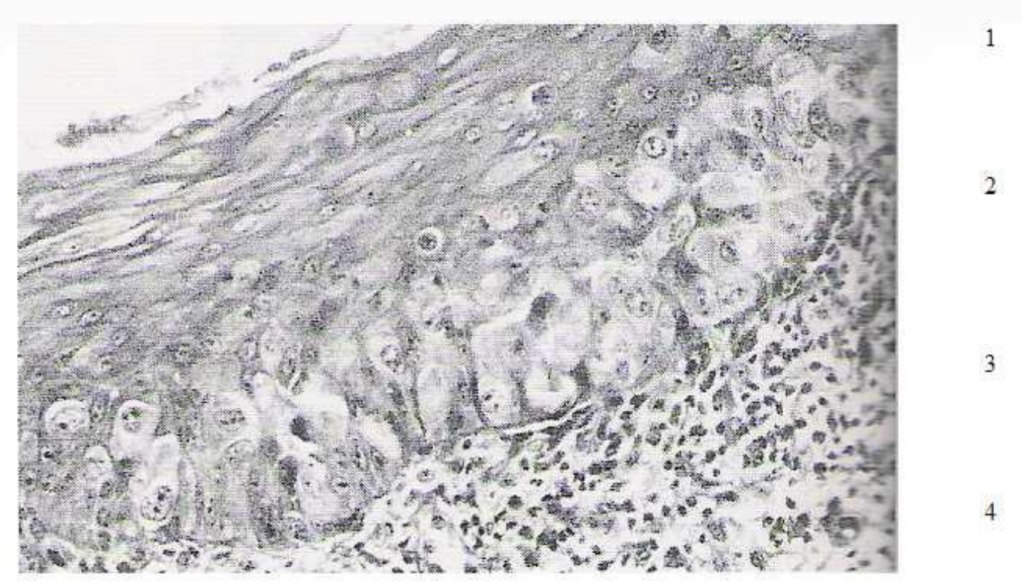
Figure 12 : Coupe histologique d’une érythroplasie : 1. Atrophie épithéliale ; 2. Cellules dysplasiques d’aspect ballonisé ; 3. Membrane basale ; 4. Chorion hypervascularisé.
Diagnostic
Si les signes et symptômes de l’érythroplasie sont présents, le médecin fait un examen de la cavité buccale et une biopsie de toute région douteuse, en particulier chez les personnes dont le risque de cancer est élevé, comme celles qui consomment des produits du tabac.
Lésions palatines des fumeurs inversés
Définition
Cette affection est spécifique des populations qui fument avec l’extrémité incandescente de la cigarette dans la bouche. Les lésions sont palatines, rouges, blanches ou mixtes. Il n’y a pas de difficulté à la définition ou au diagnostic de ces lésions à partir du moment où cette habitude a été identifiée chez une personne ou une communauté.
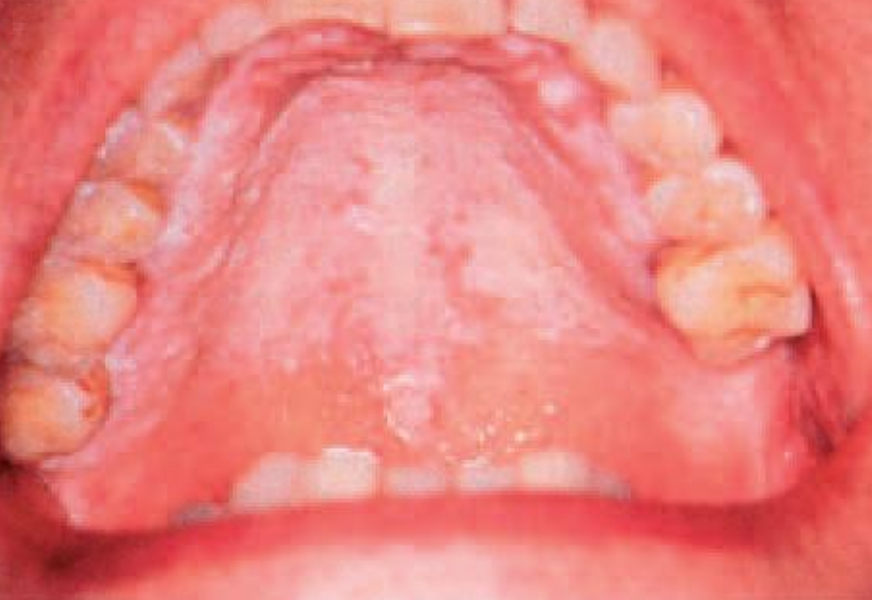
Figure 13 : Lésion palatine des fumeurs inversés
Fibrose sous-muqueuse
Définition
C’est une maladie chronique invalidante de la cavité buccale caractérisée par l’inflammation et la fibrose progressive des tissus sous-muqueux. Elle est décrite par Schwartz en 1952 sous le nom d’atrophie idiopathique de la muqueuse buccale. Joshi en 1953 introduit le terme de fibrose orale sous-muqueuse. Son taux de dégénérescence en carcinome épidermoïde est de 7,6 % sur 10 ans.
Épidémiologie
La fibrose sous-muqueuse survient à tous les âges, mais est préférentiellement rencontrée entre 20 et 40 ans (en Inde et en Asie du Sud-Est).
Étiologie
- Le principal facteur est la feuille de bétel.
- Les alcaloïdes (principalement l’arécoline) issus de la consommation des feuilles de bétel sous forme de chique (feuille de bétel mêlée à des feuilles de tabac, de la chaux vive et de la noix d’arec).
- Une prédisposition immunitaire génétique.
- Une carence en fer et en vitamine B.
- La malnutrition sont d’autres facteurs étiologiques évoqués.
Aspect clinique
Cliniquement, les lésions passent par deux stades, d’évolution cyclique, progressant d’autant plus rapidement et agressivement que le patient est jeune :
- Un premier stade : vésiculeux et ulcéreux, laissant apparaître des vésicules et des ulcérations. Sont associés les symptômes suivants : une sensation de brûlure à l’ingestion d’aliments épicés, une hypersialorrhée ou encore une dysgueusie.
- Le second stade : la muqueuse prend un aspect blanchâtre (marbré) avec apparition de bandes fibreuses caractéristiques palpables au niveau de la muqueuse jugale plus fréquemment atteinte, suivie par le palais, les régions rétro-molaires, les lèvres et la langue. Cette fibrose rétractile se manifeste par une impotence fonctionnelle variant suivant la localisation.
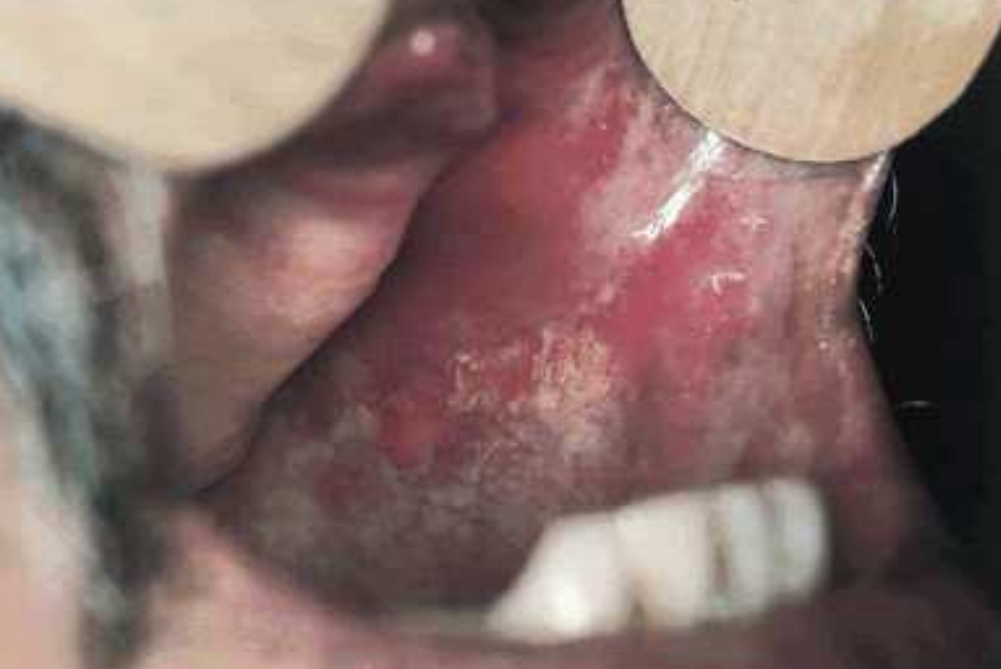
Figure 14 : Fibrose de la face interne de la joue
Histologie
L’épithélium est mince, atrophique et le chorion sous-jacent est le siège d’une réaction cellulaire inflammatoire importante.
Chéilite actinique
Épidémiologie
La chéilite actinique peut être aiguë ou chronique. Les chéilites chroniques s’observent surtout chez les hommes de plus de 45 ans dont la profession les expose pendant plusieurs années au soleil (agriculteurs, marins…). Le phototype est plus clair (blond ou roux).
Étiologie
Elles atteignent plus fréquemment la lèvre inférieure, plus exposée aux rayons ultraviolets (les UV entraînent des altérations de l’ADN des kératinocytes basaux et une diminution de leur activité mitotique) et où la pigmentation mélanique est faible.
Aspect clinique
- L’aspect clinique initial est celui d’une macule érythémateuse de surface irrégulière, qui se transforme en chéilite hyperkératosique desquamative et fissuraire.
- L’arrachement des squames ou des croûtes donne lieu à des hémorragies punctiformes.
- La lèvre prend une teinte jaunâtre et/ou grisâtre liée à l’atrophie tissulaire.
Une mauvaise hygiène bucco-dentaire et surtout l’intoxication tabagique associée aggravent l’évolution des lésions.
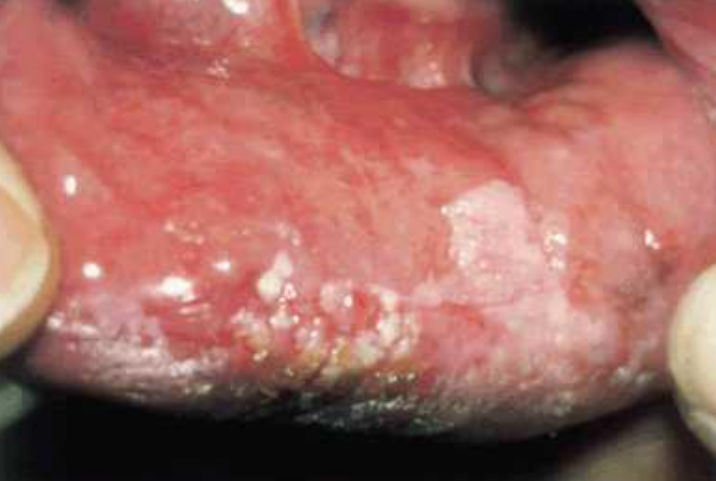
Figure 15 : Chéilite actinique chronique
Histologie
L’épithélium est hyper- et parakératosique, avec de l’acanthose en profondeur ; les lésions sont toujours bien délimitées. Le derme montre un infiltrat lymphoplasmocytaire.
Évolution
À un stade tardif, des dysplasies épidermiques peuvent apparaître ou bien des carcinomes épidermoïdes dans 12 à 13 % des cas. Le risque de métastases du carcinome épidermoïde labial est élevé (11 % des cas).
Diagnostic différentiel
- Le lupus érythémateux.
- Le lichen plan.
- La chéilite de contact.
- Les leucoplasies.
- Le carcinome spinocellulaire.
Lichen plan buccal
Définition
Le lichen plan (LP) est une maladie cutanéo-muqueuse, inflammatoire chronique et bénigne, relevant vraisemblablement d’un mécanisme auto-immun. Ce n’est pas une maladie infectieuse. La description clinique initiale a été réalisée par Wilson en 1869 et la description histologique par Dubreuil en 1906 est caractérisée par un trouble de kératinisation, et dont les aspects cliniques sont polymorphes.
Épidémiologie
L’incidence du lichen plan varie de 0,1 % à 4 % selon les auteurs. Il touche davantage les femmes et les sujets d’âge moyen (quatrième et cinquième décennies).
Topographie
Le LPB peut toucher toutes les régions de la muqueuse buccale, y compris la demi-muqueuse labiale. Les formes localisées sont plus fréquentes que les formes diffuses, et la région jugale postéro-inférieure représente le siège électif, avec souvent une atteinte bilatérale et grossièrement symétrique. Par ordre décroissant de fréquence, les localisations sont les suivantes : muqueuse jugale postéro-inférieure, dos de la langue, fibro-muqueuse gingivale, fibro-muqueuse palatine, face ventrale de la langue, muqueuse ou demi-muqueuse labiale, et plancher buccal.
Étiopathogénie
L’étiologie et la pathogénie du LPB ne sont pas totalement élucidées, aucune cause n’a pu être formellement mise en évidence. Plusieurs facteurs ont été retenus, parmi lesquels des facteurs génétiques, immunologiques, iatrogènes et psychologiques.
Aspects cliniques
- La période initiale : d’une durée d’environ 6 à 12 mois, est représentée par des lésions kératosiques assez simples et d’aspect pointillé, réticulaire, dendritique ou encore sous forme de macule homogène. Ces lésions sont en général asymptomatiques et ne se cancérisent jamais.
- La période d’état : dure une dizaine d’années voire plus, alterne des périodes quiescentes asymptomatiques avec des périodes actives douloureuses.
- La période tardive ou ancienne : commence après plusieurs années d’évolution, et quelquefois sans que le LPB n’ait été diagnostiqué. Elle se traduit par le développement d’un état atrophique ou scléro-atrophique.
Lors du passage au stade post-lichénien, la muqueuse scléro-atrophique peut être le siège de foyers de transformation maligne aboutissant au développement d’un carcinome verruqueux ou d’un carcinome épidermoïde, souvent bien différencié.
Formes cliniques
Selon la classification de l’OMS en 1997, le LPB regroupe les formes cliniques suivantes :
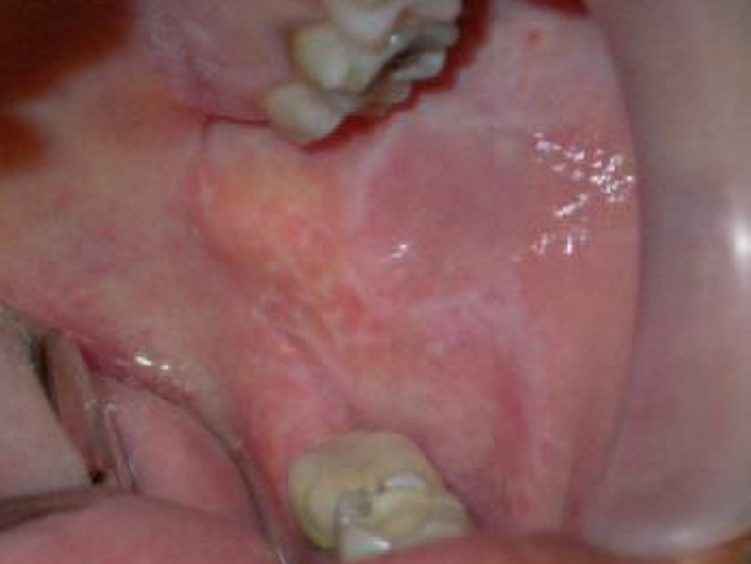
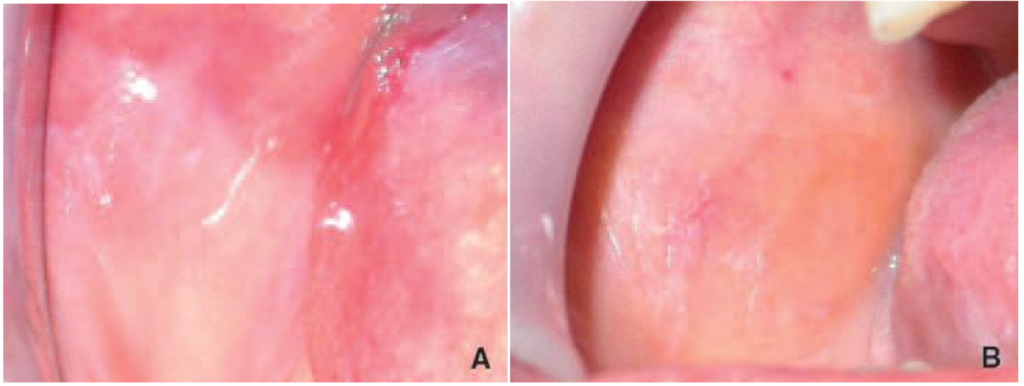
- Lichen plan réticulé :
Figure 16 : Lichen plan réticulé : forme en anneaux associée à une plaque kératosique sur la muqueuse jugale
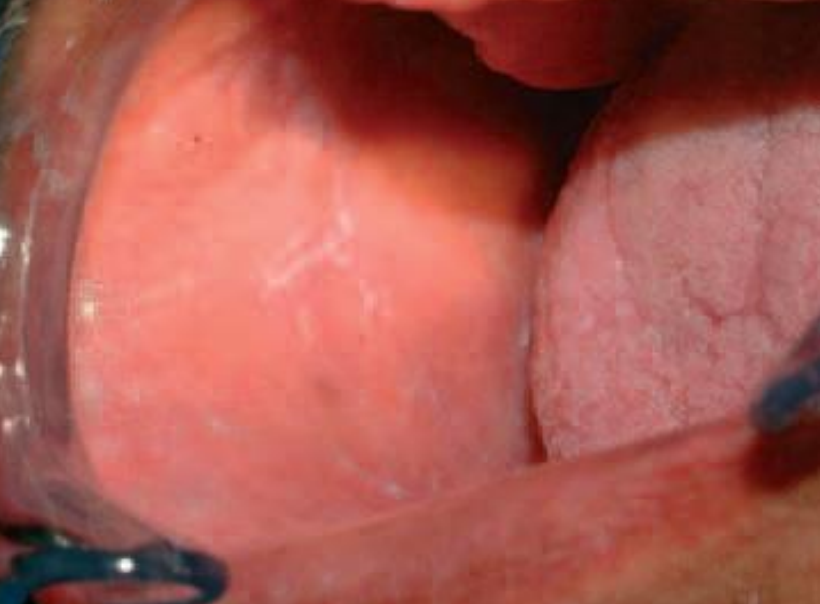
- Figure 17 : Lichen plan réticulé : forme circinée sur la muqueuse jugale
Figure 18 : Lichen plan réticulé : aspect dendritique en « feuille de fougère » sur la muqueuse jugale
Il est découvert fortuitement ou, très rarement, à l’occasion d’une hypersensibilité ou de picotement au contact des aliments. La lésion élémentaire est une papule. Les lésions réticulées récentes sont constituées de pointillés confluant en nappes ou plaques. L’aspect est variable selon le siège.
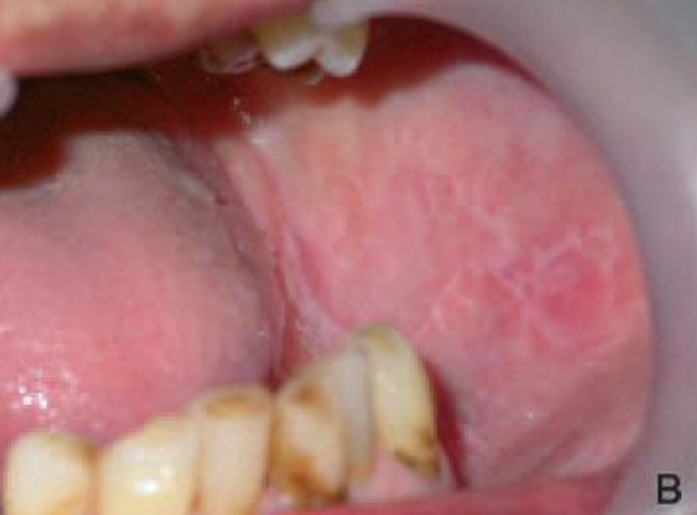
- LPB érosif :
Figure 19 : Lichen plan érosif de la langue
Il se présente sous l’aspect d’érosions douloureuses rouge vif vernissé, au fond œdématié, de taille variable, de forme parfois arrondie ou ovalaire ou irrégulière, légèrement en saillie. À ce stade, la lésion est douloureuse, gêne l’alimentation et empêche les soins bucco-dentaires habituels.
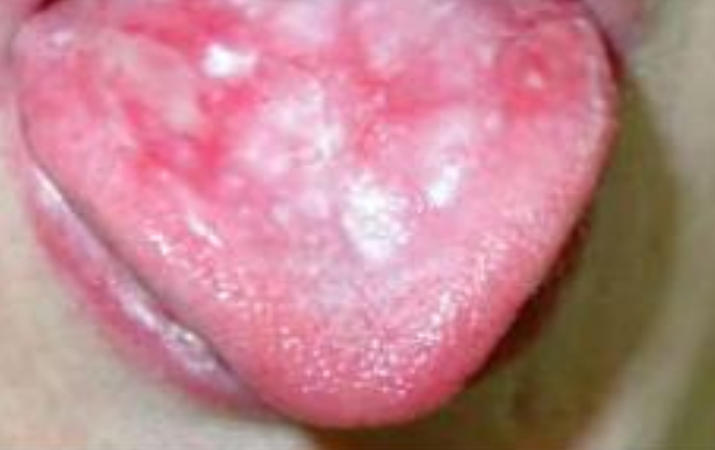
- LPB atrophique :
Figure 20 : Lichen atrophique sur la muqueuse jugale
C’est une forme d’évolution d’un LPB ancien et quelquefois sans qu’il n’ait été diagnostiqué. Elle se traduit cliniquement par le développement d’un état atrophique ou scléro-atrophique, donnant un aspect lisse et légèrement déprimé de la muqueuse qui est brillante ou un peu opalin quand elle est tendue.
Évolution
Dans la grande majorité des cas, le lichen a une évolution bénigne. Le risque de transformation maligne varie selon les auteurs de 0 % à 5,3 % (Ismail et al. 2007). L’OMS a classé le LPB dans les états potentiellement malins. La transformation maligne survient, le plus souvent, sur des lésions lichéniennes atrophiques et/ou érosives.
Lupus érythémateux discoïde
Définition
C’est une affection chronique auto-immune d’étiologie inconnue. Le système immunitaire de la peau est anormalement ciblé, entraînant une inflammation et une éruption cutanée.
Épidémiologie
Le lupus érythémateux discoïde est plus fréquent chez les femmes que les hommes et semble avoir un lien familial. L’exposition au soleil et à la fumée de cigarette sont des facteurs de risque.
Topographie
La muqueuse jugale est la région la plus fréquemment atteinte, suivie de la lèvre inférieure, du palais, des gencives et de la langue.
Aspect clinique
- Dans de rares occasions, les lésions buccales peuvent être isolées.
- Il est caractérisé par une zone centrale atrophique, rouge et bien délimitée, nettement bordée en périphérie par une zone surélevée faite de stries blanchâtres disposées en rayons.
- Des télangiectasies et des petits points blancs peuvent être présents sur les plages érythémateuses.
- Des ulcérations, des plaques blanches, des érosions sont possibles et elles évoluent vers une cicatrice atrophique.
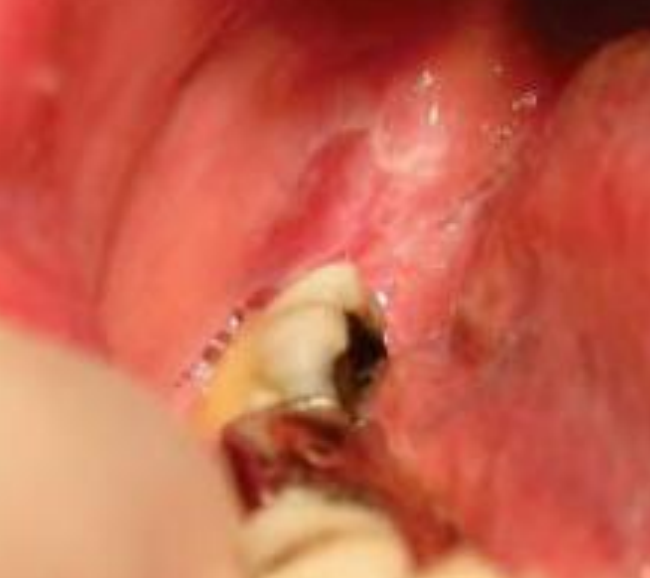
Figure 21 : Lupus érythémateux discoïde au niveau du trigone rétromolaire droit
Affections héréditaires
Dyskératose congénitale
Définition
La dyskératose congénitale (DC), ou syndrome de Zinsser-Cole-Engman, est une maladie héréditaire, trop souvent létale, décrite pour la première fois sur le plan dermatologique par Zinsser. La DC est une maladie rare puisqu’on estime sa prévalence à une personne sur un million.
Cette génodermatose se caractérise par des lésions cutanées kératosiques et leuco-mélano-dermiques plus ou moins réticulées et atrophiques, une dystrophie unguéale, des lésions leucoplasiques buccales précoces et des troubles hématologiques sévères.
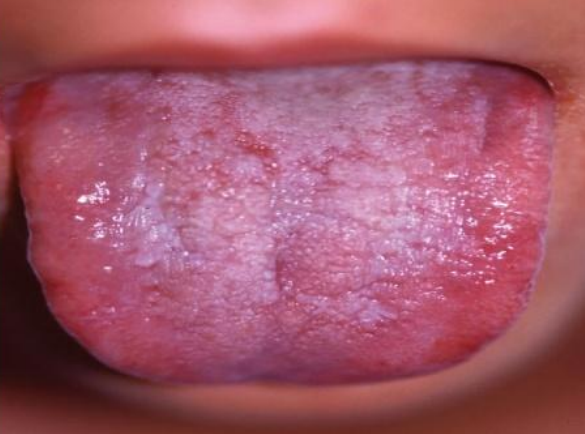
Figure 22 : Dyskératose congénitale
Épidermolyse bulleuse
- Désigne un groupe de maladies pour la plupart héréditaires qui entraînent la formation de bulles et d’ulcérations sur la peau et parfois sur la muqueuse buccale.
- Chez presque tous les patients, les lésions apparaissent à la naissance ou au cours de la petite enfance, et il existe souvent des antécédents familiaux.
- Les lésions de la peau sont constamment présentes.
- Certaines formes d’épidermolyse bulleuse peuvent entraîner des cicatrices et limiter l’ouverture de la bouche. Le diagnostic peut être suspecté rapidement après la naissance devant l’atteinte de la peau et les autres manifestations éventuelles.
Dépistage des lésions potentiellement malignes
Dépistage
Le dépistage est défini comme une intervention structurée de soins de santé conçue pour détecter la maladie à ses stades latents ou asymptomatiques, interrompant ainsi sa progression ou facilitant sa guérison.
Anamnèse médicale
Les symptômes conduisant à la consultation sont recueillis après avoir renseigné les données de l’état civil, les antécédents médicaux et médico-chirurgicaux du patient ainsi que son état de santé générale actuel (pathologies cardiovasculaires, digestives, rénales, endocriniennes, nerveuses, traitements médicamenteux en cours).
Les symptômes subjectifs, rapportés par le patient, sont peu nombreux ; il peut s’agir :
- D’une douleur : elle peut être spontanée ou provoquée, continue ou intermittente, localisée ou généralisée, référée ou irradiée ; il peut également s’agir d’une sensation douloureuse de type brûlure ou piqûre.
- D’une tuméfaction : elle peut être directement visible par le patient, gêner le port d’une prothèse ou être remarquée par l’apparition d’une déformation jugale ou labiale lorsqu’elle siège sur le versant vestibulaire de la crête alvéolaire ou qu’elle se développe sur les muqueuses qui recouvrent ces structures.
- D’un changement de coloration de la muqueuse pouvant être dû à de réelles pigmentations, à des manifestations tumorales ou pseudo-tumorales vasculaires, à une inflammation ou encore à des tumeurs ou pseudotumeurs épithéliales.
- D’un écoulement qui peut être séreux, sanguinolent ou purulent.
- De troubles fonctionnels tels que la dysphagie, l’agueusie ou encore la dysgueusie.
Examen clinique
Examen exo-buccal
- Toute asymétrie faciale doit être notée, spécialement dans la région parotidienne et cervicale.
- Il faut observer la teinte et l’aspect des téguments : lésions cutanées, tumeurs, éruptions, cicatrices…
- Rechercher une éventuelle déformation sous-jacente.
- L’examen du vermillon des lèvres ainsi que les commissures labiales comporte l’observation visuelle et la palpation. Noter toute asymétrie, changement de couleur ou de texture.
Le bilan ganglionnaire
Toutes les aires ganglionnaires doivent être explorées de façon méthodique et symétrique. La palpation, qui reste un élément important de l’examen exo-buccal, concerne essentiellement les ganglions cervico-faciaux (les chaînes sous-mentonnières et sous-maxillaires, faciales et parotidiennes, cervicales supérieures et inférieures).
Il faut noter la présence de tout ganglion anormal et préciser :
- Le nombre (adénopathie unique ou polyadénopathie).
- Le siège (sous-mental, sous-mandibulaire…).
- La taille.
- La consistance (indurée, souple…).
- La sensibilité (indolore, sensible ou hyperalgique…).
- La mobilité ou adhérence par rapport au plan superficiel et profond.
- L’évolutivité dans le temps.
Une ou plusieurs adénopathies cervicales dures, indolores, fixées aux plans voisins et de volume progressivement croissant doivent faire évoquer la possibilité d’une lésion maligne.
Examen endobuccal
Une attention particulière est portée à l’examen de la langue et du plancher buccal qui sont sièges à eux seuls de la moitié des cancers de la muqueuse buccale.
L’inspection rigoureuse va permettre de mettre en évidence des caractéristiques séméiologiques objectives qui sont :
- La localisation anatomique précise de la lésion.
- La taille.
- L’aspect de sa surface : lisse, brillante, ulcérée, crevassée…
- La présence d’écoulement : purulent, séreux, hémorragique.
Cependant, le suivi de l’évolution de ces caractéristiques dans le temps est parfois d’importance capitale.
La palpation
La palpation doit être douce et méthodique. Elle peut être uni- ou bidigitale (avec un doigt à l’intérieur et un autre à l’extérieur de la cavité orale, notamment pour le plancher de bouche et les joues).
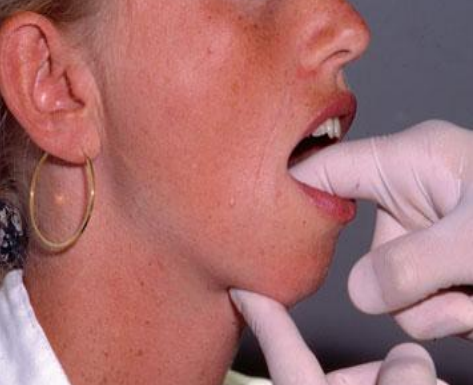
Figure 23 : La palpation
La palpation s’attache à déterminer les caractéristiques subjectives et objectives de la lésion :
- Sa sensibilité au toucher.
- Sa consistance : peut être molle, fluctuante, ferme, indurée…
- Son rapport avec les tissus sous-jacents : la lésion peut être fixe, mobile ou détachable.
Les zones à examiner
- Les lèvres : demi-muqueuses, muqueuses et commissures.
- La face interne des joues.
- Les vestibules.
- Les gencives (vestibulaire, linguale et palatine).
- La commissure intermaxillaire.
- La langue (face dorsale, bords, et face ventrale).
- Le plancher buccal.
- Le palais dur.
- La base de la langue.
- Le voile et les piliers du voile.
- La loge amygdalienne.
Face à la découverte d’une lésion suspecte
Lorsqu’une lésion muqueuse suspecte est découverte, il convient de détailler :
- Son emplacement.
- Sa taille : chiffrée en centimètres.
- Son nombre (unique ou multiple).
- Sa nature (ulcération, végétation, kératose…).
- Son étendue.
- Son caractère hémorragique ou non.
- Sa base (extension, induration, infiltration…).
- Ses caractéristiques de surface.
Prise en charge
Prise en charge préventive
Modification des facteurs de risque
L’évaluation et la tentative de modification du comportement des facteurs de risque font partie intégrante de tout protocole de gestion des affections potentiellement malignes.
- Sevrage tabagique :
Bien que le tabac soit souvent considéré comme le principal facteur de risque, les programmes éducatifs encourageant la cessation de la fumée peuvent entraîner une diminution de l’incidence de la leucoplasie et le renoncement au tabac peut entraîner la résolution d’un nombre équitable de leucoplasies. - Conseils en alcool :
Il existe une controverse sur le fait que l’alcool seul augmente la transformation précancéreuse, mais il existe des preuves évidentes que la disponibilité et la consommation d’alcool sont à la hausse dans la plupart des populations du monde. Néanmoins, l’identification des patients souffrant d’une consommation excessive d’alcool offre d’importantes possibilités d’éducation et de soins de santé et devrait être encouragée dans tous les cas potentiellement malins.
Prise en charge curative
Traitement médical
Certaines études ont rapporté une régression de la leucoplasie après l’utilisation de la vitamine A, des rétinoïdes locaux, systémiques, et du bêta-carotène systémique.
Cryothérapie
C’est une technique spécialisée impliquant la destruction localisée des tissus malades par l’application chirurgicale du froid extrême, habituellement par l’azote liquide.
Exérèse chirurgicale et reconstruction
L’exérèse chirurgicale est la plus couramment utilisée dans le traitement des lésions potentiellement malignes de la muqueuse buccale. L’excision doit être réalisée avec un bistouri à lame froide afin que les limites de la lésion ne soient pas brûlées et puissent être analysées par l’anatomopathologiste.
Chirurgie laser interventionnelle
Le laser CO₂, le Nd-YAG et le laser KTP ont été utilisés avec diverses techniques de vaporisation ou d’excision pour le traitement de la leucoplasie orale, mais ces dernières années ont vu apparaître de nouveaux lasers dont le champ d’application élargit les indications à d’autres pathologies, dont les lésions potentiellement malignes de la muqueuse buccale.
Autres thérapies
- Thérapie photodynamique (PDT).
- Chimioprévention ciblée.
- Thérapie génétique.
Modalités thérapeutiques
| Lésion | Traitement |
|---|---|
| Leucoplasie | – Une évaluation rigoureuse, une surveillance attentive, la suppression des facteurs de risque, principalement le tabac, est la première étape du traitement. L’abus d’alcool et les mauvaises habitudes d’hygiène buccale doivent être énergiquement combattus étant donné le rôle établi de ces cofacteurs dans la carcinogenèse de la muqueuse buccale. – Lorsque la lésion n’a pas disparu du seul fait de la suppression des facteurs favorisants, l’exérèse chirurgicale est le traitement le plus efficace, plus souvent réservé aux petites lésions aisément accessibles. – D’autres thérapeutiques permettent actuellement la suppression de la lésion. La photothérapie au laser CO₂ semble idéale, qui doit être précédée par des biopsies dans le but de confirmer le diagnostic et d’évaluer l’extension et l’agressivité de la lésion. |
| Érythroplasie | – Une fois le diagnostic clinique d’érythroplasie établi, une biopsie sera toujours réalisée pour évaluer le niveau de dysplasie. – Le traitement est fonction de plusieurs critères : taille et nombre de lésions, aspect clinique, localisation, sévérité de la dysplasie, sexe et âge du patient. – L’arrêt du tabac, la suppression des facteurs favorisants et des conseils diététiques sont indispensables. – Le traitement recommandé est l’excision chirurgicale. |
| Fibrose sous-muqueuse | – L’arrêt de la chique permet de stopper la progression. – Plusieurs traitements ont été proposés : ✓ Injections sous-lésionnelles de corticostéroïdes et d’hyaluronidase semblent moins efficaces que les applications locales de la vitamine A. ✓ Un traitement chirurgical est parfois proposé en cas de problèmes. |
| Chéilite actinique chronique | – Il doit être avant tout prophylactique : – Éviter l’exposition prolongée et répétée aux rayons solaires. – Protection antisolaire vestimentaire (chapeau à larges bords) et par l’application régulière de stick antisolaire efficace et bien toléré. – Le traitement des chéilites précarcinomateuses est chirurgical (vermillectomie). |
| Lichen plan buccal | – Actuellement, il n’existe aucun traitement définitif, ce sont des traitements palliatifs plus ou moins efficaces. Nous pouvons les classer en deux catégories : 1. Dans les formes asymptomatiques « quiescentes » : il faut recommander une bonne hygiène buccale, une remise en état de la cavité buccale, l’élimination de toute source irritative physique, chimique ou mécanique, l’arrêt de l’intoxication tabagique (rarement associée). Une prise en charge psychologique, associée ou non à la prescription de psychotropes, peut se révéler nécessaire chez certains patients. Une surveillance régulière doit être maintenue. 2. Dans les formes symptomatiques (atypiques) : les mesures précédentes s’imposent bien sûr, mais doivent être associées à un traitement médicamenteux, physique ou chirurgical. – L’association de corticoïdes par voie locale et générale semble plus efficace. – La corticothérapie locale sera préférée d’emblée à la corticothérapie générale dans les formes érythémateuses et érosives. – La survenue de dysplasie légère à modérée sur des lésions de lichen nécessite une exérèse chirurgicale. |
| Lupus érythémateux discoïde | – Au niveau de la cavité buccale : – Souvent, les lésions sont asymptomatiques et une abstention thérapeutique est tout à fait licite. – En cas de lésions buccales gênantes (érosions), prescrire une corticothérapie. |
| Dyskératose congénitale | – La prise en charge est très lourde et suppose une approche multidisciplinaire. |
Conclusion
Le médecin dentiste joue un rôle clé dans le dépistage des lésions potentiellement malignes. La prise en compte de tous les signes d’appel d’un possible processus précancéreux est indispensable au dépistage précoce :
- Couleur : lésions rouges ou blanches homogènes ou inhomogènes.
- État de surface : plate, surélevée…
- Texture : veloutée, verruqueuse…
- Consistance : indurée ou non.
- Ulcération : ne se résorbant pas après plus de 2 semaines.
Diagnostic tôt, traitement tôt.
Diagnostic tardif, traitement tardif.
Lésions Potentiellement Malignes / Pathologies Bucco-Dentaires
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.


Leave a Reply