Réactions Tissulaires au Cours des Déplacements Dentaires Orthodontiques : Guide Complet
Mots-clés : réactions tissulaires, déplacement dentaire, parodonte, orthodontie, hyalinisation, remodelage osseux, ligament alvéolo-dentaire, résorption radiculaire
Introduction : Pourquoi le Déplacement Dentaire Est-il Possible ?
Le déplacement orthodontique des dents n’est pas un phénomène mécanique passif. C’est un processus biologique actif et coordonné, impliquant une cascade de réactions cellulaires et tissulaires complexes.
Déplacer une dent sur son arcade, ou déplacer une arcade sur sa base osseuse, ne peut se réaliser que dans le cadre d’un véritable remaniement parodontal. Ce remaniement affecte le ligament alvéolo-dentaire, l’os alvéolaire, et parfois le cément et la dentine radiculaire.
Ces éléments forment un système coordonné : chacun réagit aux impulsions extrinsèques (forces orthodontiques), mais de manière particulière et avec une intensité variable selon l’importance des forces appliquées et le type de déplacement désiré.
À retenir pour l’examen : Pas de ligament = pas de déplacement. C’est la règle absolue de l’orthodontie biologique. Un implant ou une dent ankylosée ne peut pas être déplacé.
Partie I — Rappels Histologiques et Physiologiques du Parodonte
1.1 Le Parodonte : Définition et Organisation
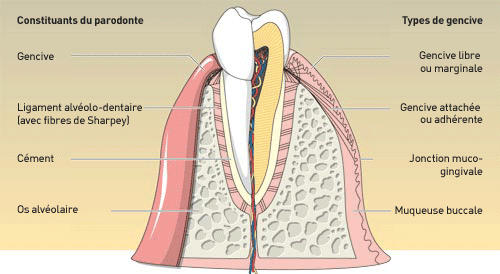
Le parodonte est l’ensemble des tissus qui entourent et soutiennent la dent. Il comprend quatre structures principales, chacune avec un rôle bien défini :
- La gencive (parodonte superficiel)
- L’os alvéolaire
- Le ligament alvéolo-dentaire (ou desmodonte)
- Le cément
1.2 La Gencive
La gencive est la partie de la muqueuse buccale qui recouvre les procès alvéolaires et entoure le collet des dents.
Ses rôles sont :
- Protéger le parodonte profond contre les sollicitations mécaniques externes (mastication, frottements)
- Constituer une barrière contre l’invasion bactérienne
Point clé : La gencive est le seul élément du parodonte qui persiste après la chute des dents. C’est un repère clinique important lors de l’examen parodontal.
1.3 Le Cément
Le cément est un tissu minéralisé qui recouvre la surface radiculaire. Il participe activement à :
- La mise en place et au maintien de la dent dans une position fonctionnelle, par ses fibres d’ancrage
- Le contrôle de la largeur de l’espace desmodontal, en compensant l’usure des faces occlusales et proximales
- La protection de la dentine sous-jacente
- La réparation des lésions radiculaires par des micro-adaptations cémentaires
1.4 Le Ligament Alvéolo-Dentaire (Desmodonte)
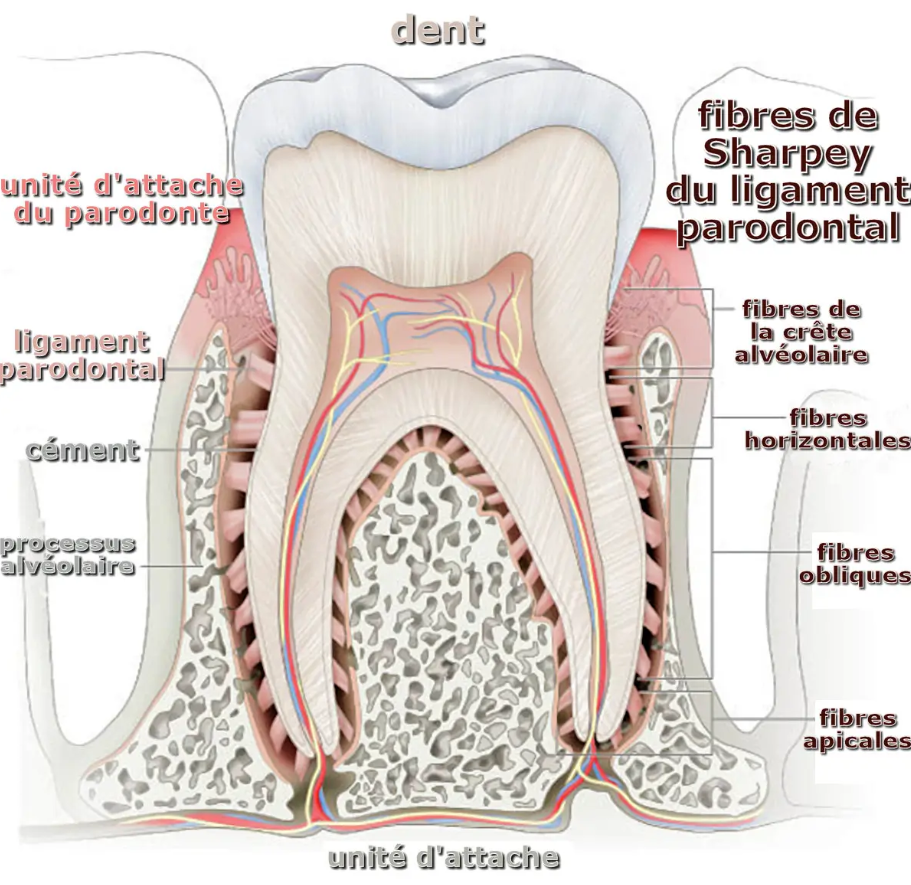
Le desmodonte est un tissu conjonctif fibreux, richement vascularisé et innervé qui entoure la racine et la relie à son alvéole. C’est la pièce maîtresse du déplacement dentaire.
Composition du desmodonte
Les éléments cellulaires (très abondants) :
- Cémentoblastes et cémentoclastes : à la surface du cément
- Ostéoblastes et ostéoclastes : à la surface de la paroi alvéolaire
- Fibroblastes : dans l’épaisseur du desmodonte
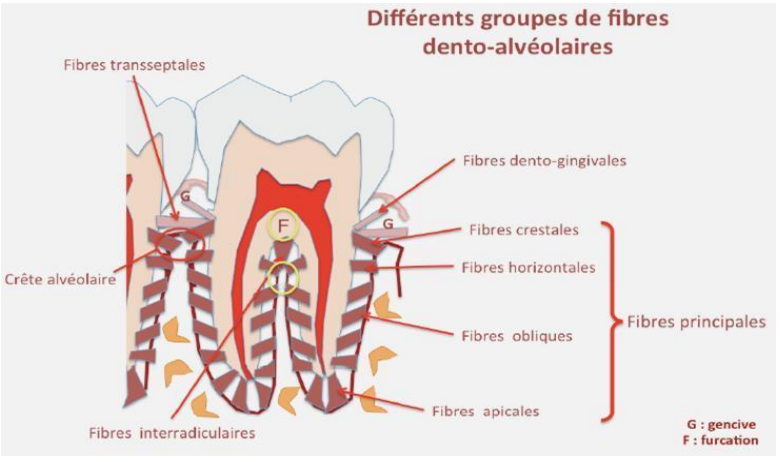
Les éléments fibrillaires : Les fibres de collagène du desmodonte sont organisées en fibres principales qui traversent toute la largeur du desmodonte pour s’ancrer dans l’os et le cément. À ce niveau, elles prennent le nom de fibres de Sharpey. Ces fibres sont disposées en forme sinusoïdale et regroupées en plusieurs faisceaux.
Les 5 rôles du desmodonte
| Rôle | Description |
|---|---|
| Mécanique et protecteur | Fixation de la dent dans son alvéole, amortissement des charges occlusales |
| Suspension | Assure la mobilité physiologique et le retour à la position initiale après cessation de la force |
| Nutritif | Vascularisation du cément via le réseau artério-veineux |
| Sensoriel et proprioceptif | Perception de la pression et de la douleur |
| Ostéogène | Production d’ostéoblastes nécessaires au remodelage osseux |
1.5 L’Os Alvéolaire et la Paroi de l’Alvéole
L’os alvéolaire constitue la partie des mâchoires où sont implantées les dents. La paroi de l’alvéole est bordée par une lame osseuse percée de nombreux canaux vasculaires : c’est la lame criblée (ou cribliform plate).
C’est au niveau de la lame criblée qu’est assuré l’ancrage des fibres desmodontales (fibres de Sharpey).
Du point de vue microscopique, les cellules osseuses essentielles sont :
- L’ostéoclaste : grosse cellule de surface, responsable de la résorption osseuse
- L’ostéoblaste : cellule productrice de la matrice osseuse
Pour aller plus loin dans vos révisions, vous pouvez consulter les Annales corrigées de l’internat en odontologie 2022-2024 qui incluent plusieurs questions sur la biologie du déplacement dentaire.
le Référentiel internat en parodontologie pour approfondir les notions de remodelage osseux et tissulaire.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
1.6 Le Remodelage Ligamentaire et Osseux
Remodelage ligamentaire
Le fibroblaste est la cellule centrale du déplacement dentaire. Sa présence est indispensable, car il :
- Inhibe directement ou indirectement l’action des ostéoclastes
- Contrôle l’activité des cellules à l’origine de la résorption radiculaire
Sans fibroblaste (en cas d’ankylose), le déplacement dentaire est impossible. C’est pourquoi une dent ankylosée est une contre-indication absolue au déplacement orthodontique.
Les fibres de collagène sont détruites et reconstruites en continu : leur turnover est extrêmement rapide, ce qui explique l’adaptation permanente du ligament aux contraintes.
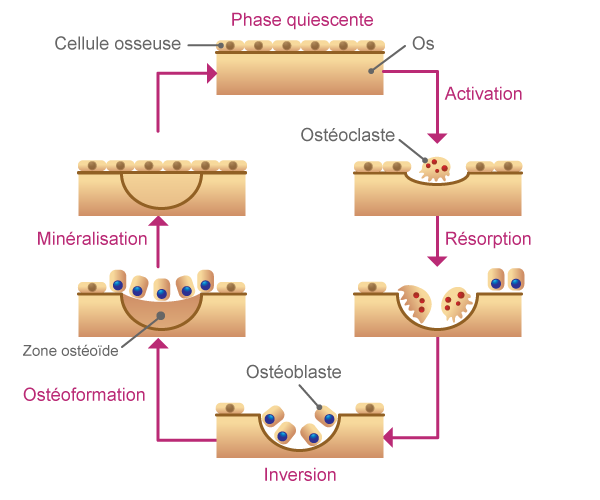
Le cycle de remodelage osseux
Il est clairement établi que les structures osseuses sont en continuel remaniement. La chronologie de ce cycle est :
Activation → Résorption → Formation (A-R-F)
Ce cycle se déroule de façon asynchrone et permanente, avec l’apparition de nouvelles unités fonctionnelles de remodelage (UFR) :
- Activation : recrutement des ostéoclastes
- Résorption : destruction du tissu osseux par les ostéoclastes
- Formation : apposition de tissu ostéoïde par les ostéoblastes
- Minéralisation : transformation du tissu ostéoïde en os minéralisé
Partie II — Les Réactions Tissulaires au Cours d’un Déplacement Dentaire Provoqué
2.1 Les Effets Mécaniques Immédiats
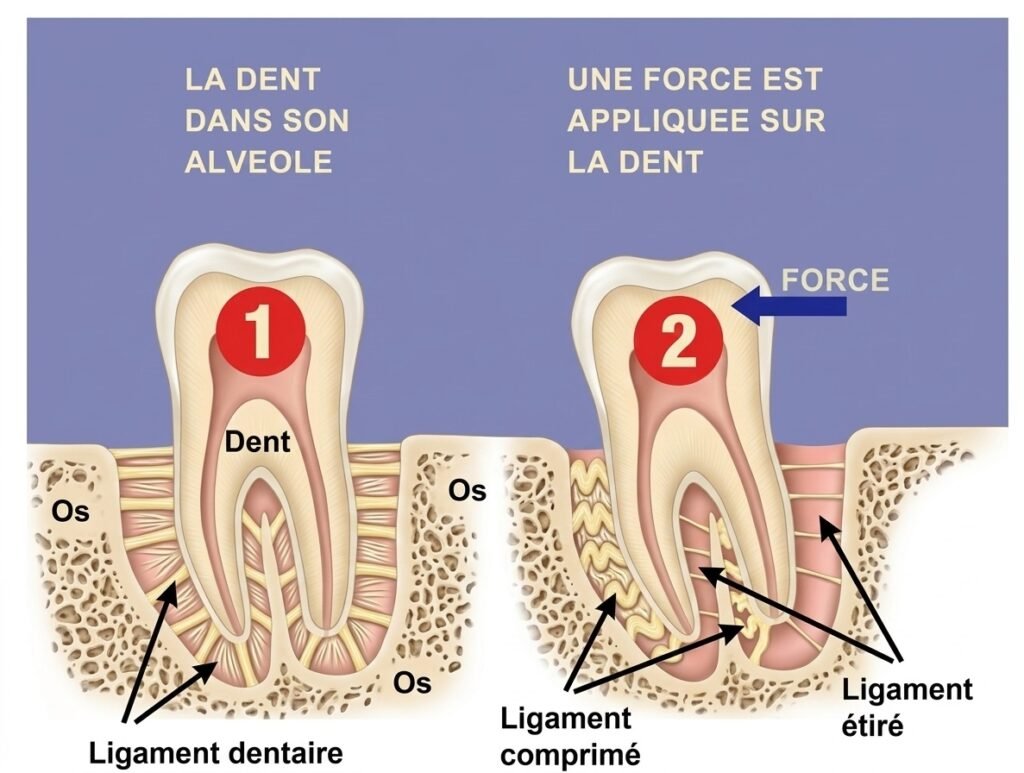
Dès l’application d’une force orthodontique, un déplacement immédiat de la dent est observé :
- Du côté du déplacement (côté pression) : compression du desmodonte
- Du côté opposé (côté tension) : étirement du desmodonte
À l’arrêt de la force, la dent revient à sa position initiale en 1 à 1 minute 30 (dans des conditions physiologiques). C’est la mobilité physiologique.
Si la force augmente, on observe une déformation des tissus dans cet ordre :
- D’abord les tissus osseux (flexion alvéolaire)
- Puis, si la force augmente encore, les tissus dentaires eux-mêmes
Paramètres de la force appliquée
Une force horizontale engendre un mouvement de translation, mais aussi des mouvements parasites (version, rotation) en raison de :
- La non-parallélisme des dents entre elles
- Les imprécisions de collage des brackets
- La déformation du fil dans la gorge du bracket
Anatomie radiculaire : Tout point de la surface radiculaire ne sera pas soumis à la même intensité ni à la même direction de force. Une force parfaitement caractérisée en intensité et en direction sera transmise au niveau radiculaire en une kyrielle de forces d’intensités et de directions variables selon la région anatomique considérée.
2.2 Les Effets Biologiques à Court Terme
Du côté pression
La compression du ligament et la pression alvéolaire induisent deux phénomènes distincts selon l’intensité de la force :
Cas d’une force de faible intensité
L’espace desmodontal est rétréci, entraînant une compression du tissu conjonctif ligamentaire et des vaisseaux. La vascularisation est perturbée mais reste possible, permettant aux éléments cellulaires d’atteindre la zone de compression.
L’organisme tente alors de recréer un espace desmodontal normal en déclenchant une résorption osseuse directe : les ostéoclastes résorbent la lame criblée en regard de la zone de compression. Cette résorption est entretenue tant que la force persiste.
Cas d’une force d’intensité importante : La Zone Hyaline
Lorsque la compression ligamentaire est trop importante, il se produit :
- Un écrasement vasculaire total
- Une compression des cellules desmodontales
- Une diminution partielle ou totale de l’apport vasculaire métabolique
- Une dégénérescence cellulaire → nécrose aseptique
En microscopie optique, cette zone présente un aspect vitrifié acellulaire : c’est la zone hyaline (hyalinisation).
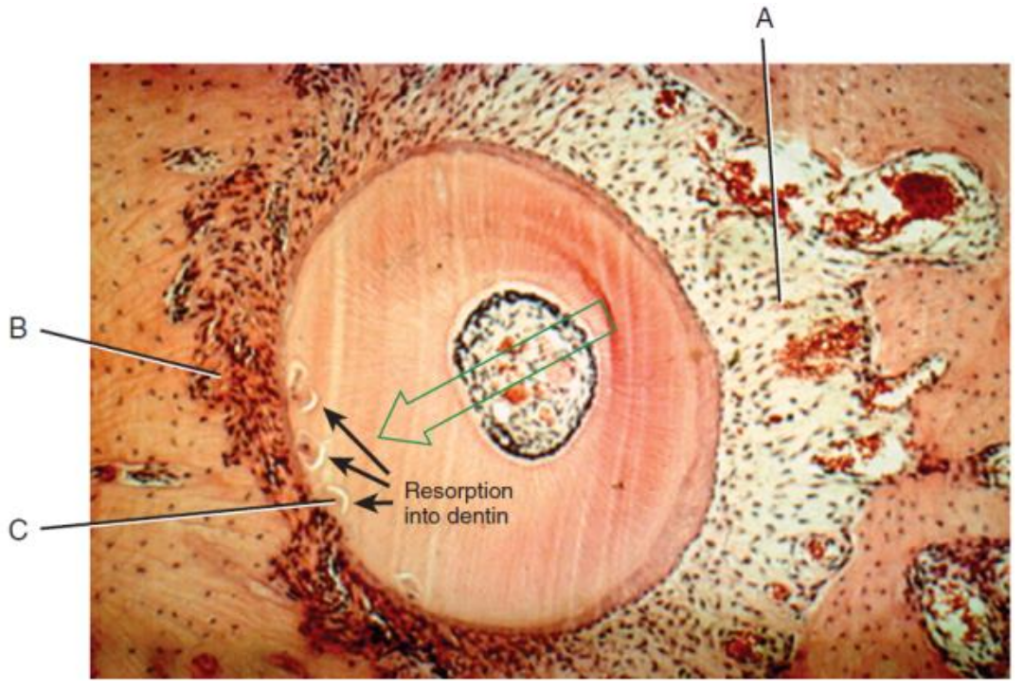
B. Les oséoclastes détruisent la trame osseuse alvéolaire
C. Zones de début de résorption qui seront réparées par une apposition cémentaire
Chronologie de la zone hyaline :
- Début : après 36 heures
- Durée moyenne : 12 à 15 jours
- Chez l’adulte ou avec des forces excessives : peut persister 40 jours et plus
- Conséquence clinique : aucun mouvement n’est perceptible pendant cette phase
La hyalinisation empêche la formation et la migration des cellules (notamment des ostéoclastes), bloquant ainsi la résorption osseuse directe et donc le mouvement.
Les tissus tentent de réagir en opérant une résorption osseuse indirecte : depuis les espaces médullaires de l’os spongieux situés en regard de la zone hyaline, une activité ostéoclastique va résorber le mur alvéolaire puis la lame criblée par voie centripète, aboutissant à un élargissement important du desmodonte.
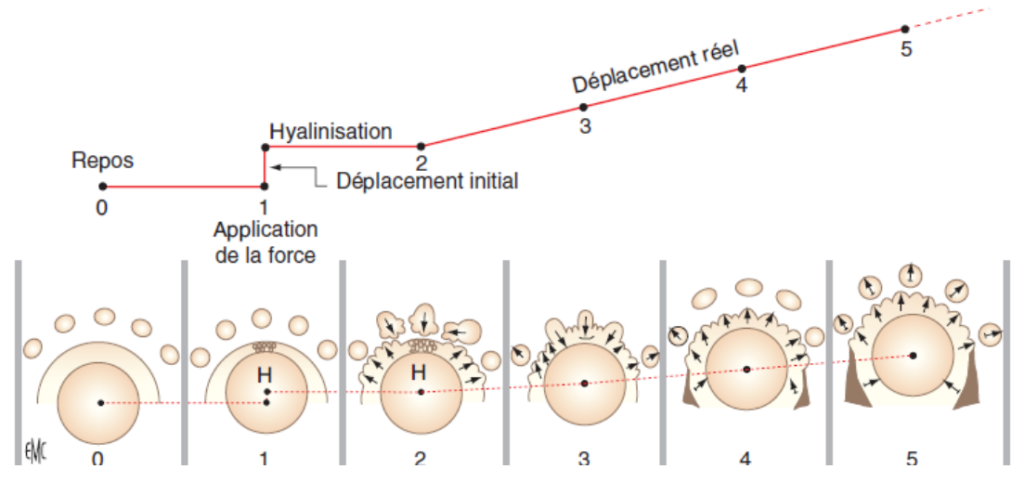
Important (REITAN) : Même avec des forces légères (50 à 100 g), il semble impossible d’éviter une phase initiale de hyalinisation. La zone hyaline est éliminée après 3 à 5 semaines si l’on n’effectue que des réactivations douces.
Du côté tension
Du côté tension, on observe :
- Un élargissement desmodontal avec orientation générale des faisceaux de fibres dans le sens de la traction
- Une déformation des éléments vasculaires qui s’élargissent dans le même sens
- Après quelques heures : une augmentation importante de l’activité mitotique des cellules desmodontales, maximale au bout d’un jour, se stabilisant au troisième jour
- Les cellules mésenchymateuses ainsi formées se différencient en cellules ostéoblastiques et fibroblastiques
- Dès le 3ème–4ème jour : apparition de nouveaux faisceaux de fibres de collagène et apposition osseuse modelante
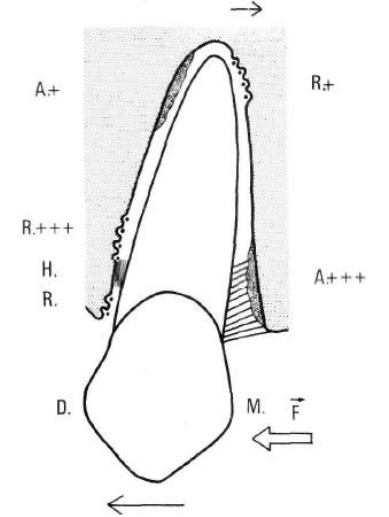
A = apposition;
R = résorption:
H = hyalinisalion.
2.3 Les Effets Biologiques à Long Terme
Selon BARON, la logique tissulaire implique que, une fois les réactions initiales dépassées (latences cellulaires de division et de différenciation), il faut entretenir un niveau suffisant de force pour se maintenir au-dessus du seuil cellulaire et utiliser pleinement le pool d’ostéoblastes et d’ostéoclastes déjà produits.
REITAN considère qu’il est difficile d’éviter la hyalinisation initiale, mais qu’il est possible d’éviter sa récidive.
Règle clinique : Si l’on interrompt la force pendant une durée supérieure à la latence de différenciation cellulaire, les ostéoclastes cessent leur activité et disparaissent, provoquant une nouvelle phase de hyalinisation lors de la reprise de force.
Données temporelles essentielles (à retenir)
| Événement | Délai |
|---|---|
| Seuil de déclenchement de l’activité cellulaire | 6 heures |
| Seuil de la résorption indirecte | 7 à 14 jours |
| Délai minimal entre deux réactivations (PROFFIT) | 3 semaines |
| Prolifération cellulaire chez l’enfant | 2 à 3 jours |
| Prolifération cellulaire chez l’adulte | 8 à 10 jours |
2.4 La Transduction de l’Effet Mécanique en Effet Biologique
L’application de la force entraîne une série de réactions cellulaires et des transformations tissulaires en cascade. Le mécanisme clé est le changement de concavité de la surface osseuse :
- Augmentation de la concavité (par déformation) → apposition osseuse
- Diminution de la concavité (par déformation) → résorption osseuse
Ce principe explique pourquoi la direction de la force détermine directement la nature de la réponse tissulaire locale.
Partie III — Les Différents Types de Déplacement Dentaire
3.1 La Version
Mécanique
Si l’on applique une force sur une dent sans attachement rigide, on la bascule en mouvement de version. Ce mouvement est produit par les ressorts sur plaque amovible ou les appareils fixes non rigides.
La force exercée pousse la dent contre la crête alvéolaire du côté opposé à la force (première zone de pression). Cette résistance fait pivoter la dent, créant une nouvelle compression au niveau apical.
Le mouvement final est une rotation basculante autour d’un centre de rotation situé au tiers apical de la racine (plus apicalement que le centre de résistance).
Calcul clinique important : Pour une force de 100 g appliquée au niveau coronaire sur une racine de 2 cm, la force délivrée au niveau apical avoisine 300 g. Même une force légère en couronne peut exercer une pression importante sur la zone marginale et à l’apex.
3.2 Le Torque et le Redressement après Version
Mécanique
Il s’agit de déplacements de la racine alors que la couronne est stabilisée. Ce mouvement est recherché pour redresser une dent qui était versée au départ ou versée mécaniquement auparavant.
Ce déplacement s’effectue :
- Dans le sens mésio-distal : par des courbures de 2e ordre
- Dans le sens vestibulo-lingual : par des courbures de 3e ordre (torque)
La dent tourne autour d’un centre de rotation situé au niveau de l’attache orthodontique. Ce mouvement est obtenu en appliquant un couple de forces au niveau de la couronne.
3.3 Le Mouvement de Translation
Mécanique
La translation est le déplacement de la dent parallèlement à son grand axe : la racine se déplace de la même distance que la couronne. Le centre de rotation est situé à l’infini.
Pour obtenir une translation pure, il faut annuler l’effet de rotation en appliquant un couple de forces déterminant une rotation d’intensité égale et de sens opposé. Seuls les dispositifs fixes multi-bagues permettent cela, grâce à l’effet de torque.
3.4 Le Mouvement d’Ingression
L’ingression s’effectue dans le même sens que les forces occlusales. C’est le mouvement qui rencontre le maximum de résistance de la part de la dent.
Au niveau histologique, ce déplacement provoque :
- Un étirement de toutes les fibres ligamentaires
- Une compression du système hydraulique desmodontal
- Une compression de l’os alvéolaire
- L’apparition possible d’une zone hyaline
Données de force (DELLINGER) :
- Force optimale d’ingression : 50 g (satisfaisante jusqu’à 100 g)
- À 300 g : la résorption radiculaire est sévère
REITAN conseille d’agir très doucement au début, ne pas dépasser 20 g initialement. Selon lui, l’ingression est le mouvement qui entraîne le plus de résorption radiculaire, particulièrement au niveau des incisives latérales supérieures.
3.5 Le Mouvement d’Égression
L’égression déplace la dent dans le sens de son évolution physiologique. C’est théoriquement le plus facile à réaliser.
Dans ce mouvement :
- Uniquement un étirement des fibres desmodontales (aucune zone de compression en théorie)
- Remodelage ligamentaire associé à une apposition osseuse
Attention : Ce mouvement présente un fort potentiel de récidive. Une phase de contention suffisante est indispensable pour éviter la rétraction des fibres étirées.
3.6 Le Mouvement de Rotation
La rotation correspond à un déplacement axial après application d’un couple de forces. Trois éléments influencent ce déplacement : la forme de la racine en section, le nombre de racines, et la localisation de l’axe de rotation.
Pour une dent monoradiculée à racine ronde
Si l’axe de rotation correspond à l’axe de la racine, il se produit un étirement des fibres ligamentaires sans rétrécissement ni élargissement desmodontal, donc sans pression alvéolaire. La participation osseuse est nulle, mais la participation des fibres desmodontales est maximale. Ces fibres peuvent être longtemps étirées sans modifier leur structure, gardant un potentiel de récidive important.
Pour une dent pluriradiculée
L’axe de rotation passe approximativement par le septum inter-radiculaire. Chaque racine se retrouve individuellement devant un déplacement en translation, avec apposition osseuse côté tension et résorption osseuse côté pression.
Règle clinique : La rotation est un mouvement particulièrement récidivant. La plupart des auteurs recommandent de l’effectuer dès le début du traitement pour permettre une contention longue avec hypercorrection. La présence des fibres conjonctives supra-alvéolaires explique cette récidive ; certains auteurs préconisent une gingivectomie supracrestale préalable.
Partie IV — Les Facteurs Influençant le Déplacement Dentaire
4.1 Les Facteurs Biologiques Intrinsèques
L’âge du patient
Avec l’âge, on observe des modifications quantitatives et qualitatives des tissus parodontaux.
REITAN précise qu’il n’y a pas de conditions plus favorables au déplacement que celles rencontrées chez un enfant de 12 ans : tissus en élaboration et en croissance, cellules conjonctives jeunes, abondantes et en pleine prolifération.
Chez l’adulte :
- Les tissus sont moins actifs mais le déplacement reste réalisable
- La hyalinisation est plus fréquente
- Il est préférable d’appliquer des forces légères et contrôlées
- La prolifération cellulaire apparaît après 8 à 10 jours (vs 2 à 3 jours chez l’enfant)
- L’os adulte possède moins de trabéculations que l’os jeune, rendant la résorption alvéolaire plus importante et créant des mobilités dentaires
Les facteurs nutritionnels et endocriniens
Ces facteurs peuvent altérer significativement le déplacement dentaire :
- Une diminution du taux de prostaglandines dans l’os entraîne une diminution du déplacement dentaire
- Une diminution du taux de Ca²⁺ active l’hormone parathyroïdienne, provoquant une diminution de la densité osseuse et un mouvement dentaire plus rapide
- Une carence en vitamine C, accentuée par les forces orthodontiques, affecte les structures parodontales : baisse de la synthèse du collagène par les fibroblastes et les ostéoblastes, et augmentation de l’activité de résorption par les ostéoclastes
4.2 Les Facteurs Locaux
Les facteurs anatomiques
Les pressions résultant d’une force orthodontique se répartissent sur les racines dont la longueur et le nombre varient selon la dent. Les dents maxillaires semblent se déplacer plus vite et plus loin que les dents mandibulaires.
Les facteurs histologiques
La densité osseuse est variable d’un patient à l’autre et selon le site :
- Un os très dense (espaces médullaires réduits) → hyalinisation plus intense, résorption plus difficile → retard du déplacement
- L’os maxillaire présente des espaces médullaires plus grands et plus nombreux et des corticales plus fines que l’os mandibulaire : le déplacement y est plus rapide
- Dans l’os spongieux (moins dense), la vitesse de déplacement est supérieure à celle dans l’os compact
Technique de RICKETTS : Il préconise un ancrage sur l’os compact par rotation des molaires contre les corticales pour maximiser la résistance à l’ancrage.
La hauteur de l’os alvéolaire
Une réduction de hauteur (vieillissement ou maladie parodontale) entraîne :
- Une diminution de la surface radiculaire soumise à la force
- Un déplacement apical du centre de résistance
Ces modifications changent fondamentalement le comportement biomécanique de la dent et doivent être prises en compte dans la planification du traitement.
4.3 Les Facteurs Extrinsèques : Modalités d’Application de la Force
L’intensité de la force
Les forces utilisées en orthodontie sont dites « biologiques », comprises entre :
- Un seuil minimum : suffisant pour induire un déplacement
- Un seuil maximum : fonction de la sensibilité du patient et du risque de lésions irréversibles des tissus dentaires et péri-dentaires
L’utilisation de forces légères est le meilleur moyen de réaliser un mouvement dentaire physiologique (résorption directe + apposition de compensation). Dans ce cas, la dent se déplace avec tout son environnement parodontal, et l’amplitude peut atteindre la valeur théorique maximale de 100 µm par jour, soit 3 mm par mois.
Le rythme d’application de la force
Pour de nombreux auteurs, le rythme d’application est plus important que l’intensité elle-même.
Les forces continues : L’énergie libérée est très progressivement décroissante (fils à mémoire de forme, boucles multiples). BARON conseille d’utiliser des forces continues très progressivement décroissantes.
Les forces discontinues : L’énergie libérée diminue très rapidement dès que la dent commence à se déplacer. L’application de forces de courte durée produirait moins de hyalinisation, de lésions tissulaires, de résorptions radiculaires et d’ischémie.
Les forces intermittentes : Des périodes sans aucun dispositif actif alternent avec des phases d’activité (activateurs, forces extra-orales). Lors du port, une apposition d’ostéoïde côté tension s’oppose à la récidive potentielle lors des phases sans appareillage. PETROVIC préconise ce type de force pour permettre à la circulation sanguine de reprendre et de poursuivre son apport en ostéoclastes et précurseurs.
La direction de la force
Elle peut être verticale, horizontale ou oblique, entraînant différents types de déplacements dentaires.
Partie V — Les Lésions Tissulaires Dues au Déplacement Dentaire Provoqué
5.1 Les Résorptions Radiculaires
Les constatations cliniques permettent d’affirmer qu’un individu présentant des résorptions radiculaires en début de traitement verra ses lésions augmenter d’autant plus que l’amplitude des mouvements et les forces appliquées seront importantes.
Conduite à tenir :
- Utiliser des forces légères
- Préférer les mouvements d’égression/version (moins à risque que l’ingression)
- Éviter les mouvements d’aller-retour
- Assurer une surveillance radiologique régulière
- À la première alerte : supprimer la force pendant 4 semaines → permet la réparation par formation de tissu cémentoïde
5.2 Les Coudures Radiculaires
Les coudures radiculaires se produisent au cours du déplacement orthodontique d’une dent en cours de calcification : les tissus dentaires apicaux non calcifiés subissent une flexion, puis se minéralisent en suivant cette déformation. La racine se retrouve déformée à l’apex.
Ces coudures altèrent l’équilibre occlusal et compliquent les traitements ultérieurs (endodontiques notamment).
5.3 Les Effets sur le Parodonte
Certains auteurs ont mis en évidence des lésions parodontales après traitement orthodontique :
- Gingivites : par difficulté de brossage liée à la présence de l’appareillage
- Mobilité et récessions : selon le terrain parodontal du patient
- Fenestrations : souvent liées à des mouvements trop vestibulaires des racines ou à une vitesse de déplacement trop rapide
- Fissures ou fentes gingivales : après fermeture d’espaces d’extraction — évoquent une vitesse de déplacement trop rapide par rapport aux phénomènes d’apposition/résorption
Les causes de ces lésions parodontales (en dehors de l’hygiène) sont :
- La composante inflammatoire du déplacement dentaire, qui augmente avec l’intensité de la force
- Les traumatismes occlusaux ponctuels et momentanés qui accompagnent le traitement orthodontique
Partie VI — Contrôle Radiologique du Déplacement Dentaire
Le contrôle radiologique est indispensable tout au long du traitement orthodontique. Il remplit des fonctions différentes selon le moment du traitement :
Avant le traitement :
- Évaluer l’état de santé parodontal
- Apprécier les rapports entre les dents et les structures voisines (nerf alvéolaire inférieur, sinus, apex des dents adjacentes)
Au cours du traitement :
- Contrôler la stabilité des dents d’ancrage
- Détecter d’éventuelles atteintes dentaires (résorptions radiculaires) ou parodontales (perte osseuse)
En fin de traitement :
- Apprécier les résultats par l’orientation des racines dentaires (parallélisme radiculaire, absence de résorption majeure)
Quelle Solution Vous Convient le Mieux ? Comparatif des Types de Mouvements Dentaires
Pour mieux comprendre et mémoriser les différents déplacements, voici un tableau comparatif synthétique :
| Critère | Version | Translation | Ingression | Égression | Rotation | Torque |
|---|---|---|---|---|---|---|
| Centre de rotation | Tiers apical | Infini | Apex | Apex | Axe de la dent | Attache |
| Côté pression | Apical + coronal | Uniforme | Ensemble de la racine | Nul (théorie) | Variable | Apical |
| Côté tension | Coronal | Uniforme | Nul (théorie) | Ensemble de la racine | Variable | Coronaire |
| Risque de résorption | Modéré | Modéré | Élevé | Faible | Modéré | Modéré |
| Appareillage requis | Amovible ou fixe | Multi-bagues | Multi-bagues | Tout | Multi-bagues | Multi-bagues |
| Potentiel de récidive | Modéré | Faible | Faible | Élevé | Très élevé | Modéré |
| Facilité d’exécution | Facile | Difficile | Difficile | Facile | Modérée | Difficile |
Erreurs Fréquentes à Éviter en Orthodontie Biologique
Erreur 1 — Appliquer des forces trop intenses dès le début
Pourquoi c’est problématique : Une force excessive dès le début du traitement provoque une hyalinisation étendue, bloquant le mouvement pendant plusieurs semaines. Elle augmente aussi le risque de résorption radiculaire irréversible.
Bonne pratique : Commencer avec des forces légères, puis augmenter progressivement l’intensité une fois que le pool cellulaire ostéoblastique/ostéoclastique est établi (après 3 à 4 semaines).
Erreur 2 — Réactiver trop fréquemment l’appareil
Pourquoi c’est problématique : Des réactivations trop rapprochées (moins de 3 semaines) interrompent le cycle cellulaire avant que les ostéoclastes aient terminé leur travail, entraînant une nouvelle phase de hyalinisation à chaque réactivation.
Bonne pratique : Respecter un délai minimal de 3 semaines entre les réactivations (PROFFIT), sauf protocole spécifique justifié.
Erreur 3 — Négliger le contrôle radiologique
Pourquoi c’est problématique : Les résorptions radiculaires sont silencieuses cliniquement et peuvent atteindre un stade sévère avant d’être détectées. Certains patients sont génétiquement prédisposés à cette complication.
Bonne pratique : Pratiquer un bilan radiologique avant le traitement, au cours du traitement (notamment lors de mouvements à risque comme l’ingression), et en fin de traitement. Suspendre la force 4 semaines dès les premiers signes radiologiques de résorption.
Erreur 4 — Ignorer l’état parodontal avant le traitement
Pourquoi c’est problématique : Un parodonte inflammatoire soumis à des forces orthodontiques subit des destructions souvent irréversibles du complexe dento-parodontal. L’inflammation amplifie la composante destructrice de la réponse tissulaire.
Bonne pratique : Obtenir un parodonte cliniquement sain (absence d’inflammation, indices de plaque acceptables) avant d’initier tout déplacement dentaire. Pour les patients adultes présentant une maladie parodontale traitée, une collaboration étroite avec le parodontiste est indispensable.
Erreur 5 — Déplacer une dent ankylosée ou sur implant
Pourquoi c’est problématique : Sans desmodonte fonctionnel, aucun remodelage n’est possible. Une dent ankylosée soumise à des forces orthodontiques ne se déplace pas ; c’est en revanche les dents voisines qui peuvent être déplacées involontairement, créant des problèmes d’ancrage.
Bonne pratique : Diagnostiquer l’ankylose avant le traitement (test de percussion, radiographie, CBCT si nécessaire). Un implant ostéo-intégré peut en revanche être utilisé comme ancrage absolu.
Erreur 6 — Sous-estimer le potentiel de récidive des rotations
Pourquoi c’est problématique : Les fibres conjonctives supra-alvéolaires ne se réorganisent pas aussi rapidement que les fibres desmodontales, maintenant une mémoire tissulaire favorisant la récidive plusieurs années après la correction.
Bonne pratique : Effectuer les rotations en début de traitement (pour maximiser la durée de contention), pratiquer une hypercorrection systématique, et envisager une fibrotomie supra-crestale (pericision) dans les cas de rotation sévère.
Cas Cliniques Commentés
Cas Clinique 1 — Hyalinisation et Blocage du Mouvement chez un Adulte
Patient : Homme, 34 ans, traitement d’orthodontie fixe multi-bagues pour correction d’une classe II avec encombrement modéré. Pas d’antécédent parodontal. Bonne hygiène bucco-dentaire.
Problématique identifiée : Après la première réactivation du fil (arc Ni-Ti 0,016″), le praticien note une absence totale de mouvement des incisives supérieures au contrôle à J+21. La radiographie ne montre pas de résorption radiculaire significative.
Analyse : La faible densité cellulaire du desmodonte adulte, associée à l’arc de forte rigidité utilisé initialement, a probablement engendré une zone hyaline étendue. Chez l’adulte, la phase de hyalinisation peut durer 40 jours et plus.
Prise en charge : Le praticien décide de laisser le traitement passif pendant 4 semaines supplémentaires sans modification, le temps que les résorptions osseuses indirectes depuis les espaces médullaires éliminent la zone hyaline. Il remplace ensuite l’arc par un fil de plus faible section (0,014″) et programme les réactivations à 4 semaines minimum.
Résultat attendu : Reprise progressive du mouvement dentaire, sans récidive de la zone hyaline grâce au respect des délais cellulaires.
Cas Clinique 2 — Résorption Radiculaire lors d’une Ingression des Incisives
Patient : Femme, 16 ans, sourire gingival marqué, classe II division 2. Traitement par multi-bagues avec ingression des incisives supérieures. Apex fermés.
Problématique identifiée : Au contrôle radiologique à 12 mois, la radiographie rétroalvéolaire des incisives centrales révèle une résorption radiculaire apicale de 2 mm sur 12 et de 1,5 mm sur 11.
Analyse : L’ingression est le mouvement à risque maximal de résorption radiculaire (REITAN). Ici, les forces d’ingression étaient probablement supérieures à 50 g. La racine conique des incisives latérales supérieures est particulièrement vulnérable.
Prise en charge : Suppression de la composante d’ingression pendant 4 semaines (phase de réparation par tissu cémentoïde). Remplacement par un arc passif en acier, puis reprise de l’ingression avec des forces réduites à 20 g maximum (REITAN), sous surveillance radiologique rapprochée tous les 6 mois.
Résultat attendu : Arrêt de la progression des résorptions. La perte radiculaire constatée est définitive, mais la stabilité parodontale à long terme est maintenue si la résorption reste inférieure à un tiers de la longueur radiculaire.
Cas Clinique 3 — Récidive de Rotation et Contention Inadaptée
Patient : Fille, 14 ans, correction d’une rotation de 25° de 21 par appareil fixe multi-bagues. Traitement de 18 mois. Résultat alignement excellent en fin de traitement actif.
Problématique identifiée : À 6 mois post-traitement, la patiente présente une récidive partielle de la rotation de 21 (retour de 8° environ), malgré une gouttière de contention amovible portée la nuit.
Analyse : Les fibres supra-alvéolaires (fibres de Sharpey coronaires et fibres gingivales transseptales) n’ont pas eu le temps de se réorganiser dans la nouvelle direction. La rotation est le mouvement le plus récidivant de l’orthodontie. La contention nocturne seule est insuffisante pour des rotations importantes.
Prise en charge : Réalisation d’une contention fixe collée (fil tressé) en plus de la gouttière de nuit. Discussion avec la patiente et ses parents de l’intérêt d’une fibrotomie supra-crestale (pericision) si une nouvelle correction active est envisagée.
Résultat attendu : Stabilisation de la rotation à la position corrigée grâce à la contention fixe 24h/24. La pericision, si réalisée, coupe les fibres supra-alvéolaires, réduisant drastiquement le potentiel de récidive.
Foire Aux Questions (FAQ)
Pourquoi une dent sur implant ne peut-elle pas être déplacée orthodontiquement ?
Un implant ostéo-intégré est directement ancré dans l’os sans tissu conjonctif intermédiaire (pas de desmodonte). Or, c’est précisément le ligament alvéolo-dentaire — avec ses fibroblastes, ses ostéoclastes et sa vascularisation — qui permet le remodelage tissulaire indispensable au déplacement. Sans ce ligament, aucune résorption dirigée n’est possible : l’implant est donc une ancre fixe, non déplaçable.
Quelle est la différence entre résorption osseuse directe et indirecte ?
La résorption directe se produit quand la force est légère : les ostéoclastes recrutés depuis le desmodonte résorbent directement la lame criblée du côté de la pression. La résorption indirecte survient quand la force est trop forte : une zone hyaline (nécrose aseptique) se forme, bloquant la résorption directe. Des ostéoclastes provenant alors des espaces médullaires adjacents résorbent l’os par voie centripète (de l’extérieur vers l’intérieur) jusqu’à éliminer la zone hyaline. La résorption directe est plus rapide et plus favorable cliniquement.
Pourquoi les rotations dentaires récidivent-elles autant ?
Les fibres conjonctives supra-alvéolaires (principalement les fibres gingivales et transseptales) s’adaptent beaucoup plus lentement que les fibres desmodontales profondes. Après correction d’une rotation, ces fibres superficielles conservent leur orientation initiale pendant plusieurs mois, voire années, et exercent en permanence une traction qui tend à ramener la dent en position de départ. Une contention longue (fixe de préférence) et une hypercorrection initiale sont les principaux outils pour contrer ce phénomène.
Quelle force doit-on appliquer pour une ingression d’incisive ?
Les données de la littérature recommandent une force initiale de 20 g maximum (REITAN), qui peut être progressivement augmentée jusqu’à 50 g (DELLINGER). Au-delà de 100 g, les risques de résorption radiculaire augmentent significativement. À 300 g, la résorption est décrite comme sévère. L’ingression est en effet le mouvement orthodontique le plus à risque de résorption apicale, en particulier au niveau des incisives latérales supérieures.
Quel est l’impact de l’âge du patient sur le déplacement dentaire ?
L’âge est l’un des facteurs biologiques les plus déterminants. Chez l’enfant de 12 ans, le desmodonte est jeune, actif, avec des cellules en pleine prolifération : la réponse cellulaire est rapide (2-3 jours) et les mouvements sont plus fluides. Chez l’adulte, la vitalité cellulaire est moindre, la latence de prolifération est plus longue (8-10 jours), la hyalinisation plus fréquente et la densité osseuse plus variable. Cela n’empêche pas le traitement orthodontique chez l’adulte, mais impose davantage de précautions (forces légères, réactivations espacées, surveillance parodontale renforcée).
Quelles sont les conditions indispensables au déplacement dentaire ?
Trois conditions doivent être réunies simultanément :
- Condition mécanique : la force doit être calibrée pour minimiser la hyalinisation et favoriser la résorption osseuse directe
- Condition anatomique : le parodonte doit être complet et fonctionnel (un ligament alvéolo-dentaire intact est indispensable)
- Condition physiopathologique : le parodonte doit être sain — une inflammation parodontale active contre-indique le déplacement orthodontique car elle provoque des destructions souvent irréversibles lors du remodelage
Comment surveiller radiologiquement un patient en cours de traitement orthodontique ?
Avant le traitement : radiographie panoramique et bilan rétroalvéolaire pour évaluer l’état parodontal et les rapports dent/structures voisines. En cours de traitement : contrôles ciblés sur les dents à risque (incisives, dents en ingression), idéalement tous les 6 mois, ou plus fréquemment si des signes d’alerte apparaissent. En fin de traitement : bilan complet pour apprécier le parallélisme radiculaire, l’absence de résorption majeure et les niveaux osseux finaux.
Quelle est la différence entre une force continue et une force intermittente en orthodontie ?
Une force continue maintient une activation permanente et progressive (fils à mémoire de forme, arcs super-élastiques) : elle exploite le pool cellulaire de façon optimale mais nécessite que le matériau conserve son activation longtemps. Une force intermittente alterne des périodes d’activation et de repos (appareils amovibles, forces extra-orales) : elle permet à la circulation sanguine de se régénérer entre les phases, apportant de nouveaux précurseurs cellulaires. Les deux approches sont efficaces si les périodes d’arrêt n’excèdent pas le seuil de cessation de l’activité cellulaire (environ 6 heures pour la résorption directe, 7 à 14 jours pour la résorption indirecte).
Conclusion : Trois Conditions pour un Déplacement Dentaire Réussi
L’orthodontiste déplace, modèle et remodèle l’ensemble du complexe dento-parodontal : la dent, le desmodonte, l’os de soutien et les tissus de recouvrement.
Ce déplacement ne peut s’accomplir que si trois conditions fondamentales sont réunies :
1. Condition mécanique : La force doit être calibrée pour limiter la hyalinisation et la résorption osseuse indirecte, et favoriser la résorption osseuse directe. Des forces légères en début de traitement réduisent la durée de la hyalinisation et permettent un mouvement plus rapide et moins iatrogène. À long terme, une fois le pool cellulaire établi, les forces peuvent être prudemment augmentées.
2. Condition anatomique : Le parodonte doit être complet. Sans ligament alvéolo-dentaire fonctionnel, aucun déplacement n’est possible.
3. Condition physiopathologique : Le parodonte doit être sain. Une inflammation parodontale active contre-indique formellement le déplacement orthodontique, car elle entraîne des destructions souvent irréversibles du complexe dento-parodontal.
La maîtrise de ces principes biologiques est le fondement de toute pratique orthodontique raisonnée et respectueuse des tissus du patient.
Pour aller plus loin dans vos révisions, vous pouvez consulter les Annales corrigées de l’internat en odontologie 2022-2024 qui incluent plusieurs questions sur la biologie du déplacement dentaire.
le Référentiel internat en parodontologie pour approfondir les notions de remodelage osseux et tissulaire.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Bibliographie
- B. Melsen, M. Dalstra, P.M. Cattaneo. Réaction osseuse au déplacement dentaire provoqué. Journal de Parodontologie & d’Implantologie Orale n°4 (2001).
- D. Dorignac, E. Bardinet, C. Bazert et al. Biomécanique orthodontique et notion de force légère. EMC [23-490-B-10] 2008.
- M. Houchmand-Cuny, N. Chretien, L. Le Guehennec et al. Le déplacement dentaire orthodontique : histologie, biologie et effets iatrogènes. Orthod Fr 2009 ; 80:391-400.
- S. Kurihara. Aspects histo-physiologiques du déplacement dentaire chez l’adulte. Orthod Fr 2000;71(4):371.
- Bassigny F. Manuel d’orthopédie dento-faciale. MASSON, 1983.
- Duhart AM, Bardinet E. Biomécanique et notion de force légère. EMC 23-490-B-10, 1997.
- Massif L, Frapier L. Orthodontie et parodontie. EMC 23-490-A-07.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et contribue au financement de ce site.
Leave a Reply