Les Ostéites des Maxillaires : Guide Complet en Chirurgie Dentaire
Niveau : Étudiant en odontologie (DFASO / Internat) | Spécialité : Chirurgie orale, Parodontologie, Pathologie buccale
Introduction
Les ostéites maxillaires et mandibulaires représentent des affections inflammatoires du tissu osseux, d’origines diverses (locales ou générales). Souvent infectieuses ou traumatiques, elles peuvent être induites par des traitements médicamenteux (bisphosphonates, dénosumab) ou encore par un antécédent de radiothérapie cervico-faciale.
Le maître symptôme est la douleur, accompagnée fréquemment de tuméfaction locale et d’un trismus. Leurs sémiologies cliniques varient selon la localisation anatomique, la présence ou non de suppuration, la durée d’évolution et l’étiologie. Dans la majorité des cas, elles entraînent des délabrements osseux importants, posant des problèmes diagnostiques et thérapeutiques délicats.
💡 À retenir pour l’examen : La mandibule est plus touchée que le maxillaire en raison de sa vascularisation de type terminal, qui la rend plus vulnérable à l’ischémie et à la nécrose.
Ce qu’il faut savoir : Physiopathologie Essentielle
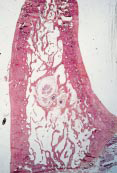
Les ostéites sont à l’origine d’une déminéralisation osseuse entraînant l’apparition à terme de fragments osseux isolés du reste de l’os : les séquestres.
Un séquestre est un fragment osseux non irrigué et dévitalisé, siégeant dans un os ou dans un tissu périosseux.
Les ostéites sont plus fréquentes à la mandibule qu’au maxillaire du fait de la vascularisation de type terminale à la mandibule. L’inflammation entraîne des thromboses intra-osseuses qui provoquent la formation d’îlots de cellules nécrosées, formant ainsi des séquestres osseux sans vascularisation ni innervation.
Bactériologie des ostéites
La flore est polymicrobienne, associant :
- Des bactéries aérobies et parfois anaérobies
- Streptocoques +++ (prédominants)
- Staphylocoques dorés
⚠️ Cette flore mixte justifie la prescription d’une antibiothérapie à spectre large, guidée idéalement par un antibiogramme.
Les Étiologies des Ostéites Maxillaires
Causes déclenchantes
Causes locales (origine infectieuse)
Cause dentaire ou parodontale — C’est la cause la plus fréquente, incluant :
- Pulpite
- Granulome apical
- Kyste périapical
- Parodontopathie avancée
Traumatismes maxillo-faciaux — Par exemple une fracture des maxillaires.
Origine iatrogène — Conséquence d’un geste thérapeutique :
- Exodontie (notamment dent incluse)
- Chirurgie des maxillaires
- Anesthésie locale infectée
Causes générales
Au cours de certaines maladies infectieuses, il peut y avoir une atteinte diffuse du squelette. Les ostéomyélites hématogènes ont une origine souvent cutanée (furoncle) ou ORL (angine).
Causes exogènes
Physiques :
- Le réchauffement de l’os par les instruments rotatifs (fraises sans refroidissement)
- Les radiations ionisantes utilisées dans le traitement des cancers cervico-faciaux
Chimiques :
- Intoxication arsenicale, phosphorée, fluorée
Thérapeutiques :
- Chimiothérapie anticancéreuse
- Radiothérapie
Causes favorisantes
- L’âge : Les ostéites sont plus fréquentes chez l’enfant du fait des éruptions successives qui provoquent des remaniements osseux importants.
- Le terrain : Certaines pathologies prédisposent aux infections et leur confèrent une allure plus grave : diabète, SIDA, dystrophie osseuse, ostéoporose.
Classification et Formes Cliniques
Les ostéites circonscrites de causes locales
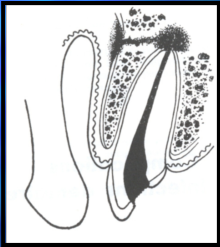
L’ostéopériostite
La forme la plus légère, plus fréquente chez l’enfant.
Clinique :
- Légère tuméfaction des parties molles
- Épaississement des tables osseuses
- Signes d’une monoarthrite aiguë
Radiologie :
- Image radio claire péri-apicale
- Élargissement desmodontal
Évolution : Guérison ou diffusion.
L’ostéopériostose
Fréquente chez l’enfant, suite à une monoarthrite chronique de la première molaire.
Clinique :
- Déformation faciale
- Épaississement non douloureux de l’os basal
Radiologie :
- Lésion d’infection apicale
- Épaississement de la corticale osseuse
Évolution : Guérison après traitement conservateur ou extraction de la dent causale.

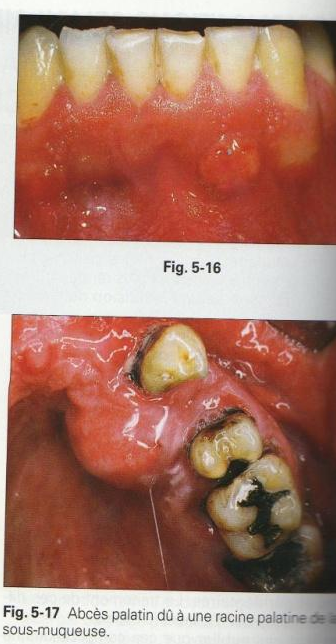
L’abcès sous-périosté
Il survient chez l’enfant et l’adulte dans les régions où le périoste adhère à la muqueuse (palais ou gencive).
Au palais :
- Plus fréquent chez l’adulte
- Concerne les racines de : incisive latérale, première prémolaire et première molaire
- Voussure fluctuante et douloureuse
- Muqueuse œdémateuse et congestionnée
Les ostéites du rebord alvéolaire
Les alvéolites sont dues à une inflammation de la paroi alvéolaire survenant après une extraction dentaire traumatique. Elles apparaissent 2 à 3 jours après l’extraction.
Alvéolite sèche
Clinique :
- Douleurs intenses, continues, insensibles aux antalgiques
- Halitose fréquente
Signes physiques :
- Vacuité de l’alvéole
- Parois blanches grisâtres
- Muqueuse péri-alvéolaire inflammatoire
Évolution : Guérison spontanée généralement en une dizaine de jours. Risque de complication à type d’ostéite.
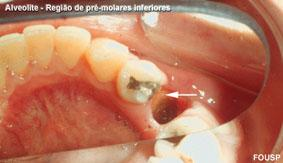
Alvéolite suppurée
Clinique :
- Signes généraux : fièvre de 38 à 38,5 °C
- Douleurs moins intenses que dans l’alvéolite sèche
Signes physiques :
- Adénopathie cervicale
- Tuméfaction vestibulaire
- Alvéole comblée par un caillot de couleur brunâtre saignant
- Débris osseux, dentaires ou tartriques souvent retrouvés au fond de l’alvéole
Évolution : Non résolutive spontanément ; évolue vers des complications à type d’ostéite.
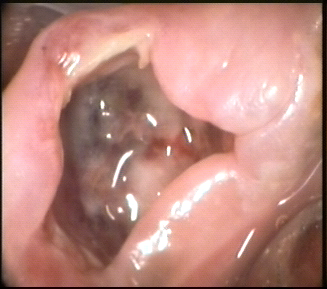
Le syndrome du septum
Le septum peut être exposé suite à une irritation locale secondaire : mauvais point de contact interdentaire, obturation débordante, prothèse traumatisante.
Clinique :
- Papille inflammatoire
- Pseudo-poche parodontale au sondage
- Saignement gingival
- Os découvert, nécrosé
Radiologie : Septum interdentaire flou en « fer de lance ».
L’ostéite centrale
Plus fréquente à la mandibule, dans la région prémolaire et symphysaire (structure plus spongieuse).
Clinique :
- Tuméfaction
- Signes généraux marqués
- Fistulisation sous-mentonnière
- Mobilité dentaire
- Douleurs continues rebelles aux antalgiques
Radiologie : Raréfaction osseuse diffuse à contours irréguliers.
Évolution : Fistulisation avec sédation des signes.
Les ostéites corticales
Elles progressent de la périphérie (corticale) vers la profondeur (médullaire). Le périoste et la corticale se nécrosent.
Clinique :
- Tuméfaction osseuse douloureuse avec présence de fistule
- Œdème des parties molles
- Signe de Vincent négatif
- Pas de mobilité dentaire
Radiologie : Zone claire de décalcification avec ou sans formation de séquestre.
Évolution : Suppuration avec ou sans séquestration, risque de diffusion.
Les ostéites diffuses ou diffusées de causes locales
Ostéites diffuses aiguës
L’ostéite diffusée correspond à l’extension progressive du processus initialement circonscrit. Le terme d’ostéite diffuse est réservé aux formes d’emblée étendues.
⚠️ Elles sont appelées à tort “ostéomyélite des maxillaires” car, à la période d’état, leur symptomatologie ressemble à celle de l’ostéomyélite hématogène — mais leur mécanisme de survenue est fondamentalement différent.
Stade initial
Clinique :
- Douleurs intenses, irradiées et continues, rebelles aux antalgiques
- Trismus, adénopathies cervicales, signes généraux importants (fièvre, teint pâle, asthénie)
- Examen endo-buccal : comblement du vestibule par une tuméfaction dure, douloureuse, adhérente à l’os, mobilité dentaire
Radiologie : Rien de particulier à cette phase.
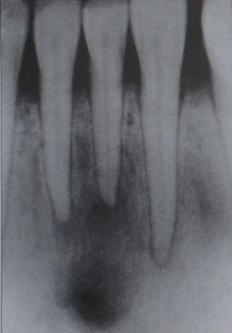
Phase d’état
Clinique :
- Aggravation de la symptomatologie locale et générale
- Stade de la collection purulente
- Déformation du visage avec peau rouge
Radiologie : Raréfaction osseuse commençant à apparaître, sans signe de nécrose osseuse.
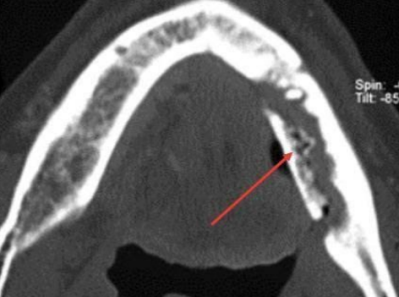
Phase de séquestration
Clinique :
- Disparition des signes douloureux et généraux
- Persistance du trismus et des troubles de la sensibilité labiale
- Tuméfaction et fistules évoluant par poussées inflammatoires successives, aboutissant à l’élimination du séquestre osseux
Radiologie : Os floconneux avec séquestres visibles.
Phase de réparation
Elle débute dès la disparition des processus infectieux.
- Régénération osseuse très lente, ne concernant que le secteur basilaire
- Séquelles liées à la séquestration : pertes de dents, troubles de croissance, ankylose temporo-mandibulaire, déformations osseuses, cicatrices rétractiles
Ostéite chronique
Il s’agit d’une inflammation osseuse chronique non purulente, caractérisée par l’absence de fistulisation et de séquestration. Elle fait suite aux formes précédentes mal traitées.
Clinique :
- Signes généraux absents
- Aucun symptôme dentaire ni parodontal
Radiologie :
- Opacité médullaire témoignant d’une réaction de sclérose
- Parfois associée à des zones d’ostéolyse
- Séquestres rares
- Zones de destruction et de construction osseuse
- Image radio claire géodique
Les Ostéites de Causes Générales
Ostéites hématogènes banales (« ostéomyélite »)
Ostéomyélite aiguë
Plus fréquente chez l’enfant que chez l’adulte.
Clinique :
- Douleur intense et continue
- Trismus serré
- Adénopathies cervicales inflammatoires
- Tuméfaction osseuse masquée par un œdème des tissus mous
- Peau rouge, tendue et luisante
- Tuméfaction devenant fluctuante en quelques jours
Radiologie : Raréfaction osseuse.
Ostéomyélite chronique
Très rare, siégeant au niveau du bord inférieur mandibulaire.
Clinique :
- Asymétrie, trismus
- Jamais de fistulisation
- Peu ou pas d’adénopathie cervicale, ni de signes généraux
Radiologie :
- Réaction périostée
- Zone d’ostéolyse
- Épaississement osseux en hauteur et en largeur
- Racines dentaires résorbées
Les ostéites spécifiques
Ostéites actinomycosiques
Elles se manifestent sous forme de cellulite chronique. Le germe responsable est Actinobacterium israelii.
Ostéites mycosiques
Très rares au niveau des maxillaires ; surviennent chez les patients immunodéprimés. Le germe responsable est Candida albicans.
Ostéites syphilitiques
Elles apparaissent comme une tuméfaction inflammatoire. La sérologie spécifique permet de poser le diagnostic : TPHA, VDRL.
Ostéites tuberculeuses
Elles ont un début insidieux. L’examen bactériologique, l’aspect histologique et l’IDR à la tuberculine permettent de poser le diagnostic.
Les Ostéites de Causes Thérapeutiques
Ostéonécrose sous bisphosphonates (OMN)
L’aspect clinique de l’ostéonécrose est très variable : elle peut être asymptomatique ou provoquer des douleurs importantes ou une perte de la sensibilité, généralement dans la région du nerf alvéolaire inférieur, selon l’étendue de la nécrose.
L’os exposé est dur, rugueux et de couleur blanc-jaunâtre. Cette zone dénudée est indolore, ne saigne pas, et peut être accompagnée d’une fistule muqueuse et/ou cutanée avec ou sans écoulement purulent. La gencive et la muqueuse buccale périphériques peuvent être normales ou légèrement inflammatoires. Il existe généralement des antécédents de traumatisme, le plus souvent une extraction dentaire.
Critères diagnostiques de l’ONM (AAOMS)
- Exposition osseuse persistante dans la cavité buccale de plus de 8 semaines
- Patients ayant été traités ou en cours de traitement par bisphosphonates
- Absence d’antécédents de radiothérapie cervico-faciale
- Absence de localisation métastatique dans la zone d’ostéonécrose (objectivée par examen histopathologique systématique)
💊 Médicaments concernés : Zolédronate (Zometa®), Alendronate (Fosamax®), Dénosumab (Xgeva®, Prolia®). La voie IV est plus à risque que la voie orale.
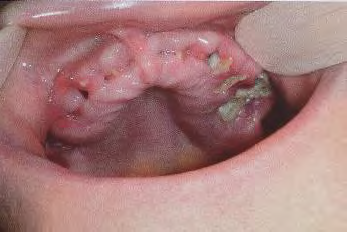
Ostéoradionécrose (ORN)
Elle se manifeste par une nécrose osseuse secondaire aux radiations ionisantes utilisées à des fins thérapeutiques, provoquant une altération des capacités de défense et de cicatrisation du tissu osseux.
L’ORN se développe plus fréquemment à la mandibule qu’au maxillaire (vascularisation centromédullaire prédominante au niveau de l’angle et de la branche horizontale). Elle est le plus souvent unilatérale ; les formes bilatérales compliquent la stratégie thérapeutique.
Clinique :
- Exposition osseuse chronique (inconstante)
- Os de couleur grisâtre, insensible, mou
- Parfois associé à une nécrose muqueuse, une fracture osseuse ou une fistule cutanée
- Plus rarement au niveau maxillaire, avec possible communication bucco-sinusienne ou bucco-nasale
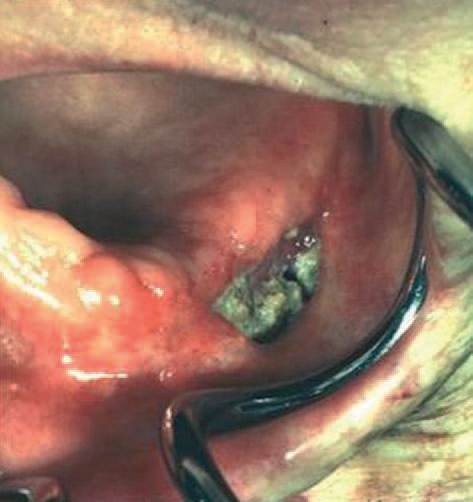
📌 Dose seuil : Le risque d’ORN augmente significativement au-delà de 50–60 Gy d’irradiation. Le délai moyen de survenue est de 6 à 24 mois post-irradiation, parfois plusieurs années.
Quelle Prise en Charge Selon le Type d’Ostéite ?
Voici un tableau synthétique pour orienter rapidement la conduite thérapeutique :
| Type d’ostéite | Traitement médical | Traitement chirurgical | Particularité |
|---|---|---|---|
| Alvéolite sèche | Antalgiques, bain de bouche | Curetage doux, pansement | Guérison spontanée possible |
| Alvéolite suppurée | Antibiotiques + antalgiques | Drainage, curetage | Évolution vers ostéite si non traité |
| Ostéite circonscrite | Antibiotiques ciblés | Extraction dent causale | Antibiogramme recommandé |
| Ostéite diffuse aiguë | ATB large spectre, antalgiques | Drainage, séquestrectomie | Urgence chirurgicale possible |
| OMN bisphosphonates | Antibiothérapie, bain de bouche | Séquestrectomie prudente | Arrêt bisphosphonates si possible |
| Ostéoradionécrose | OHB + antibiotiques | Résection osseuse + reconstruction | Multidisciplinaire obligatoire |
| Ostéomyélite hématogène | ATB haute dose IV | Drainage si fluctuation | Bilan général indispensable |
Traitement des Ostéites Maxillaires
Traitement prophylactique
- Motivation à l’hygiène buccodentaire
- Antibioprophylaxie avant geste invasif
- Remise en état de la cavité buccale avant toute radiothérapie ou traitement par bisphosphonates
- Extraction non traumatisante
- Révision systématique de l’alvéole
Traitement curatif
Traitement médical
Il permet de lutter contre :
- L’infection : Antibiotiques basés sur un antibiogramme
- La douleur : Antalgiques + bain de bouche antiseptique
- La contraction musculaire (trismus)
- Renforcement du terrain général
Oxygénothérapie hyperbare (OHB) : indiquée notamment dans l’ostéoradionécrose. Elle améliore la néoangiogenèse et la cicatrisation osseuse.
Objectifs thérapeutiques
- Traitement le plus précoce possible
- Éviter les complications (diffusion, fracture pathologique)
- Limiter les séquelles fonctionnelles et esthétiques
Traitement chirurgical
- Étiologique : Traitement conservateur, résection apicale, extraction de la dent causale
- Drainage : Endo- ou exobuccal selon la localisation
- Séquestrectomie
- Traitement des séquelles
- Restauration prothétique après cicatrisation
Pour approfondir la conduite chirurgicale, le Chirurgie orale est une référence incontournable pour les étudiants.
Erreurs Fréquentes à Éviter
1. Négliger l’interrogatoire médicamenteux avant tout geste
Erreur : Ne pas demander si le patient est traité par bisphosphonates ou dénosumab avant une extraction.
Conséquences : Déclenchement d’une ONM potentiellement sévère et irréversible.
Bonne pratique : Interrogatoire systématique sur les antécédents médicamenteux. En cas de traitement par bisphosphonates IV, consultation pluridisciplinaire obligatoire avant tout geste invasif.
2. Confondre alvéolite sèche et ostéite débutante
Erreur : Traiter une alvéolite sèche sans surveillance, en pensant que la guérison sera spontanée.
Conséquences : Risque de progression vers une ostéite vraie si des fragments osseux ou dentaires résiduels sont présents.
Bonne pratique : Examen minutieux de l’alvéole, retrait soigneux de tout corps étranger, réévaluation clinique à J7–J10.
3. Prescrire des antibiotiques sans antibiogramme
Erreur : Initier une antibiothérapie probabiliste sans prélèvement bactériologique, surtout dans les formes chroniques.
Conséquences : Sélection de souches résistantes, antibiothérapie inefficace, prolongation de la maladie.
Bonne pratique : Prélèvement bactériologique avec antibiogramme dès que possible, puis adaptation du traitement selon les résultats.
4. Sous-estimer le rôle du terrain dans la gravité des ostéites
Erreur : Appliquer le même protocole thérapeutique sans tenir compte du terrain (diabète non équilibré, immunodépression, chimiothérapie en cours).
Conséquences : Évolution défavorable, diffusion osseuse rapide, complications infectieuses générales.
Bonne pratique : Évaluation systématique du terrain. Coordination avec le médecin traitant ou le spécialiste pour équilibrer les pathologies sous-jacentes avant tout geste.
5. Oublier la prémédication avant radiothérapie ou traitement par bisphosphonates
Erreur : Ne pas réaliser la mise en état bucco-dentaire avant l’instauration d’un traitement à risque d’ORN ou d’ONM.
Conséquences : Nécessité d’extractions ultérieures en terrain irradié ou sous bisphosphonates, risque majeur de nécrose.
Bonne pratique : Assainissement complet de la cavité buccale avant le début du traitement. Les extractions doivent être réalisées au minimum 10–14 jours avant le début de la radiothérapie.
6. Retarder la séquestrectomie en attendant une “guérison spontanée”
Erreur : Différer l’acte chirurgical dans l’espoir d’une résolution médicale seule, notamment dans les ostéites diffuses.
Conséquences : Extension du processus nécrotique, fracture pathologique, ankylose temporo-mandibulaire.
Bonne pratique : Dès l’individualisation radiologique d’un séquestre osseux bien délimité, la séquestrectomie doit être planifiée sans délai excessif.
Cas Cliniques Commentés
Cas clinique 1 — Alvéolite sèche compliquée
Présentation : Mohamed, 24 ans, étudiant en bonne santé générale. Il consulte 4 jours après l’extraction de sa 48 incluse en position mésioangulaire. Il décrit une douleur intense, insomniante, non soulagée par le paracétamol 1 g, avec une mauvaise haleine.
Problématique identifiée : Alvéolite sèche post-extractionnelle. L’alvéole est vide, les parois blanc-grisâtres sont à nu. Aucun signe de suppuration. Pas de fièvre.
Prise en charge :
- Irrigation douce au sérum physiologique
- Mise en place d’un pansement alvéolaire iodoformé (type Alvogyl®)
- Prescription d’antalgiques palier II
- Renouvellement du pansement à J3 et J7
- Pas d’antibiotiques en l’absence de signes infectieux
Évolution attendue : Régression progressive de la douleur en 7–10 jours. Cicatrisation complète en 3–4 semaines. Sans traitement, risque d’extension en ostéite vraie.
Point clé illustré : L’alvéolite sèche est une urgence douloureuse qui ne nécessite pas systématiquement d’antibiotiques ; le traitement local ciblé prime.
Cas clinique 2 — Ostéonécrose sous bisphosphonates
Présentation : Mme Djemila, 68 ans, traitée depuis 5 ans par zolédronate IV pour des métastases osseuses d’un cancer du sein. Son oncologue l’adresse pour une douleur modérée au niveau de la région molaire mandibulaire gauche, apparue 3 semaines après l’extraction de la 36.
Problématique identifiée : Zone d’os exposé de couleur blanc-jaunâtre, dure au sondage, insensible, depuis plus de 8 semaines. Absence d’antécédent de radiothérapie. Pas de localisation métastatique locale. Diagnostic : ostéonécrose des maxillaires (ONM) de stade II selon la classification AAOMS.
Prise en charge :
- Antibiothérapie par amoxicilline-acide clavulanique pendant 6 semaines
- Bain de bouche à la chlorhexidine 2 fois/jour
- Pas d’extraction supplémentaire en dehors du secteur atteint
- Discussion pluridisciplinaire avec l’oncologue pour évaluer la possibilité d’une pause thérapeutique
- Séquestrectomie conservatrice différée après stabilisation
Évolution attendue : Stabilisation de la nécrose dans les meilleures conditions. La guérison complète reste aléatoire selon la réponse biologique au traitement par bisphosphonates.
Point clé illustré : L’ONM est une complication iatrogène grave dont la prévention (bilan pré-thérapeutique) est infiniment plus efficace que la guérison.
Cas clinique 3 — Ostéite diffuse aiguë mandibulaire
Présentation : Karim, 32 ans, diabétique de type 1 mal équilibré (HbA1c à 10%). Il se présente aux urgences pour une douleur mandibulaire droite intense depuis 5 jours, avec fièvre à 39 °C, trismus à 20 mm, adénopathies cervicales douloureuses et une tuméfaction dure, diffuse de la région angulaire droite.
Problématique identifiée : Foyer causal infectieux sur la 47 avec nécrose pulpaire et image radiologique de raréfaction osseuse péri-apicale diffuse. Le tableau clinique évoque une ostéite diffuse aiguë au stade de collection.
Prise en charge :
- Hospitalisation en urgence
- Antibiothérapie IV large spectre (amoxicilline + métronidazole) après prélèvement bactériologique
- Drainage chirurgical exobuccal de la collection
- Extraction de la 47 sous couverture antibiotique
- Équilibration glycémique en lien avec l’endocrinologue
- Surveillance hospitalière de l’évolution locale et générale
Évolution attendue : Régression progressive des signes généraux sous antibiothérapie adaptée. Risque de phase de séquestration à surveiller radiologiquement à 3 et 6 semaines. Suivi prothétique à distance.
Point clé illustré : Le terrain diabétique est un facteur aggravant majeur des ostéites. Son équilibration est indissociable de la prise en charge infectieuse locale.
Foire Aux Questions (FAQ)
Quelle est la différence entre une ostéite et une ostéomyélite des maxillaires ?
Le terme “ostéomyélite” est souvent utilisé par abus de langage pour désigner les ostéites diffuses aiguës d’origine locale. La vraie ostéomyélite hématogène est une septicémie avec localisation secondaire à l’os (notamment chez l’enfant), alors que les ostéites d’origine dentaire sont des infections d’emblée locales qui peuvent secondairement se diffuser. La distinction est importante sur le plan étiologique et thérapeutique.
Pourquoi la mandibule est-elle plus souvent touchée que le maxillaire ?
La mandibule possède une vascularisation de type terminal, avec des artères nourricières peu anastomosées. En cas d’inflammation et de thrombose intra-osseuse, les zones ischémiques sont plus étendues et plus durables qu’au maxillaire, dont la vascularisation est plus riche et plus collatérale. Cela explique la fréquence supérieure des ostéites mandibulaires et leur tendance à la séquestration.
Comment reconnaître cliniquement une alvéolite sèche d’une alvéolite suppurée ?
L’alvéolite sèche se distingue par des douleurs extrêmement intenses, une alvéole vide à parois grisâtres, une halitose marquée et l’absence de fièvre. L’alvéolite suppurée présente des douleurs moins intenses mais une fièvre à 38–38,5 °C, une tuméfaction vestibulaire, des adénopathies et un caillot brunâtre infecté dans l’alvéole. Le traitement diffère : local seul pour la sèche, antibiotiques associés pour la suppurée.
Quand faut-il suspecter une ostéonécrose sous bisphosphonates et quels critères diagnostiques retenir ?
Il faut évoquer l’ONM devant toute exposition osseuse dans la cavité buccale persistant plus de 8 semaines chez un patient traité ou ayant été traité par bisphosphonates ou dénosumab, sans antécédent de radiothérapie cervico-faciale et sans localisation métastatique dans la zone concernée. Ces quatre critères constituent les critères diagnostiques de référence de l’AAOMS.
Un patient sous bisphosphonates peut-il être opéré en urgence dentaire ?
Oui, en cas d’urgence absolue, un geste chirurgical peut être réalisé. Il faut alors minimiser le traumatisme tissulaire, couvrir l’acte par une antibiothérapie, assurer une cicatrisation muqueuse primaire par fermeture par première intention, et assurer un suivi rapproché. Pour les actes programmés, une consultation pluridisciplinaire avec l’oncologue ou le rhumatologue s’impose au préalable.
Quel est le rôle de l’oxygénothérapie hyperbare dans les ostéites ?
L’oxygénothérapie hyperbare (OHB) est principalement indiquée dans l’ostéoradionécrose. Elle consiste à exposer le patient à de l’oxygène pur à haute pression, ce qui stimule la néoangiogenèse, améliore la cicatrisation et potentialise l’action des antibiotiques. Elle est utilisée en complément du traitement chirurgical et non comme alternative.
Quelles séquelles peuvent persister après une ostéite diffuse aiguë sévère ?
Les séquelles dépendent de l’étendue de la séquestration et de l’âge du patient. Elles peuvent inclure des pertes dentaires multiples, des troubles de la croissance maxillo-faciale chez l’enfant, une ankylose temporo-mandibulaire, des déformations osseuses résiduelles, des cicatrices cutanées rétractiles et des bridages muqueux limitant l’ouverture buccale. La rééducation et la restauration prothétique font partie intégrante de la prise en charge à long terme.
Quelle est la bactériologie typique des ostéites et pourquoi est-elle importante ?
Les ostéites présentent une flore polymicrobienne, associant aérobies et anaérobies, avec une prédominance des streptocoques et des staphylocoques dorés. Cette nature polymicrobienne justifie l’utilisation d’une antibiothérapie à spectre large en première intention, idéalement guidée par un antibiogramme issu d’un prélèvement bactériologique per-opératoire, afin d’éviter la sélection de résistances.
Ressources Complémentaires Recommandées
Pour approfondir vos connaissances en chirurgie orale et parodontologie, voici une sélection d’ouvrages de référence :
- Chirurgie orale — La référence pour maîtriser les protocoles chirurgicaux et la gestion des complications post-opératoires.
- Référentiel internat en parodontologie — Indispensable pour préparer l’internat et réviser les pathologies osseuses et parodontales.
- Endodontie, prothèse et parodontologie — Un ouvrage global couvrant les disciplines les plus représentées aux examens.
- Annales corrigées de l’internat en odontologie 2022–2024 — Pour s’entraîner sur des sujets récents d’internat avec des corrections détaillées.
- Guide clinique d’odontologie — La référence clinique complète pour les praticiens et étudiants avancés.
Pratiquez également des QCM ciblés sur les ostéites via ResiDentaire™, la plateforme de QCM dédiée aux étudiants en médecine dentaire.
Conclusion
Les ostéites des maxillaires sont des affections graves qui, bien que devenues plus rares grâce aux progrès de l’antibiothérapie et de l’hygiène bucco-dentaire, restent un défi diagnostique et thérapeutique majeur. Leur prévention repose sur la rigueur du praticien : bonne technique opératoire, bilan pré-thérapeutique systématique chez les patients à risque, et motivation régulière du patient à l’hygiène bucco-dentaire.
Les points clés à retenir :
- La mandibule est plus touchée que le maxillaire (vascularisation terminale)
- La flore est polymicrobienne à prédominance streptococcique
- Les bisphosphonates et la radiothérapie sont des étiologies iatrogènes à toujours rechercher
- Le traitement est médico-chirurgical, précoce et multidisciplinaire
- La prévention reste la meilleure des thérapeutiques
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.


Leave a Reply