Les Maladies Professionnelles du Médecin-Dentiste / Ergonomie Dentaire
Les Maladies Professionnelles du Médecin-Dentiste / Ergonomie Dentaire
Introduction
Comme tous les personnels de santé, le médecin-dentiste et l’assistante sont exposés à de nombreux risques qui engendrent des maladies professionnelles affectant le rachis, les vaisseaux, les yeux, provoquant des allergies, des infections, etc. Une maladie est dite professionnelle si elle est la conséquence directe de l’exposition d’un travailleur à un risque physique, chimique ou biologique, ou si elle résulte des conditions dans lesquelles il exerce son activité professionnelle.
Nous nous intéresserons aux troubles musculo-squelettiques (TMS), extrêmement répandus, qui affectent le rachis et le membre supérieur de nombreux médecins-dentistes, aux pathologies allergiques, aux phénomènes d’hypersensibilité, ainsi qu’aux risques liés à l’utilisation de produits ou dispositifs médicaux potentiellement toxiques, comme les amalgames d’argent contenant du mercure et les rayons X en radiodiagnostic. Les pathologies psychologiques, telles que le stress, la dépression et l’anxiété, seront également abordées.
La prévention de ces pathologies repose sur un travail quotidien organisé et l’application des différentes recommandations.
Problématique
L’ensemble des pathologies liées à l’exercice de la médecine dentaire est décrit dans la littérature. En France, les TMS se traduisent principalement par des douleurs et une gêne fonctionnelle, représentant 87 % des maladies professionnelles. De plus, 45 % des TMS entraînent des séquelles lourdes, telles que des incapacités permanentes.
Objectif
Connaître l’origine de ces pathologies et les mesures préventives en matière de traitement.
Maladies Professionnelles et Posture (Position de Travail)
Postures de Travail
Les positions de travail incluent la position debout et la position assise. Le respect d’un certain nombre de règles concernant les postures et la gestuelle pendant le travail constitue une première étape essentielle.
Mesures Préventives
Ces pathologies peuvent être évitées par des mesures prophylactiques précises, mises en œuvre dès le début de la formation en médecine dentaire :
- Travailler assis autant que possible pour prévenir la fatigue des membres inférieurs et du bassin.
- Limiter la rotation et l’inclinaison latérale de la colonne vertébrale, en évitant de se pencher vers l’avant.
- Réduire le nombre de mouvements de la tête.
- Garder les coudes aussi près que possible du corps.
Il est nécessaire de surveiller et d’entretenir la colonne vertébrale par une activité sportive régulière. La prévention des pathologies rachidiennes, même en phase infraclinique, est également assurée par l’exercice physique. Les études montrent que les pathologies rachidiennes, telles que la lombalgie, la dorsalgie et la cervicalgie, représentent une proportion importante des troubles liés à la position de travail.
Quelques Maladies Professionnelles
Les Troubles Musculo-Squelettiques (TMS)
Les TMS regroupent un ensemble d’affections de l’appareil locomoteur, souvent liées à des contraintes posturales. La colonne vertébrale est constituée d’un enchaînement d’unités fonctionnelles, chacune composée d’un corps vertébral et d’un système musculo-ligamentaire. Le dérangement mécanique d’un seul élément de cette unité affecte toutes les autres, entraînant une perturbation statique et dynamique de l’étage concerné, qui se propage aux étages voisins. L’expression globale de ce dérangement est la douleur.
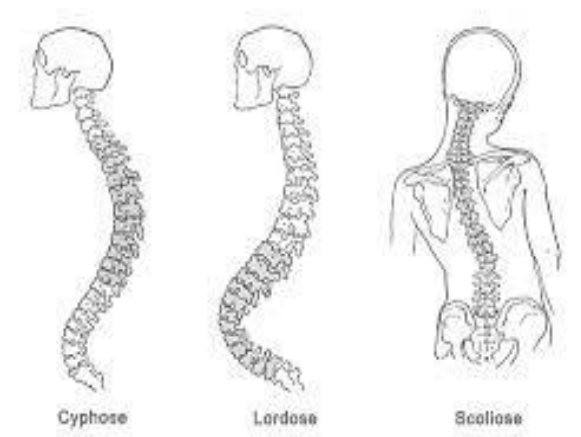
Les TMS surviennent principalement au niveau du dos et des membres supérieurs, en raison de postures prolongées inadaptées, de mouvements répétitifs ou de l’utilisation d’outils vibrants. Ces troubles sont aggravés par des facteurs psychosociaux (conflits, problèmes d’organisation ou d’environnement) et individuels (pathologies préexistantes, âge, surpoids, sédentarité). Les interactions simultanées de ces contraintes contribuent au développement des TMS.
Les Douleurs Rachidiennes
Les douleurs rachidiennes constituent un handicap majeur, altérant la qualité de vie du médecin-dentiste, tant dans son cadre professionnel que personnel. Le médecin-dentiste exerce son activité dans un environnement matériel influençant sa motricité. Outre les douleurs, des déformations peuvent apparaître, prédisposant à l’arthrose, ce qui nécessite des mesures pour éviter l’émergence de ces algies.
Le Syndrome du Canal Carpien
Le Dr Mazodier, chirurgien à l’Institut français de chirurgie de la main (IFCM), définit le canal carpien comme un tunnel au niveau du poignet, sous lequel passent le nerf médian et les tendons fléchisseurs permettant de fléchir les doigts. Ce canal est délimité par les os du poignet en dessous et un ligament au-dessus. Une augmentation du volume des tendons fléchisseurs peut comprimer le nerf médian, provoquant des douleurs.
Les Maladies Infectieuses Transmissibles
Germes en Cause et Modes de Transmission
Voie Oro-Pharyngée
Les germes susceptibles d’être transmis par les patients incluent :
- Les flores commensales orales et rhinopharyngées.
- Les germes pathogènes, tels que les bactéries pyogènes, les virus respiratoires et Candida albicans.
- Les germes pathogènes à risque professionnel majeur, comme la tuberculose, la grippe, les infections à herpès virus, les hépatites A, B et C, et le SIDA.
Voie Aérienne et Parentérale
- Contamination par voie aérienne directe lors des soins dentaires.
- Contamination par contact entre le sang ou la salive infectée et une coupure, même minime, au niveau des mains du praticien, ou par un instrument ou une aiguille souillée.
Pathologies Infectieuses Menaçant le Personnel Soignant
Tuberculose Pulmonaire
Les mycobactéries responsables sont les bacilles de Koch. La contagiosité disparaît en 2 à 4 semaines avec un traitement antituberculeux d’au moins 9 mois. La meilleure prophylaxie est vaccinale, avec un contrôle de l’immunité antituberculeuse par le test d’intradermoréaction (IDR) à la tuberculine, suivi d’un rappel vaccinal si nécessaire.
Grippe et Infection par la COVID-19
L’équipe soignante, exposée à ces infections, doit être vaccinée.
Hépatites Virales
Les hépatites A, B et C peuvent être transmises par voie parentérale, notamment lors d’accidents avec des instruments piquants ou tranchants. En cas de contamination accidentelle par le virus de l’hépatite B (HBV), l’injection rapide d’immunoglobulines spécifiques anti-HBs est efficace. La vaccination contre l’hépatite B (94 % d’efficacité après 3 injections à un mois d’intervalle, suivies d’un rappel après un an, puis tous les 5 ans) reste la meilleure prévention. Le médecin-dentiste et son personnel sont particulièrement exposés, car 5 à 10 ml de sang contaminé suffisent à transmettre le virus.
Syndrome d’Immunodéficience Acquise (SIDA)
Les risques de contamination par le VIH au cabinet dentaire sont faibles si les règles d’hygiène sont respectées. Le VIH est présent dans le sang, mais aussi dans les fluides corporels comme la salive, le sperme, le lait et les larmes. La transmission au cabinet dentaire se fait principalement par voie parentérale. Les mesures préventives incluent une hygiène rigoureuse et une anamnèse discrète des facteurs de risque pour chaque patient.
Le virus peut être inactivé par :
- Glutaraldéhyde à 0,01 % pendant 1 heure.
- Eau de Javel à 0,1 % pendant 1 heure.
- Éthanol à plus de 20 % pendant 10 minutes.
- Rayons gamma à partir de 200 rads.
- Rayons UV à partir de 5000 J/m³ (dose supérieure à celle utilisée pour stériliser les instruments, nécessitant une solution désinfectante dans la cuve à UV).
Mesures Prophylactiques
Pour minimiser les risques infectieux, les mesures suivantes doivent être appliquées quotidiennement :
- Dépistage des patients à risque et règles d’hygiène : Le cabinet dentaire doit être conçu et entretenu comme un bloc chirurgical, avec un nettoyage et une désinfection biquotidiens des sols et surfaces à l’eau de Javel. Les mains du praticien et de l’assistante doivent être savonnées entre chaque patient, en utilisant des savons liquides, des robinets à pédale et des serviettes en papier. Le port de gants stériles, changés après chaque patient, est impératif. Les instruments non jetables doivent être désinfectés, nettoyés et stérilisés, et des instruments à usage unique utilisés pour les patients suspects.
- Précautions opératoires rigoureuses : Le médecin-dentiste doit porter un masque, des gants, des lunettes et, idéalement, une tenue opératoire complète. Les instruments doivent être orientés dans le même sens sur les plateaux pour limiter les risques de piqûre. Les aiguilles et bistouris doivent être replacés dans leur conditionnement d’origine après usage.
- Vaccination : Le personnel soignant doit être vacciné contre la grippe, l’hépatite et la tuberculose si les tests à la tuberculine sont négatifs.
Affections dues aux Produits Dentaires
Le Mercure
Le mercure, utilisé dans les amalgames dentaires, est reconnu comme neurotoxique, néphrotoxique, immunotoxique et perturbateur endocrinien, figurant parmi les 10 substances les plus préoccupantes selon l’OMS. Inhalé, il se fixe au système nerveux, provoquant des troubles du sommeil, des céphalées, des tremblements des mains, une instabilité émotionnelle et des gingivo-stomatites.
Recommandations :
- Conserver le mercure dans des récipients hermétiques incassables.
- Nettoyer toute trace de mercure éparpillée.
- Travailler dans des locaux aérés.
- Éviter l’utilisation du mortier et pilon.
L’American Dental Association (ADA) préconise :
- Utilisation de récipients étanches, placés dans un endroit frais et ventilé.
- Manipulation minimale de l’amalgame.
- Ventilation des locaux de travail.
En Europe, une étude de Bio Intelligence Service (2012) recommande l’arrêt de l’utilisation du mercure dentaire.
Autres Produits
- Eugénol : Provoque un eczéma rebelle accompagné de prurit intense.
- Formol : Entraîne une dermatite localisée aux extrémités digitales et aux espaces interdigitaux.
- Anesthésiques (procaïne, novocaïne) : Provoquent des dermatites avec prurit intense, brûlures, érythème, pouvant s’étendre à l’ensemble de la main ou du corps. L’eczéma allergique cutané est un risque fréquent.
Prévention :
- Utilisation de crèmes protectrices et de gants.
- Technique de lavage des mains adaptée (choix du savon, température de l’eau, serviettes à usage unique).
Problèmes Sonores
Bien que le cabinet dentaire ne soit pas perçu comme un lieu bruyant, l’exposition continue aux hautes fréquences des fraises et autres instruments (aspiration chirurgicale, vibreur à amalgame, compresseur, détartreur à ultrasons, turbine à air) peut dégrader l’ouïe. L’ouïe est essentielle pour établir une relation de confiance avec le patient.
Prévention : L’utilisation de matériel moins bruyant (trapezieux) peut réduire les risques de problèmes auditifs.
Radioprotection en Chirurgie Dentaire

La radioprotection regroupe les règles, procédures et moyens visant à prévenir ou réduire les effets nocifs des rayonnements ionisants. En odontostomatologie, elle implique le respect des principes de justification des indications et d’optimisation des pratiques.
Recommandations :
- Évaluer le rapport coût/bénéfice/sécurité des examens radiologiques.
- Maîtriser les doses de rayonnement.
- Limiter la multiplication et la répétition des expositions.
- Respecter les indications de première intention (panoramique, téléradiographie, incidences intraorales) et de seconde intention (imagerie de coupes).
- Appliquer des mesures réglementaires : formation à la radioprotection, désignation d’une personne compétente, mise aux normes des installations et contrôle technique périodique.
Conclusion
La connaissance des facteurs de risque des maladies professionnelles permet de les prévenir ou d’en réduire l’ampleur. Leur identification doit entraîner la mise en place de solutions adaptées, souvent connues mais non appliquées. La prévention reste le meilleur moyen de limiter leurs complications.
La sensibilisation et la formation continue des praticiens sont essentielles pour favoriser une prise de conscience et modifier les comportements néfastes. Un cadre de travail et de vie agréable, incluant une activité sportive, des loisirs, des sorties planifiées et des vacances, est impératif pour le bien-être des médecins-dentistes.
Les Maladies Professionnelles du Médecin-Dentiste / Ergonomie Dentaire
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.




Leave a Reply