LES INTERVENTIONS A LAMBEAUX
LES INTERVENTIONS A LAMBEAUX
Préparation initiale
Avant tout acte chirurgical, une préparation initiale du patient est essentielle pour garantir la réussite du traitement. La chirurgie ne sera envisagée qu’après une réévaluation parodontale positive.
Instrumentation
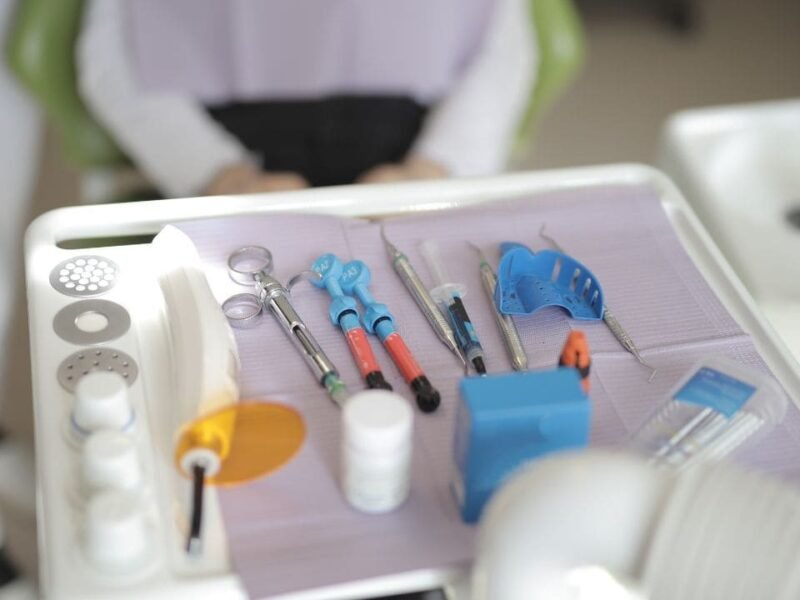
L’instrumentation nécessaire pour les interventions à lambeaux comprend :
- Plateau de consultation.
- Seringue pour anesthésie avec aiguille et cartouche d’anesthésie avec adrénaline.
- Manche de bistouri Bard-Parker à lames interchangeables et lames de bistouri n°15, 15c, 11, et 12 de Bard-Parker.
- Décolleur type Goldman Fox (Rugine).
- Instruments pour détartrage et surfaçage radiculaire.
- Fraise à fissure, contre-angle, limes à os.
- Fil à suture, pince porte-aiguille, et ciseau à suture.
- Pansement chirurgical.
- Canule d’aspiration salivaire.
- Compresses de gaze.
- Sérum physiologique.
Introduction
Les lambeaux d’assainissement constituent une option thérapeutique pour traiter les parodontites. Cette intervention consiste à réaliser un assainissement des parties cachées de la dent (racines et os) après avoir ouvert la gencive. Cette thérapeutique chirurgicale est obligatoirement précédée d’un traitement initial étiologique et d’une évaluation minutieuse des critères décisionnels. De nos jours, la chirurgie parodontale tend à être de plus en plus conservatrice et minimalement invasive.
Définitions
Un lambeau parodontal est une portion de gencive ou de muqueuse détachée chirurgicalement des tissus sous-jacents pour offrir la visibilité et l’accès direct nécessaires au traitement.
Selon Daniel. A et Bercy. P (1996)
« Intervention chirurgicale consistant à soulever un volet tissulaire libéré par des incisions afin d’accéder aux structures radiculaires et osseuses sous-jacentes. »
Selon Ramfjord .S.P et Ash. M.M (1993)
« Fragment de tissu partiellement isolé de sa place originale pour servir de greffon dans la réparation de défectuosités de l’organisme. »
Objectifs
La parodontie a traditionnellement vu se développer les procédés à lambeaux pour trois motifs principaux :
- La suppression chirurgicale des poches parodontales.
- L’induction de l’adaptation, de la réattache et de la régénération osseuse dans les poches parodontales.
- La correction des défectuosités infra-osseuses et des défauts muco-gingivaux.
Indications
Les indications des interventions à lambeaux incluent :
- Accessibilité suffisante aux surfaces radiculaires pour un débridement correct.
- Poches actives (saignement, suppuration) de plus de 5 mm de profondeur ne répondant pas suffisamment au traitement initial.
- Poche dont le fond est au-delà de la ligne muco-gingivale.
- Poche infra-osseuse.
- Épaississement accentué du rebord osseux.
- Hémisection dentaire (atteinte de furcation) avec traitement des structures adjacentes.
- Correction des récessions et augmentation de la hauteur de gencive attachée (en rétablissant une architecture déflectrice de la gencive facilitant le contrôle de plaque par le patient).
Contre-indications
Les contre-indications des interventions à lambeaux sont :
- Mauvaise coopération du patient.
- Anatomie défavorable.
- Contre-indications générales de la chirurgie parodontale.
Avantages et inconvénients
Avantages
- Économie tissulaire (élimination complète de l’épithélium de la poche par incision et préservation de la gencive attachée existante).
- Préparation radiculaire efficace.
- Contrôle visuel des lésions.
- Possibilité de remettre les lambeaux à leur place originale ou de les déplacer à la fin de l’opération.
Inconvénients
- Problèmes esthétiques, sensibilité et caries cervicales lorsque les lambeaux sont repositionnés en situation apicale (la dent reste partiellement dénudée).
Classifications
Les lambeaux sont classés selon deux critères principaux :
Selon leur épaisseur
- Lambeaux de pleine épaisseur (muco-périostés) : Ils incluent le périoste décollé de l’os sous-jacent.
- Lambeaux d’épaisseur partielle (muqueux) : Ils sont disséqués librement par-dessus le périoste, laissant celui-ci avec une partie du tissu conjonctif attaché à l’os.
Selon leur repositionnement
- Lambeaux simples (non repositionnés) : Replacés à leur position initiale à la fin de l’intervention, permettant l’élimination de la poche parodontale.
- Lambeaux repositionnés (de glissement) : Déplacés à la fin de l’intervention dans les trois directions (apicale, latérale, et coronaire), permettant la correction de certains défauts muco-gingivaux.
Types de lambeaux
Lambeaux d’épaisseur totale
Appelé aussi lambeau muco-périosté, c’est le lambeau le plus couramment réalisé en odontologie. Il consiste à décoller l’ensemble de la gencive recouvrant l’os alvéolaire en maintenant le périoste fixé au conjonctif de celui-ci. Le décollement en épaisseur totale est plus délicat à réaliser en regard d’une zone ayant reçu un comblement osseux. L’os ne doit pas être laissé à nu en fin d’intervention ; le recouvrement par le lambeau doit être complet.
Technique
- S’assurer que le trajet d’incision a été réalisé jusqu’au contact osseux. L’incision peut être intrasulculaire ou à biseau interne.
- Débuter l’élévation en insérant un décolleur dans l’angle d’un trajet d’incision.
- En conservant le contact osseux, faire progresser le décolleur de proche en proche sous le lambeau. Le mouvement nécessite une certaine force contrôlée par de bons points d’appui.
- Le lambeau muco-périosté se décolle progressivement, exposant la surface osseuse.
Lambeau d’épaisseur partielle
Technique
- Débuter la dissection en épaisseur partielle au niveau d’un angle coronaire délimité par les incisions réalisées.
- L’incision est soit intrasulculaire, soit à biseau interne.
- Dès que possible, maintenir l’angle du lambeau avec une pince à griffe et recourber celui-ci pour visualiser le site de dissection.
- Progresser en direction apicale en incisant de proche en proche. La lame doit être parallèle à la surface osseuse, voire légèrement convergente.
- Intérêt principal : Créer un lit conjonctif vascularisé, qui peut être :
- Le site receveur d’un greffon ou d’un lambeau déplacé.
- Laissé cruenté, entraînant une cicatrisation de seconde intention tout en protégeant l’os sous-jacent.
- Risque principal : Perforation du lambeau en vestibulaire. Pour l’éviter, la pénétration de la lame doit être contrôlée, et celle-ci doit être orientée parallèlement à la surface osseuse, voire légèrement vers l’os pour plus de sécurité.
Lambeau de double épaisseur
Le lambeau de double épaisseur présente une partie en épaisseur totale (incluant épithélium, conjonctif et périoste) et une partie apicale en épaisseur partielle (incluant uniquement conjonctif et épithélium).
Technique
- Si le lambeau d’épaisseur totale est déjà élevé :
- Maintenir le lambeau recourbé et réaliser une incision périostée dans l’épaisseur de ce dernier.
- Disséquer de proche en proche pour poursuivre l’élévation.
- Si le lambeau a débuté en épaisseur partielle :
- Inciser le périoste à l’aplomb du lambeau en cherchant le contact osseux avec la lame.
- Poursuivre l’élévation au décolleur, en s’assurant de ne jamais perdre le contact osseux.
Incisions
En chirurgie, une incision est une petite coupure réalisée par un bistouri sur un organe pour accéder à des structures sous-jacentes. Le décollement d’un tissu mou permet un accès direct aux structures profondes du parodonte, traitées sous contrôle visuel. La localisation et la forme de l’incision influencent la cicatrisation des tissus mous et de l’os sous-jacent. L’incision est réalisée pour élever un lambeau de pleine épaisseur ou d’épaisseur partielle, en respectant l’architecture vasculaire de la cavité buccale, une région fortement vascularisée.
Caractéristiques d’une incision
- Utiliser une lame tranchante de bonne taille.
- Réaliser un trait d’incision franc et continu.
- Éviter les structures vitales.
- Maintenir la lame perpendiculaire lors de l’incision.
- Placer l’incision, de préférence, au niveau de la gencive attachée et sur un plan osseux sain.
Tenue du bistouri
Le bistouri peut être tenu de deux manières :
- Comme un stylo (le plus fréquent).
- En pronation palmaire.
Matériel d’incision
Les lames
Instruments tranchants pour sectionner les tissus mous, disponibles en différentes formes (lames n°15, 15C, 12, 11). Les lames sécurisées, dotées d’un capuchon, fixent la lame au manche sans contact direct, protégeant pendant l’utilisation et l’élimination.
Porte-lame
- À manche plat : Le plus utilisé, parfois doté de rainures pour une prise sécurisée avec des gants.
- À manche rond : Droit, coudé ou avec tête inclinable, ergonomique, offrant précision et souplesse, compatible avec toutes les lames standards.
- Bistouris à usage unique : Stériles, avec lame en acier inoxydable au carbone et manche en plastique ergonomique.
- Bistouris sécurisés : Réduisent les risques de coupures ou piqûres lors de l’utilisation ou de la transmission.
Types d’incision
Incision à biseau interne (para-marginale)
- Utilisée pour l’éviction gingivale, élimine une collerette de gencive (attaches épithéliale et conjonctive), comme dans le lambeau de Widman.
- La lame est orientée de coronaire en apical, à 10-45° par rapport au grand axe de la dent, en contact avec la crête osseuse, suivant le feston gingival.
Incision intrasulculaire
- La plus utilisée en chirurgie parodontale, conserve l’intégralité du tissu gingival.
- Indiquée pour les lambeaux sans éviction gingivale.
- La lame est introduite dans le sulcus, quasi parallèle au grand axe de la dent, avec la pointe à l’émergence du desmodonte, suivant le feston gingival et incisant les papilles à l’aplomb des points de contact.
Incision de décharge
- Augmente l’accès aux structures sous-jacentes et facilite la mobilisation du lambeau pour son repositionnement, évitant déchirures et limitant l’étendue des incisions intrasulculaires.
- Réalisée verticalement, de coronaire en apical, partant de l’extrémité d’une incision intrasulculaire ou à biseau interne, dépassant la ligne muco-gingivale.
- Précautions : éviter le sommet de la papille (risque de rétraction) et le collet (risque de récession gingivale).
Sutures
La suture, généralement la dernière phase d’une chirurgie, est cruciale pour une cicatrisation optimale. En chirurgie parodontale, elle garantit :
- Le rapprochement des berges d’une plaie, favorisant la cicatrisation, réduisant les complications et limitant les contaminations alimentaires.
- L’hémostase, prévenant les hémorragies post-opératoires.
- Le déplacement et l’immobilisation d’un lambeau ou greffon muqueux.
- La prévention de la perte de matériaux de substitution osseuse ou hémostatique.
Matériel de suture
Les aiguilles
- Guident le fil de suture dans les tissus.
- Propriétés : pointe tranchante et dure, corps rigide mais ductile, zone de sertissage malléable pour s’adapter au fil.
Fil de suture
- Élément implantable, avec des propriétés mécaniques et biologiques :
- Résistance à la traction.
- Stabilité dimensionnelle, absence de mémoire de forme.
- Bonne sécurité du nœud.
- Flexibilité pour éviter les traumas muqueux.
- Types : résorbable ou non résorbable, monofilament ou multibrins, naturel ou synthétique.
- Choix selon :
- Type de traitement.
- Accessibilité (fils résorbables préférés en zone postérieure).
- Disponibilité du patient pour retirer les fils non résorbables.
- Demande esthétique.
Pinces porte-aiguilles
- En acier inoxydable, permettent de manipuler l’aiguille pour rapprocher les bords d’une plaie.
- L’aiguille est pincée perpendiculairement au bout des mors.
Les ciseaux
- Fins, pointus, affûtés pour couper le fil précisément sans le déchiqueter.
- Types :
- Ciseaux traditionnels : pouce et annulaire dans les anses, index et majeur pour guider.
- Ciseaux de microchirurgie : saisis entre pouce et index.
Pince porte-lambeau
- Appelée pince à disséquer ou à suturer, saisie comme un stylo, maintient fermement les tissus mous pour permettre la perforation par l’aiguille.
Techniques de sutures
Point simple en O
- Le plus utilisé, simple et rapide.
- Objectif : plaquer le lambeau décollé.
- Indiqué pour les lambeaux peu décollés et les incisions de décharge.
Point en “8”
- Utilisé pour suturer les papilles interdentaires, notamment après extraction ou lorsque le point en O est impossible.
- Inconvénient : risque de retard de cicatrisation par contamination bactérienne (fil interposé entre les berges).
Points matelassiers
- Objectif : forte traction du lambeau avec risque minimal de déchirure, adaptation optimale des berges, placage intime contre l’os.
- Types :
- Point matelassier vertical : Repositionnement hermétique des papilles après élimination du tissu de granulation, recommandé dans la région antérieure (espace interdentaire étroit).
- Point matelassier horizontal : Indiqué pour espaces interdentaires larges et gencive attachée de faible hauteur (région prémolo-molaire), évite l’effondrement du lambeau.
Points suspendus
- Objectif : régler le lambeau vestibulaire verticalement, le maintenir en position coronaire, minimiser la rétraction post-chirurgicale.
- Contournent la face buccale d’une dent pour éviter de traumatiser la muqueuse.
Complément à lire : Nouvelle stratégie thérapeutique : la chirurgie mini-invasive dans la régénération parodontale
Introduction
Depuis 20 ans, les techniques médicales classiques cèdent la place à des approches moins invasives, visant à réduire le traumatisme chirurgical, les douleurs postopératoires et la visibilité des cicatrices. Une meilleure compréhension des facteurs de cicatrisation a conduit à modifier les techniques chirurgicales vers des protocoles à minima. La régénération parodontale suit cette tendance, avec des études montrant que la chirurgie mini-invasive offre des résultats cliniques similaires, voire supérieurs, aux techniques classiques.
Historique
À partir de 1990, la chirurgie mini-invasive est définie comme une intervention avec incisions réduites et champ opératoire restreint, parfois assistée par des aides optiques (microscopes ou loupes) (Wickham et Fitzpatric, 1990 ; Hunter et Sackier, 1993). En 1995, Harrel introduit la minimally invasive surgery (MIS) en régénération parodontale (Harrel et Rees, 1995), avec deux incisions intrasulculaires autour des dents bordant la lésion intra-osseuse et une incision interdentaire, souvent déportée en palatin ou lingual, pour disséquer la papille et décoller de petits lambeaux vestibulaires et palatins/linguaux.
Un manque d’intérêt initial est constaté dans la littérature jusqu’en 2007, lorsque Cortellini et Tonetti modifient la MIS en intégrant les techniques de préservation papillaire, créant la minimally invasive surgical technique (MIST) (Cortellini et Tonetti, 2007a). Inspirée du lambeau de préservation papillaire (Genon et Bender, 1984 ; Takei et al., 1985), cette approche vise à préserver la vascularisation de la papille interdentaire et éviter la rétraction gingivale postopératoire, particulièrement dans les secteurs antérieurs. L’incision proximale est déportée côté palatin pour maintenir l’intégralité tissulaire vestibulaire.
Cortellini et al. adaptent les incisions selon la largeur de l’espace interdentaire :
- Espace ≥ 2 mm : Technique de préservation papillaire modifiée (MPPT, Cortellini et al., 1995) pour conserver l’intégralité de la papille.
- Espace < 2 mm : Technique du lambeau de préservation papillaire simplifié (SPPF, Cortellini et al., 1999), entrant dans la papille pour maximiser l’épaisseur tissulaire.
Des essais cliniques ultérieurs étudient l’utilisation de biomatériaux et la cicatrisation. Une seule revue de la littérature existe sur ce sujet (Cortellini, 2012), mais la chirurgie mini-invasive gagne en popularité.
Indications de la chirurgie mini-invasive
Après une thérapeutique étiologique, lorsque des poches profondes (> 6 mm) persistent avec une lésion intra-osseuse, un traitement chirurgical est recommandé (Nibali et al., 2011). La chirurgie mini-invasive est indiquée pour :
- Une ou plusieurs lésions intra-osseuses isolées, avec un champ opératoire limité à 2 ou 3 dents.
- Lésions intra-osseuses à 1, 2 ou 3 parois ou combinées (Goldman et Cohen, 1958), dont l’étendue est inférieure à la moitié de la hauteur radiculaire.
Limites
- Lésions très profondes nécessitant une grande laxité du lambeau et un décollement de plusieurs dents.
- Lésions sévères multiples, où un lambeau à minima est insuffisant.
Voici une sélection de livres:
- Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
- Parodontologie Broché – 19 septembre 1996
- MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
- Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
- Parodontologie clinique: Dentisterie implantaire, traitements et santé
- Parodontologie & Dentisterie implantaire : Volume 1
- Endodontie, prothese et parodontologie
- La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020
- Parodontologie Relié – 1 novembre 2005


Leave a Reply