Les Indices Parodontaux : Guide Complet en Odontologie
À destination des étudiants en chirurgie dentaire — Ce guide synthétise l’ensemble des indices parodontaux essentiels à maîtriser pour le clinicien en formation : description, cotation, application clinique et erreurs à éviter.
Introduction : Pourquoi les Indices Parodontaux sont Indispensables ?
Les maladies parodontales touchent, sous différentes formes, une large majorité de la population adulte mondiale. Selon l’OMS, la parodontite sévère affecte environ 19 % des adultes dans le monde, soit plus d’un milliard de personnes. Dans ce contexte, disposer d’outils objectifs et reproductibles pour évaluer l’état des tissus de soutien de la dent est une nécessité clinique absolue.
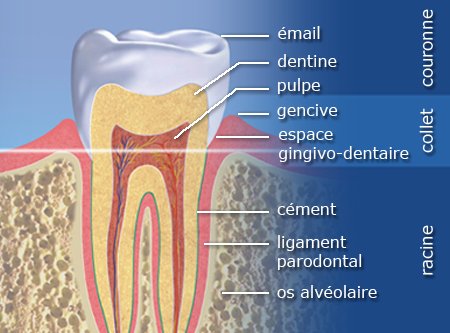
Les indices parodontaux répondent à ce besoin. Ce sont des systèmes de cotation standardisés qui permettent de quantifier et qualifier la plaque dentaire, l’inflammation gingivale, le saignement, la mobilité dentaire, l’abrasion, les récessions parodontales et les lésions de furcation.
Leur maîtrise est incontournable à plusieurs titres :
- Diagnostic initial : identifier précisément la nature et la sévérité d’une atteinte parodontale
- Suivi thérapeutique : mesurer l’efficacité d’un traitement dans le temps
- Communication interprofessionnelle : transmettre des informations cliniques de manière standardisée et reproductible
- Motivation du patient : rendre concret et chiffré l’état de son hygiène buccale
Ce guide détaille chacun des grands indices utilisés en parodontologie clinique, de leur description originale à leur application pratique en cabinet ou en clinique universitaire.
1. L’Indice de Plaque de Silness et Löe (1964)
Description et Historique
L’indice de plaque de Silness et Löe, introduit en 1964, est l’un des outils de référence les plus utilisés pour évaluer la quantité de plaque dentaire présente sur les surfaces coronaires. Il repose sur une évaluation à la fois visuelle et tactile, à l’aide d’une sonde parodontale, ce qui le distingue des indices purement visuels.
Il est particulièrement utile pour surveiller l’hygiène buccale des patients et pour mesurer l’efficacité des mesures d’hygiène orale mises en place entre deux séances.
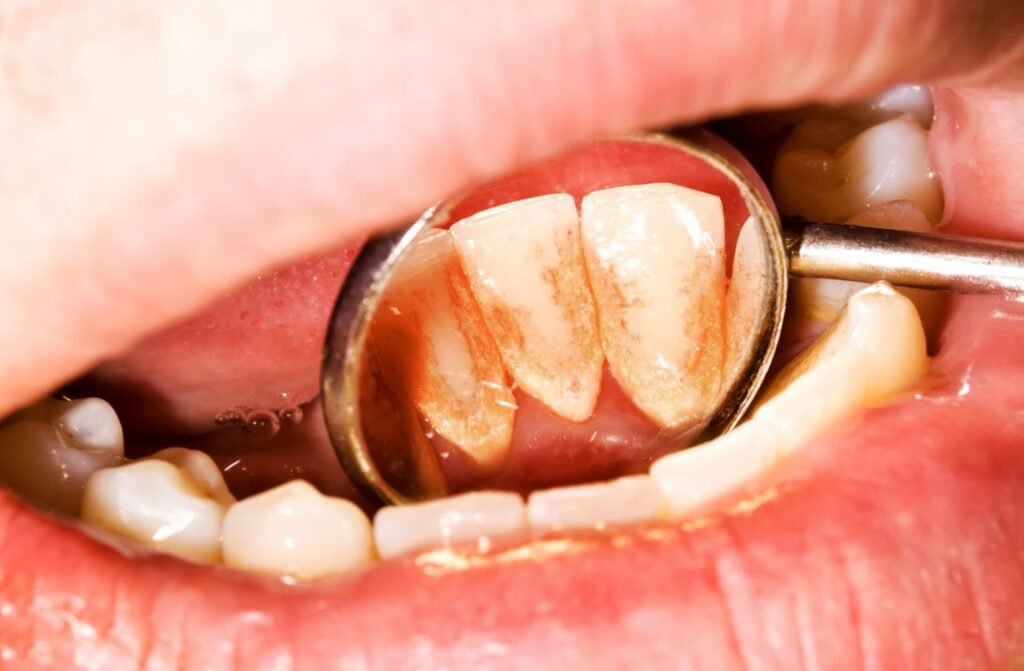
Critères de Cotation
| Score | Description |
|---|---|
| 0 | Absence de plaque dentaire |
| 1 | Plaque visible uniquement en raclant la surface coronaire avec la sonde parodontale |
| 2 | Plaque visible à l’œil nu, sans raclage préalable |
| 3 | Dépôts mous très abondants, recouvrant une grande partie de la surface dentaire |
Application Clinique
Cet indice est appliqué sur les dents de Ramfjord (16, 21, 24, 36, 41, 44) ou sur l’ensemble de la dentition, selon le protocole choisi. Chaque surface dentaire est évaluée en quatre points : vestibulaire, linguale/palatine, mésiale et distale. Le score moyen est ensuite calculé.
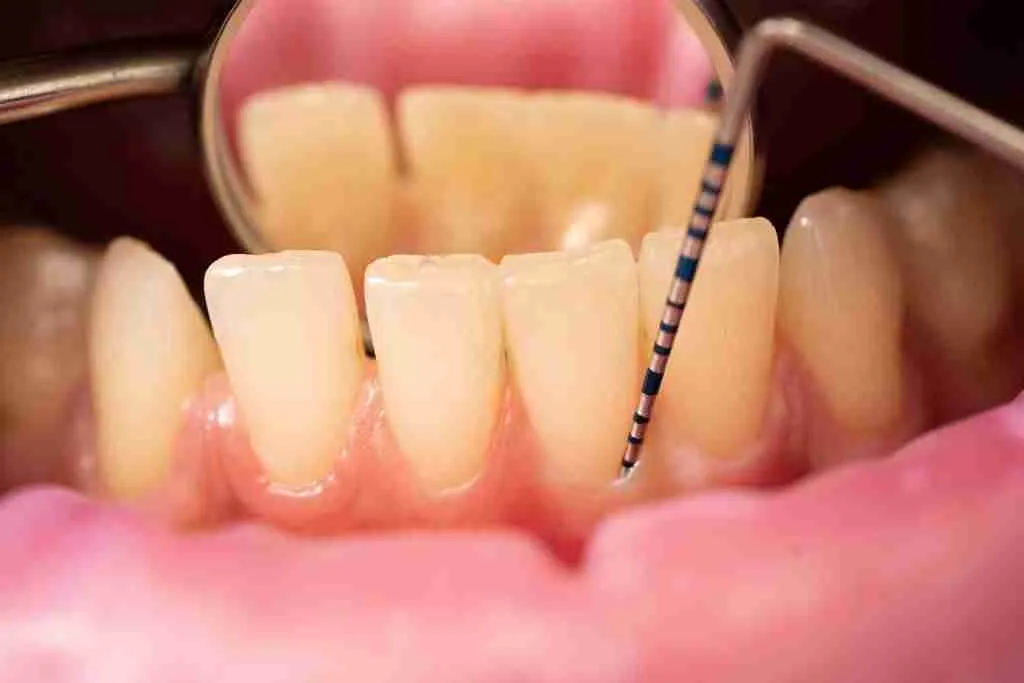
Astuce clinique pour l’étudiant : Le révélateur de plaque peut être utilisé en complément pour visualiser et motiver le patient, mais la cotation de l’indice de Silness et Löe s’effectue sans révélateur.
Importance Clinique
La plaque dentaire est le facteur étiologique primaire des maladies parodontales. Quantifier sa présence de façon standardisée permet d’adapter le plan de traitement et de constituer une base de comparaison objective entre deux visites. Un score moyen supérieur à 1 doit alerter le clinicien et conduire à un renforcement du programme d’hygiène buccale.
Pour accompagner ce travail d’éducation, une brosse à dents électrique comme l’Oral-B iO 6 peut être recommandée aux patients présentant un indice de plaque élevé, en raison de son capteur de pression et de ses modes de brossage adaptés aux gencives sensibles.
2. L’Indice Gingival de Löe et Silness (1963)
Description et Historique
L’indice gingival de Löe et Silness, introduit en 1963 (soit un an avant l’indice de plaque), évalue l’état inflammatoire de la gencive marginale. Il repose sur des critères visuels (couleur, forme, œdème) et sur la présence ou l’absence de saignement au sondage parodontal. C’est l’un des indices les plus cités dans la littérature scientifique.
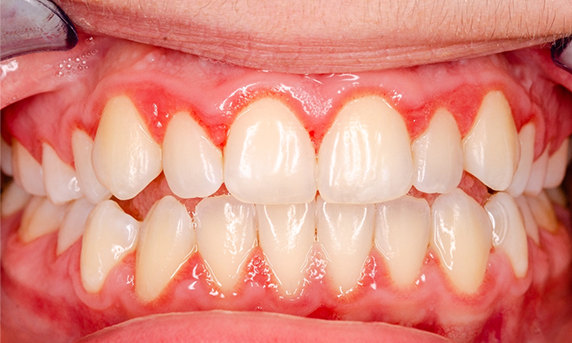
Critères de Cotation
| Score | Description |
|---|---|
| 0 | Gencive saine : couleur rose pâle, texture ferme, absence de saignement au sondage |
| 1 | Inflammation légère : léger changement de couleur (rougeur discrète), léger œdème, absence de saignement au sondage |
| 2 | Inflammation modérée : rougeur marquée, œdème, saignement au sondage |
| 3 | Inflammation sévère : rougeur intense, œdème prononcé, tendance au saignement spontané et/ou ulcération |
Application Clinique
L’indice gingival est mesuré sur les surfaces gingivales des dents sélectionnées, en quatre points par dent : mésial, distal, vestibulaire et lingual/palatin. Le score total est divisé par le nombre de surfaces évaluées pour obtenir un score moyen. Cet indice est particulièrement utile pour détecter les premiers signes de gingivite et pour évaluer l’efficacité des traitements parodontaux.
Point pédagogique : La distinction entre les scores 0 et 1 est délicate, car le score 1 s’évalue sur la couleur et l’œdème sans saignement. L’introduction du saignement au sondage ne commence qu’au score 2. Cette nuance est fréquemment source d’erreur chez les étudiants.
Importance Clinique
Cet indice permet une évaluation standardisée de l’inflammation gingivale, facilitant la communication entre professionnels de santé dentaire et la planification des interventions thérapeutiques. Il aide à identifier les patients à risque de progression vers des formes plus graves de maladies parodontales.
3. L’Indice Hémorragique Sulculaire de Mühlemann et Son — SBI (1971)
Description et Historique
L’indice hémorragique sulculaire (Sulcular Bleeding Index, SBI) de Mühlemann et Son, introduit en 1971, évalue la réponse gingivale au sondage parodontal, en se concentrant sur le saignement comme indicateur principal d’inflammation. Il propose une gradation plus fine que l’indice gingival de Löe, avec six niveaux de cotation.
Critères de Cotation
| Score | Description |
|---|---|
| 0 | Absence d’inflammation, pas de saignement au sondage |
| 1 | Léger changement de couleur, léger saignement au sondage |
| 2 | Rougeur visible, absence de changement de forme ou d’œdème, saignement au sondage |
| 3 | Rougeur, léger œdème, saignement au sondage |
| 4 | Rougeur, œdème marqué, saignement au sondage |
| 5 | Rougeur intense, œdème important, saignement spontané, avec ou sans ulcération et suppuration |
Application Clinique
Le SBI est mesuré en insérant délicatement une sonde parodontale dans le sulcus gingival à une profondeur d’environ 2 mm. Le saignement est évalué immédiatement après le sondage. Cet indice est souvent utilisé en complément de l’indice gingival de Löe et Silness pour une évaluation plus complète de l’état parodontal.
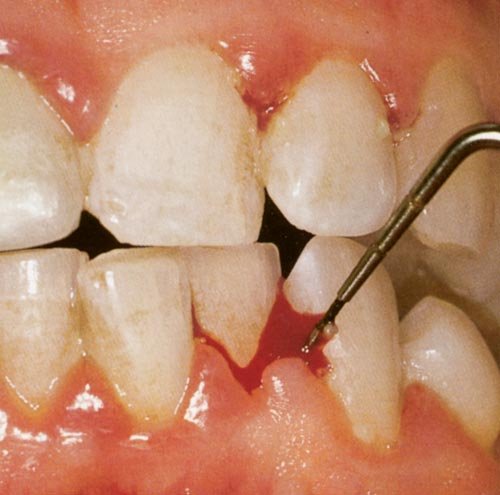
Importance Clinique
Le SBI est un indicateur sensible de l’inflammation gingivale. Il est particulièrement utile pour surveiller l’efficacité des traitements de détartrage et de surfaçage radiculaire, en permettant de détecter les améliorations ou les rechutes entre deux séances de maintenance.
4. L’Indice Hémorragique Papillaire de Mühlemann — PBI (1977)
Description et Historique
L’indice hémorragique papillaire (Papilla Bleeding Index, PBI) de Mühlemann, introduit en 1977, se concentre sur le saignement des papilles interdentaires après sondage. Il cible ainsi les zones les plus exposées à l’accumulation de plaque et aux premiers signes de gingivite.
Critères de Cotation
| Score | Description |
|---|---|
| 0 | Absence de saignement |
| 1 | Apparition d’un seul point de saignement |
| 2 | Plusieurs points de saignement isolés ou une petite ligne de saignement |
| 3 | Un filet de sang remplissant le triangle papillaire |
| 4 | Saignement spontané, sans sondage |
Application Clinique
Le PBI est mesuré en insérant une sonde parodontale dans l’espace interdentaire et en évaluant la réponse hémorragique 30 secondes après. Il est particulièrement utile pour les patients présentant des signes d’inflammation localisée dans les espaces interdentaires ou pour surveiller ces zones après un traitement parodontal.
Conseil pratique : L’utilisation du fil dentaire et des brossettes interdentaires est directement corrélée à l’amélioration du PBI. Le GUM Expanding Floss, par exemple, se dilate dans les espaces interdentaires pour un nettoyage plus efficace, ce que vous pouvez conseiller à vos patients présentant un PBI élevé.
Importance Clinique
Le PBI permet une évaluation précise de l’inflammation dans les papilles interdentaires, zones souvent difficiles à nettoyer. Il guide les instructions d’hygiène buccale et permet de cibler les zones à risque lors du programme de maintenance.
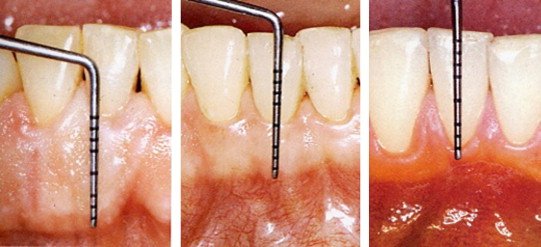
5. L’Indice de Mobilité — ARPA
Description
L’indice ARPA évalue la mobilité dentaire, signe clinique majeur dans les maladies parodontales avancées. La mobilité dentaire traduit généralement une perte d’attache parodontale et/ou une destruction osseuse.
Critères de Cotation
| Score | Description |
|---|---|
| 0 | Mobilité physiologique (mouvement normal d’environ 0,1 à 0,2 mm) |
| 1 | Mobilité perceptible au doigt, mais non visible à l’œil nu |
| 2 | Mobilité perceptible au doigt et visible à l’œil nu, inférieure à 1 mm |
| 3 | Mobilité perceptible au doigt et visible à l’œil nu, supérieure à 1 mm |
| 4 | Mobilité transversale et axiale, avec mouvement important dans toutes les directions |
Application Clinique
La mobilité est évaluée en appliquant une pression légère avec deux instruments rigides (par exemple, deux manches de miroir ou manche de miroir + sonde) sur les faces vestibulaire et palatine/linguale de la dent. L’évaluation est complétée par des examens radiographiques pour quantifier la perte osseuse associée.
Importance Clinique
L’indice de mobilité est crucial pour évaluer le pronostic de conservation des dents et la progression des maladies parodontales. Une mobilité de grade 3 ou 4 peut indiquer une perte osseuse significative, nécessitant des décisions thérapeutiques majeures : contention, traitement parodontal chirurgical, voire extraction.
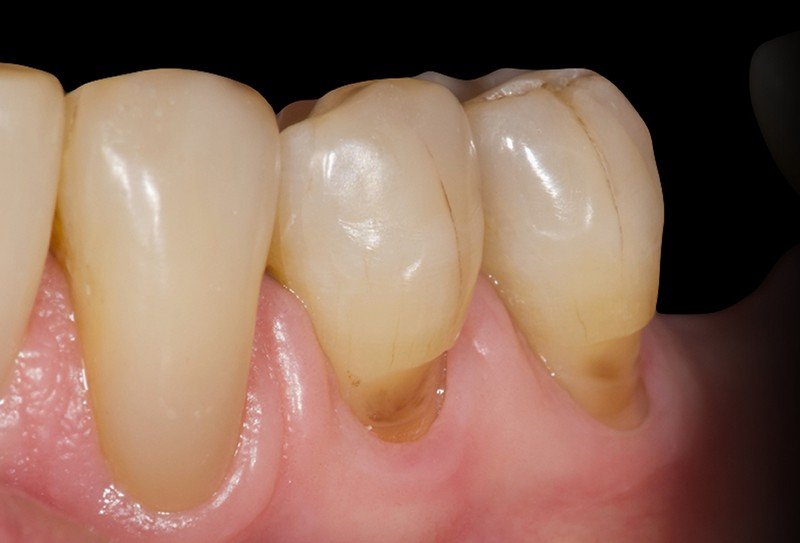
6. L’Indice d’Abrasion selon Aguel
Description
L’indice d’abrasion selon Aguel évalue l’usure des surfaces dentaires due à des facteurs mécaniques, chimiques ou combinés. Il est important pour diagnostiquer les lésions non carieuses (LNC), telles que l’abrasion par brossage excessif, l’érosion acide ou les habitudes parafonctionnelles.
Critères de Cotation
| Score | Description |
|---|---|
| 0 | Absence d’abrasion |
| 1 | Abrasion limitée à l’émail |
| 2 | Apparition d’un ou plusieurs îlots de dentine entourés d’émail |
| 3 | Confluence des îlots de dentine, formant une ligne continue de dentine exposée |
| 4 | Mise à nu complète de la dentine |
| 5 | Exposition de la chambre pulpaire |
Application Clinique
L’indice est évalué visuellement et tactilement, souvent en utilisant une sonde pour confirmer la perte de substance dentaire. Il est particulièrement pertinent pour les patients présentant des sensibilités dentaires ou des lésions cervicales en forme de coin.
Point clinique : Pour les patients présentant un indice d’abrasion élevé, le changement des habitudes de brossage est prioritaire. Un dentifrice adapté comme le Sensodyne Sensibilité & Gencives peut être recommandé pour diminuer l’hypersensibilité associée à la dentine exposée.
Importance Clinique
L’abrasion dentaire peut compromettre l’intégrité structurelle des dents et augmenter le risque de complications pulpaires à long terme. L’identification précoce grâce à cet indice permet d’intervenir avant l’aggravation des lésions.
7. La Classification des Récessions Parodontales selon Benqué et Collaborateurs
Description
La classification des récessions parodontales selon Benqué et collaborateurs catégorise les récessions gingivales en fonction de leur morphologie (forme, profondeur, largeur) et de leur pronostic de recouvrement. Elle guide les décisions thérapeutiques en chirurgie muco-gingivale.
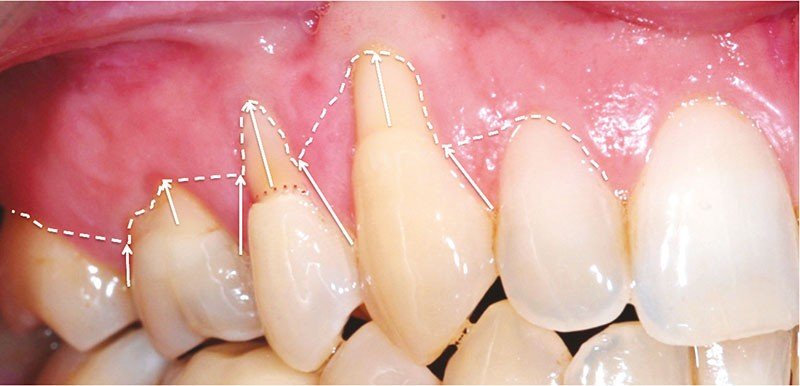
Critères de Classification
| Type | Description | Pronostic de recouvrement |
|---|---|---|
| Récession en U | Large et profonde, avec perte importante de tissu gingival et osseux | Mauvais |
| Récession en V | Large mais peu profonde | Favorable |
| Récession en I | Étroite et courte | Bon |
Application Clinique
Les récessions sont évaluées visuellement et mesurées avec une sonde parodontale pour déterminer leur profondeur (distance jonction émail-cément / bord libre de la gencive) et leur largeur. Cette classification oriente le choix des techniques chirurgicales : greffe de tissu conjonctif enfoui, lambeau coronairement avancé, techniques de régénération.
Rappel pour l’examen : La classification de Benqué est souvent demandée en corrélation avec la classification de Miller (1985), plus récente et plus utilisée dans la littérature anglosaxonne. Soyez prêt à connaître les deux.
Importance Clinique
Cette classification est essentielle pour prédire le succès des traitements de recouvrement gingival et pour informer correctement les patients des résultats attendus. Un pronostic de recouvrement clair influence directement le plan de traitement proposé.
8. La Classification des Lésions de Furcation selon Glickman (1953)
Description et Historique
La classification de Glickman, introduite en 1953, évalue les lésions de furcation dans les dents pluriradiculaires (molaires, prémolaires supérieures). Ces lésions sont des signes avancés de parodontite, marquant une perte osseuse dans la zone de séparation des racines — la furcation.

Critères de Classification
| Classe | Description | Sondage |
|---|---|---|
| Classe 1 | Lésion débutante, atteinte du ligament parodontal uniquement, sans évidence clinique ou radiologique de perte osseuse | Sonde ne pénètre pas la furcation |
| Classe 2 | Lésion partielle, destruction osseuse sur une ou plusieurs faces, une partie de l’os et du ligament reste intacte | Passage partiel de la sonde |
| Classe 3 | Lésion totale, destruction osseuse importante, passage total de la sonde possible, gencive pouvant obstruer partiellement l’accès | Passage complet, mais non traversant cliniquement |
| Classe 4 | Lésion totale prononcée, destruction osseuse complète, furcation ouverte et accessible visuellement | Passage traversant, visible à l’œil nu |
Application Clinique
Les lésions de furcation sont évaluées à l’aide d’une sonde de Nabers (sonde courbée spécialement conçue pour l’exploration des furcations) et confirmées par des radiographies rétroalvéolaires ou des clichés de bite-wing. La classe de furcation conditionne directement les options thérapeutiques : détartrage/surfaçage, odontoplastie, tunnélisation, régénération tissulaire guidée, ou extraction.
Point de vigilance : Les lésions de furcation sont souvent sous-estimées cliniquement, en particulier en proximal où l’accès est difficile. La sonde de Nabers doit systématiquement explorer toutes les faces de chaque dent pluriradiculaire lors du sondage parodontal complet.
Importance Clinique
La classification de Glickman est cruciale pour évaluer la gravité des lésions parodontales dans les dents pluriradiculaires et pour établir leur pronostic. Les lésions de classe 3 et 4 représentent généralement un pronostic réservé à compromis pour la conservation de la dent.
Quelle Solution Vous Convient le Mieux ? Tableau Comparatif des Indices Parodontaux
Ce tableau vous permet de sélectionner rapidement l’indice le plus approprié selon votre objectif clinique ou d’examen.
| Critère | IP (Silness/Löe) | IG (Löe/Silness) | SBI (Mühlemann) | PBI (Mühlemann) | ARPA | Aguel | Benqué | Glickman |
|---|---|---|---|---|---|---|---|---|
| Ce qui est évalué | Plaque dentaire | Inflammation gingivale | Saignement sulculaire | Saignement papillaire | Mobilité | Abrasion | Récessions | Furcations |
| Outil principal | Sonde + œil | Œil nu | Sonde (2 mm) | Sonde interpox. | 2 instruments | Sonde + œil | Sonde + règle | Sonde Nabers |
| Nombre de scores | 0 à 3 | 0 à 3 | 0 à 5 | 0 à 4 | 0 à 4 | 0 à 5 | 3 types | 4 classes |
| Sensibilité précoce | Moyenne | Bonne | Très bonne | Bonne | Tardive | Tardive | Bonne | Bonne |
| Usage en dépistage | Oui | Oui | Oui | Oui | Non | Non | Non | Non |
| Usage en suivi thérapeutique | Oui | Oui | Oui | Oui | Oui | Oui | Oui | Oui |
| Complexité d’apprentissage | Faible | Faible | Modérée | Faible | Faible | Faible | Modérée | Modérée |
Erreurs Fréquentes à Éviter lors de la Réalisation des Indices Parodontaux
Maîtriser les indices parodontaux ne se limite pas à connaître leurs critères : l’application clinique correcte est tout aussi importante. Voici les erreurs les plus fréquemment observées chez les étudiants.
Erreur 1 — Confondre score 1 et score 2 à l’indice gingival de Löe
Problème : Beaucoup d’étudiants attribuent un score 2 dès qu’il y a rougeur, même en l’absence de saignement au sondage.
Conséquence clinique : Surestimation du niveau d’inflammation, biais dans le suivi thérapeutique.
Bonne pratique : Rappeler que le saignement au sondage est la frontière entre le score 1 (rougeur sans saignement) et le score 2 (rougeur + saignement). Le saignement doit être attendu 30 secondes après le retrait de la sonde.
Erreur 2 — Exercer une pression excessive lors du sondage
Problème : Une force de sondage trop élevée provoque un saignement artificiel qui fausse les indices SBI et IG.
Conséquence clinique : Faux positifs, patients anxieux, lésion iatrogène du sulcus sain.
Bonne pratique : La force de sondage recommandée est de 0,25 N (soit environ 25 grammes). S’entraîner sur une balance pour calibrer sa pression est un exercice très utile.
Erreur 3 — Négliger les zones interdentaires lors de l’évaluation de la plaque
Problème : L’indice de plaque est parfois réalisé uniquement sur les surfaces vestibulaires, facilement accessibles, en omettant les faces proximales.
Conséquence clinique : Sous-estimation de la quantité réelle de plaque, programme d’hygiène inadapté.
Bonne pratique : Toujours évaluer les quatre surfaces (vestibulaire, linguale/palatine, mésiale, distale) pour chaque dent sélectionnée.
Erreur 4 — Ne pas utiliser la sonde de Nabers pour les furcations
Problème : Certains étudiants explorent les furcations avec une sonde parodontale droite, ce qui rend l’évaluation incomplète et inconfortable pour le patient.
Conséquence clinique : Sous-diagnostic des lésions de furcation, en particulier en proximal.
Bonne pratique : Utiliser systématiquement une sonde de Nabers (courbée) et explorer toutes les faces de chaque dent pluriradiculaire, y compris les faces mésiales et distales moins accessibles.
Erreur 5 — Omettre la composante axiale dans l’évaluation de la mobilité
Problème : L’indice ARPA est souvent limité à la mobilité horizontale (bucco-linguale), sans évaluation de la mobilité axiale (infracclusion).
Conséquence clinique : Sous-évaluation du grade de mobilité, notamment en cas d’atteinte parodontale avancée.
Bonne pratique : Évaluer systématiquement la mobilité dans les trois dimensions de l’espace : vestibulo-lingual, mésio-distal et vertical (axial).
Erreur 6 — Réaliser les indices sans calibration préalable
Problème : Les indices parodontaux sont des outils semi-quantitatifs soumis à une variabilité inter-examinateur importante si les cliniciens ne sont pas calibrés.
Conséquence clinique : Données non comparables entre deux séances si les examens sont réalisés par des praticiens différents, rendant le suivi inutilisable.
Bonne pratique : En clinique universitaire comme en pratique libérale, s’assurer que les mêmes conditions d’examen (même sonde, même force, même délai d’attente post-sondage) sont respectées à chaque réévaluation.
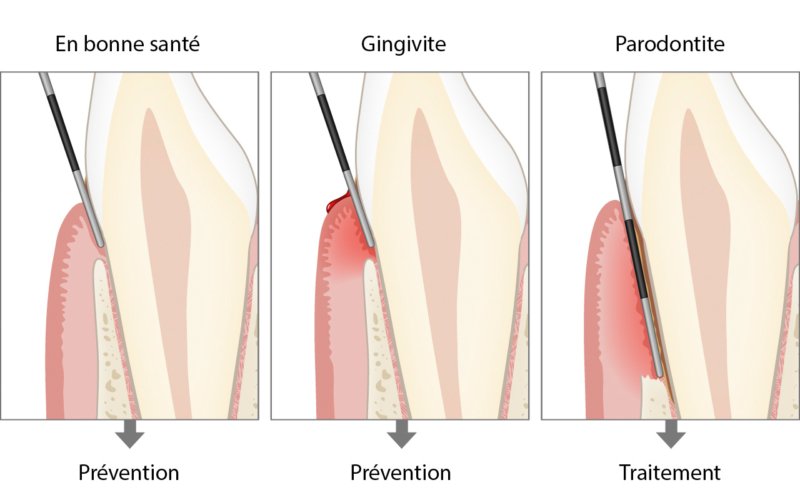
Cas Cliniques Commentés
Cas Clinique 1 — Gingivite généralisée chez un jeune adulte
Présentation du patient : Thomas, 22 ans, étudiant. Se présente en consultation pour un bilan bucco-dentaire. Il se plaint de saignements des gencives lors du brossage depuis plusieurs semaines. Il brosse ses dents une fois par jour, avec une brosse à dents manuelle à poils durs.
Problématique identifiée : L’examen clinique révèle un indice de plaque (Silness & Löe) moyen de 2,1, un indice gingival (Löe & Silness) moyen de 1,8 avec saignement au sondage sur 68 % des sites. Pas de perte d’attache ni de poches parodontales. Le PBI est à 3 sur la majorité des papilles interdentaires.
Prise en charge : Séance de motivation à l’hygiène orale, démonstration du brossage avec technique de Bass modifiée, introduction du fil dentaire quotidien. Détartrage supra-gingival réalisé. Recommandation d’un dentifrice à action anti-gingivite comme le Parodontax à l’acide hyaluronique, qui renforce le joint gencive-dent.
Évolution attendue : À 6 semaines, l’indice de plaque devrait descendre en dessous de 1,0 et le saignement au sondage diminuer de plus de 50 % avec une bonne observance. La gingivite est totalement réversible à ce stade.
Point clé illustré : La gingivite est une pathologie plaque-dépendante, totalement réversible. Aucune perte d’attache n’est encore présente : une bonne hygiène est la seule thérapeutique nécessaire.
Cas Clinique 2 — Parodontite chronique de sévérité modérée
Présentation du patient : Martine, 47 ans, secrétaire. Se présente pour un “déchaussement des dents” remarqué par son dentiste habituel. Fumeuse à 15 cigarettes/jour. Absence de traitement parodontal antérieur.
Problématique identifiée : L’examen parodontal complet révèle des poches parodontales de 4 à 6 mm sur les secteurs postérieurs, un saignement au sondage sur 55 % des sites (SBI entre 2 et 3), un indice de plaque à 2,4 et une mobilité de grade 1 sur les molaires mandibulaires. La radiographie montre une lyse osseuse horizontale d’environ 30 % de la hauteur radiculaire. Les dents 17 et 47 présentent une lésion de furcation de classe 2 selon Glickman.
Prise en charge : Plan de traitement en trois phases : (1) phase initiale — motivation, hygiène, détartrage/surfaçage sous anesthésie locale quadrant par quadrant ; (2) réévaluation à 8 semaines ; (3) phase chirurgicale si persistance de poches ≥ 5 mm après réévaluation. Sevrage tabagique fortement encouragé.
Évolution attendue : Avec une bonne observance, une réduction des poches de 1 à 2 mm est attendue après le traitement initial non chirurgical. Les furcations de classe 2 seront réévaluées et pourraient nécessiter une intervention chirurgicale.
Point clé illustré : La parodontite est une maladie multifactorielle. Le tabac est un facteur de risque majeur qui réduit la réponse au traitement parodontal et masque le saignement (vasoconstriction). Un patient fumeur peut présenter moins de saignement malgré une atteinte parodontale sévère.
Cas Clinique 3 — Lésions cervicales non carieuses et indice d’abrasion élevé
Présentation du patient : Julien, 35 ans, ingénieur. Consulte pour des sensibilités dentaires à l’ingestion de froid, localisation cervicale sur les prémolaires et canines. Il décrit un brossage “énergique” deux fois par jour avec une brosse électrique à poils durs. Il consomme quotidiennement des jus de fruits et des sodas.
Problématique identifiée : L’examen révèle des lésions en forme de coin au niveau cervical des dents 13, 14, 15, 23, 24, 25, 33, 43. L’indice d’abrasion selon Aguel est coté à 2 (îlots de dentine entourés d’émail) sur ces dents. L’indice gingival est à 0 (gencive saine). Des récessions en I (Benqué) de 1 à 2 mm sont notées sur les prémolaires.
Prise en charge : Élimination des facteurs étiologiques : modification de la technique de brossage (technique de Bass, pression légère), remplacement de la brosse par une brosse à dents électrique avec capteur de pression intégré, réduction de la consommation de boissons acides. Application de vernis fluoré et prescription d’un dentifrice désensibilisant comme le Sensodyne Sensibilité & Gencives. Surveillance à 6 mois.
Évolution attendue : L’arrêt des facteurs étiologiques doit stabiliser les lésions. La reminéralisation partielle est possible sur les zones d’abrasion limitée à l’émail (score 1). Les lésions atteignant la dentine (score 2-3) nécessiteront un traitement restaurateur si les symptômes persistent.
Point clé illustré : Les lésions non carieuses sont multifactorielles (abrasion + érosion + abfraction). Identifier et corriger tous les facteurs étiologiques est prioritaire avant toute restauration.
Tableau Récapitulatif des Indices Parodontaux
| Indice | Critères évalués | Scores | Application clinique |
|---|---|---|---|
| Silness et Löe | Quantité de plaque | 0 à 3 | Évaluation de l’hygiène buccale, suivi des traitements |
| Löe et Silness | Inflammation gingivale | 0 à 3 | Diagnostic de la gingivite, suivi de l’inflammation |
| SBI (Mühlemann) | Saignement sulculaire | 0 à 5 | Détection précoce de l’inflammation, suivi des traitements |
| PBI (Mühlemann) | Saignement papillaire | 0 à 4 | Évaluation de l’inflammation interdentaire |
| ARPA | Mobilité dentaire | 0 à 4 | Évaluation de la stabilité dentaire, diagnostic de parodontite avancée |
| Aguel | Usure dentaire | 0 à 5 | Diagnostic des lésions non carieuses, recommandations d’hygiène |
| Benqué | Forme et profondeur des récessions | U / V / I | Planification des traitements de recouvrement gingival |
| Glickman | Lésions de furcation | Classe 1 à 4 | Évaluation des lésions parodontales dans les dents pluriradiculaires |
Foire Aux Questions (FAQ)
Quelle est la différence entre l’indice de plaque de Silness et Löe et un relevé de plaque avec révélateur colorant ?
L’indice de Silness et Löe est une cotation standardisée (0 à 3) basée sur l’examen visuel et tactile, réalisée sans révélateur. Le relevé avec révélateur est un outil de motivation pédagogique pour le patient, permettant de visualiser visuellement les zones de plaque. Les deux peuvent être utilisés ensemble, mais la cotation officielle de l’indice ne nécessite pas de révélateur.
Quand utiliser le SBI plutôt que l’indice gingival de Löe pour évaluer le saignement ?
Le SBI est préférable quand vous souhaitez une gradation plus fine du saignement, notamment pour détecter des améliorations ou aggravations subtiles entre deux séances de maintenance. L’indice gingival de Löe est plus global et intègre également les critères visuels d’inflammation (couleur, œdème). En pratique clinique courante, l’indice de Löe est plus souvent utilisé ; le SBI est davantage un outil de recherche ou de suivi précis.
Comment évaluer une lésion de furcation sur une prémolaire supérieure ?
Les prémolaires supérieures sont des dents pluriradiculaires (deux racines : vestibulaire et palatine) chez environ 60 % des individus. La furcation se situe généralement en mésio-vestibulaire. Elle est évaluée avec une sonde de Nabers en abordant la dent par le couloir vestibulaire, avec la sonde orientée vers le palais. Les radiographies rétroalvéolaires sont indispensables pour confirmer l’atteinte osseuse.
La récession en U de Benqué est-elle toujours inopérable ?
Non, mais son pronostic de recouvrement est effectivement moins favorable que pour les récessions en V ou en I. Certaines techniques chirurgicales avancées (greffe de tissu conjonctif associée à un lambeau coronairement avancé, technique de tunnel) peuvent permettre un recouvrement partiel, voire complet dans certains cas sélectionnés. La décision dépend de la hauteur de gencive kératinisée résiduelle, de la profondeur osseuse et des attentes esthétiques du patient.
À partir de quel score de mobilité doit-on envisager une contention dentaire ?
Une contention peut être envisagée dès le grade 2 lorsque la mobilité entraîne une gêne fonctionnelle ou esthétique pour le patient. Au grade 3, la contention est généralement indiquée pour stabiliser la dent pendant et après le traitement parodontal. La décision doit toujours être prise en fonction du pronostic global de la dent, du contexte occlusal et du résultat attendu du traitement.
Quel indice utiliser en priorité lors d’un examen parodontal initial complet ?
Un examen parodontal initial complet devrait inclure au minimum : l’indice de plaque (Silness & Löe), l’indice gingival (Löe & Silness) ou le SBI pour le saignement, le sondage parodontal complet (profondeur de poche + niveau d’attache), l’évaluation de la mobilité (ARPA), et l’exploration des furcations (Glickman) sur les dents pluriradiculaires. Les indices de récessions (Benqué) et d’abrasion (Aguel) sont ajoutés selon la clinique.
Comment se préparer aux questions sur les indices parodontaux à l’internat en odontologie ?
Il est essentiel de maîtriser les critères exacts de chaque score, les auteurs et les années de publication, et surtout les applications cliniques de chaque indice. Les annales d’internat comportent régulièrement des questions sur ce sujet. Les Annales corrigées de l’internat en odontologie 2022-2024.
Le Référentiel en parodontologie sont des ressources de référence très complètes pour consolider vos connaissances.
Conclusion : Maîtriser les Indices pour une Pratique Parodontale Rigoureuse
Les indices parodontaux sont bien plus que de simples outils de cotation : ils constituent le langage commun du clinicien face aux maladies parodontales. Leur utilisation rigoureuse et régulière permet de diagnostiquer avec précision, de suivre l’évolution de l’état parodontal dans le temps, de communiquer efficacement avec les autres professionnels de santé et de motiver les patients dans leur démarche d’hygiène orale.
En combinant ces indices — plaque, inflammation, saignement, mobilité, abrasion, récessions et furcations — vous construisez une image clinique complète et reproductible, indispensable à toute prise en charge parodontale de qualité.
Pour aller plus loin dans votre formation, le Référentiel internat en parodontologie est un ouvrage incontournable qui couvre l’ensemble des notions attendues aux épreuves classantes.
Le Guide clinique d’odontologie constitue également une excellente synthèse clinique à garder à portée de main en consultation.
La parodontologie s’apprend par la pratique : chaque patient examiné est une occasion de calibrer votre regard clinique et d’affiner votre maîtrise des indices.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et m’aide à financer ce site.

Leave a Reply