Les Greffes Gingivales : Guide Complet pour Étudiants en Chirurgie Dentaire
Mots-clés SEO : greffe gingivale, greffe conjonctive, recouvrement radiculaire, récession parodontale, chirurgie mucogingivale, parodontologie clinique
Introduction : Pourquoi les Greffes Gingivales sont Incontournables en Parodontologie ?
Les maladies parodontales sont des pathologies multifactorielles complexes impliquant des facteurs bactériens, génétiques, environnementaux et comportementaux. Parmi leurs conséquences les plus visibles et les plus invalidantes sur le plan esthétique, la récession gingivale occupe une place centrale.
La parodontite entraîne inévitablement une destruction des tissus parodontaux de soutien : os alvéolaire, cément, ligament parodontal et gencive attachée. Lorsque cette destruction touche les secteurs antérieurs — les plus exposés lors du sourire — l’impact esthétique devient la principale préoccupation du patient.
Les greffes gingivales constituent aujourd’hui la réponse chirurgicale de référence pour traiter ces récessions, qu’elles soient d’origine parodontale, traumatique ou iatrogène. Maîtriser ces techniques est une compétence fondamentale pour tout chirurgien-dentiste, qu’il exerce en omnipratique ou en parodontologie spécialisée.
Point pédagogique : En France, selon les données épidémiologiques, plus de 60 % des adultes de plus de 35 ans présentent une forme de récession gingivale. La demande de traitement est donc fréquente et en constante augmentation.
Pour aller plus loin dans votre formation, le Référentiel internat en parodontologie constitue une référence incontournable.
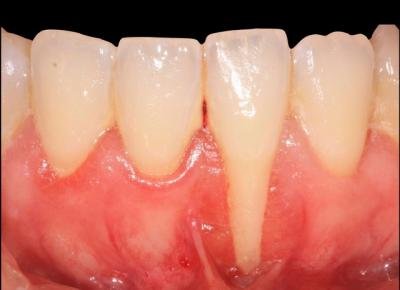
Classification des Récessions Gingivales : La Base du Raisonnement Clinique
Avant d’aborder les techniques chirurgicales, il est essentiel de rappeler la classification de Miller (1985), toujours utilisée en pratique clinique pour orienter le choix thérapeutique :
- Classe I : La récession n’atteint pas la ligne muco-gingivale. Pas de perte osseuse ou tissulaire interdentaire. Recouvrement complet possible.
- Classe II : La récession atteint ou dépasse la ligne muco-gingivale. Pas de perte osseuse ou tissulaire interdentaire. Recouvrement complet possible.
- Classe III : La récession atteint ou dépasse la ligne muco-gingivale avec une perte osseuse ou tissulaire interdentaire modérée. Recouvrement partiel possible.
- Classe IV : La récession est sévère avec une destruction importante des tissus interdentaires. Recouvrement généralement impossible.
À retenir pour l’internat : Le pronostic de recouvrement est directement lié à la classe de Miller. Les classes III et IV représentent des contre-indications relatives ou absolues au recouvrement radiculaire complet.
Les Greffes Épithélio-Conjonctives (Greffe Gingivale Libre Non Enfouie)
Définition et Principe
La greffe gingivale libre non enfouie, ou greffe épithélio-conjonctive (GEC), est la transplantation autogène d’un tissu fibromuqueux d’un site donneur vers un site receveur. Elle constitue la technique historiquement la plus ancienne et reste une référence pour l’augmentation du tissu kératinisé.
Objectifs Cliniques
Deux objectifs principaux peuvent être recherchés avec cette technique :
- Augmentation de la hauteur et de l’épaisseur gingivales, notamment autour des implants ou en préprothétique
- Recouvrement des récessions parodontales dans les classes I et II de Miller
Indications
L’indication de la chirurgie ne peut être posée que 4 à 6 semaines après la thérapeutique initiale dans les secteurs sans implication esthétique majeure. Les indications reconnues sont :
- Augmentation du tissu kératinisé insuffisant (< 2 mm)
- Recouvrement radiculaire des récessions simples ou multiples
- Aménagement des crêtes édentées et augmentation de leur volume
- Aménagement péri-implantaire
- Pansement biologique : comblement d’un alvéole après extraction
- Complément de la chirurgie maxillo-faciale (correction des fentes palatines, séquelles d’interventions)
- Association aux lambeaux déplacés latéralement
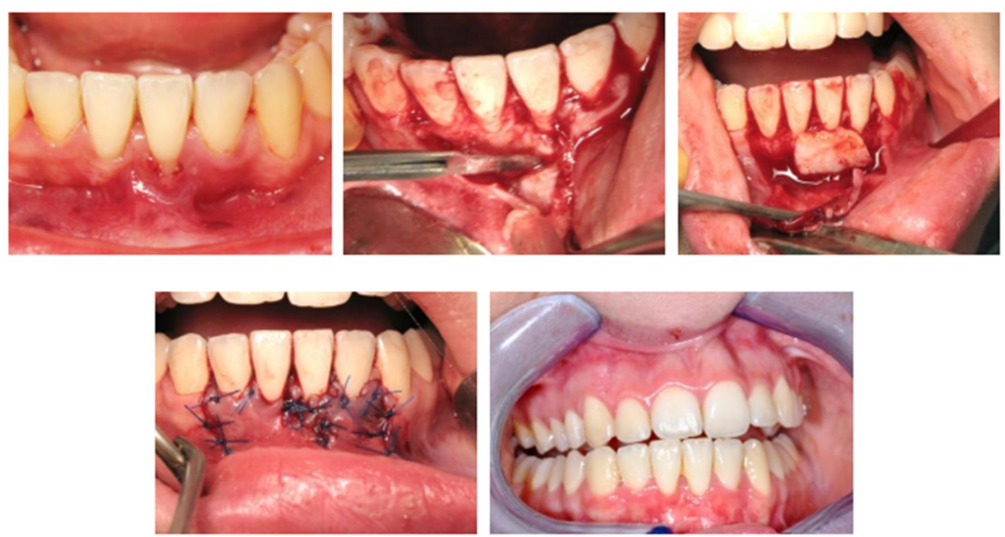
Contre-indications
D’ordre médical : Tout état médical contre-indiquant la chirurgie sous anesthésie locale (troubles de la coagulation, immunodépression sévère, etc.).
D’ordre esthétique : Dans le recouvrement radiculaire des dents antéro-supérieures, surtout en présence d’un sourire gingival. La greffe épithélio-conjonctive laisse une cicatrice de teinte différente, ce qui peut nuire au résultat esthétique. Dans ces cas, la greffe conjonctive enfouie sera préférée.
D’ordre parodontal : En présence de poches actives ou de récessions isolées sans déficit de tissu kératinisé, lorsque la gencive adjacente à la récession est inflammée.
D’ordre technique :
- Au niveau de la 2ème molaire mandibulaire : la ligne oblique externe peut constituer une gêne à l’accès
- Au niveau des secteurs molaires maxillaires : l’accès et la visibilité sont limités, avec la traction du muscle buccinateur
- Dans les régions linguales des incisives mandibulaires : stabilisation et vascularisation précaires
Contre-indications spécifiques au recouvrement radiculaire :
- Mauvaise qualité du tissu donneur palatin
- Récessions de classe III ou IV de Miller
- Diamètre mésio-distal de la racine exposée supérieur aux dimensions horizontales des tissus interproximaux
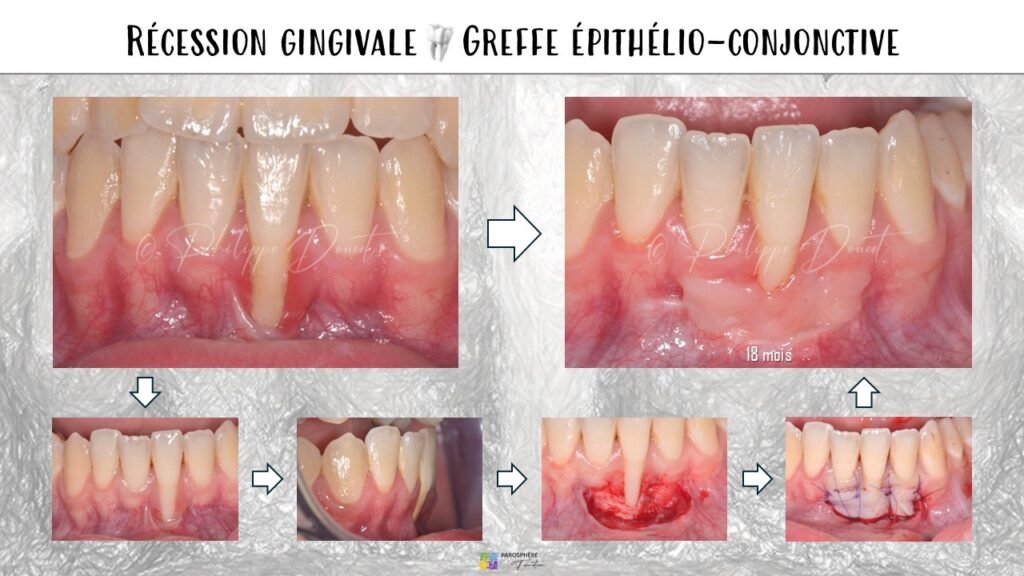
Sites Donneurs
Le prélèvement du greffon épithélio-conjonctif peut s’effectuer à partir de trois zones :
Le palais : Site donneur de référence. La zone de prélèvement s’étend de la dernière papille canine jusqu’à la zone du canal palatin postérieur. La richesse en tissu conjonctif et kératinisé en fait le site idéal.
Les tubérosités maxillaires : La possibilité de prélèvement dépend de la présence ou non de la dent de sagesse. La densité fibreuse du tissu tubérositaire est supérieure à celle du chorion palatin, mais ce site offre souvent moins de volume disponible.
La crête édentée : Source donneuse utilisée pour des greffons de faible épaisseur. Indiquée lorsque les autres sites sont indisponibles ou insuffisants.
Technique Chirurgicale Détaillée
Étape 1 : Préparation du lit receveur
Le lit receveur doit être large (au moins le double de la taille de la zone avasculaire à recouvrir) pour permettre la vascularisation du greffon et éviter sa nécrose en cours de cicatrisation. Il s’étend donc de part et d’autre de la récession.
La procédure comprend :
- Élimination du tissu épithélial de surface
- Préparation d’un lit périosté au-delà de la ligne de jonction muco-gingivale
- Réalisation de deux incisions horizontales au niveau de chaque papille bordant la récession (profondeur : 2 mm), prolongées par deux incisions verticales dépassant la ligne muco-gingivale de 3 mm
- Dissection de la partie muqueuse en épaisseur partielle, terminée par section en lame
Étape 2 : Prélèvement du greffon palatin
Un patron est réalisé à partir d’une feuille de papier aluminium stérile pour enregistrer précisément les dimensions du site à traiter.
Le prélèvement est effectué à 2 à 3 mm du bord gingival palatin des deux prémolaires et de la 1ère molaire, afin d’éviter les zones papillaires vascularisées à risque hémorragique.
Points techniques essentiels :
- Le tissu prélevé est surdimensionné d’un tiers par rapport au patron, pour compenser la rétraction liée à la contraction des fibres élastiques après prélèvement
- Le greffon doit avoir une épaisseur d’au moins 1 mm pour inclure une bande de tissu conjonctif sous-jacent suffisante
- Le site donneur est protégé par sutures et pansement chirurgical ou gouttière thermoformée
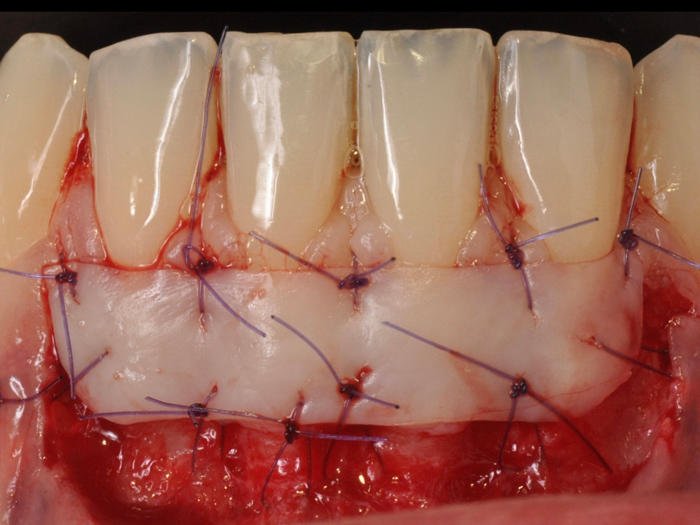
Étape 3 : Application et suture du greffon
Le greffon est parfaitement immobilisé à l’aide de sutures latérales et périostées, dans le but de permettre la formation d’un caillot de fibrine fin et régulier entre le lit périosté et la face interne conjonctive du greffon. La stabilité primaire du greffon est la condition sine qua non du succès.
Un pansement chirurgical est mis en place en fin d’intervention.
Les Greffes Conjonctives Enfouies : La Référence Esthétique Actuelle
Principes et Intérêts
L’utilisation de greffes conjonctives enfouies a été proposée historiquement pour améliorer les résultats esthétiques par rapport aux greffes épithélio-conjonctives. L’idée fondamentale consiste à placer un greffon conjonctif pur en position sous-épithéliale, recouvert totalement ou partiellement par un lambeau local.
Cette approche présente plusieurs avantages majeurs :
- Meilleure intégration chromatique avec les tissus adjacents (absence de cicatrice rosée visible)
- Double apport vasculaire (par le lit périosté et par le lambeau sus-jacent)
- Résultats esthétiques supérieurs, particulièrement en zone antérieure
Indications
- Recouvrement radiculaire (classes I et II de Miller préférentiellement)
- Épaississement gingival autour d’un pilier prothétique naturel
- Épaississement de la muqueuse péri-implantaire
Objectifs
Les objectifs sont triples : recouvrement radiculaire, augmentation de la hauteur et augmentation de l’épaisseur de la gencive.
Techniques de Prélèvement du Greffon Conjonctif
Le prélèvement peut se faire dans l’épaisseur du palais ou à la tubérosité maxillaire. Trois techniques principales ont été décrites :
La Technique de la Trappe
Consiste à réaliser une incision parallèle à la ligne des collets palatins de la zone prémolaire, à environ 3 mm. La longueur de cette incision dépend du site à traiter. Elle est prolongée de part et d’autre par des incisions perpendiculaires en direction du raphé médian. La trappe est alors disséquée et soulevée. Le prélèvement de conjonctif est réalisé à environ 1,5 mm d’épaisseur pour le recouvrement radiculaire.
Avantages : Bonne visualisation du site donneur, fermeture primaire facilitée.
La Technique de Bruno (1994)
Consiste à réaliser une première incision au palais perpendiculaire au grand axe de la dent, jusqu’au contact osseux, à environ 2 à 3 mm du rebord gingival. Une 2ème incision débute à 1 à 2 mm de la précédente selon l’épaisseur souhaitée, et s’enfonce parallèlement au grand axe des dents jusqu’au contact osseux. L’étendue mésio-distale dépend de la longueur du site à traiter. Le greffon est prélevé à l’aide d’un décolleur fin. La plaie est fermée par une suture suspensive.
L’épithélium peut être supprimé ou conservé selon l’utilisation prévue du greffon.
La Technique des Incisions Parallèles (Bistouri d’Harris)
Le prélèvement se fait à l’aide du bistouri à double lame d’Harris. Les deux lames s’enfoncent jusqu’au contact osseux, puis par déplacement dans le sens mésio-distal, un greffon d’épaisseur constante est préparé. Le détachement est plus délicat : il faut changer d’instrument et utiliser une lame 15 pour joindre les deux traits d’incision aux extrémités latérales. La plaie est fermée facilement par une suture suspensive ou des points séparés.
Note clinique importante : Tous ces protocoles permettent d’obtenir un greffon de tissu conjonctif d’épaisseur suffisante (au moins 1,5 mm). Il convient d’éliminer soigneusement les excès de tissu adipeux et toute partie épithéliale résiduelle (dans le cadre de la technique de Bruno notamment).
Les Techniques Chirurgicales au Site Receveur
La Technique de Langer (Technique Princeps, 1985)
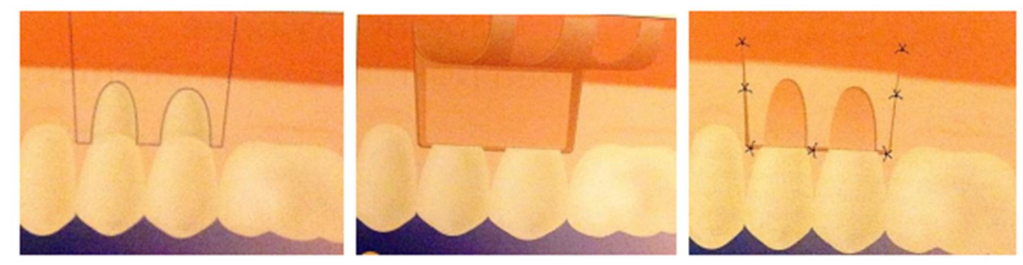
d’incision du lambeau muco-gingival, adaptation du greffon conjonctif sur le site
receveur, suture du lambeau repositionné in situ.
Sur le site receveur, la surface radiculaire à recouvrir est d’abord préparée (décontamination radiculaire). Des incisions intrasulculaires autour de la récession sont poursuivies par des incisions horizontales de part et d’autre de la jonction amélo-cémentaire, qui s’étendent aussi loin que possible tout en respectant le système d’attache des dents voisines. Les papilles interproximales restent intactes.
Des incisions de décharge verticales ou obliques (lambeau trapézoïdal à base pédiculée large) s’enfoncent au-delà de la ligne muco-gingivale. Le lambeau est disséqué en demi-épaisseur.
Le greffon est apporté sur le site receveur, essayé et adapté. Il doit dépasser apicalement la récession de 3 mm pour maximiser les chances d’apport vasculaire. Il est immobilisé par des sutures au tissu conjonctif sous-jacent interproximal et éventuellement au périoste avec du fil résorbable. Le lambeau est replacé sur le greffon, laissant la partie sur la surface radiculaire exposée, qui s’épithélialise pendant la cicatrisation.
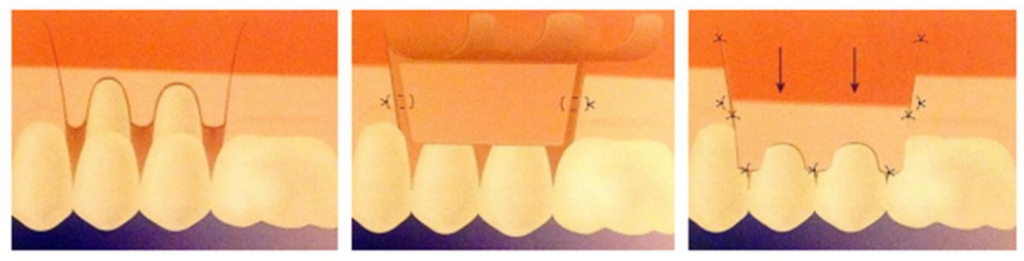
suture du greffon, traction coronaire du lambeau
La Technique GC + LPC (Greffe Conjonctive + Lambeau Positionné Coronairement)
L’enfouissement du greffon sous un lambeau positionné coronairement est total. Cette technique est conditionnée par la présence de tissu kératinisé apicalement à la récession : seules les classes I de Miller peuvent être concernées.
La technique opératoire est celle d’un lambeau positionné coronairement (de préférence en épaisseur partielle) associée à une greffe de conjonctif. En cas de récessions contiguës, l’incision intrasulculaire est étendue aux deux dents proximales pour faciliter l’élévation du lambeau et éviter les incisions de décharge. En cas de vestibule court, une incision horizontale dans la région apicale est pratiquée, sur le principe du lambeau semi-lunaire.
La Technique de Bruno au Site Receveur (1994)
Bruno a proposé des modifications de la technique de Langer visant à éviter les incisions de décharge pour préserver le maximum d’apport vasculaire. Cette technique se rapproche de celle de l’enveloppe. La seule incision est horizontale, intrasulculaire autour de la dénudation, perpendiculaire à la surface des tissus mous dans les espaces interdentaires, au niveau de la jonction amélo-cémentaire. Elle est étendue de part et d’autre jusqu’à la dent voisine. La dissection en demi-épaisseur s’étend en direction apicale. Le greffon est glissé dans ce sac, son bord coronaire placé au niveau de la jonction émail-cément. Il est fixé par du fil fin et le lambeau est réappliqué.
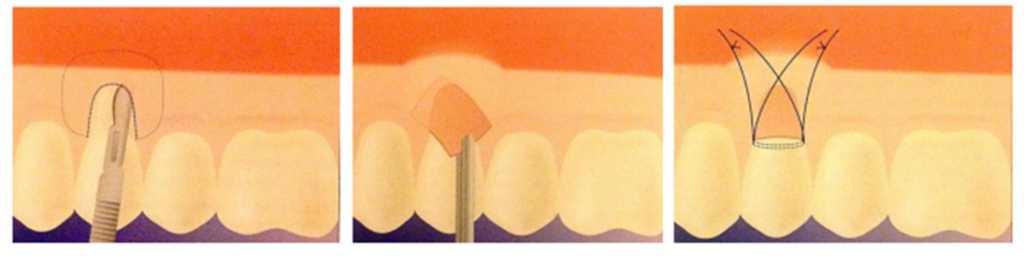
La Technique de l’Enveloppe (Raetzke, 1985)
Objectifs
- Recouvrement des récessions parodontales
- Augmentation de la hauteur du tissu kératinisé
- Épaississement tissulaire
Indications
Destinée au recouvrement de récessions unitaires ou multiples, en recherchant un résultat esthétique important grâce à l’absence d’incisions de décharge.
Technique
Une incision en épaisseur partielle est réalisée tout autour de la récession pour préparer un lambeau muqueux qui reste toujours attaché au niveau des papilles gingivales interdentaires. Une véritable poche entoure la récession. La vascularisation de l’enveloppe est assurée par les papilles ainsi que par la partie apicale.
Un greffon conjonctif est prélevé, puis inséré dans l’enveloppe pour recouvrir la totalité de la récession. Une pression digitale contre la zone de récession favorise un pontage primaire et peut permettre d’éviter les sutures.
La Technique de Tunnellisation (Allen, 1994 ; Azzi & Etienne, 1990)
Objectifs
- Traitement des récessions et intégration esthétique, même dans des cas de classe III de Miller réputés difficiles
- Chirurgie pré-implantaire
- Augmentation de l’épaisseur et de la hauteur des tissus gingivaux
Technique
La dissection en épaisseur partielle autour des récessions se poursuit latéralement pour réunir toutes les récessions entre elles sans nuire à l’attache des papilles. Pour faciliter la progression de la lame 15C, il est indispensable de soulever légèrement les papilles interdentaires à l’aide d’un décolleur fin ou d’une sonde parodontale, ce qui permet de contrôler la dissection latérale et apicale.
Le greffon conjonctif, débarrassé de son épithélium et dont les bords auront été préalablement biseautés, est engagé dans le tunnel gingival au contact des surfaces radiculaires sur le lit supra-périosté. Une suture de type matelassier à l’une des extrémités guide le greffon sous les papilles interdentaires. Il est placé dans l’enveloppe à chaque extrémité et suturé par deux points simples périostés.
Avantages
- Conservation d’une vascularisation optimale (absence d’incisions de décharge)
- Préservation intégrale des papilles
- Indiquée dans les secteurs esthétiques et les cas de récessions multiples
- Reconstruction ou conservation des papilles interdentaires
- Excellente intégration tissulaire
Inconvénients
- Technique opératoire exigeant un opérateur très expérimenté
- Courbe d’apprentissage longue
- Accès difficile dans les secteurs postérieurs
Quelle Solution Choisir ? Tableau Comparatif des Techniques
Pour choisir la technique la plus adaptée à votre patient, ce tableau récapitulatif synthétise les critères décisionnels essentiels.
| Critère | Greffe Épithélio-Conjonctive | Greffe Conjonctive + LPC | Technique de l’Enveloppe | Tunnellisation |
|---|---|---|---|---|
| Résultat esthétique | Modéré | Excellent | Excellent | Excellent |
| Recouvrement radiculaire | Classe I et II | Classe I uniquement | Classe I et II | Classe I à III |
| Récessions multiples | Possible | Possible | Oui | Oui (idéal) |
| Tissu kératinisé requis | Non | Oui (apical) | Non | Non |
| Difficulté technique | Faible à modérée | Modérée | Modérée | Élevée |
| Cicatrice visible | Oui (teinte différente) | Non | Non | Non |
| Vascularisation du greffon | Simple (lit seul) | Double | Double | Double |
| Préservation des papilles | Non | Non | Oui | Oui |
Erreurs Fréquentes à Éviter en Chirurgie des Greffes Gingivales
1. Poser l’indication trop tôt après la thérapeutique initiale
L’erreur : Programmer la chirurgie immédiatement après le détartrage-surfaçage radiculaire, sans attendre la résolution de l’inflammation.
Pourquoi c’est problématique : Un site inflammé présente une vascularisation perturbée, des tissus fragiles et une cicatrisation compromise. Le greffon risque la nécrose partielle.
La bonne pratique : Respecter impérativement un délai de 4 à 6 semaines après la thérapeutique initiale et ne procéder à la chirurgie qu’en présence de tissus sains et non inflammés.
2. Négliger le surdimensionnement du greffon palatin
L’erreur : Prélever un greffon aux dimensions exactes du patron.
Pourquoi c’est problématique : Après prélèvement, les fibres élastiques du tissu conjonctif se contractent naturellement. Un greffon aux dimensions du défaut sera trop petit une fois suturé, compromettant le recouvrement.
La bonne pratique : Toujours surdimensionner le greffon d’un tiers par rapport aux dimensions enregistrées sur le patron. Vérifier également que l’épaisseur est d’au moins 1 mm.
3. Surestimer la mobilisation du lambeau en GC + LPC
L’erreur : Positionner coronairement un lambeau dont la tension résiduelle est insuffisamment libérée.
Pourquoi c’est problématique : Un lambeau sous tension va inexorablement migrer en position apicale pendant la cicatrisation, exposant le greffon ou laissant la récession incomplètement recouverte.
La bonne pratique : Vérifier systématiquement la mobilité passive du lambeau avant suture. La section des fibres musculaires à la base du lambeau doit permettre à celui-ci de rester coronaire sans tension.
4. Mal adapter le greffon à la surface radiculaire
L’erreur : Laisser un espace entre la face interne du greffon et la surface radiculaire préparée.
Pourquoi c’est problématique : Un caillot de fibrine épais et irrégulier compromet la revascularisation du greffon. La nécrose partielle ou totale du greffon peut s’ensuivre.
La bonne pratique : Assurer une immobilité parfaite du greffon par des sutures multiples (latérales, périostées). Favoriser la formation d’un caillot de fibrine fin et homogène en maintenant une pression digitale douce les premières minutes post-opératoires.
5. Choisir la greffe épithélio-conjonctive en zone très esthétique
L’erreur : Utiliser la GEC sur des dents antéro-supérieures chez un patient souriant haut.
Pourquoi c’est problématique : Le greffon épithélio-conjonctif cicatrise avec une teinte plus claire que la gencive environnante, créant un “patch” visible qui peut être perçu comme un échec esthétique par le patient.
La bonne pratique : Opter pour une technique de greffe conjonctive enfouie (GC + LPC, technique de l’enveloppe ou tunnellisation) en zone antérieure pour garantir une intégration chromatique optimale.
6. Intervenir sur une récession de classe III ou IV de Miller en visant un recouvrement complet
L’erreur : Promettre un recouvrement complet à un patient présentant une récession de classe III ou IV.
Pourquoi c’est problématique : La perte des tissus interdentaires (os et gencive) dans ces classes rend le recouvrement complet biologiquement impossible. Une intervention peut même aggraver la situation ou créer une déception thérapeutique.
La bonne pratique : Informer clairement le patient du pronostic limité. Un recouvrement partiel peut néanmoins être obtenu et peut améliorer l’esthétique et la sensibilité, mais l’objectif doit être défini de manière réaliste dès la consultation initiale.
Cas Cliniques Commentés
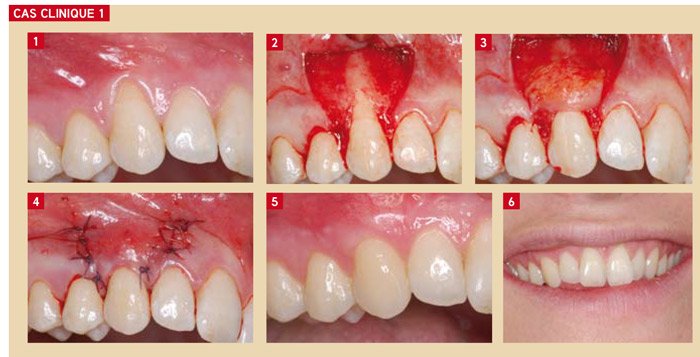
Cas Clinique n°1 : Récession unique en zone esthétique chez une jeune adulte
Présentation du patient : Femme de 28 ans, non fumeuse, en bonne santé générale. Consultation pour récession gingivale visible sur la canine supérieure gauche (23), associée à une hypersensibilité dentinaire au froid et à une gêne esthétique majeure. Hygiène bucco-dentaire correcte. Indice de plaque < 15 %.
Problématique identifiée : Récession de classe I de Miller de 3 mm de hauteur, avec tissu kératinisé insuffisant apicalement (1 mm). Sourire gingival modéré.
Prise en charge : Après thérapeutique initiale et réévaluation à 6 semaines, une greffe conjonctive avec recouvrement total du greffon (GC + LPC) est réalisée. Le greffon est prélevé au palais par technique de Bruno. Le lambeau positionné coronairement recouvre intégralement le greffon.
Résultat attendu : Recouvrement radiculaire complet, intégration chromatique excellente, disparition de l’hypersensibilité, épaississement gingival durable. Ce cas illustre parfaitement la supériorité esthétique de la greffe conjonctive enfouie en zone antérieure.
Cas Clinique n°2 : Récessions multiples chez un patient avec bruxisme
Présentation du patient : Homme de 45 ans, bruxomane (gouttière occlusale portée irrégulièrement), présentant des récessions multiples de classe I et II sur les prémolaires et canines mandibulaires (33 à 45), avec une sensibilité thermique marquée. Tissu kératinisé réduit à 1 mm en regard de plusieurs dents.
Problématique identifiée : Récessions multiples bilatérales, compromettant à la fois l’esthétique et le confort du patient. Le bruxisme représente un facteur de risque de récidive post-opératoire.
Prise en charge : Optimisation de l’hygiène bucco-dentaire et reprise du port de la gouttière occlusale avant toute chirurgie. Après stabilisation, réalisation d’une technique de tunnellisation permettant de traiter l’ensemble des récessions en un seul temps opératoire, avec conservation maximale des papilles et apport vasculaire optimal. Un greffon conjonctif palatin long est glissé sous toutes les récessions.
Résultat attendu : Recouvrement partiel à complet des récessions, épaississement significatif du tissu kératinisé, réduction de la sensibilité. Le port strict de la gouttière occlusale est indispensable pour éviter la récidive. Ce cas illustre l’importance de traiter le facteur étiologique avant et après la chirurgie. Pour un soin quotidien adapté après l’intervention, le Sensodyne Sensibilité & Gencives peut être recommandé au patient pendant la phase de cicatrisation.
Cas Clinique n°3 : Préparation péri-implantaire chez un patient édenté partiel
Présentation du patient : Homme de 60 ans, porteur de deux implants au niveau des prémolaires supérieures droites (14 et 15), posés il y a 3 ans. Constatation lors d’un contrôle annuel d’une muqueuse péri-implantaire fine (< 1 mm), sans tissu kératinisé, avec début de récession muco-implantaire visible.
Problématique identifiée : Insuffisance de muqueuse kératinisée péri-implantaire augmentant le risque de péri-implantite et d’inesthétisme à long terme.
Prise en charge : Réalisation d’une greffe épithélio-conjonctive péri-implantaire pour augmenter le volume et la hauteur de tissu kératinisé autour des deux implants. Le prélèvement est effectué au palais. Le site receveur est préparé avec un lit périosté large. Pour l’entretien post-opératoire, un dentifrice spécial implants favorisant le maintien des implants est conseillé au patient.
Résultat attendu : Augmentation significative de la hauteur et de l’épaisseur de tissu kératinisé, réduction du risque inflammatoire péri-implantaire, amélioration esthétique. Ce cas illustre l’extension des indications des greffes gingivales à la chirurgie péri-implantaire, un domaine en plein essor.
Foire Aux Questions (FAQ)
Quelle est la différence entre une greffe épithélio-conjonctive et une greffe conjonctive enfouie ?
La greffe épithélio-conjonctive (ou greffe gingivale libre) est un greffon incluant à la fois l’épithélium de surface et le tissu conjonctif sous-jacent. Elle est placée directement sur le lit receveur et reste partiellement ou totalement exposée. Elle est très efficace pour augmenter le tissu kératinisé, mais laisse une cicatrice visible et une intégration chromatique imparfaite. La greffe conjonctive enfouie, quant à elle, est un greffon purement conjonctif, recouvert par un lambeau local. Elle offre une meilleure intégration esthétique et un double apport vasculaire, ce qui en fait la technique de référence en zone antérieure.
Combien de temps dure la cicatrisation après une greffe gingivale ?
La cicatrisation se déroule en plusieurs phases : la phase de revascularisation primaire (plasmatique) dure les 48 à 72 premières heures ; la revascularisation capillaire active s’établit entre le 4ème et le 8ème jour. La cicatrisation muqueuse est généralement visible à 3-4 semaines, mais la maturation tissulaire complète prend 3 à 6 mois. Le résultat esthétique définitif ne peut être évalué qu’après ce délai.
Est-ce que la greffe gingivale est douloureuse ?
La douleur post-opératoire est le plus souvent liée au site donneur palatin plutôt qu’au site receveur. Elle est généralement modérée à intense dans les 2 à 5 premiers jours et bien contrôlée par les antalgiques classiques (paracétamol, AINS). La gouttière thermoformée palatine permet de protéger la plaie et de réduire significativement la douleur. La plupart des patients reprennent une activité normale en 48 à 72 heures.
Peut-on réaliser une greffe gingivale sur un implant dentaire ?
Oui, et c’est même une indication de plus en plus fréquente. Une muqueuse péri-implantaire kératinisée d’au moins 2 mm d’épaisseur est associée à une meilleure santé péri-implantaire à long terme et à une réduction du risque de péri-implantite. La greffe épithélio-conjonctive péri-implantaire est la technique de référence dans cette indication. Elle peut être réalisée avant la pose de la prothèse ou lors d’un second temps chirurgical.
Quelles sont les récessions qui ne peuvent pas être traitées chirurgicalement ?
Les récessions de classe III et IV de Miller présentent une destruction des tissus interdentaires (os et gencive papillaire) qui rend le recouvrement radiculaire complet impossible. Un recouvrement partiel peut parfois être obtenu dans les classe III, mais le pronostic est limité. Par ailleurs, les récessions sur des dents présentant des mobilités importantes, des lésions endodontiques non traitées ou une parodontite active non contrôlée doivent être traitées en priorité avant toute envisage chirurgicale.
Combien de temps dure l’intervention de greffe gingivale ?
La durée varie selon la technique et le nombre de dents traitées. Une greffe gingivale simple (1 à 2 dents) dure en général 45 à 90 minutes. Une technique de tunnellisation sur des récessions multiples peut prendre 90 à 150 minutes. La durée dépend aussi de l’expérience du praticien et des difficultés anatomiques propres à chaque patient.
Faut-il arrêter les anticoagulants avant une greffe gingivale ?
La question de la gestion des traitements anticoagulants doit toujours être discutée avec le médecin traitant et le cardiologue du patient. En règle générale, pour les patients sous AVK, l’INR doit être mesuré avant l’intervention et se situer dans la zone thérapeutique. L’arrêt des anticoagulants est rarement nécessaire pour une greffe gingivale sous anesthésie locale, mais une consultation médicale préalable est indispensable. Les NACO (anticoagulants oraux directs) doivent faire l’objet d’une conduite à tenir spécifique selon le protocole en vigueur.
Comment entretenir ses gencives pour éviter les récessions à long terme ?
La prévention des récessions repose sur plusieurs piliers : un brossage avec une technique adaptée (technique de Bass modifiée) avec une brosse à dents à poils souples, l’utilisation régulière du fil dentaire ou d’un hydropulseur pour nettoyer les espaces interdentaires, et des contrôles parodontaux réguliers. Un hydropulseur de qualité comme le Waterpik WF-660EU peut aider à maintenir une hygiène interdentaire optimale au quotidien. La suppression des facteurs étiologiques (tabac, bruxisme, malpositions dentaires) est également essentielle.
Conclusion : Le Choix de la Technique, une Décision Raisonnée
Lors de la première consultation, l’examen clinique complet permet de poser l’indication d’une intervention de chirurgie mucogingivale, de définir ses objectifs et de sélectionner la technique la mieux adaptée. Ce choix repose sur un ensemble de critères cliniques : la classe de Miller, la hauteur de tissu kératinisé disponible, le nombre de dents impliquées, les exigences esthétiques du patient et l’expérience du praticien.
Il faut retenir que le choix d’une technique se fait toujours en fonction de sa simplicité et de sa reproductibilité pour un type de lésion donné. L’expérience du praticien reste un facteur de succès majeur, en particulier pour les techniques avancées comme la tunnellisation. La formation continue et la pratique régulière sont indispensables pour maîtriser ces gestes chirurgicaux précis.
Pour approfondir vos connaissances en chirurgie parodontale, le Référentiel internat en parodontologie et le Guide clinique d’odontologie sont des ressources de référence pour la préparation à l’internat.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.



Leave a Reply