Explorations Biologiques en Stomatologie : Guide Complet en Médecine Dentaire
Mots-clés : explorations biologiques stomatologie, bilan biologique dentiste, hémogramme odontologie, hémostase chirurgie dentaire, biopsie buccale, bactériologie orale, examens sanguins patient dentaire
Introduction : Pourquoi le Dentiste Doit Maîtriser les Examens Biologiques ?
Le chirurgien-dentiste ne se contente pas de soigner les dents. Il est en première ligne pour dépister des pathologies systémiques dont les premières manifestations apparaissent souvent dans la cavité buccale : diabète, leucémie, hémopathies, infections virales chroniques…
Les explorations biologiques jouent un rôle central dans la pratique odontologique moderne. Elles permettent de confirmer un diagnostic, d’évaluer le risque hémorragique avant une extraction, ou encore d’adapter la prise en charge d’un patient porteur d’une pathologie générale.
Ce cours, destiné aux étudiants en médecine dentaire, couvre l’ensemble des bilans biologiques standards et spécifiques : hématologique, biochimique, histologique, microbiologique et immunologique.
Pour aller plus loin dans votre préparation à l’internat, les Annales corrigées de l’internat en odontologie 2022-2024 constituent une ressource de révision incontournable.
Objectifs d’Apprentissage
À la fin de ce cours, l’apprenant sera capable de :
- Connaître les différentes explorations biologiques standards et spécifiques
- Planifier une prescription bien ciblée pour confirmer ou infirmer le diagnostic d’une lésion ou d’une maladie
- Savoir interpréter un résultat biologique
- Établir un diagnostic étiologique des manifestations buccales d’une maladie systémique
Indications des Explorations Biologiques
Les analyses de laboratoire peuvent être indiquées dans les cas suivants :
- Confirmer ou infirmer le diagnostic d’une lésion ou d’une maladie de la muqueuse buccale, des maxillaires ou de la denture
- Établir le diagnostic des maladies systémiques pouvant avoir leurs premières manifestations au niveau de la cavité buccale : diabète, anémie, leucémie…
- Traiter les patients à risque dont les constantes doivent être contrôlées : cardiopathies, diabétiques…
Bilan Hématologique
L’Hémogramme (NFS — Numération Formule Sanguine)
L’hémogramme est l’étude quantitative des éléments figurés du sang. En pratique courante, il comporte l’étude de : la lignée rouge, les globules blancs et les plaquettes.
La Lignée Rouge
Numération des Globules Rouges (Érythrocytes)
Les globules rouges sont les cellules les plus nombreuses du sang. Leur rôle essentiel est le transport de l’oxygène aux tissus. Leur durée de vie est de 120 jours.
| Population | Valeurs normales | Anomalie |
|---|---|---|
| Homme | 4,5 – 5,9 Téra/L | ↑ Polyglobulie |
| Femme | 4 – 5,4 Téra/L | — |
| Enfant | 3,6 – 5 Téra/L | — |
Téra = 10¹²
Remarque : Certains facteurs physiologiques modifient le nombre : effort physique, grossesse, émotions, repas, changement atmosphérique, altitude.
Hémoglobine
L’hémoglobine, protéine qui donne au sang sa couleur rouge, transporte et délivre l’oxygène indispensable à la vie.
| Population | Valeurs normales | Anomalie |
|---|---|---|
| Homme | 13 – 17 g/dL | ↑ Polyglobulie vraie |
| Femme et Enfant | 12 – 16 g/dL | — |
| Nouveau-né | 16 – 21,5 g/dL | — |
Hématocrite
Volume occupé par les globules rouges dans un volume donné de sang total.
| Population | Valeurs normales | Anomalie |
|---|---|---|
| Homme | 40 – 50 % | ↑ Polyglobulie |
| Femme | 37 – 46 % | — |
| Enfant | 31 – 45 % | — |
Diagnostic de la polyglobulie : Hémoglobine > 17 g/dL (H) et > 16 g/dL (F), et hématocrite > 50 % (H) et > 45 % (F).
La polyglobulie peut être :
- Primaire : maladie de Vaquez (anomalie des cellules-souches à caractère tumoral)
- Secondaire : par hypoxie tissulaire ou anomalie de sécrétion de l’érythropoïétine
Anémie
Définition : Réduction du taux d’hémoglobine circulant par rapport aux valeurs attendues pour des personnes de même âge et de même sexe.
| Degré | Hémoglobine |
|---|---|
| Légère | 11–12 g/dL (F) / 11–13 g/dL (H) |
| Modérée | 8–11 g/dL |
| Sévère | < 8 g/dL |
Taux de Réticulocytes
Les réticulocytes sont les globules rouges nouvellement formés et sortis de la moelle osseuse depuis moins de 48 h.
Valeurs normales : 20–120 Giga/L (soit 0,5–1,5 % des GR).
Signification clinique :
- Augmentation : anémie régénérative d’origine périphérique (hémolytique, hémorragie aiguë)
- Diminution : anémie arégénérative d’origine centrale (aplasie, leucémie, anémie mégaloblastique)
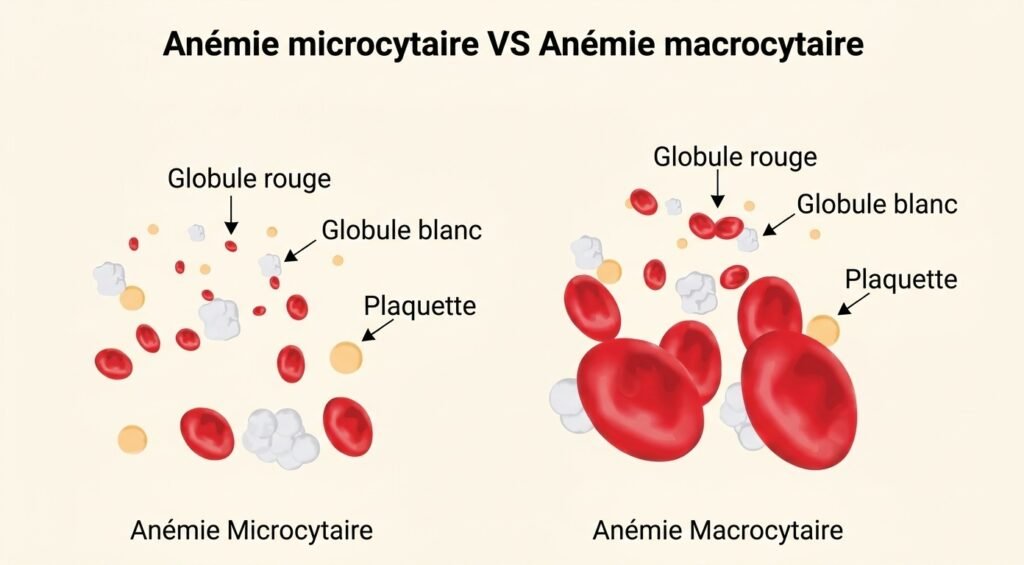
Constantes Érythrocytaires
Volume Globulaire Moyen (VGM)
Calculé par : Hématocrite / Nombre d’hématies. Indispensable à la classification des anémies.
| Type | VGM |
|---|---|
| Normocytaire | 80 – 100 µm³ (fL) |
| Microcytaire | < 80 µm³ |
| Macrocytaire | > 100 µm³ |
(1 femtolitre = 10⁻¹⁵ litre)
Teneur Globulaire Moyenne en Hémoglobine (TGMH)
Calculé par : Hémoglobine / Nombre d’hématies
Valeur normale : 28 – 32 pg
- ↑ : Anémie macrocytaire
- ↓ : Anémie microcytaire
(picogramme = 10⁻¹² g)
Concentration Corpusculaire Moyenne en Hémoglobine (CCMH)
Calculé par : Hémoglobine / Hématocrite
Valeur normale : 32 – 36 % (normochromie)
Anomalie : diminuée dans l’hypochromie.
Récapitulatif : Types d’Anémies
| Type d’anémie | VGM | CCMH | Cause principale |
|---|---|---|---|
| Microcytaire hypochrome | < 80 fL | ↓ | Ferriprive si ferritine < 30 µg/L, sinon inflammatoire |
| Macrocytaire | > 100 fL | N | Déficit en acide folique et/ou vit. B12 |
| Normocytaire normochrome régénérative | Normal | N | Hémorragie, hémolyse |
| Normocytaire normochrome arégénérative | Normal | N | Anomalie médullaire |
Numération des Globules Blancs (Leucocytes)
Ces cellules défendent l’organisme contre les agents pathogènes.
| Population | Valeurs normales | Anomalie |
|---|---|---|
| Adulte | 4 – 10 Giga/L | ↑ Leucocytose / ↓ Leucopénie |
| Enfant | 4 – 15 Giga/L | — |
(Giga = 10⁹)
Formule Leucocytaire
| Cellule | Adulte | Enfant | Rôle |
|---|---|---|---|
| Neutrophiles | 2 – 8 Giga/L | 2 – 6 Giga/L | Destruction bactérienne |
| Éosinophiles | 0,04 – 0,4 Giga/L | 0,1 – 0,5 Giga/L | Parasites, allergies |
| Basophiles | < 0,1 Giga/L | < 0,15 Giga/L | Phénomènes allergiques |
| Lymphocytes | 1 – 4 Giga/L | 1,5 – 7 Giga/L | Immunité spécifique |
| Monocytes | 0,08 – 1 Giga/L | 0,1 – 1,5 Giga/L | → Macrophages |
Anomalies des Globules Blancs
Hyperleucocytose :
| Anomalie | Seuil | Causes |
|---|---|---|
| Neutrophilie | > 7 000/mm³ | Infections, inflammation, leucémie myéloïde chronique |
| Éosinophilie | > 500/mm³ | Allergie, parasitose, dermatose |
| Basophilie | > 50/mm³ | Maladie de Vaquez, allergie, syndromes myéloprolifératifs |
| Lymphocytose | > 4 000/mm³ | MNI, coqueluche, LLC, lymphome |
| Monocytose | > 1 000/mm³ | Infections, nécrose tissulaire, leucémie monoblastique |
Leucopénie :
| Anomalie | Seuil | Causes |
|---|---|---|
| Neutropénie | < 1 500/mm³ | Radio/chimiothérapie, auto-immunité, leucémie |
| Agranulocytose | < 500/mm³ | Formes sévères des causes ci-dessus |
| Lymphopénie | < 1 000/mm³ | SIDA, déficit immunitaire, maladies auto-immunes |
| Monocytopénie | < 200/mm³ | Aplasie médullaire, anémie de Biermer |
Numération Plaquettaire (Thrombocytes)
Les plaquettes permettent la coagulation. Durée de vie : 8 à 12 jours.
Valeurs normales : 150 – 450 Giga/L
Thrombopénie :
| Degré | Seuil |
|---|---|
| Mineure | 50 000 – 150 000/mm³ |
| Modérée | 20 000 – 50 000/mm³ |
| Sévère | < 20 000/mm³ |
Causes : constitutionnelle, auto-immune (lupus), infections virales, purpura thrombopénique idiopathique, aplasie médullaire.
Thrombocytose (> 450 000/mm³) :
- Primaire : thrombocytémie essentielle, maladie de Vaquez
- Secondaire : post-hémorragique, infection aiguë, splénectomie
Pancytopénie : effondrement de tous les éléments figurés du sang, causé par une anomalie de la moelle osseuse.
Exploration de l’Hémostase
L’hémostase se déroule en trois temps :
- Hémostase primaire : Formation d’un thrombus blanc (agrégat plaquettaire)
- Coagulation : Transformation du fibrinogène en fibrine (thrombus rouge)
- Fibrinolyse : Destruction des dépôts de fibrine par la plasmine
Exploration de l’Hémostase Primaire
Numération plaquettaire :
- Normal : 150 – 450 Giga/L
- < 150 000/mm³ : Risque hémorragique (thrombopénie)
- 450 000/mm³ : Risque de thrombose (thrombocytose)
Temps de saignement :
- Méthode d’Ivy (avant-bras) : 4–8 min
- Test de Duke (lobe de l’oreille) : 2–5 min
- ↑ : Thrombopénie, maladie de Willebrand, thrombopathies, interaction médicamenteuse (aspirine, ticlopidine)
Résistance capillaire (signe du lacet) :
- Négatif : < 10 pétéchies après 3 min de compression
- Positif : > 10 pétéchies (fragilité capillaire)
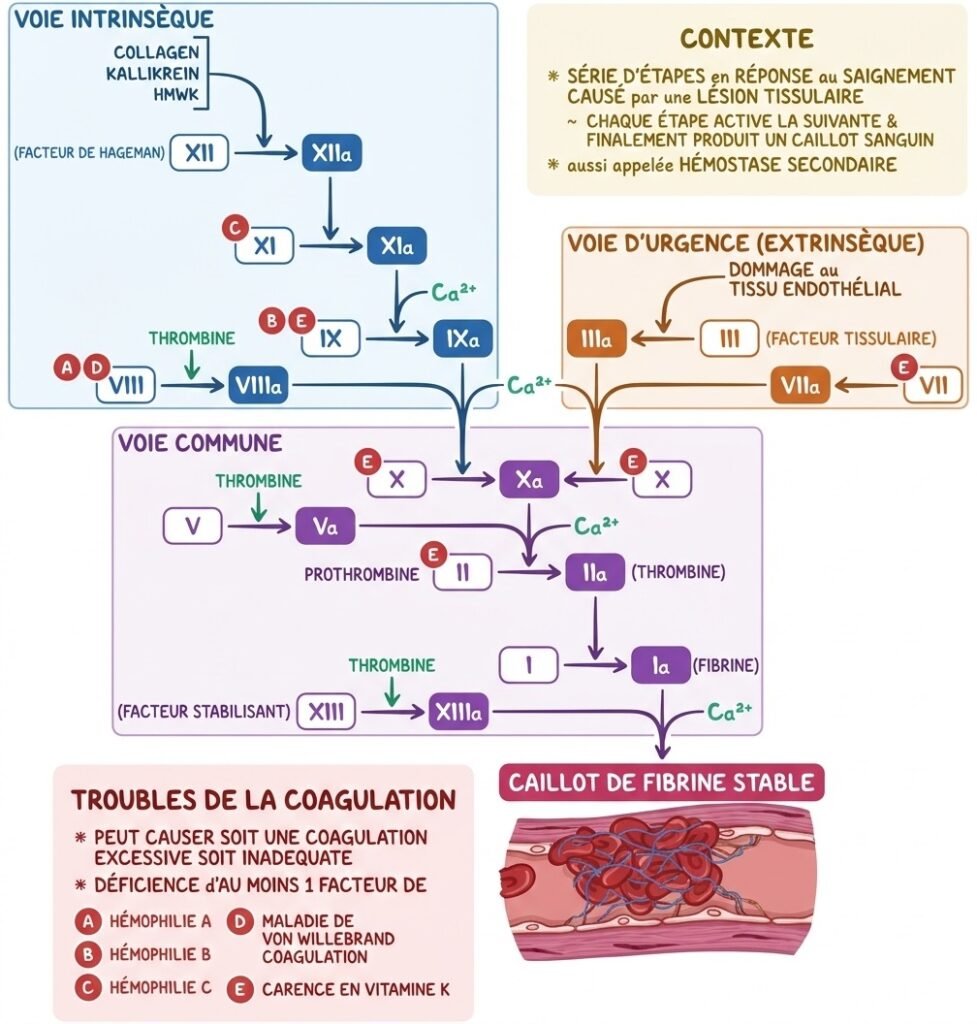
Exploration de l’Hémostase Secondaire
Voie Extrinsèque
Temps de Quick (TQ) :
- Explore les facteurs : II, V, VII, X
- Normal : 12–15 sec
- Taux de Prothrombine (TP) : 75–100 %
- TP < 40 % : Risque hémorragique
- Diminution : insuffisance hépatique, avitaminose K, traitement par AVK
INR (International Normalized Ratio) :
| Situation | Valeur INR |
|---|---|
| Sujet sain | 1 |
| Patient sous AVK | 2 – 3 |
| < 2 | Risque de thrombose |
| > 3 | Risque hémorragique |
Voie Intrinsèque
Temps de Céphaline Activé (TCA) :
- Explore tous les facteurs sauf le VII
- Normal : 25–35 sec (écart max. 7 sec avec témoin)
- Écart > 8 sec : Hémophilie A/B, maladie de Willebrand, traitement par héparine
Temps de Howell :
- Surveillance de l’héparine
- Normal : 90–150 sec (max. 1,5 fois le témoin)
- ↑ : Hypocoagulabilité
Exploration de la Fibrinolyse
Temps de lyse des euglobulines (test de Von Kaulla) :
- Normal : > 3 h
- Diminué : Activation de la fibrinolyse
Dosage du fibrinogène :
- Normal : 2–4 g/L
- < 1,5 g/L : Insuffisance hépatocellulaire, CIVD, fibrinolyse primitive
- 5 g/L : Syndromes inflammatoires
Dosage des produits de dégradation de la fibrine (PDF) :
- D-dimères augmentés : Embolie pulmonaire, phlébite
Analyse de l’État Inflammatoire
Vitesse de Sédimentation (VS)
Temps nécessaire aux éléments sanguins pour sédimenter.
| Population | 1ère heure | 2ème heure | 24 heures |
|---|---|---|---|
| Homme | 2 – 8 mm | 6 – 12 mm | 50 mm |
| Femme | 4 – 10 mm | 7 – 20 mm | 70 mm |
- ↑ : Maladie inflammatoire, infections, cancer, hémopathie, arthrite, tuberculose, IDM, grossesse, sujet âgé
- ↓ : Polyglobulie, nourrisson
Protéine C Réactive (CRP)
Protéine synthétisée par le foie, augmente rapidement en cas d’inflammation.
Normal : < 5 mg/L
La CRP est un marqueur précoce et sensible d’inflammation aiguë, plus fiable que la VS pour le suivi à court terme.
Bilan Biochimique
Glycémie
Concentration du glucose dans le sang.
| Situation | Valeur |
|---|---|
| Normal à jeun | 0,70 – 1,10 g/L (3,9 – 5,4 mmol/L) |
| Post-prandiale (2h) | < 2 g/L |
| Diabète | ≥ 7 mmol/L (1,26 g/L) |
- Hyperglycémie (> 1,10 g/L) : Diabète, hypercorticisme, diurétiques
- Hypoglycémie (< 0,6 g/L) : Surdosage hypoglycémiants, maladie d’Addison
Hémoglobine Glycosylée (HbA1c)
Évalue l’équilibre du diabète sur 2–3 mois.
| Statut | HbA1c |
|---|---|
| Non diabétique | < 6 % |
| Diabétique équilibré | < 7,5 % |
| Diabétique moyen | 7,6 – 8,9 % |
| Non équilibré | 9 – 20 % |
Glycosurie
Présence de sucre dans les urines.
- Normal : nulle ou < 1 g/24 h
- Augmentée : Diabète mal équilibré, IDM, insuffisance hépatique, diurétiques
Bilan Rénal
Créatinine
Déchet du métabolisme musculaire, éliminé par filtration rénale.
| Population | Normal |
|---|---|
| Homme | 80 – 110 µmol/L (9 – 13 mg/L) |
| Femme | 60 – 90 µmol/L (7 – 10 mg/L) |
- ↓ : Hémodilution, dénutrition, myopathies
- ↑ : Insuffisance rénale, rhabdomyolyse
Clairance de la Créatinine
Volume de plasma filtré par unité de temps. Normal : 75–125 mL/min (baisse de 1 %/an après 40 ans).
| Clairance (mL/min) | Degré d’insuffisance rénale |
|---|---|
| ≤ 60 | Débutante |
| > 30 | Modérée |
| 15 – 30 | Sévère |
| 10 – 15 | Nécessite dialyse prochaine |
| < 10 | Nécessite dialyse |
Urée et Acide Urique
Urée (azote urique) :
- Normal : 15–50 mg/L (2,5–8 mmol/L)
- Augmentée : Insuffisance rénale, déshydratation, régime hyperprotéiné
- Diminuée : Insuffisance hépatique, dénutrition
Acide urique :
- Normal : 120–420 mmol/L
- Augmenté : Insuffisance rénale, goutte, leucémie, diurétiques
Bilan Cardiaque
| Enzyme | Valeur normale |
|---|---|
| Créatinine Kinase (CK) | < 90 U/L à 30°C |
| LDH (Lactico-déshydrogénase) | < 250 U/L à 30°C |
| ASAT cardiaque | < 30 U/L à 30°C |
Signification : Ces enzymes sont libérées lors de lésions tissulaires (ex. : IDM). Leur élévation peut indiquer une nécrose myocardique.
Bilan Hépatique
Transaminases
| Enzyme | Localisation | Valeur normale | Pathologies |
|---|---|---|---|
| ASAT | Cœur, foie, muscle | < 35 UI/L | IDM, hépatites, cirrhose |
| ALAT | Foie (spécifique) | < 30 UI/L | Hépatite, cirrhose |
Bilirubine
Résulte de la dégradation de l’hémoglobine.
| Fraction | Valeur normale | Anomalie |
|---|---|---|
| Libre | < 10 mg/L (17 µmol/L) | ↑ : Hémolyse, défaut de conjugaison |
| Conjuguée | < 3 mg/L (5 µmol/L) | ↑ : Obstruction, hépatite virale |
| Totale | < 12 mg/L (20 µmol/L) | Ictère si > 50 µmol/L |
Nouveau-nés : Ictère physiologique lié à l’immaturité hépatique.
Phosphatase Alcaline
Présente dans os, foie, rein, intestin, placenta.
| Population | Valeur normale |
|---|---|
| Enfant (< 15 ans) | 90 – 450 U/L |
| Adulte (< 60 ans) | 40 – 100 U/L |
| Adulte (> 60 ans) | 50 – 130 U/L |
- Diminuée : Hypothyroïdie, scorbut, anémie sévère
- Augmentée : Métastase osseuse, maladie de Paget, hépatites
Ionogramme
| Électrolyte | Valeurs normales | Anomalies |
|---|---|---|
| Calcium | 96 – 105 mg/L | ↑ Hyperparathyroïdie, myélome / ↓ Tétanie, IR |
| Sodium | 138 – 142 mmol/L | ↑ Déshydratation / ↓ Hyperhydratation |
| Potassium | 3,5 – 4,5 mmol/L | Hyperkaliémie : IR / Hypokaliémie : pertes digestives |
| Fer sérique H | 9 – 30 mmol/L | ↑ Hémochromatose / ↓ Anémie ferriprive |
| Fer sérique F | 8 – 28 mmol/L | — |
Analyse Biochimique de la Salive
L’analyse salivaire porte sur : sodium/potassium, chlore, calcium, protéines, immunoglobulines, urée, amylase et flot salivaire.
Utilité diagnostique :
- Maladie d’Addison
- Aldostéronisme
- Défaillance rénale
- Intoxication par métaux lourds
Bilan Histologique
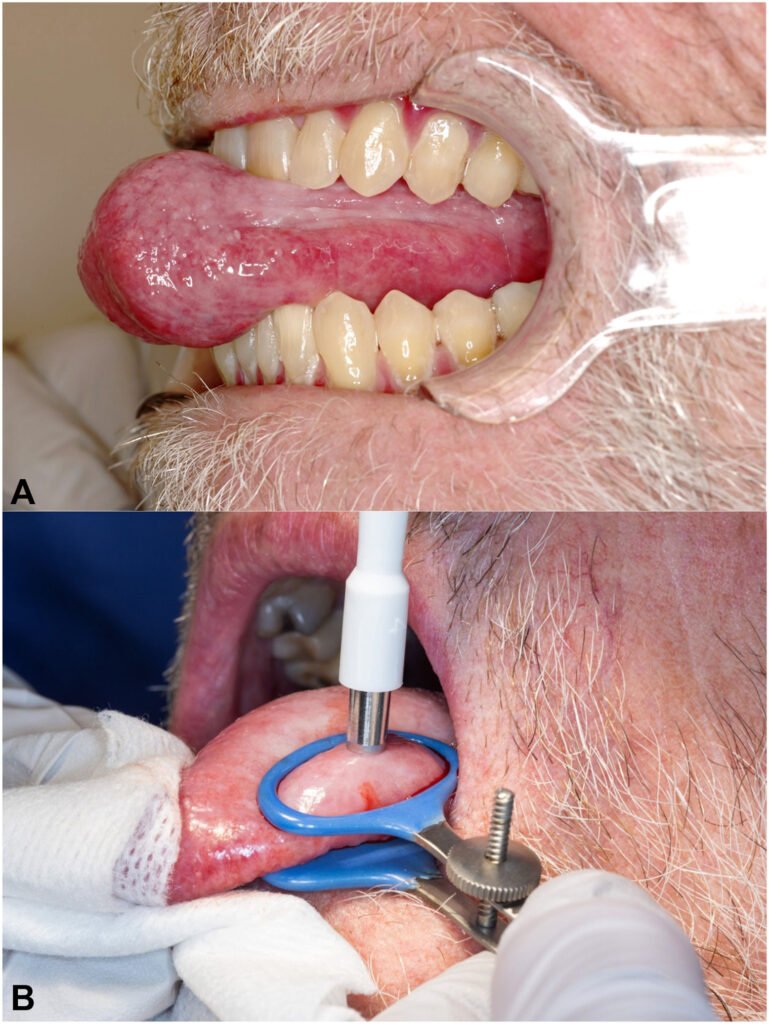
Biopsie
Prélèvement d’un fragment de tissu vivant pour examen histologique, biochimique, microbiologique ou immunologique.
Indications
- Diagnostic histologique de lésions à diagnostics multiples
- Confirmer la bénignité d’une lésion
- Dépistage/surveillance des lésions précancéreuses
- Rassurer les patients cancérophobes
Contre-indications
- Risque de dissémination (lésion maligne)
- Risque hémorragique (tumeur vasculaire, troubles de coagulation)
- Risque anatomique (lésion vasculaire/nerveuse)
- Muqueuse irradiée (risque de radionécrose)
Impératifs Techniques
- Biopsie représentative de la lésion
- Profonde pour inclure toutes les couches cellulaires
- À cheval sur muqueuse saine et atteinte (lésion homogène)
- Multiples pour lésions inhomogènes
- Éviter nécrose/ulcération
- Tissu non traumatisé
Techniques de Prélèvement
| Technique | Indication | Particularités |
|---|---|---|
| Biopsie incisionnelle | Confirmer/infirmer un diagnostic | Zone de transition, incision elliptique |
| Biopsie-exérèse | Tumeur bénigne ou suspecte | Ablation totale avec marge |
| Biopsie extemporanée | Peropératoire | Précise la nature tumorale |
| Ponction-biopsie | Lésions sous-muqueuses | Aspiration à l’aiguille |
Acheminement : Fragment placé dans un fixateur (Bouin ou formol dilué), flacon fermé, boîte en polystyrène, accompagné d’une fiche clinique (siège, aspect macroscopique, diagnostic présumé, antécédents).
Cytologie Exfoliative
Étude des cellules desquamées d’une lésion superficielle par grattage.
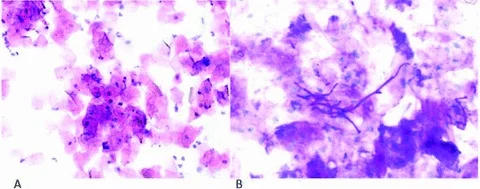
Indications : Mycoses, lésions blanches, lésions superficielles.
Contre-indications :
- Cancers évidents (retarde le traitement)
- Lésions sous-muqueuses non ulcérées
- Lésions très nécrotiques
Technique : Grattage → étalement sur lame dégraissée → séchage rapide.
Biopsie Mini-Invasive par Brossage Oral
Permet l’obtention de couches cellulaires profondes avec une brosse à lame de bistouri.
Cytoponction
Sélection des nodules à opérer par aspiration de matériel cellulaire pour étude cytologique.
Coloration In Vivo
Utilisation de colorants vitaux peu toxiques pour observer les cellules sans altérer les fonctions vitales.
Coloration au bleu de toluidine : se fixe sur les acides nucléiques, précise les limites des lésions néoplasiques.
Utilité : Choix des sites de biopsie, surveillance des lésions précancéreuses.
Examens Microbiologiques
Bactériologie
But : Déterminer les agents pathogènes, établir un diagnostic différentiel, prévenir la transmission.
Indications
- Lésions suppuratives résistantes
- Examen direct au microscope (souvent insuffisant seul)
- Antibiogramme : identifie le germe et sa sensibilité aux antibiotiques
Contre-indications
- Réactions allergiques
- Lésions traumatiques
- Malignité évidente
- Antibiothérapie récente (< 15 jours)
Techniques de Prélèvement
| Site | Technique |
|---|---|
| Collection suppurée abondante | Ponction |
| Lésions de surface, alvéolites, fistules | Écouvillonnage |
| Poches parodontales | Pointes de papier / Curette de Gracey |
Virologie
Identifie les particules virales. Idéalement réalisée au début des signes lésionnels.
Indications
- Stomatite étendue (herpès, EBV)
- Ulcérations récidivantes
- Lésions verruqueuses
- Populations à risque
Techniques de Prélèvement
- Raclage : lésions ulcérées, ruptures de vésicules
- Biopsie : lésions verruqueuses (incision-excision)
- Transport : milieu réfrigéré, bouteille isotherme pour virus fragiles, avec fiche clinique
Mycologie
Étudie les levures, principalement Candida albicans.
Indications
- Sécheresse buccale (précède la candidose)
- Muqueuses érythémateuses sous prothèse
- Dépôts blanchâtres
Techniques de Prélèvement
- Écouvillonnage (habituel)
- Biopsie (candidoses profondes)
Interprétation : Diagnostic si > 30 CFU de Candida albicans. L’antifongigramme précise la sensibilité aux antifongiques (résistant, intermédiaire, sensible).
Immunologie
Teste l’immunité cellulaire, détecte antigènes/anticorps.
Indications
- Maladies identifiables par test immunologique : pemphigus, lupus, lichen plan
- Maladies altérant l’immunité : hépatites, SIDA, syphilis
Immunofluorescence
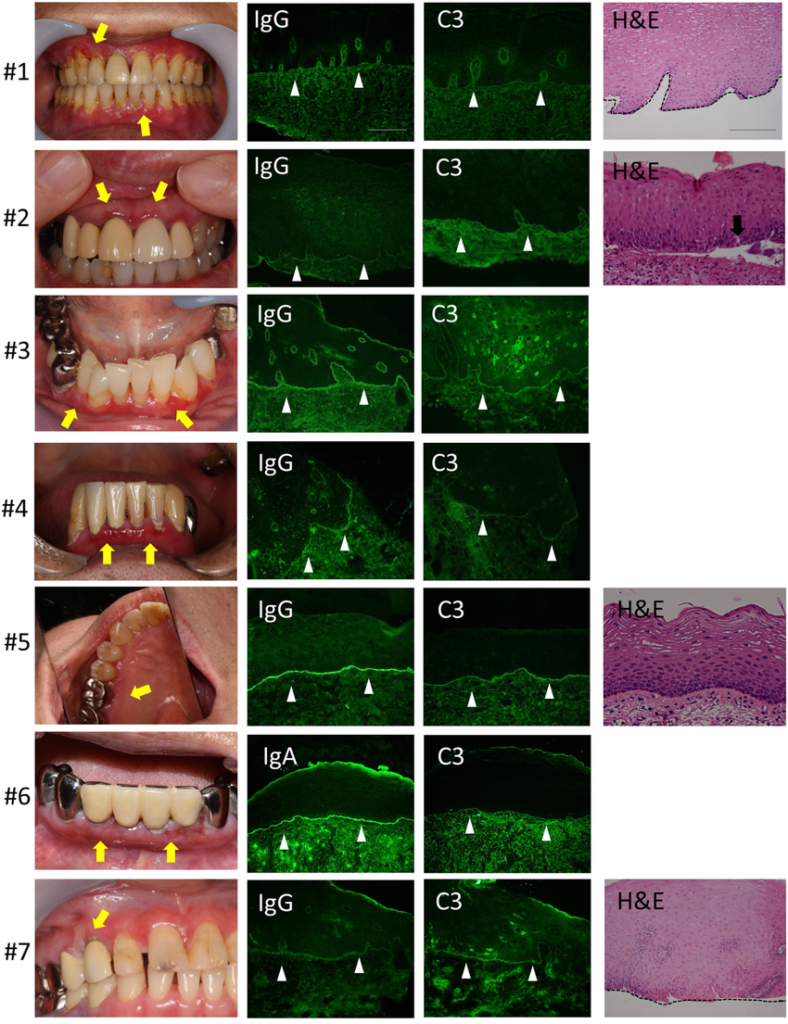
| Type | Principe |
|---|---|
| Directe | Réaction antigène-anticorps dans tissu prélevé (azote liquide, non fixé au formol) |
| Indirecte | Anticorps révélé par un fluorochrome |
Étapes : Fixation antigène → dépôt sérum → lavage → ajout anticorps marqués → lecture au microscope à fluorescence.
Utilité :
- Bactériologie : détection de bactéries
- Virologie : détection d’antigènes viraux
- Anatomie pathologique : dépôts d’immunoglobulines
- Lésions vésiculo-bulleuses
Examen Sérologique
Indications : Donneurs de sang/organes, sujets à risque (polytransfusés, dialysés, soignants, MST).
VIH / SIDA
| Test | Utilisation |
|---|---|
| ELISA | Dépistage des anticorps anti-HIV |
| Western Blot | Confirmation (révèle les protéines virales) |
Hépatites
Hépatite B : Ag HBs, Ag HBc, Ag HBe, Anti-HBs, Anti-HBc
Hépatite C : Ag HCV, Anti-HCV
Syphilis
| Test | Utilisation |
|---|---|
| VDRL | Dépistage |
| FTA-ABS | Confirmation si VDRL positif |
| Autres | TPHA, Bordet Wasserman, Nelson, Kolmer Reiter |
Tuberculose
Test Mantoux (IDR à la tuberculine) : 5 unités, lecture après 48–72 h.
- Négatif : < 5 mm d’induration
- Positif : ≥ 5 mm
Quelle Exploration Choisir ? Tableau Comparatif
Ce tableau vous aide à choisir rapidement l’examen le plus adapté selon la situation clinique rencontrée.
| Situation clinique | Exploration de 1ère intention | Exploration complémentaire | Urgence ? |
|---|---|---|---|
| Extraction chez patient sans ATCD | NFS + TP/TCA | — | Non |
| Suspicion de diabète | Glycémie à jeun | HbA1c | Non |
| Lésion blanche suspecte | Cytologie exfoliative | Biopsie incisionnelle | Selon délai |
| Abcès récidivant résistant | Bactériologie (écouvillon) | Antibiogramme | Oui |
| Candidose buccale | Mycologie (écouvillon) | Antifongigramme | Non |
| Patient sous AVK | INR | TP | Oui |
| Suspicion de pemphigus | Biopsie (immunofluorescence directe) | Sérologie anticorps | Non |
| Suspicion VIH/hépatite | ELISA + Western Blot / Ag HBs | Charge virale | Non |
| Stomatite étendue herpétique | Virologie (raclage) | Sérologie EBV | Non |
| Inflammation systémique | CRP + VS | NFS | Non |
Erreurs Fréquentes à Éviter en Pratique Biologique Odontologique
1. Ne pas vérifier l’INR avant une chirurgie chez un patient sous AVK
Problème : Un INR > 3 expose à un risque hémorragique sévère, potentiellement incontrôlable en cabinet.
Bonne pratique : Toujours demander un INR récent (< 8 jours) avant toute acte invasif. Si INR > 3, contacter le médecin prescripteur pour adapter la posologie avant l’intervention.
2. Prescrire un antibiogramme après antibiothérapie récente
Problème : Si le patient a reçu des antibiotiques dans les 15 jours précédents, les résultats du prélèvement bactériologique seront faussés (faux négatifs, sélection de résistances).
Bonne pratique : S’informer systématiquement de l’historique médicamenteux récent du patient avant tout prélèvement bactériologique. Respecter un délai de 15 jours minimum après l’arrêt.
3. Négliger l’interprétation du VGM dans le bilan d’une anémie
Problème : Diagnostiquer une “anémie” sans en préciser le type expose à un traitement inadapté (supplémenter en fer une anémie macrocytaire par carence en B12 est inutile et retarde le bon traitement).
Bonne pratique : Toujours croiser VGM + TGMH + CCMH + réticulocytes pour classer l’anémie avant toute orientation thérapeutique.
4. Réaliser une biopsie d’emblée sur une lésion évoquant une malignité évidente
Problème : Sur certaines tumeurs à fort potentiel de dissémination, une biopsie incisionnelle mal planifiée peut favoriser l’essaimage cellulaire.
Bonne pratique : En cas de forte suspicion de malignité, orienter d’emblée vers un service spécialisé (chirurgie maxillo-faciale, oncologie). Discuter en RCP avant tout acte biopsique.
5. Confondre candidose avérée et simple portage de Candida
Problème : Candida albicans est présent à l’état saprophyte dans la cavité buccale de nombreux sujets sains. Un simple résultat positif en mycologie ne suffit pas à poser un diagnostic de candidose.
Bonne pratique : Le seuil diagnostique est de > 30 CFU. La clinique (aspect érythémateux, dépôts, symptômes) prime toujours sur la biologie.
6. Oublier de préciser les conditions de transport des prélèvements virologiques
Problème : Les virus sont des entités fragiles. Un prélèvement acheminé à température ambiante ou sans milieu adapté peut conduire à un résultat faussement négatif.
Bonne pratique : Pour tout prélèvement virologique, utiliser un milieu réfrigéré et une bouteille isotherme. Accompagner toujours d’une fiche clinique détaillée.
Cas Cliniques Commentés

Cas Clinique 1 : Extraction et Risque Hémorragique chez un Patient Cardiaque
Patient : Homme de 68 ans, suivi pour fibrillation auriculaire sous warfarine (AVK). Adressé pour extraction de la dent 46 (première molaire inférieure droite) en raison d’une nécrose pulpaire.
Problématique identifiée : Risque hémorragique lié au traitement anticoagulant. L’INR du patient mesuré la veille était à 3,8, soit au-dessus du seuil sécuritaire pour un geste chirurgical dentaire.
Prise en charge :
- L’extraction est différée
- Contact avec le cardiologue pour ajustement ponctuel de la posologie de warfarine
- Nouvel INR contrôlé 3 jours plus tard : 2,4 (dans la fourchette cible)
- Extraction réalisée sous anesthésie locale avec hémostase locale (suture + éponge hémostatique de collagène)
- Pas de modification de l’anticoagulation orale en accord avec les recommandations
Résultat : Cicatrisation normale sans complication hémorragique.
Point clé illustré : Le TQ/INR est indispensable avant tout acte chirurgical chez le patient sous AVK. La décision doit être concertée avec le médecin traitant.
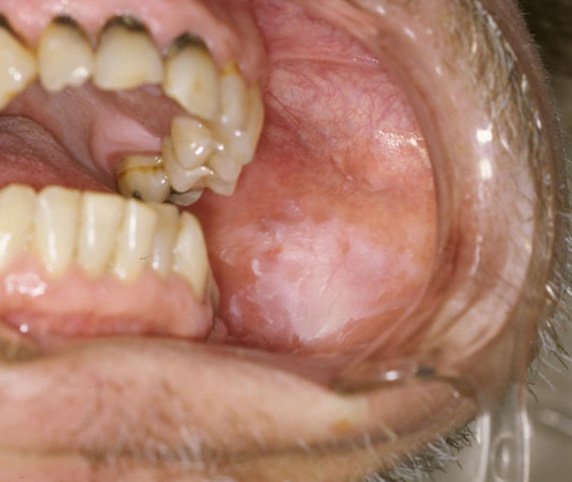
Cas Clinique 2 : Lésion Blanche de la Muqueuse Jugale et Suspicion de Leucoplasie
Patiente : Femme de 54 ans, tabagique active (25 paquets-années), consulte pour une lésion blanche de la face interne de la joue gauche, asymptomatique, découverte fortuitement. Présente depuis environ 6 mois.
Problématique identifiée : Lésion blanche non détachable au grattage, à bords bien définis, de 1,5 cm de diamètre. Le diagnostic différentiel inclut leucoplasie simple, leucoplasie verruqueuse, lichen plan, ou candidose chronique.
Prise en charge :
- Cytologie exfoliative initiale : négative pour les signes de dysplasie
- Traitement antifongique d’épreuve (fluconazole) négatif : lésion non modifiée
- Biopsie incisionnelle en zone de transition saine/lésionnelle, sous anesthésie locale
- Résultat anatomopathologique : dysplasie légère — leucoplasie à potentiel malin
Résultat : Patiente adressée en unité d’oncologie buccale pour surveillance rapprochée et sevrage tabagique accompagné.
Point clé illustré : Toute lésion blanche persistante > 2 semaines chez un fumeur doit bénéficier d’une biopsie. La cytologie seule est insuffisante pour exclure une dysplasie.
Cas Clinique 3 : Découverte d’un Diabète Non Connu lors d’un Bilan Parodontal
Patient : Homme de 47 ans, en surpoids, sans antécédent médical déclaré. Consulte pour des gencives qui saignent abondamment, une mobilité dentaire de plusieurs dents et un déchaussement généralisé.
Problématique identifiée : Tableau clinique sévère de parodontite généralisée de stade III à 47 ans, évolution rapide malgré une hygiène apparemment acceptable. Le chirurgien-dentiste suspecte un facteur systémique favorisant.
Prise en charge :
- Prescription d’une glycémie à jeun et d’un bilan biologique complet
- Résultats : glycémie à jeun = 1,45 g/L (diabète avéré), HbA1c = 9,2 % (diabète non équilibré)
- Patient adressé en urgence relative à son médecin traitant pour prise en charge du diabète
- Traitement parodontal (détartrage/surfaçage) initié en parallèle après accord du médecin
Résultat : Après équilibration glycémique et traitement parodontal, réduction significative de l’inflammation gingivale à 3 mois. Le patient reconnaît rétrospectivement des signes de soif excessive et de fatigue depuis 1 an.
Point clé illustré : La cavité buccale est un miroir de l’état général. Une parodontite sévère à début rapide chez un adulte d’âge moyen justifie un bilan systémique incluant la glycémie.
Foire Aux Questions (FAQ)
1. Quand faut-il prescrire un bilan biologique avant un soin dentaire ?
Un bilan biologique n’est pas systématique avant tout soin. Il est indiqué lorsque le patient présente une pathologie générale connue ou suspectée (diabète, hémopathie, cardiopathie, traitement anticoagulant), lorsqu’un acte chirurgical est prévu (extraction, implant, chirurgie parodontale), ou lorsqu’une lésion buccale évoque une pathologie systémique. En l’absence de facteur de risque, un simple interrogatoire médical peut suffire.
2. Quel est le bilan minimum avant une extraction dentaire chez un patient à risque hémorragique ?
Le bilan minimal comprend : la numération plaquettaire (NFS), le Temps de Quick (TP/INR) pour la voie extrinsèque, et le TCA pour la voie intrinsèque. En cas de traitement par AVK, l’INR est l’examen central. Un TP > 75 % et un TCA dans les limites normales permettent généralement de réaliser l’acte sans risque majoré.
3. Quelle est la différence entre le temps de Quick (TQ) et l’INR ?
Le Temps de Quick explore les facteurs de coagulation de la voie extrinsèque (II, V, VII, X). Il est exprimé en secondes et en taux de prothrombine (TP en %). L’INR (International Normalized Ratio) est une standardisation du TQ permettant la comparaison entre laboratoires, indispensable pour le suivi des patients sous AVK. Un INR normal est de 1 ; sous AVK la cible thérapeutique est généralement entre 2 et 3.
4. Comment distinguer une anémie ferriprive d’une anémie inflammatoire ?
Les deux sont des anémies microcytaires hypochromes (VGM < 80 fL, CCMH diminuée). La distinction repose sur la ferritine plasmatique : si elle est < 30 µg/L, l’anémie est ferriprive (carence martiale). Si la ferritine est normale ou élevée malgré l’anémie, il s’agit d’une anémie inflammatoire (le fer est séquestré). La CRP élevée oriente vers l’origine inflammatoire.
5. À partir de quel seuil de plaquettes le risque hémorragique devient-il significatif en chirurgie dentaire ?
En dessous de 50 000 plaquettes/mm³ (thrombopénie modérée), le risque hémorragique est significatif et l’acte doit être discuté avec un hématologue. En dessous de 20 000/mm³ (thrombopénie sévère), toute chirurgie est contre-indiquée sauf urgence vitale en milieu hospitalier.
6. Qu’est-ce que le test de Mantoux et quand l’utiliser en odontologie ?
Le test de Mantoux (IDR à la tuberculine) consiste à injecter 5 unités de tuberculine en intradermique, avec lecture à 48–72 h. Il est positif si l’induration dépasse 5 mm. En odontologie, il peut être indiqué pour des patients venant de zones endémiques ou présentant des symptômes évocateurs (ulcérations buccales atypiques, état général altéré), avant des actes chirurgicaux majeurs.
7. Peut-on réaliser une biopsie sur toute lésion buccale suspecte ?
Non. Il existe des contre-indications : lésion fortement suspecte de malignité avec risque de dissémination, lésion vasculaire ou nerveuse (risque anatomique), muqueuse irradiée (risque de radionécrose), et troubles sévères de la coagulation. Dans ces cas, il faut orienter vers un service spécialisé pour une prise en charge adaptée avant tout geste biopsique.
8. Quelle est la fiabilité de la cytologie exfoliative pour le dépistage des cancers buccaux ?
La cytologie exfoliative est un outil de dépistage rapide et peu invasif, mais elle n’a pas la valeur diagnostique d’une biopsie. Elle explore uniquement les cellules de surface et peut donner des faux négatifs sur les carcinomes profonds. Elle est utile pour orienter le diagnostic (mycose, dysplasie superficielle) mais ne remplace jamais la biopsie lorsque la suspicion maligne est réelle.
Conclusion
En pratique courante, le diagnostic clinique reste parfois insuffisant. Le recours aux investigations s’avère par conséquent indispensable. C’est à la lumière des données de l’examen clinique que l’odontologiste choisira l’exploration nécessaire.
La maîtrise des explorations biologiques ne se résume pas à la connaissance des valeurs normales : elle implique de savoir quand prescrire, comment interpréter, et comment adapter la prise en charge en fonction des résultats. Cette compétence transversale est au cœur de l’exercice odontologique moderne.
Pour approfondir vos connaissances en vue de l’internat, le Référentiel internat en parodontologie.
le Guide clinique d’odontologie constituent d’excellentes ressources de référence.
Entraînez-vous également sur ResiDentaire™ — la plateforme de QCM dédiée aux étudiants en médecine dentaire.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.


Leave a Reply