Prothèse Partielle Amovible Coulée (PPAC) : Conceptions, CFAO
À qui s’adresse cet article ? Aux étudiants en odontologie, internes et praticiens souhaitant maîtriser les concepts fondamentaux et modernes de la PPAC, de la conception conventionnelle à la CFAO.
Introduction : Un Siècle d’Évolution au Service de la Prothèse
La conception des prothèses partielles amovibles métalliques (PPAM) est le fruit d’une évolution continue depuis plus d’un siècle. De la plaque pleine du début du XXe siècle à la prothèse bio-fonctionnelle d’aujourd’hui, chaque génération de praticiens a su affiner les concepts pour répondre aux exigences biologiques, mécaniques et fonctionnelles du patient édenté partiel.
Aujourd’hui, une grande partie des armatures métalliques des prothèses partielles amovibles coulées (PPAC) est conçue sur écran d’ordinateur, puis fabriquée par des machines-outils numériques. La CFAO dentaire a transformé en profondeur le workflow prothétique, offrant une précision et une reproductibilité inégalées.
Comprendre les différentes conceptions de la PPAC — conventionnelles et numériques — est indispensable pour tout étudiant en dentaire qui ambitionne une pratique clinique rigoureuse et éclairée.
Définitions Fondamentales à Maîtriser
Qu’est-ce que la PPAC ?
La prothèse partielle amovible coulée (PPAC) est une prothèse amovible conçue pour restaurer une arcade partiellement édentée. Sa caractéristique essentielle est sa dualité des appuis tissulaires : elle repose à la fois sur les dents résiduelles et sur les crêtes gingivo-osseuses.
Ce double appui la distingue fondamentalement de la prothèse totale (appui exclusivement muqueux) et de la prothèse fixée (appui exclusivement dentaire). Cette dualité est à l’origine de la majorité des défis biomécaniques que l’étudiant devra apprendre à gérer.
Qu’est-ce que la CFAO ?
La CFAO (Conception et Fabrication Assistée par Ordinateur) est une technique numérique permettant :
- L’enregistrement numérique des structures dentaires et péri-dentaires via une empreinte optique par palpeur ou scanner intra-oral.
- La création de modèles virtuels pour la conception assistée par ordinateur (CAO).
- La fabrication automatisée des pièces prothétiques par usinage ou impression 3D (FAO).
La CFAO ne remplace pas la réflexion clinique du praticien — elle en amplifie la précision.
Les Trois Modalités de la CFAO en Prothèse Amovible
CFAO Directe
La CFAO directe est le workflow le plus rapide et le plus moderne :
- Empreinte optique directe en bouche (caméra intra-orale)
- Génération d’un modèle virtuel en temps réel
- Usinage ou impression à froid directement au cabinet
- Livraison au patient en une seule séance
Ce protocole convient idéalement aux châssis simples et aux patients peu coopérants.
CFAO Semi-Directe
La modalité semi-directe combine la modernité de l’empreinte optique à l’expertise du laboratoire :
- Empreinte optique directe en bouche
- Création du modèle virtuel
- Envoi numérique au laboratoire via internet
- Conception CAO par le prothésiste
- Usinage (FAO) au laboratoire
- Retour au cabinet et essai clinique du châssis
C’est le workflow le plus répandu en pratique courante aujourd’hui.
CFAO Indirecte
La CFAO indirecte est la passerelle entre la prothèse conventionnelle et le numérique :
- Empreinte physico-chimique intra-buccale classique
- Coulage et obtention d’un modèle physique
- Numérisation du modèle physique par scanner de laboratoire
- Conception CAO et usinage FAO
- Essai clinique en bouche
Cette méthode reste utile lorsque l’équipement intra-oral n’est pas disponible, ou pour les situations cliniques complexes nécessitant un modèle physique d’étude.
Avantages de la CFAO : Ce que Vous Devez Retenir pour l’Examen
Avantages Cliniques
- Confort du patient : particulièrement bénéfique pour les patients présentant un réflexe nauséeux marqué, fréquemment rencontré en pratique.
- Absence de matériau d’empreinte en CFAO directe : plus de risque de distorsion ou d’arrachement.
- Analyse en temps réel du modèle virtuel pendant la prise d’empreinte optique, permettant de corriger immédiatement les zones imprécises.
- Correction des préparations : possibilité d’identifier et de modifier les formes des dents support de crochets avant validation finale.
- Temps opératoire court : de 2 à 5 minutes pour la numérisation.
Avantages Techniques
- Précision élevée : qualité des détails supérieure à l’empreinte conventionnelle pour certaines indications.
- Meilleurs contacts proximaux : amélioration de l’adaptation marginale.
- Archivage numérique : données inaltérables, stockables et récupérables à tout moment — un avantage considérable pour le suivi à long terme.
- Pas de modèle physique en CFAO semi-directe : élimination des étapes de coulage, taille et fragmentation, sources d’erreurs cumulatives.
- Intérêt en implantologie : la précision accrue de la CFAO est particulièrement valorisée pour les prothèses sur implants.
Étapes de Réalisation d’un Châssis par CFAO : Le Protocole Détaillé
La réalisation d’un châssis par CFAO se déroule en cinq grandes étapes.
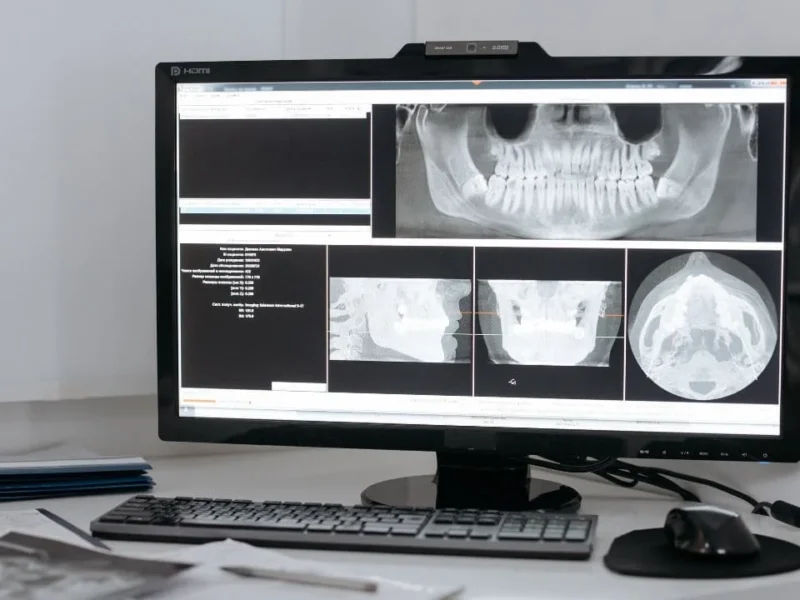
1. Numérisation du Maître Modèle
- Détermination de l’axe d’insertion : réalisée manuellement à l’aide d’un paralléliseur, étape critique qui conditionne l’ensemble de la conception.
- Prise de photo numérique : délimitation des rebords du modèle pour le logiciel.
- Numérisation 3D : réalisée avec un scanner de laboratoire, complétée si des zones d’ombre apparaissent.
- Enregistrement du fichier STL : sauvegarde après vérification minutieuse de la qualité des détails (crochets, guides plans, préparations occlusales).
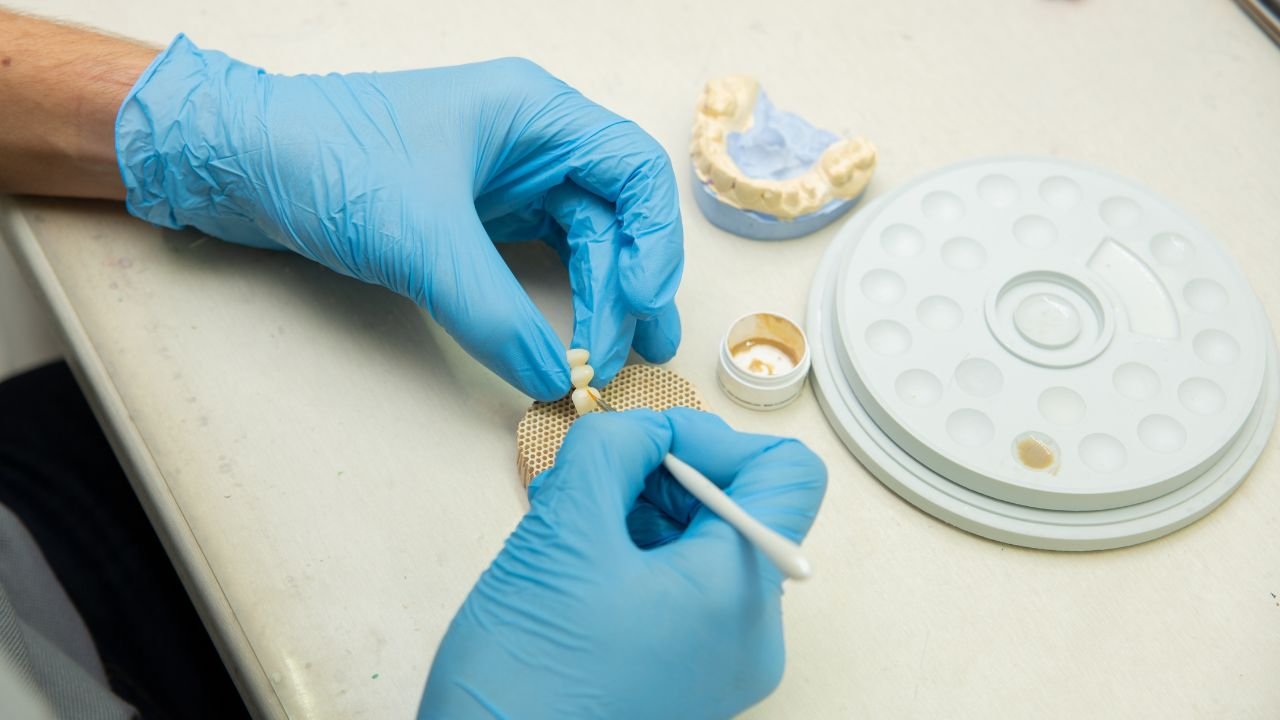
2. Modélisation du Châssis Virtuel (CAO)
C’est l’étape intellectuellement la plus exigeante, qui requiert une solide culture prothétique :
- Transformation en modèle de travail : ajustement du modèle virtuel dans l’axe d’insertion préalablement déterminé.
- Délimitation des zones : tracé des espacements des selles prothétiques et des zones de rétention des crochets.
- Conception des éléments : modelage des plaques, crochets, potences à partir de formes de base (plaques, tubes).
- Ajustements : lissage, rognage, épaississement à l’aide des outils spécifiques du logiciel.
- Connexion des éléments : liaison virtuelle de tous les composants du châssis pour garantir la rigidité.
- Ajout des tiges de coulée : préparation pour la séparation du châssis de son support virtuel.
- Exportation : enregistrement et transfert vers le logiciel de FAO.
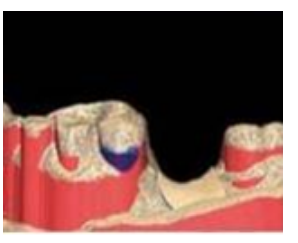
3. Réalisation de la Maquette Calcinable (FAO)
- Positionnement : gestion du châssis virtuel dans le plateau d’impression (jusqu’à dix châssis par plateau).
- Impression 3D en résine calcinable.
- Retrait du support dans une étuve calibrée.
- Vérification : contrôle de l’intégrité et de l’absence de déformations sur le maître modèle physique.
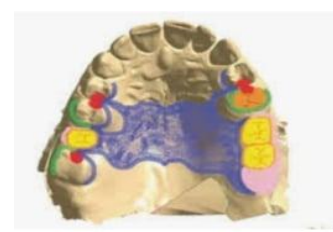
4. Coulée et Finition
- Mise en cylindre avec revêtement réfractaire à base de phosphate.
- Coulée : jusqu’à trois maquettes par cylindre, avec ajout de tiges de coulée.
- Technique de cire perdue : réglages classiques pour la mise au four et la coulée du métal.
- Finition : ébarbage et polissage plus rapides grâce à la qualité supérieure de la maquette imprimée.
5. Essayage Clinique
- Enregistrement intermaxillaire sur le châssis en bouche.
- Montage des dents prothétiques et essai esthétique et fonctionnel avant polymérisation.
- Insertion et réglage de l’occlusion en bouche avec le châssis définitif.
Pour approfondir vos connaissances, l’ouvrage Conception et réalisation des châssis en prothèse amovible partielle est une référence incontournable.
Pour vous entraîner aux QCM et cas cliniques de l’internat, la plateforme ResiDentaire™ propose des exercices spécifiquement dédiés à la prothèse amovible et à toutes les disciplines odontologiques.
Les Quatre Grandes Conceptions Conventionnelles de la PPAC
Selon Le Joyeux, quatre concepts historiques ont progressivement évolué pour aboutir à la prothèse bio-fonctionnelle moderne. Les connaître, c’est comprendre la logique derrière chaque choix de conception.
1. Prothèse à Appui Uniquement Muqueux
Dominante au début du XXe siècle, cette conception repose sur une répartition optimale des pressions masticatoires sur les tissus ostéo-muqueux, une rétention par adhésion, et un support exclusivement ostéo-muqueux sans appui dentaire.
Usage actuel : réservé aux prothèses sub-totales ou transitoires en résine acrylique. Cette conception est aujourd’hui dépassée pour les châssis métalliques coulés.
2. Prothèse Squelettée (Kennedy, 1927)
Présentée par Kennedy en 1927, cette conception révolutionne la PPAC avec un châssis métallique réduit au strict minimum fonctionnel, une structure en barre annulaire (mandibule) ou en U (maxillaire), et un axe d’insertion déterminé au paralléliseur.
La classification de Kennedy (Classes I à IV) découle directement de cette vision et reste la référence internationale pour décrire les édentements partiels.
3. Prothèse Décolletée (Housset)
Conception de Housset, centrée sur le respect parodontal avec priorité absolue au dégagement de la zone gingivo-cervicale. Les ailes de stabilisation de 5 à 6 mm assurent l’équilibre lingual.
Inconvénient majeur : l’absence quasi-totale de butées occlusales surcharge les tissus ostéo-muqueux et entraîne une résorption osseuse accélérée à long terme.
4. Prothèse Équilibrée (Rigolet)
Proposée par Rigolet, très utilisée en Europe, elle intègre une vision biomécanique rigoureuse avec empreinte anatomofonctionnelle, taquets occlusaux systématiques préparés sur l’émail, et position des appuis adaptée selon le type d’édentement :
- En édentements terminaux (Classes I et II) : appuis occlusaux en position mésiale.
- En édentements encastrés (Classes III et IV) : appuis du côté de l’édentement.
- Appuis secondaires systématiques pour former un triangle d’équilibre.
5. Prothèse Bio-Fonctionnelle : La Synthèse Moderne
La prothèse bio-fonctionnelle est la synthèse intelligente de toutes les conceptions précédentes, intégrant quatre impératifs fondamentaux : rigidité, décolletage, adhésion, et respect de l’intégrité tissulaire.
Son objectif : assurer un fonctionnement harmonieux des fonctions de mastication, de déglutition et de phonation, tout en préservant les structures résiduelles.
La Triade d’Équilibre de Paul Housset : Le Fondement Biomécanique
Décrite par Paul Housset en 1925, la triade d’équilibre est le socle théorique de toute prothèse amovible réussie. Elle repose sur trois principes biomécaniques indissociables.
Sustentation
Résistance aux forces axiales (masticatoires) tendant à enfoncer la prothèse dans les tissus d’appui. Elle est assurée par les appuis occlusaux, les selles prothétiques et les surfaces d’appui muqueux.
Stabilisation
Résistance aux forces provoquant des mouvements de translation horizontale ou de rotation dans le plan horizontal. Elle est assurée par les bras de réciprocité des crochets, les plaques de recouvrement et les guides plans.
Rétention
Résistance aux forces cervico-occlusales entraînant la séparation de la prothèse de ses surfaces d’appui. Elle est principalement assurée par les bras actifs des crochets engagés dans les zones de rétention.
Ces trois facteurs sont interdépendants : négliger l’un compromet inévitablement les deux autres. La maîtrise de cette triade est ce qui distingue une prothèse qui “tient” d’une prothèse qui se descelle au premier repas.
Quelle Conception Choisir ? Tableau Comparatif des Conceptions de PPAC
Pour vous aider à identifier la conception la plus adaptée à chaque situation clinique, voici un tableau synthétique :
| Critère | Appui Muqueux | Squelettée | Décolletée | Équilibrée | Bio-Fonctionnelle |
|---|---|---|---|---|---|
| Époque | Début XXe s. | 1927 | Mi-XXe s. | Mi-XXe s. | Actuelle |
| Appui dentaire | Absent | Minimal | Faible | Fort | Optimal |
| Appui muqueux | Exclusif | Partagé | Prédominant | Partagé | Équilibré |
| Taquets occlusaux | Absents | Variables | Rares | Systématiques | Systématiques |
| Décolletage gingival | Faible | Moyen | Maximal | Moyen | Optimal |
| Rigidité du châssis | Faible | Élevée | Moyenne | Élevée | Maximale |
| Risque de résorption | Élevé | Faible | Élevé | Faible | Minimal |
| Indication principale | Prothèse transitoire | Édentements simples | Parodonte fragile | Toutes classes | Cas complexes |
Erreurs Fréquentes à Éviter en PPAC
Maîtriser la théorie ne suffit pas si l’on tombe dans les pièges classiques de la conception ou de la réalisation. Voici les erreurs les plus courantes observées chez les étudiants et praticiens débutants.
1. Négliger la Détermination de l’Axe d’Insertion
L’erreur : réaliser la numérisation ou l’empreinte sans avoir préalablement déterminé l’axe d’insertion au paralléliseur.
Pourquoi c’est problématique : un mauvais axe d’insertion conduit à des crochets impossibles à insérer, des zones de rétention mal exploitées, et un châssis qui blesse les tissus à chaque mise en place.
Bonne pratique : toujours commencer par l’analyse au paralléliseur sur le modèle d’étude, avant toute décision de conception. En CFAO, cette étape reste manuelle et incontournable.
2. Placer les Appuis Occlusaux en Position Distale sur les Édentements Terminaux
L’erreur : positionner les taquets en position distale sur les dents bordant un édentement terminal (Classes I et II de Kennedy).
Pourquoi c’est problématique : un appui distal transforme la dent support en pivot, provoquant un effet de levier qui surcharge la crête résiduelle et entraîne une résorption osseuse accélérée.
Bonne pratique : en édentement terminal, toujours placer les appuis occlusaux en position mésiale (concept de Rigolet). Cela réduit le bras de levier et protège la crête.
3. Confondre Zone de Rétention et Zone de Non-Rétention
L’erreur : engager le bras actif du crochet dans une zone de non-rétention (au-dessus du grand axe) ou placer le bras de réciprocité dans une zone rétentive.
Pourquoi c’est problématique : un crochet mal positionné ne retient pas la prothèse, ou exerce des forces parasites sur la dent support pouvant conduire à sa mobilisation.
Bonne pratique : réviser systématiquement l’analyse au paralléliseur et identifier précisément le grand axe de chaque dent support avant de placer les crochets.
4. Omettre le Contrôle Occlusal Final en Bouche
L’erreur : livrer le châssis définitif sans procéder à un réglage occlusal soigneux avec du papier articulé.
Pourquoi c’est problématique : même une prématurité mineure peut provoquer des douleurs, une instabilité de la prothèse et une surcharge de certaines dents supports.
Bonne pratique : toujours terminer l’insertion par un meulage sélectif après vérification à l’articulateur et en bouche, en statique et en dynamique.
5. Sous-Estimer l’Hygiène des Zones de Connexion
L’erreur : concevoir des plaques palatines ou des barres linguales trop proches des tissus, sans respecter les espaces d’hygiène.
Pourquoi c’est problématique : les zones de stagnation favorisent la plaque dentaire, les caries cervicales et les parodontites au contact des dents piliers.
Bonne pratique : respecter scrupuleusement le décolletage gingival (minimum 3 à 4 mm du bord gingival libre) et éduquer le patient aux techniques de nettoyage. Pour les zones difficiles d’accès autour des crochets, un jet dentaire Waterpik Ultra est fortement recommandé pour éliminer la plaque efficacement.
6. Confondre les Trois Workflows CFAO à l’Examen
L’erreur : mélanger CFAO directe, semi-directe et indirecte, ou attribuer les avantages de l’une à l’autre.
Pourquoi c’est problématique : ce sont trois protocoles distincts avec des indications, des limites et des acteurs différents.
Bonne pratique : mémoriser la règle : directe = fauteuil uniquement ; semi-directe = fauteuil + labo numérique ; indirecte = empreinte physique + labo numérique.
Cas Cliniques Commentés
Cas Clinique 1 : Édentement Terminal Bilatéral Mandibulaire (Classe I de Kennedy)
Présentation du patient : Homme de 58 ans, en bonne santé générale, présentant un édentement terminal bilatéral mandibulaire (absence des 36, 37, 46, 47). Parodonte légèrement affecté avec gingivite chronique contrôlée. Réflexe nauséeux marqué.
Problématique identifiée : La Classe I de Kennedy pose le défi biomécanique majeur des prothèses amovibles. L’absence de dents distales impose des selles en extension susceptibles de basculer sous les forces masticatoires si la conception est mal pensée.
Prise en charge : Choix d’une prothèse bio-fonctionnelle avec appuis occlusaux en position mésiale sur les 35 et 45 (principe de Rigolet). Recours à la CFAO directe compte tenu du réflexe nauséeux. Châssis avec barre linguale, crochets en Aker sur les premières prémolaires, et appuis secondaires sur les incisives latérales pour former le triangle d’équilibre.
Résultat attendu : Stabilité optimale des selles, réduction du levier sur les crêtes, protection du parodonte résiduel. Meilleure tolérance du patient grâce à l’absence de matériau d’empreinte.
Point pédagogique : Ce cas illustre l’importance capitale de la position mésiale des appuis en édentement terminal et l’intérêt de la CFAO chez les patients à réflexe nauséeux.
Cas Clinique 2 : Édentement Encastré Unilatéral Maxillaire (Classe III de Kennedy)
Présentation du patient : Femme de 45 ans, sans antécédent médical notable, présentant l’absence de 15, 16 et 17 côté droit. Les dents 14 et 18 sont saines et constituent des piliers favorables. Parodonte sain. Demande esthétique forte.
Problématique identifiée : La Classe III est mécaniquement plus favorable que les Classes I et II car les deux extrémités de l’édentement sont délimitées par des dents. Cependant, un mauvais choix de crochet peut compromettre l’esthétique en zone visible.
Prise en charge : Châssis squelettée léger, avec taquets occlusaux sur 14 et 18, crochet en Aker sur 18 et crochet annulaire esthétique sur 14. Selle prothétique remplaçant les trois dents absentes. Réalisation en CFAO semi-directe pour optimiser la précision de l’adaptation marginale.
Résultat attendu : Prothèse stable, esthétique, avec une excellente insertion/désinsertion. La patiente retrouve une fonction masticatoire satisfaisante et une apparence naturelle.
Point pédagogique : Ce cas illustre comment la conception squelettée bio-fonctionnelle concilie fonctionnalité et esthétique, et comment la CFAO semi-directe améliore l’adaptation des châssis complexes.
Cas Clinique 3 : Parodonte Fragilisé et Conception Adaptée
Présentation du patient : Homme de 62 ans, diabétique de type 2 équilibré, présentant un édentement pluriel (Classes I + III de Kennedy, modification 1). Parodonte fragilisé avec récessions généralisées et dents mobiles de degré 1. Hygiène buccale insuffisante malgré une motivation renforcée.
Problématique identifiée : La fragilité parodontale contre-indique tout crochet trop agressif ou toute plaque trop enveloppante. Le diabète ralentit la cicatrisation et aggrave toute inflammation iatrogène.
Prise en charge : Conception décolletée adaptée avec décolletage gingival généreux (5 à 6 mm). Crochets souples en fil soudé plutôt que coulés. Prescription d’un dentifrice pour gencives sensibles comme le Sensodyne Sensibilité & Gencives et d’un bain de bouche sans alcool comme le Listerine Total Care 0% alcool. Suivi renforcé tous les 3 mois.
Résultat attendu : Maintien de la fonction masticatoire sans aggraver le parodonte fragilisé. Stabilisation de l’hygiène grâce au programme de suivi renforcé.
Point pédagogique : La conception de la PPAC doit toujours être adaptée au contexte parodontal. Le décolletage généreux, bien que légèrement défavorable à la sustentation, peut être le meilleur choix thérapeutique chez certains patients.
Foire Aux Questions (FAQ)
Quelle est la différence entre une PPAM et une PPAC ?
La PPAM (prothèse partielle amovible métallique) est le terme générique désignant toute prothèse partielle amovible dont le châssis est métallique. La PPAC (prothèse partielle amovible coulée) est un type de PPAM dont le châssis est obtenu par la technique de coulée métallique (cire perdue). Dans l’usage courant les deux termes sont souvent interchangeables, mais la PPAC insiste sur le procédé de fabrication.
Pourquoi les appuis occlusaux doivent-ils être mésials en édentement terminal ?
En édentements terminaux (Classes I et II de Kennedy), un appui distal transforme la dent support en point de pivot, créant un effet de levier qui enfonce la selle dans la crête et dégage l’appui. En plaçant l’appui en position mésiale, on rapproche le point d’appui de l’axe de rotation, réduisant considérablement ce bras de levier et protégeant la crête résiduelle.
À quoi sert le paralléliseur en PPAC ?
Le paralléliseur permet de déterminer l’axe d’insertion de la prothèse, d’identifier les zones de rétention sur chaque dent pilier, de localiser les contre-dépouilles à bloquer, et d’analyser les guides plans. C’est une étape incontournable, même en CFAO, où l’axe d’insertion est toujours déterminé manuellement avant la numérisation.
La CFAO remplace-t-elle complètement les empreintes conventionnelles ?
Pas encore totalement. La CFAO est particulièrement performante pour les châssis de complexité moyenne. En revanche, pour les édentements très étendus ou les situations nécessitant un enregistrement fonctionnel précis des muqueuses, l’empreinte physico-chimique conserve des avantages. La CFAO indirecte, qui combine les deux approches, est souvent un bon compromis.
Combien de châssis peut-on imprimer en une seule session de CFAO ?
En impression 3D (FAO), il est possible d’imprimer jusqu’à dix châssis par plateau simultanément. Pour la coulée, on peut inclure jusqu’à trois maquettes calcinables par cylindre. Cette capacité de production en série est l’un des avantages économiques majeurs de la CFAO pour les laboratoires.
Qu’est-ce que la triade de Housset et pourquoi est-elle fondamentale ?
La triade de Housset (1925) décrit les trois propriétés biomécaniques indispensables de toute prothèse amovible : la sustentation (résistance à l’enfoncement), la stabilisation (résistance aux mouvements horizontaux) et la rétention (résistance à la désinsertion). Ces trois propriétés sont interdépendantes : sacrifier l’une compromet inévitablement les deux autres.
Quel type de crochet choisir en priorisant l’esthétique ?
En zone visible, on privilégie les crochets en résine (invisibles mais fragiles), les crochets en fil soudé (discrets), ou les attachements de précision (totalement invisibles mais nécessitant des dents couronnées). En zone postérieure, les crochets en Aker et les crochets annulaires en cobalt-chrome coulé restent les références pour leur efficacité mécanique.
Comment entretenir une PPAC au quotidien ?
La PPAC doit être retirée et nettoyée après chaque repas avec une brosse dédiée et un dentifrice non abrasif. La nuit, elle est conservée dans un verre d’eau froide (jamais chaude pour éviter la déformation). Les dents supports et les gencives doivent être brossées soigneusement. Un contrôle semestriel chez le dentiste permet d’ajuster la prothèse avant qu’un point de pression ne provoque des lésions.
Conclusion et Points Clés à Retenir
La PPAC est une discipline à la fois historique et profondément renouvelée par le numérique. Pour réussir vos examens et votre pratique future, retenez ces fondamentaux :
- La dualité des appuis (dentaire + muqueux) est la caractéristique définissant la PPAC et la source de ses défis biomécaniques.
- La triade de Housset (sustentation, stabilisation, rétention) est le cadre théorique universel de toute prothèse amovible.
- Les quatre conceptions conventionnelles (muqueuse, squelettée, décolletée, équilibrée) ont chacune contribué à la synthèse bio-fonctionnelle moderne.
- La CFAO révolutionne le workflow mais ne supprime pas la réflexion clinique préalable — notamment la détermination de l’axe d’insertion.
- Les appuis mésiaux en édentement terminal ne sont pas un détail, mais un principe biomécanique fondamental.
Pour approfondir vos connaissances, l’ouvrage Conception et réalisation des châssis en prothèse amovible partielle est une référence incontournable.
Pour vous entraîner aux QCM et cas cliniques de l’internat, la plateforme ResiDentaire™ propose des exercices spécifiquement dédiés à la prothèse amovible et à toutes les disciplines odontologiques.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et m’aide à financer ce site.
Leave a Reply