Défauts Osseux Parodontaux : Classification, Diagnostic et Prise en Charge
Résumé rapide : Cet article couvre l’ensemble des connaissances fondamentales et cliniques sur les défauts osseux parodontaux : définitions, classifications de référence (Goldman & Cohen, Papapanou & Tonetti), formes de destruction osseuse, stratégies diagnostiques cliniques et radiologiques, erreurs à éviter et cas cliniques commentés. Indispensable pour la préparation à l’internat et à la pratique clinique.
Introduction : Pourquoi les Défauts Osseux Parodontaux sont-ils Essentiels à Maîtriser ?
La maladie parodontale destructive est l’une des pathologies bucco-dentaires les plus fréquentes dans le monde. Selon l’OMS, elle affecte près de 10 % de la population mondiale sous sa forme sévère, constituant l’une des principales causes de perte dentaire chez l’adulte.
Au cœur de cette pathologie se trouve la destruction progressive du parodonte profond — ligament alvéolo-dentaire, os alvéolaire, et cément radiculaire. La forme que prend cette destruction osseuse n’est pas aléatoire : elle est déterminée par des facteurs anatomiques, bactériologiques, occlusaux et systémiques qui, ensemble, façonnent des lésions aux morphologies distinctes.
La structure physiologique normale de l’os, dite positive, est alors remplacée par une structure pathologique dite négative, appelée défaut osseux parodontal.
Comprendre la classification, la morphologie et le diagnostic de ces défauts est fondamental pour l’étudiant en chirurgie dentaire. Ces connaissances conditionnent directement :
- Le pronostic de la dent concernée
- Le choix thérapeutique (débridement seul, chirurgie résective ou régénérative)
- La communication avec le patient sur l’évolution attendue
Pour approfondir vos connaissances en parodontologie et préparer l’internat, le Référentiel internat en parodontologie est une ressource de référence incontournable, synthétique et à jour.
Définition et Terminologie des Lésions Intra-Osseuses
Qu’est-ce qu’un Défaut Osseux Parodontal ?
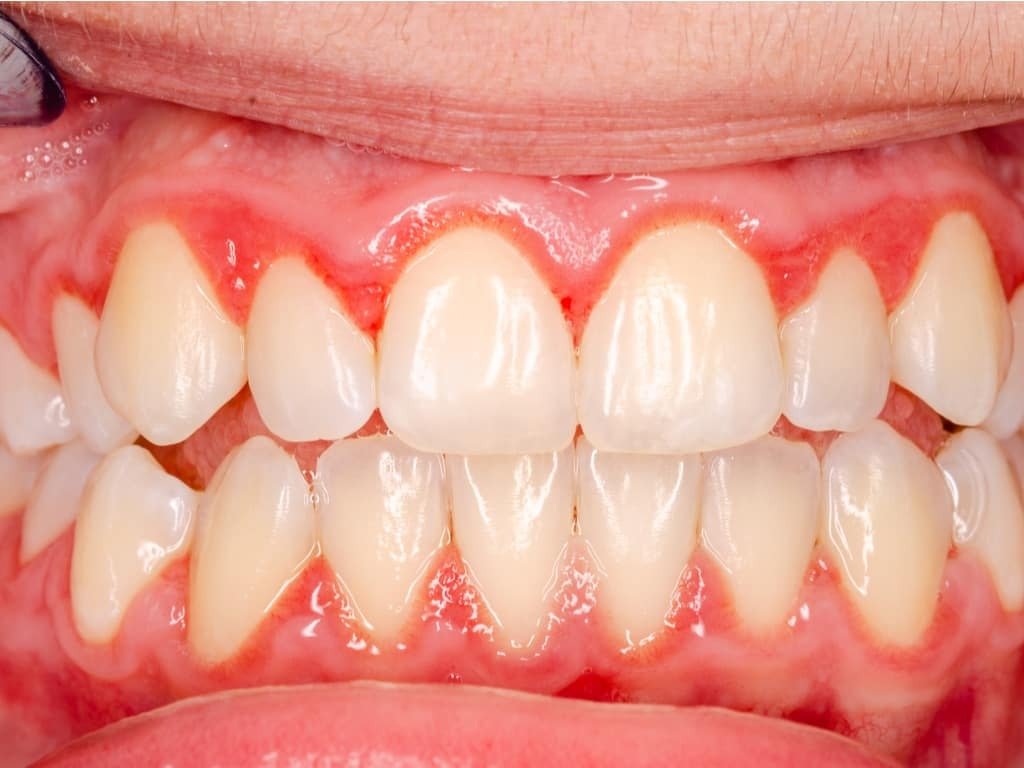
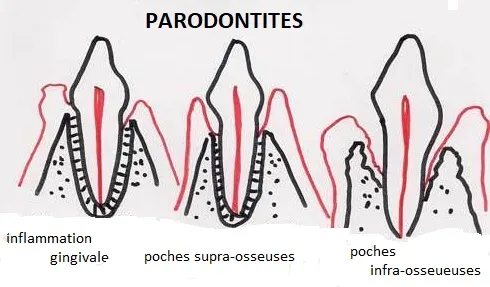
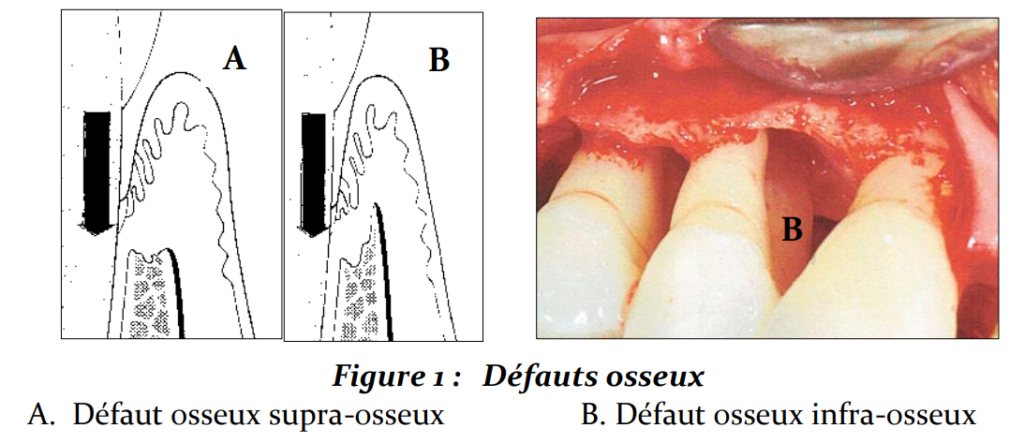
Les lésions intra-osseuses (LIO) correspondent à une perte du système d’ancrage et de l’os alvéolaire en zones interdentaire, vestibulaire, linguale ou palatine. Leur caractéristique principale : le fond de la poche parodontale est situé apicalement par rapport au rebord marginal de la crête alvéolaire.
Cette situation est à distinguer de la poche supra-osseuse, dans laquelle le fond de poche se trouve coronairement à la crête osseuse.
Synonymes Utilisés en Clinique et dans la Littérature
Une lésion intra-osseuse est également désignée sous les termes suivants :
- Alvéolyse verticale — par opposition à la perte osseuse horizontale, forme plus courante
- Lésion angulaire — en raison de l’angle formé entre la paroi osseuse résiduelle et la surface radiculaire de la dent affectée
- Lésion infra-osseuse — terminologie couramment utilisée dans la littérature parodontale internationale
Ces trois appellations sont synonymes et peuvent être employées indifféremment selon le contexte clinique ou académique.
Classifications des Défauts Intra-Osseux : Les Deux Références
Les classifications permettent de distinguer les types de lésions en fonction de leur potentiel de cicatrisation. Le principe directeur est simple : plus le nombre de parois osseuses préservées est élevé, plus le milieu est confiné et favorable à la régénération. Inversement, plus la perte de parois est importante, plus la lésion est exposée à des parois conjonctives et radiculaires avasculaires, réduisant le potentiel cicatriciel.
Classification de Goldman et Cohen (1958)
Il s’agit de la classification de référence, toujours enseignée et utilisée en clinique. Elle repose sur le nombre de parois osseuses résiduelles après destruction parodontale.
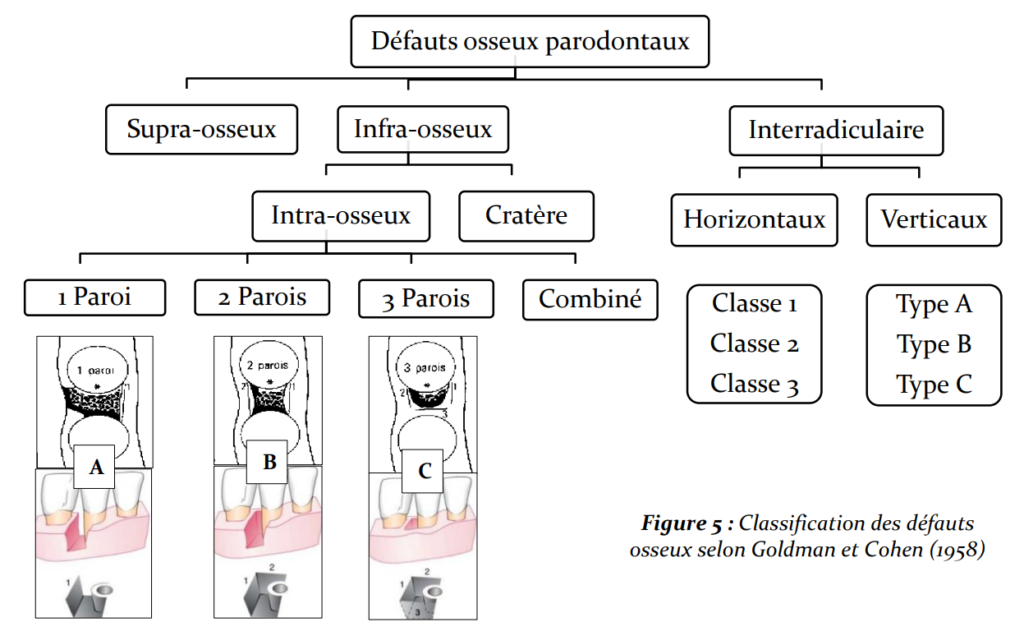
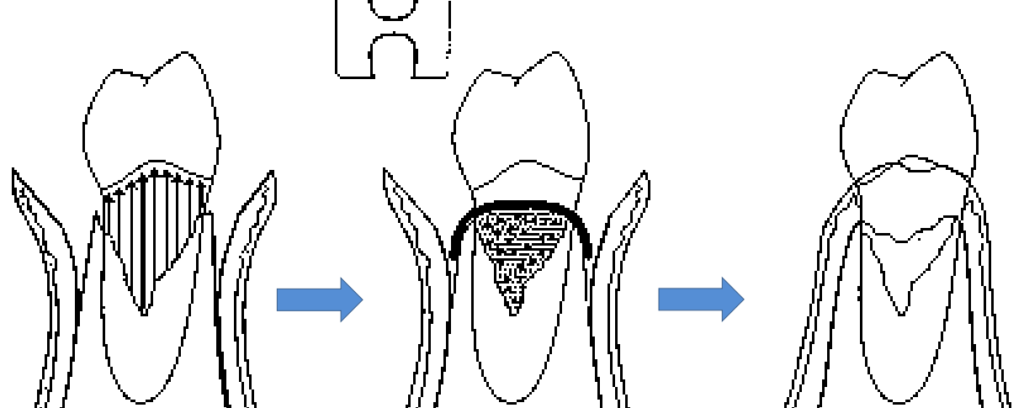
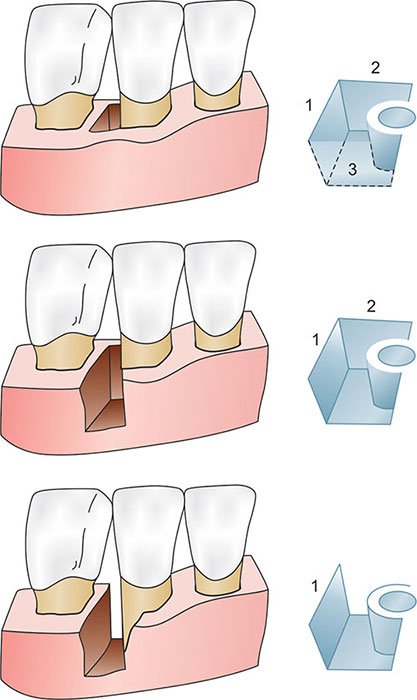
Lésion à Trois Parois
La lésion à trois parois n’intéresse qu’une seule dent. Elle se forme lorsqu’un seul mur osseux — généralement la table vestibulaire ou linguale — est détruit, tandis que les deux autres parois (mésiale et distale, par exemple) restent intactes.
Ce type de lésion présente un potentiel de cicatrisation favorable, car il n’existe in situ qu’une seule paroi radiculaire exposée à la poche parodontale envahie par les biofilms sous-gingivaux. Le défaut est ainsi entouré d’os vascularisé sur trois côtés, ce qui constitue un environnement idéal pour la régénération tissulaire guidée (RTG).
Lésion à Deux Parois
La lésion à deux parois peut intéresser une ou deux dents selon la topographie de la destruction :
- Une seule dent est concernée lorsque les deux murs osseux détruits sont contigus, avec perte d’une des deux corticales (vestibulaire ou linguale)
- Deux dents sont atteintes lorsque la LIO prend la forme d’un cratère osseux interdentaire — configuration très fréquente en clinique — résultant de la destruction de l’os interdentaire, avec préservation des deux corticales vestibulaire et linguale/palatine
Le potentiel de cicatrisation des lésions à deux parois est intermédiaire et varie en fonction de la disposition des parois résiduelles, de la profondeur et de la largeur du défaut.
Lésion à Une Paroi
Dans la lésion à une paroi, seul un mur osseux interdentaire est préservé. Les corticales vestibulaire et linguale (ou palatine) sont toutes deux détruites. Ce type de lésion intéresse fréquemment une seule dent.
Le potentiel de cicatrisation est défavorable : le défaut est largement exposé à des parois avasculaires, rendant la régénération osseuse difficile voire imprévisible sans recours à des biomatériaux.
Lésion Complexe
La lésion complexe (ou combinée) se caractérise par un nombre différent de parois en coronaire et en apical. Le schéma le plus fréquemment observé est une ou deux parois en partie coronaire et trois parois en partie apicale. Cette configuration particulière offre un potentiel de régénération partielle, exploitable en chirurgie selon la profondeur du composant à trois parois.
Classification de Papapanou et Tonetti (2000)
Cette classification plus récente vient compléter celle de Goldman et Cohen en introduisant des distinctions morphologiques supplémentaires au sein des lésions intra-osseuses.
Lésion Intra-Osseuse Stricto Sensu
Elle représente une composante radiculaire exposée avec au moins une paroi osseuse résiduelle. C’est la définition stricte de la LIO.
Cratères Osseux
Les cratères décrivent une dépression ou concavité très marquée à l’intérieur des crêtes interdentaires. Ils sont bordés par deux parois : la paroi vestibulaire et la paroi linguale. Ils représentent l’une des formes les plus courantes de défauts osseux interdentaires, retrouvée dans 35 à 40 % des défauts parodontaux selon certaines études.
Classification par Profondeur et Largeur
Papapanou et Tonetti proposent également une classification bidimensionnelle basée sur les dimensions du défaut :
- Lésions peu profondes et larges
- Lésions peu profondes et étroites
- Lésions profondes et larges
- Lésions profondes et étroites
Cette dimension est cliniquement importante : les lésions profondes et étroites présentent typiquement un meilleur pronostic régénératif que les lésions larges, car elles permettent un meilleur maintien du caillot sanguin et du biomatériau éventuel.
Formes de Destruction Osseuse dans la Maladie Parodontale
La Lyse Osseuse Horizontale
C’est la forme de destruction la plus courante dans la maladie parodontale chronique. La hauteur de l’os est réduite et son rebord devient horizontal ou légèrement angulé. Les septums interdentaires et les tables vestibulaires et linguales sont atteints, mais pas nécessairement à un degré identique autour d’une même dent.
Sur le plan radiologique, la lyse horizontale se traduit par un effacement de la lamina dura et un aplatissement des crêtes interdentaires. Elle est généralement associée à une parodontite chronique généralisée à progression lente.
Les Défauts Osseux Verticaux
Les Lésions de l’Os Interdentaire — Les Cratères Osseux
Ce sont des concavités situées à l’intérieur de la crête interdentaire, bordées par deux parois vestibulaire et linguale. Les cratères osseux sont cliniquement sournois : leur accès difficile en fait des zones de rétention de plaque bactérienne persistante.
En 1964, Ochsenbein et Bohannan ont proposé une classification des cratères en quatre catégories selon la profondeur et l’épaisseur des parois :
| Classe | Profondeur | Caractéristiques des parois |
|---|---|---|
| Classe 1 | 2 à 3 mm | Parois vestibulaire et linguale épaisses |
| Classe 2 | 4 à 5 mm | Parois plus minces |
| Classe 3 | 6 à 7 mm | Parois très amincies |
| Classe 4 | Variable | Parois osseuses fines et irrégulières |
Les Hémi-Septa
Un hémi-septum est la portion du septum interdentaire qui reste après que la partie mésiale ou distale a été détruite par la maladie parodontale. Cette configuration est fréquemment rencontrée lors de destructions asymétriques touchant des dents adjacentes à un stade différent d’atteinte.
Les Lésions de l’Os Marginal
Les Rebords Irréguliers
Ce sont des lésions angulaires ou en forme de U provoquées par la résorption de la corticale alvéolaire vestibulaire ou linguale. Elles s’observent fréquemment en denture mixte lors de phases actives de la maladie, ou en cas d’hygiène bucco-dentaire défaillante prolongée.
Les Exostoses
Les exostoses sont des excroissances d’os de forme et de volume variable, survenant le plus souvent sur la face vestibulaire. Elles sont généralement bénignes et asymptomatiques, mais peuvent gêner l’hygiène dentaire et nécessiter une correction chirurgicale dans certains contextes pré-prothétiques.
Les Contours Bulbeux
Il s’agit d’un épaississement osseux provoqué par une exostose, une adaptation fonctionnelle ou un contrefort osseux. Ces contours modifient le profil osseux et peuvent influencer le plan de traitement chirurgical.
Les Saillies
Ce sont des rebords osseux en plateaux, résultant de la résorption de tables osseuses épaissies. Elles créent des zones de rétention et de turbulence gingivale qui compliquent l’hygiène interdentaire.
Les Défauts Mucco-Gingivaux Associés
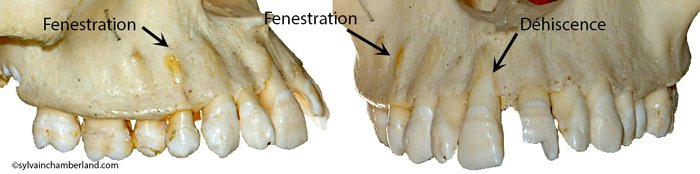
Les Fenestrations
Les fenestrations sont des zones isolées où la racine est mise à nu, recouverte seulement par le périoste et la gencive sus-jacente. Le rebord osseux est intact. Elles sont souvent d’origine anatomique ou liées à un malpositionnement dentaire.
Les Déhiscences
Les déhiscences se différencient des fenestrations par l’absence du rebord marginal osseux. Ce sont des zones sans tissu osseux en forme de V, plus ou moins larges et irrégulières, s’étendant jusqu’à la moitié ou le tiers de la racine. Elles exposent la racine à un risque accru de récession gingivale et de sensibilité dentinaire.
Pour mémoriser efficacement toutes ces formes anatomo-pathologiques, les Annales corrigées de l’internat en odontologie 2022-2024 proposent des QCM contextualisés qui testent ces notions avec les formulations attendues à l’examen.
Diagnostic des Défauts Osseux : Approche Clinique et Radiologique
Le diagnostic des défauts osseux et de leur morphologie est une étape clinique décisive, qui conditionne le pronostic et le plan de traitement. Il repose sur deux piliers complémentaires.
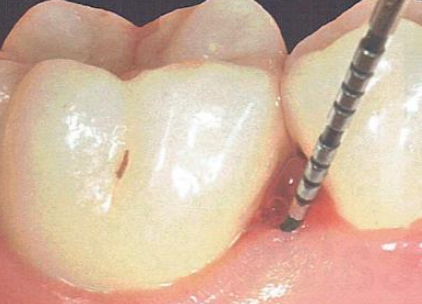
Le Diagnostic Clinique par le Sondage Parodontal
La mise en évidence clinique d’un défaut osseux repose essentiellement sur le sondage parodontal. Cette technique doit être rigoureuse et reproductible :
L’insertion verticale de la sonde parodontale graduée (sonde de Williams ou sonde UNC 15) permet de déterminer la profondeur de la lésion. La sonde est insérée doucement le long de l’axe dentaire jusqu’à rencontrer une résistance osseuse.
L’insertion horizontale dans le sens vestibulo-lingual permet de définir la largeur du défaut et de déterminer si les corticales sont présentes ou détruites. Une sonde passant facilement en vestibulo-lingual signe la destruction des deux corticales — le cratère osseux.
Limite importante du sondage clinique : la sonde détermine la profondeur et la largeur du défaut, mais ne peut en aucun cas définir les limites exactes de la lésion osseuse, ni le nombre précis de parois résiduelles. L’examen complémentaire est donc indispensable.
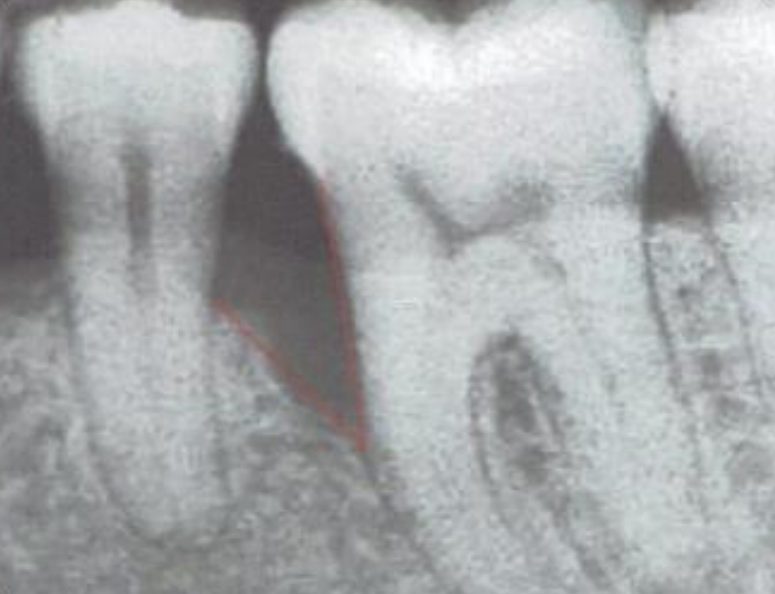
L’Évaluation Radiologique
Le Cliché Rétro-Alvéolaire : L’Examen de Référence
Dans le cas des lésions infra-osseuses, la radiographie permet d’analyser la zone interproximale ainsi que la morphologie radiculaire. Le cliché rétro-alvéolaire (ou rétro-coronaire), réalisé avec un angulateur (technique du parallélisme), est l’examen de référence.
Il assure un strict parallélisme du film radiographique par rapport au grand axe de la dent, minimisant les déformations géométriques et permettant une évaluation fiable de la hauteur osseuse et de la morphologie de la lésion.
Supériorité sur l’Orthopantomogramme
L’orthopantomogramme (OPG ou panoramique dentaire) est nettement moins précis en raison des nombreuses déformations géométriques générées par ce type d’examen. Une étude de référence de Pepelassi et coll. (1997) a clairement établi que le clinicien avait quatre fois plus de chance de détecter des LIO à partir d’une lecture de clichés rétro-alvéolaires qu’à partir d’une lecture d’un orthopantomogramme.
L’OPG garde néanmoins sa place comme examen de bilan global et de première intention, avant de cibler des zones spécifiques avec des clichés rétro-alvéolaires.
La Limite Fondamentale de la Radiologie Conventionnelle
La superposition des structures dentaires et osseuses — conséquence inévitable de la transposition d’éléments tridimensionnels sur une image bidimensionnelle — ne permet pas d’observer la lésion sous tous ses angles. Les parois vestibulaire et linguale sont souvent masquées par les structures axiales.
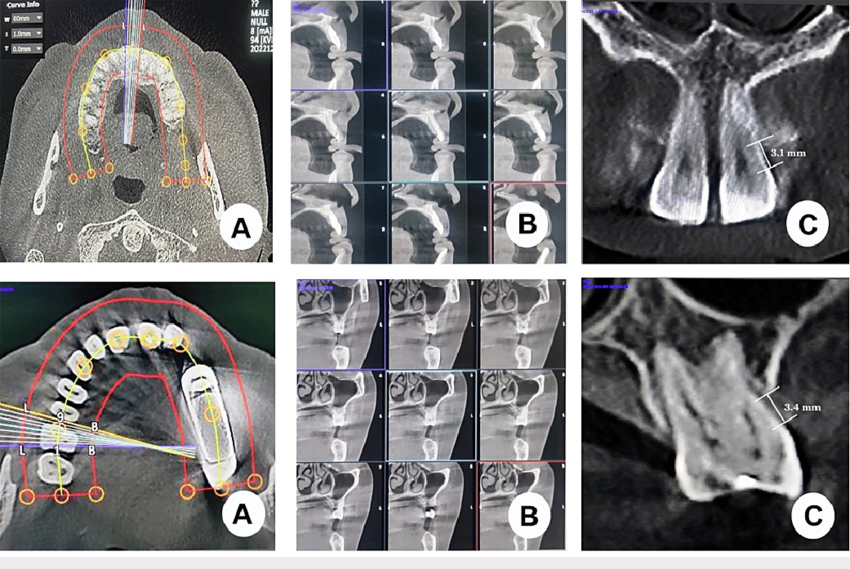
Le Cone Beam (CBCT) : Indication Ciblée
Le Cone Beam Computed Tomography offre une imagerie tridimensionnelle qui permet de visualiser précisément le nombre de parois résiduelles, la profondeur réelle du défaut et les rapports avec les structures adjacentes.
Cependant, son indication en parodontologie doit rester ciblée : il est réservé aux situations cliniques difficiles imposant un diagnostic différentiel — suspicion de lésion endo-parodontale, défect complexe avant chirurgie régénérative, ou implantologie en zone d’alvéolyse sévère — en raison de la dose de rayonnement plus élevée que la radiologie conventionnelle.
Quelle Approche Thérapeutique Selon le Type de Défaut ?
La classification des défauts osseux n’est pas une simple nomenclature académique : elle détermine directement le choix thérapeutique.
| Type de Lésion | Potentiel Régénératif | Approche Thérapeutique Préférentielle |
|---|---|---|
| 3 parois, profond et étroit | Excellent | RTG, biomatériau seul ou combiné |
| 3 parois, large | Bon | RTG, lambeau d’accès |
| 2 parois (cratère) | Modéré à bon | Lambeau d’accès ± régénération |
| 2 parois (non-cratère) | Modéré | Résection ou régénération selon la profondeur |
| 1 paroi | Faible | Résection osseuse (ostéoplastie) |
| Lésion complexe | Variable | Approche combinée selon la composante apicale |
| Horizontal | Non applicable | Débridement, maintien |
| Fenestration / Déhiscence | Limité | Greffes conjonctives si récession associée |
Tableau Comparatif : Lésion à 3 Parois vs 2 Parois vs 1 Paroi — Quelle Solution Thérapeutique vous Convient le Mieux ?
Ce tableau synthétise les principales caractéristiques des types de lésions intra-osseuses pour vous aider à orienter rapidement votre décision clinique.
| Critère | Lésion 3 Parois | Lésion 2 Parois | Lésion 1 Paroi | Cratère Osseux |
|---|---|---|---|---|
| Dents impliquées | 1 dent | 1 à 2 dents | 1 dent | 2 dents |
| Parois résiduelles | 3 | 2 | 1 | 2 (vestib. + ling.) |
| Potentiel cicatriciel | Excellent | Intermédiaire | Faible | Modéré à bon |
| Vascularisation in situ | Optimale | Partielle | Limitée | Partielle |
| Traitement préférentiel | RTG / biomatériau | RTG ± résection | Résection osseuse | Lambeau ± RTG |
| Pronostic dentaire | Favorable | Réservé à favorable | Réservé | Réservé à favorable |
| Détection au sondage | Facile | Possible | Facile | Signe de cratère |
| Détection radiologique | Bonne | Modérée | Bonne | Difficile |
Erreurs Fréquentes à Éviter en Parodontologie Clinique
1. Confondre Profondeur de Poche et Profondeur du Défaut Osseux
Erreur : De nombreux étudiants assimilent la profondeur de poche parodontale mesurée au sondage à la profondeur réelle du défaut osseux.
Pourquoi c’est problématique : La profondeur de poche inclut les tissus mous (gencive enflammée, œdémateuse). Un défaut osseux de 5 mm peut correspondre à une poche de 7 à 8 mm si la gencive est hypertrophiée.
Bonne pratique : Différencier le niveau d’attache clinique (NAC), mesuré depuis la jonction amélo-cémentaire, de la profondeur de sondage, mesurée depuis le rebord gingival. Seul le NAC reflète la perte d’attache réelle.
2. Sous-estimer les Lésions Vestibulaires et Linguales
Erreur : Se fier uniquement au cliché rétro-alvéolaire pour établir un bilan complet de la destruction osseuse, en négligeant les faces vestibulaires et linguales.
Pourquoi c’est problématique : Les radiographies standard ne montrent que les zones interproximales. Les fenestrations, déhiscences et les défauts vestibulaires/linguaux échappent totalement à cet examen.
Bonne pratique : Compléter systématiquement l’examen radiologique par un sondage minutieux circonférentiel des six points de chaque dent (mésio-vestibulaire, vestibulaire, disto-vestibulaire, mésio-lingual, lingual, disto-lingual).
3. Ignorer le Composant Horizontal d’une Lésion Mixte
Erreur : Traiter une lésion mixte (horizontale + verticale) en ne ciblant que la composante verticale.
Pourquoi c’est problématique : La composante horizontale associée peut compromettre le pronostic global de la dent et la stabilité à long terme des résultats thérapeutiques si elle n’est pas prise en compte dans le plan de traitement.
Bonne pratique : Analyser et documenter systématiquement les deux composantes de la lésion (profondeur verticale ET étendue horizontale) avant de planifier l’acte thérapeutique.
4. Réaliser une Chirurgie Régénérative sur un Site Infecté Actif
Erreur : Programmer une chirurgie régénérative (RTG, biomatériau) sans avoir préalablement contrôlé l’infection bactérienne.
Pourquoi c’est problématique : La présence active de biofilm sous-gingival et d’inflammation compromet radicalement la cicatrisation et le succès de la régénération. La contamination bactérienne du biomatériau entraîne un échec thérapeutique.
Bonne pratique : Réaliser systématiquement une phase initiale causale complète (détartrage-surfaçage radiculaire, instruction à l’hygiène) avec réévaluation à 6-8 semaines avant toute décision chirurgicale.
5. Utiliser l’OPG Seul pour Diagnostiquer les LIO
Erreur : Se contenter d’un orthopantomogramme pour diagnostiquer et caractériser les lésions intra-osseuses.
Pourquoi c’est problématique : Comme démontré par Pepelassi et coll. (1997), l’OPG sous-estime considérablement les LIO. Les distorsions géométriques de cet examen masquent fréquemment les lésions de moins de 3 mm de profondeur.
Bonne pratique : Toujours compléter le bilan panoramique par des clichés rétro-alvéolaires centrés sur les zones suspectes. Réserver le CBCT aux cas complexes nécessitant un diagnostic différentiel.
6. Négliger le Facteur Occlusal dans l’Analyse des Défauts
Erreur : Attribuer systématiquement tous les défauts osseux à la seule cause bactérienne, sans évaluer les traumatismes occlusaux.
Pourquoi c’est problématique : Un trauma occlusal primaire ou secondaire peut aggraver la destruction osseuse préexistante, créer des patterns angulaires atypiques et compromettre les résultats thérapeutiques si non traité.
Bonne pratique : Intégrer systématiquement une analyse occlusale dans le bilan parodontal : mobilité dentaire, contacts prématurés, parafonctions (bruxisme), et adapter le plan de traitement en conséquence.
Cas Cliniques Commentés
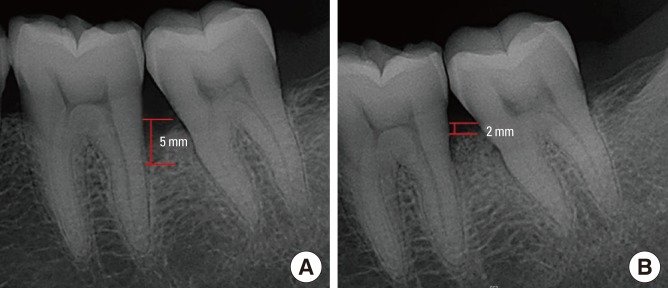
Cas Clinique 1 — Lésion à Trois Parois Chez un Patient de 38 Ans
Présentation du patient : Homme de 38 ans, non-fumeur, en bonne santé générale. Consulte pour des saignements gingivaux spontanés depuis 8 mois. Hygiène bucco-dentaire insuffisante, sans habitude de fil dentaire ou de brossette interdentaire.
Problématique identifiée : Le sondage révèle une poche profonde de 8 mm en mésial de la 36 (première molaire mandibulaire gauche). Le cliché rétro-alvéolaire montre une lésion angulaire en mésial de la 36, avec présence visible de trois parois. La dent est non mobile. Pas d’atteinte de la furcation.
Prise en charge : Phase initiale : détartrage-surfaçage complet + instruction à l’hygiène (utilisation de brossettes interdentaires GUM Expanding Floss pour les espaces larges, fil dentaire pour les espaces étroits). Réévaluation à 8 semaines.
Phase chirurgicale : persistance d’une poche de 6 mm, décision de chirurgie régénérative avec lambeau d’accès et mise en place d’un biomatériau ostéoconducteur dans la lésion à trois parois.
Évolution attendue : Réduction significative de la profondeur de poche (objectif < 4 mm), gain d’attache clinique de 2 à 4 mm à 12 mois post-chirurgie. Les lésions à trois parois présentent les meilleurs résultats régénératifs documentés dans la littérature — taux de succès dépassant 80 % avec RTG.
Point clé illustré : Le nombre de parois résiduelles est le facteur prédictif le plus important du résultat régénératif. Une lésion à trois parois est la configuration la plus favorable.
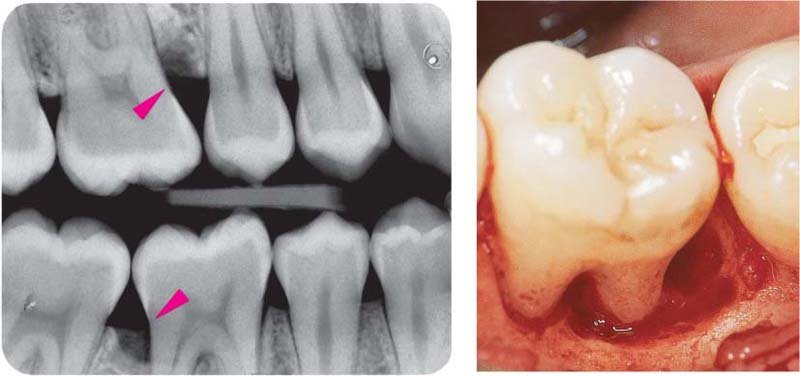
Cas Clinique 2 — Cratère Osseux Interdentaire Chez une Patiente de 52 Ans
Présentation de la patiente : Femme de 52 ans, diabétique de type 2 équilibrée (HbA1c 7,2 %), fumeuse à 10 cigarettes/jour. Adressée par son médecin traitant pour bilan parodontal dans le cadre du suivi de sa pathologie systémique.
Problématique identifiée : Sondage révèle un cratère osseux interdentaire de 5 mm entre 46 et 47 (deux premières et deuxièmes molaires mandibulaires droites). La sonde passant facilement en vestibulo-lingual confirme la destruction des deux corticales (lésion à deux parois — cratère). Mobilité de classe I sur la 46. OPG confirmé par cliché rétro-alvéolaire.
Prise en charge : Évaluation et optimisation de l’équilibre diabétique en coordination avec le médecin traitant (le diabète est un facteur de risque majeur de progression parodontale et un frein à la cicatrisation). Sevrage tabagique conseillé.
Phase initiale intensifiée avec surfaçage radiculaire sous anesthésie locale + bain de bouche au Parodontax bain de bouche en phase de cicatrisation. Réévaluation à 10 semaines.
Si persistance, lambeau d’accès avec résection osseuse (ostéoplastie) pour régulariser le cratère et faciliter l’hygiène du patient à long terme.
Évolution attendue : Résultats moins prévisibles que pour le cas 1, en raison du diabète et du tabagisme (deux facteurs locaux et systémiques défavorables). Réduction de la poche attendue, mais risque accru de récidive si les facteurs de risque ne sont pas contrôlés.
Point clé illustré : Les cratères osseux, très fréquents en clinique, bénéficient d’un traitement différent selon les facteurs de risque associés. Le contexte systémique module toujours le pronostic et la stratégie thérapeutique.
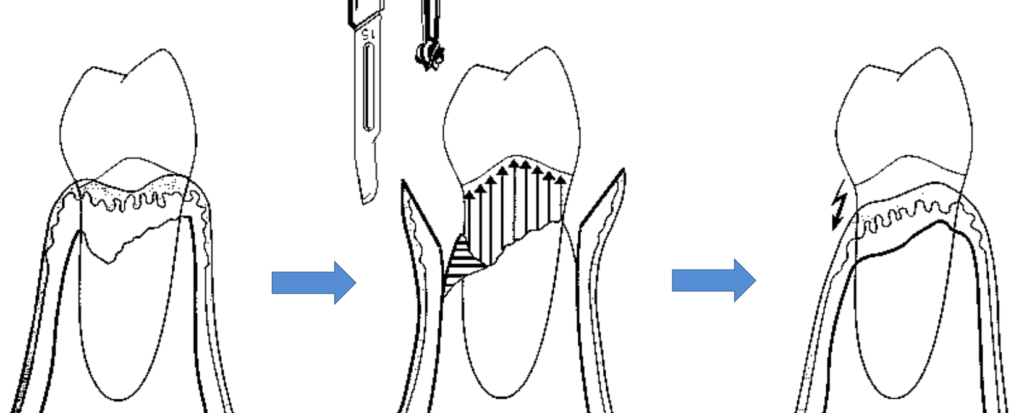
Cas Clinique 3 — Lésion à Une Paroi et Décision d’Extraction chez un Patient de 64 Ans
Présentation du patient : Homme de 64 ans, en retraite, prothèse fixée sur 14-16 ancienne (couronne unitaire sur 15). Consultation pour mobilité et douleur à la mastication sur la 15.
Problématique identifiée : Sondage révèle une poche de 10 mm en distal de la 15, avec saignement au sondage et suppuration. La radiographie montre une lésion angulaire profonde en distal de la 15, ne laissant qu’une seule paroi mésiale résiduelle. La racine est exposée à hauteur de 60 %. Mobilité de classe II.
Prise en charge : Évaluation du ratio couronne/racine après perte osseuse : compromis sévère. La lésion à une paroi, profonde (> 8 mm), associée à une mobilité de classe II et à une suppuration active, place la dent dans la catégorie pronostic sans espoir selon la classification de McGuire et Nunn.
Décision partagée avec le patient : extraction de la 15 et gestion de l’alvéole (préservation alvéolaire) en vue d’une réhabilitation prothétique implantaire. Le kit urgence dentaire peut être utile pour la gestion symptomatique en attendant la chirurgie.
Évolution attendue : Après extraction et cicatrisation osseuse (3 à 6 mois), pose d’un implant en site favorable. Résultat prothétique excellent à long terme.
Point clé illustré : Toutes les lésions intra-osseuses ne sont pas traitables par régénération. Un défaut à une paroi profond et étendu impose parfois de reconsidérer le maintien de la dent au profit d’une solution implantaire plus prédictible.
Foire Aux Questions (FAQ)
Quelle est la différence entre une lésion intra-osseuse et une lésion supra-osseuse ? Dans une lésion supra-osseuse, le fond de la poche parodontale se situe coronairement à la crête osseuse alvéolaire. Dans une lésion intra-osseuse (ou infra-osseuse), le fond de poche se situe apicalement à cette crête. Cette distinction est fondamentale car elle conditionne le traitement : les lésions intra-osseuses sont potentiellement régénérables, les lésions supra-osseuses ne le sont pas.
Combien de parois osseuses résiduelles sont nécessaires pour envisager une chirurgie régénérative avec biomatériau ? En règle générale, une lésion à deux ou trois parois est considérée comme favorable à la régénération tissulaire guidée (RTG). Les lésions à trois parois offrent les meilleurs résultats. Les lésions à une paroi sont généralement traitées par chirurgie résective. Cependant, les lésions complexes présentant un composant apical à trois parois peuvent aussi bénéficier d’une approche régénérative ciblée.
Pourquoi le cliché rétro-alvéolaire est-il préféré à l’OPG pour le diagnostic des lésions intra-osseuses ? Parce que l’orthopantomogramme génère de nombreuses distorsions géométriques dues à la projection d’éléments tridimensionnels sur un plan bidimensionnel. Pepelassi et coll. (1997) ont démontré que la détection des LIO est quatre fois plus efficace sur rétro-alvéolaires que sur OPG. Le cliché rétro-alvéolaire réalisé au parallélisme offre une géométrie plus fidèle de la zone interproximale.
Qu’est-ce qu’une fenestration et en quoi se distingue-t-elle d’une déhiscence ? Une fenestration est une zone isolée où la racine est mise à nu, recouverte uniquement par le périoste et la gencive — mais le rebord osseux marginal est intact. Une déhiscence, en revanche, s’étend jusqu’au rebord marginal osseux qui est absent : il n’existe pas de couronne d’os autour du collet de la dent. Les deux conditions exposent la racine, mais la déhiscence est plus sévère en termes de risque de récession gingivale.
Quand faut-il recourir à un Cone Beam (CBCT) en parodontologie ? Le CBCT n’est pas un examen de routine en parodontologie en raison de la dose de rayonnement plus élevée. Il est indiqué dans des situations cliniques complexes : diagnostic différentiel entre lésion endo-parodontale et lésion purement parodontale, évaluation précise d’un défaut avant chirurgie régénérative complexe, bilan pré-implantaire en zone d’alvéolyse avancée, ou suspicion de résorption radiculaire externe.
Comment le diabète influence-t-il la progression des défauts osseux parodontaux ? Le diabète, surtout mal équilibré, constitue un facteur de risque majeur de la maladie parodontale. Il altère la réponse immunitaire (diminution de la chimiotaxie des neutrophiles), favorise la formation de produits de glycation avancée (AGE) qui rigidifient les parois vasculaires et compromettent la cicatrisation tissulaire. La relation entre diabète et parodontite est bidirectionnelle : un diabète déséquilibré aggrave la parodontite, et une parodontite active peut déséquilibrer le diabète.
Un patient asymptomatique peut-il présenter des défauts osseux parodontaux importants ? Oui, et c’est précisément ce qui fait la dangerosité de la maladie parodontale : elle est souvent indolore jusqu’à un stade avancé. Des lésions intra-osseuses profondes peuvent exister sans douleur spontanée, sans mobilité visible et sans abcès. Le saignement au brossage est souvent le seul signe clinique subjectif. C’est pourquoi le bilan parodontal complet avec sondage et radiographies est indispensable lors de chaque bilan dentaire systématique.
Quelle est la différence entre un cratère osseux et une lésion angulaire classique ? Un cratère osseux est une forme particulière de lésion à deux parois, formant une dépression concave à l’intérieur de la crête interdentaire, bordée par les corticales vestibulaire et linguale — ces deux parois sont préservées, mais l’os crestal central est effacé. Une lésion angulaire classique désigne de façon générique toute lésion intra-osseuse formant un angle entre la paroi osseuse résiduelle et la surface radiculaire, sans présupposer sa configuration.

Conclusion : Vers une Approche Diagnostique Rigoureuse et Raisonnée
La maladie parodontale destructive entraîne des transformations profondes et irréversibles de l’os alvéolaire, compromettant le maintien des dents sur l’arcade. Face à cette réalité clinique, le praticien ne peut se permettre une approche approximative.
Le diagnostic des défauts osseux repose sur trois piliers indissociables :
- Un examen clinique rigoureux incluant un sondage parodontal complet et reproductible
- Une analyse radiologique adaptée — rétro-alvéolaire en première intention, CBCT en cas de diagnostic complexe
- Une synthèse clinico-radiologique permettant de caractériser la lésion (nombre de parois, profondeur, largeur, composante horizontale associée)
Cette démarche diagnostique est le point de départ de toute décision thérapeutique : débridement seul, chirurgie résective ou régénérative. Elle permet également d’établir un pronostic éclairé et de communiquer avec le patient sur les objectifs et les limites du traitement.
Maîtriser les classifications de Goldman et Cohen (1958) et de Papapanou et Tonetti (2000), connaître les formes de destruction osseuse dans leur diversité, et savoir interpréter un cliché radiologique avec esprit critique : voilà les fondements sur lesquels repose la pratique d’une parodontologie clinique de qualité.
Pour aller plus loin dans votre formation et vous préparer efficacement à l’internat, l’ouvrage Endodontie, Prothèse et Parodontologie constitue une ressource de synthèse exceptionnelle, couvrant les trois grandes disciplines de la chirurgie dentaire dans une approche clinique intégrée.
Ressources Recommandées pour Approfondir
Pour les étudiants qui souhaitent aller plus loin dans leur formation en parodontologie et en chirurgie orale, la plateforme ResiDentaire™ propose des QCM interactifs et des cas cliniques corrigés : residentaire.com
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.



Leave a Reply