Anomalies Dentaires d’Origine Non Carieuse et Non Traumatique : Guide Complet pour l’Étudiant en Odontologie
Dernière mise à jour : 2025 — Article destiné aux étudiants en chirurgie dentaire et aux praticiens en formation
Introduction : Pourquoi Maîtriser les Anomalies Dentaires ?
Les tissus durs de l’organe dentaire peuvent être affectés par des pathologies qui n’ont rien à voir avec les caries ou les traumatismes. Pourtant, ces anomalies sont fréquemment rencontrées en clinique et représentent un véritable défi diagnostique et thérapeutique.
Sous le terme générique d’anomalies dentaires, on regroupe plusieurs entités nosologiques distinctes : anomalies de taille, de forme, de volume, d’éruption, de teinte et de structure. Savoir les identifier, les nommer et les prendre en charge correctement est une compétence fondamentale, aussi bien pour réussir l’internat que pour exercer en cabinet.
Ce guide structuré vous accompagne à travers l’ensemble de ces pathologies, avec des repères cliniques concrets, des cas illustratifs et des tableaux synthétiques.
Conseil de préparation : Pour approfondir ces notions dans le cadre de l’internat, les Annales corrigées de l’internat en odontologie 2022-2024 constituent une ressource incontournable.
Définition d’une Anomalie Dentaire
Une anomalie dentaire est une déviation constitutionnelle ou génétique de l’évolution du système dentaire. Elle peut toucher une seule dent ou l’ensemble de la denture, apparaître sur les dents temporaires comme sur les dents permanentes, et résulter d’une cause locale, systémique ou héréditaire.
Il est essentiel de distinguer dès le départ :
- Les anomalies d’origine génétique (héréditaires, souvent bilatérales et symétriques)
- Les anomalies d’origine environnementale (infectieuses, nutritionnelles, médicamenteuses)
- Les anomalies mixtes (interaction gène-environnement)
Étiologies des Anomalies Dentaires
Causes Non Génétiques
Les causes non génétiques regroupent plusieurs grandes catégories :
Infectieuses : certaines infections bactériennes ou virales survenant pendant l’odontogenèse peuvent perturber la formation de l’émail ou de la dentine. La syphilis congénitale en est l’exemple historique le plus documenté (dents d’Hutchinson).
Nutritionnelles : les carences en calcium, phosphore, vitamines A, C et D pendant la période de minéralisation dentaire peuvent entraîner des hypoplasies ou des hypominéralisations. Ces déficits sont particulièrement critiques entre la naissance et les 6-7 premières années de vie, période de minéralisation des dents permanentes.
Agents pharmacologiques : les tétracyclines, administrées pendant la grossesse ou avant l’âge de 8 ans, provoquent des dyschromies intrinsèques caractéristiques. Les fluorures, en excès, sont responsables de la fluorose dentaire.
Facteurs congénitaux : les cardiopathies congénitales cyanogènes, qui engendrent une hypoxie chronique, peuvent perturber l’amélogenèse. La rubéole congénitale est également un facteur étiologique reconnu.
Facteurs néo et périnatals : la prématurité, l’hypoxie néonatale et les troubles métaboliques de la période périnatale (hypocalcémie, hyperbilirubinémie) figurent parmi les étiologies les plus fréquentes des hypoplasies des premières molaires permanentes (MIH).
Facteurs post-congénitaux : l’ictère néonatal par incompatibilité rhésus entraîne une coloration verte caractéristique des dents temporaires. Certains cancérogènes et traitements cytotoxiques peuvent également perturber l’odontogenèse.
Classification des Anomalies Dentaires
Anomalies d’Éruption (Anomalies Chronologiques)
Les anomalies chronologiques concernent les perturbations dans le calendrier d’éruption des dents. On distingue :
- L’éruption précoce : éruption avant les délais normaux, parfois dès la naissance (dents natales ou néonatales)
- Le retard d’éruption : éruption au-delà des délais habituels, pouvant être local (obstacle mécanique) ou général (hypothyroïdie, hypopituitarisme, trisomie 21)
- L’inclusion dentaire : dent qui, ayant terminé son développement radiculaire, n’a pas fait éruption et ne présente plus de potentiel éruptif
Anomalies de Nombre
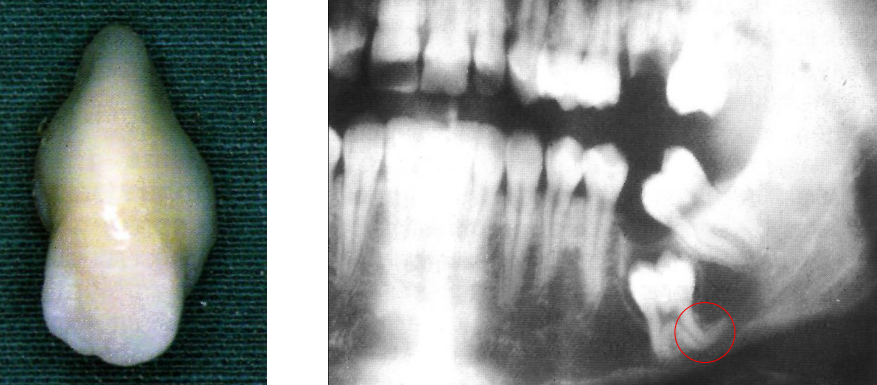
Dents Surnuméraires (Hyperodontie)
Les dents surnuméraires représentent une anomalie relativement fréquente, touchant environ 1 à 3 % de la population pour la denture permanente.
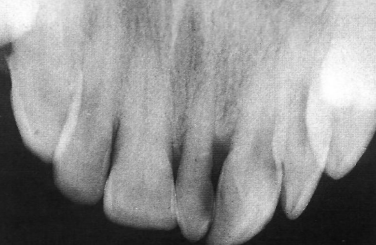
Le Mésiodens est la dent surnuméraire la plus fréquente. Il s’agit d’une dent supernuméraire située entre les incisives centrales maxillaires. Sa morphologie est souvent conique ou tuberculeuse, et il peut provoquer des diastèmes, des rotations ou des inclusions des incisives permanentes. Son dépistage précoce par radiographie panoramique est essentiel.
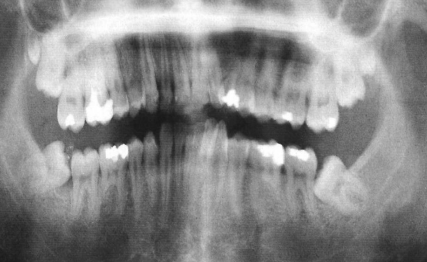
Les quatrièmes molaires maxillaires sont des dents surnuméraires situées en distal des troisièmes molaires. Elles sont généralement petites et dysmorphiques, mais peuvent occasionnellement présenter une morphologie normale.
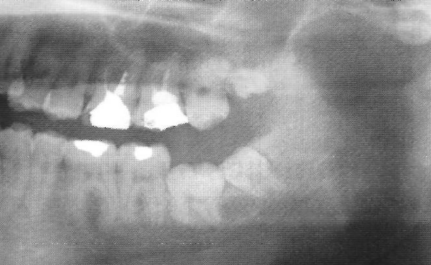
La quatrième molaire mandibulaire présente des caractéristiques similaires : petite, dysmorphique, mais parfois de morphologie normale. Elle est souvent incluse et découverte fortuitement sur un bilan radiologique.
Autres formes d’hyperodontie :
- Paramolaires (entre les molaires)
- Distomolaires (en distal)
- Paramolaires vestibulaires
- Formes associées à des syndromes (dysostose cléido-crânienne, syndrome de Gardner)
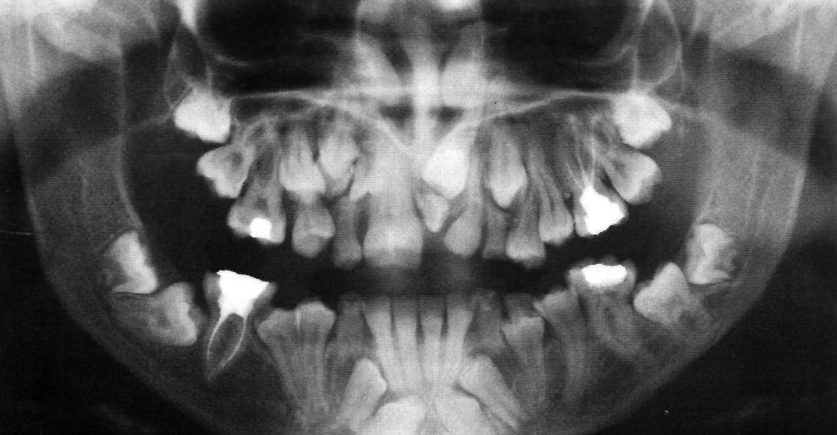
Cas Clinique Illustratif : Chez une patiente de 17 ans, l’examen radiologique révèle de nombreuses anomalies associées : persistance de dents temporaires, présence de dents surnuméraires et inclusions multiples. Ce tableau clinique évocateur doit faire évoquer une cause syndromique et justifie un bilan génétique.
Agénésies Dentaires (Hypodontie)
À l’inverse, l’absence congénitale de dents (agénésie) est encore plus fréquente que l’hyperodontie. On distingue :
- Hypodontie : absence de 1 à 5 dents (hors dents de sagesse)
- Oligodontie : absence de 6 dents ou plus (hors dents de sagesse)
- Anodontie : absence totale de dents (exceptionnelle, souvent liée à une dysplasie ectodermique)
Les dents les plus fréquemment absentes sont, par ordre décroissant : les troisièmes molaires, les prémolaires mandibulaires, les incisives latérales maxillaires et les prémolaires maxillaires.
Anomalies de Forme
Anomalies de Morphologie Coronaire
La Gémination résulte de la fusion partielle de deux bourgeons dentaires, aboutissant à une dent unique à morphologie anormale. Cliniquement, on observe une dent large avec un sillon vertical marqué sur la couronne, parfois confondue avec une fusion. La distinction repose sur le comptage des dents sur l’arcade : en cas de gémination, le nombre de dents reste normal.
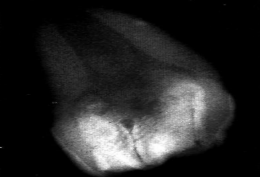
La Fusion correspond à l’union complète de deux dents adjacentes par leurs surfaces d’émail ou de dentine, lors du développement. Elle peut concerner deux dents normales, ou une dent normale et une surnuméraire. En cas de fusion, le nombre de dents sur l’arcade est réduit d’une unité.
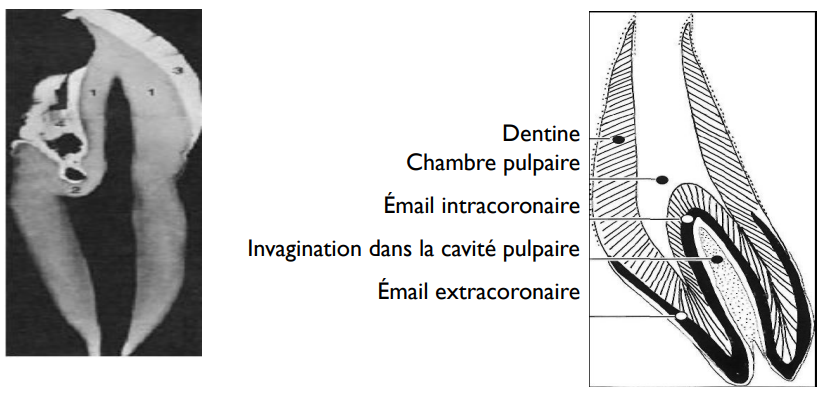
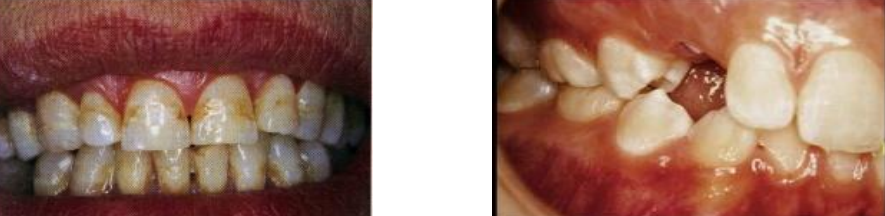
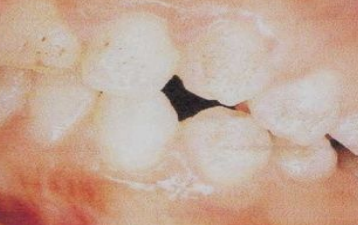
La Dent Invaginée (Dens in Dente) est une anomalie dans laquelle une portion de l’émail et de la dentine s’invagine dans la pulpe lors de l’odontogenèse. Elle réalise un repli de la surface externe vers l’intérieur de la dent. Très fréquente sur les incisives latérales maxillaires permanentes, elle prédispose aux infections pulpaires précoces, même sans carie apparente. Sa prévalence est estimée entre 0,3 et 10 % selon les études.
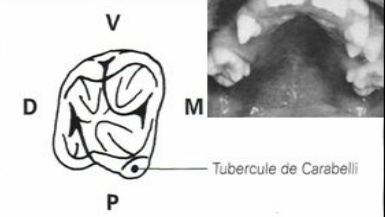
Le Tubercule de Carabelli est une excroissance accessoire sur la face mésio-palatine des premières molaires maxillaires permanentes ou temporaires. Considéré comme une variation anatomique normale, il est présent dans 15 à 90 % des populations selon l’origine ethnique. Il ne nécessite généralement aucun traitement.
Le Tubercule de Bolk est similaire au tubercule de Carabelli, mais moins fréquent et moins bien caractérisé dans la littérature.
Le Taurodontisme est une malformation radiculaire caractérisée par un déplacement apical de la jonction amélo-cémentaire, entraînant une chambre pulpaire particulièrement volumineuse et des racines courtes. Le corps de la dent est allongé aux dépens de la racine, avec une chambre pulpaire prolongée profondément dans les racines avant de se diviser en canaux courts vers les apex. Le taurodontisme peut être isolé ou associé à certains syndromes (syndrome d’Hyper-IgE, syndrome de Klinefelter, trichothiodystrophie). Sa prise en charge endodontique est complexe en raison de l’anatomie canalaire particulière.
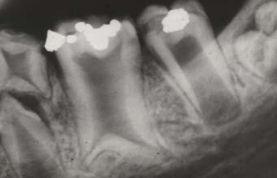
Anomalies Radiculaires
Les anomalies radiculaires sont fréquemment découvertes fortuitement à l’examen radiologique. On distingue :
- Dilacération : angulation ou courbure de la racine, résultant souvent d’un traumatisme survenu pendant la formation radiculaire
- Racine surnuméraire : présence d’une racine accessoire (ex. : molaire mandibulaire à 3 racines)
- Fusion radiculaire : union de racines de dents adjacentes par leur cément
- Racine anormalement volumineuse : comme observé sur certaines incisives centrales maxillaires
- Racines à angle droit : comme dans le cas de la molaire 36, où l’angulation radiculaire peut être à l’origine d’une inclusion de la 48
Ces anomalies radiculaires ont des implications directes sur les traitements endodontiques, parodontaux et chirurgicaux. Pour approfondir la prise en charge chirurgicale, le Guide de chirurgie orale offre une approche rigoureuse et illustrée.
Anomalies de Volume
La Macrodontie désigne des dents anormalement grandes par rapport aux normes populationnelles. Elle peut être :
- Vraie généralisée (très rare, associée à l’hyperpituitarisme)
- Vraie localisée (affectant une ou quelques dents)
- Relative (dents de taille normale mais arcade insuffisante)
La Microdontie désigne des dents anormalement petites. La forme la plus fréquente est la microdontie de l’incisive latérale maxillaire (dite “dent cheville” ou “peg-shaped lateral”), touchant environ 2 % de la population. Elle pose souvent un problème esthétique nécessitant une restauration composite ou une couronne prothétique.
Anomalies de Position
- Ectopie : dent située en dehors de sa position normale sur l’arcade (ex. : canine ectopique en position palatine)
- Inversion dentaire : orientation anormale d’une dent, tête-bêche dans l’os
- Diastème interincisif : espace excessif entre les incisives centrales supérieures, pouvant être physiologique chez l’enfant ou pathologique chez l’adulte
- Dent incluse : dent qui ne peut pas faire éruption en raison d’un obstacle (os, dent adjacente, fibrose gingivale)
- Dent enclavée : dent bloquée dans l’os par une dent adjacente (ex. : dent 48 enclavée derrière la 47)
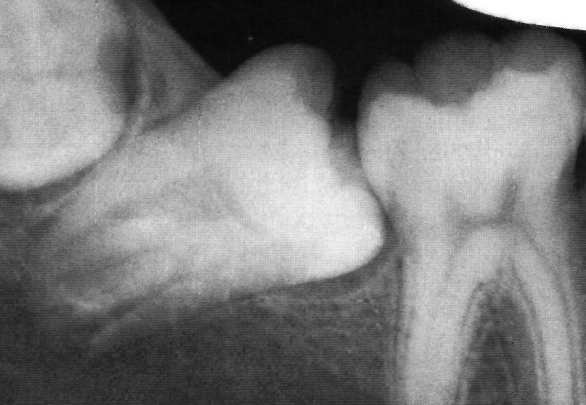
- Rétention des dents : persistance anormale des dents temporaires ou retard d’éruption des dents permanentes
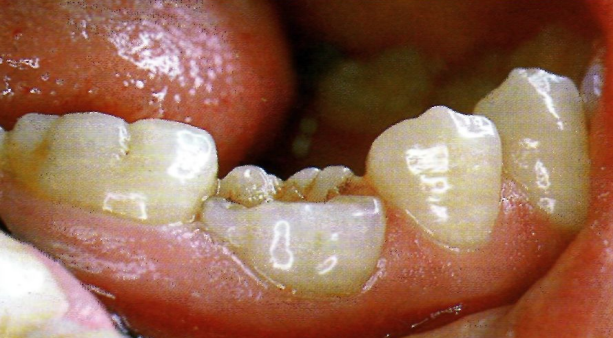
Anomalies de Structure : Classification et Sémiologie
Définitions Essentielles
Les anomalies de structure sont des altérations des tissus constitutifs de la dent, d’origine génétique ou liées à l’environnement local ou systémique. Elles peuvent affecter l’émail, la dentine ou les deux simultanément.
La maîtrise de la terminologie est fondamentale pour l’examen clinique et les dossiers de l’internat :
Hypoplasie : insuffisance quantitative de développement tissulaire. C’est une lésion pré-éruptive, constitutionnelle ou génétique, cicatricielle, fixe et définitive. L’émail est présent mais en quantité réduite, laissant des sillons, cupules ou aplasies.
Dysplasie : perturbation qualitative du développement tissulaire, sans que la quantité de tissu formé ne soit nécessairement affectée.
Dystrophie : lésion post-éruptive résultant de troubles locaux ou généraux, de nature nutritionnelle ou fonctionnelle. Ces lésions sont évolutives mais peuvent se stabiliser. Contrairement aux hypoplasies, elles apparaissent après l’éruption dentaire.
Anomalies de l’Émail
Classification Histologique
Les altérations de l’émail se manifestent sous trois formes principales, avec des fréquences bien documentées :
- Type hypoplasique (60 % des cas) : émail de faible épaisseur, mais de dureté normale. Cliniquement, on observe des dépressions, sillons ou puits sur la surface de l’émail.
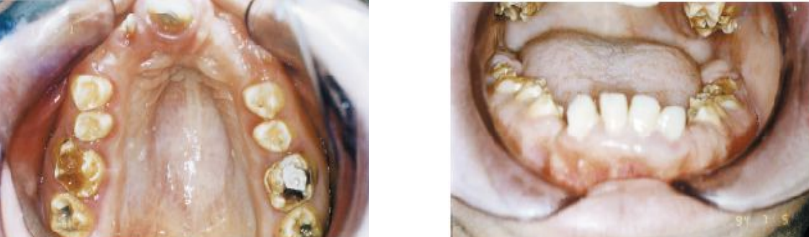
- Type hypo-minéralisé (33 % des cas) : émail de volume normal mais de consistance altérée, mou, poreux, de couleur blanc-crème à brun-jaune. C’est le type caractéristique de la MIH (Molar Incisor Hypomineralisation).
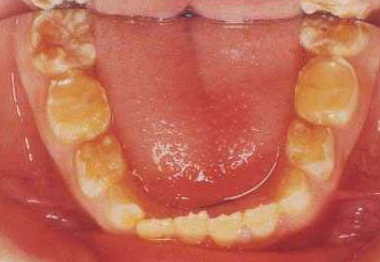
- Type hypo-mature (7 % des cas) : émail d’épaisseur normale mais mou, qui tend à se détacher de la dentine par petits blocs lors des contraintes masticatoires.
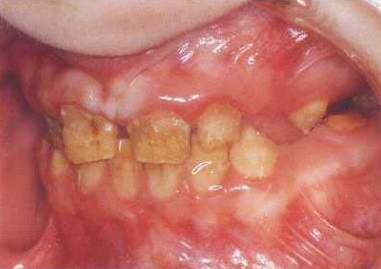
Anomalies Héréditaires de l’Émail : L’Amélogénèse Imparfaite
L’amélogénèse imparfaite (AI) est une affection héréditaire se manifestant par divers défauts de l’émail, sans association nécessaire avec une pathologie générale ou systémique. Elle touche environ 1/700 à 1/14 000 individus selon les populations et les critères diagnostiques utilisés.
On distingue trois formes cliniques principales, qui correspondent aux trois types histologiques décrits ci-dessus :
- Forme hypoplasique : émail d’épaisseur réduite, surface rugueuse ou parsemée de puits. Les dents ont un aspect jaunâtre ou brunâtre. Les contacts interproximaux sont souvent absents.
- Forme hypo-minéralisée : volume d’émail normal, mais consistance molle et porteuse de taches blanc-crème à brun foncé. L’émail s’effrite facilement sous les contraintes masticatoires.
- Forme hypo-mature : émail mou, se détachant par blocs. L’aspect clinique est variable, souvent avec une coloration blanche tachetée ou marbré.
La prise en charge de l’AI est complexe et nécessite une approche multidisciplinaire combinant traitements restaurateurs, prothétiques et orthodontiques selon la sévérité.
Anomalies Acquises de l’Émail
Avant l’Éruption — Hypoplasies
Les hypoplasies acquises sont des lésions de l’émail constituées avant l’éruption dentaire, secondaires à des agressions survenues pendant l’amélogenèse :
- Hypoplasies simples : de forme variable — linéaires (sillon horizontal sur plusieurs dents éruptées à la même période), cupuliformes (dépression arrondie) ou en nappes (aplasie étendue de l’émail)
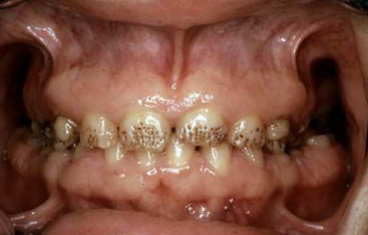
- Hypoplasies complexes :
- Dent d’Hutchinson : incisive maxillaire permanente dont le bord incisif est entaillé en “encoche en tournevis”, pathognomonique de la syphilis congénitale
- Dent de Mozer (Fournier) : première molaire permanente à couronne globuleuse à plusieurs tubercules, également associée à la syphilis congénitale
Après l’Éruption — Dystrophies
La Fluorose dentaire (ou Darmous) résulte d’une absorption excessive de fluor pendant la période de minéralisation des dents, généralement par l’eau de boisson. Les lésions varient selon l’indice de Dean ou de TF (Thylstrup-Fejerskov) :
- Stade léger : taches blanchâtres opaques bilatérales et symétriques
- Stade modéré : taches plus étendues, émail partiellement altéré
- Stade sévère : déformations de la couronne avec des lésions noirâtres simulant des caries, perte de substance étendue
On distingue :
- Fluorose simple : taches blanchâtres discrètes, sans perte de substance
- Fluorose opaque : taches opaques plus étendues sur l’émail
- Fluorose avec porosité : stade avancé avec piqûres et pertes de substance
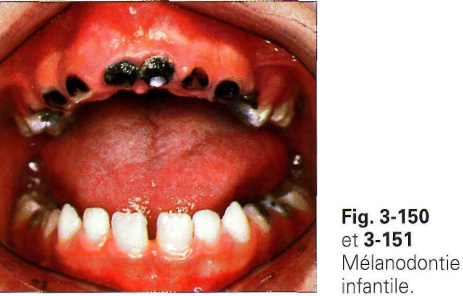
La Mélanodontie infantile de Beltrami est une affection observée exclusivement sur les dents temporaires, caractérisée par des taches brunâtres sur les incisives maxillaires temporaires, évoluant vers une destruction progressive de la couronne et une coloration noire des moignons dentinaires restants. Elle est plus fréquente chez les garçons. Sa pathogénie reste à ce jour inconnue, bien que des facteurs nutritionnels et microbiens soient évoqués.
Les Mylolyses (érosions cunéiformes) sont des lacunes au niveau du collet dentaire, de forme cupulaire ou cunéiforme (en V). Leur étiologie est débattue mais les mécanismes retenus sont l’abrasion (brossage traumatique), l’abfraction (contraintes biomécaniques en flexion) et l’érosion acide. Ces lésions sont souvent associées à une hypersensibilité dentinaire marquée.
En cas d’hypersensibilité dentinaire liée à des mylolyses ou autres lésions cervicales, un dentifrice adapté comme le Sensodyne Sensibilité & Gencives peut constituer une recommandation pertinente pour le patient.
Anomalies de la Dentine
Les anomalies de la dentine résultent d’une atteinte quantitative ou qualitative de la matrice organique dentinaire, d’origine génétique ou non.
Dentinogénèse Imparfaite
C’est la dystrophie dentinaire héréditaire la plus fréquente, transmise sur un mode autosomique dominant. Elle touche environ 1/6 000 à 1/8 000 individus. On distingue 3 types selon la classification de Shields :
- Type I : associé à l’ostéogenèse imparfaite
- Type II : forme isolée, la plus fréquente (synonymes : dentine opalescente héréditaire, dentine de Capdepont)
- Type III : forme dite “Brandywine”, décrite dans une population isolée du Maryland
Signes cliniques :
- Usure coronaire intense et précoce
- Coloration ambrée translucide caractéristique, parfois décrite comme “opalescente” (d’où le terme “dentine opalescente brune”)
- Émail fragile, susceptible de se détacher de la dentine sous-jacente par défaut de la jonction amélo-dentinaire
Signes radiologiques :
- Racines fines et couronnes globuleuses (forme en tulipe)
- Espace pulpaire progressivement oblitéré jusqu’à un volume filiforme, voire totalement absent
- Racines courtes et coniques
La prise en charge vise à préserver la dimension verticale d’occlusion et à restaurer les dents atteintes, souvent par des couronnes pédiatriques préformées en denture temporaire, puis par des couronnes prothétiques en denture permanente.
Dysplasie Dentinaire
- Dysplasie dentinaire coronaire (Type II) : affecte les dents temporaires, avec une couleur ambrée et translucide similaire à la dentinogénèse imparfaite. Les dents permanentes présentent des calcifications pulpaires en “flamme de bougie” à la radiographie, avec une morphologie coronaire normale.
- Dysplasie dentinaire radiculaire (Type I) : les dents semblent sans racines (ou avec des racines très courtes), avec une couronne de couleur et d’aspect normaux cliniquement. À la radiographie, les racines sont absentes ou vestigiales, avec une mobilité dentaire importante et des pertes prématurées.
Anomalies Combinées de l’Émail et de la Dentine
Odontodysplasie Régionale
L’odontodysplasie régionale est une hypoplasie dentinaire rare, non héréditaire, décrite comme un arrêt localisé du développement dentaire affectant plusieurs dents contiguës d’un même quadrant. Elle touche indistinctement les dents temporaires et permanentes.
Synonymes utilisés dans la littérature : dents fantômes (ghost teeth), dents en coquillage, dysplasie odontogénique, malformation dentaire unilatérale.
À la radiographie, les dents affectées présentent un aspect “fantomatique” caractéristique, avec une radio-transparence diffuse et une distinction émail-dentine très peu contrastée. La chambre pulpaire est élargie. L’étiologie reste inconnue (facteurs vasculaires locaux, traumatiques ou infectieux évoqués).
Odontogénèse Imparfaite
Anomalie héréditaire rare affectant simultanément l’émail et la dentine, similaire cliniquement à la dentinogénèse imparfaite, mais avec des altérations supplémentaires de l’émail. Tous les tissus durs de la dent sont compromis.
Dyschromies Dentaires : Intrinsèques vs Extrinsèques
La teinte des dents est l’un des motifs de consultation les plus fréquents. Il est fondamental de distinguer les dyschromies extrinsèques des dyschromies intrinsèques, car leur prise en charge est radicalement différente.
Dyschromies Extrinsèques
Causées par des agents externes, elles affectent uniquement la surface de l’émail et sont en général éliminables par détartrage, polissage ou blanchiment. Les principales colorations observées sont :
- Brune : dépôt de tanin (thé, café, vin rouge)
- Tabagique : dépôt de goudrons et produits de combustion, brun foncé à noir
- Noire : dépôt de bactéries chromogènes (Prevotella melaninogenica), surtout chez l’enfant (strie noire cervicale)
- Métalliques : dépôts de cuivre (vert), de fer (brun), d’étain ou d’autres métaux
- Due aux antiseptiques : coloration brun-noirâtre due à la chlorhexidine (chélation avec les ions métalliques de la salive)
Dyschromies Intrinsèques
Liées au complexe organo-minéral de la dent, elles sont profondément incluses dans l’émail et la dentine et ne peuvent être éliminées par polissage seul. Elles nécessitent des techniques spécifiques.
Fluorose
Classée selon l’indice de Feinman ou l’indice de Dean :
- Fluorose simple : taches opaques blanches bilatérales et symétriques, discrètes
- Fluorose opaque : taches opaques plus étendues, couvrant une plus grande surface coronaire
- Fluorose avec porosité : pertes de substance, piqûres, colorations brun-jaunâtres à noirâtres
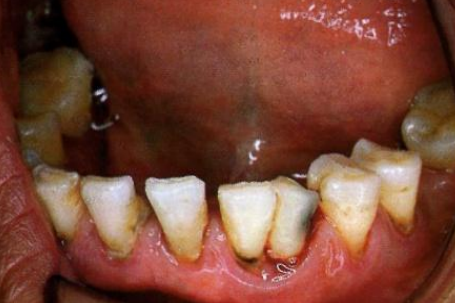
Dyschromies dues aux Tétracyclines
Elles résultent d’une chélation entre l’antibiotique et le calcium des cristaux d’hydroxyapatite pendant la minéralisation. Les molécules de tétracycline sont incorporées dans la structure dentinaire et s’oxydent à la lumière pour donner des colorations progressivement plus sombres. La classification en 4 stades est cliniquement utile :
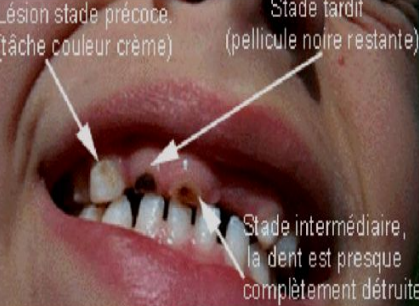
- Stade I (léger) : coloration jaune, brune ou grise, diffuse, sans bandes
- Stade II (modéré) : coloration grise à gris-brun, uniforme, sans bandes marquées
- Stade III (intense) : coloration grise foncée ou bleue, avec des bandes horizontales marquées
- Stade IV (très intense) : coloration gris foncé ou noire diffuse, altérant sévèrement l’esthétique
La prise en charge varie selon le stade : blanchiment externe prolongé (stades I-II), facettes céramiques (stades II-III), couronnes prothétiques (stades III-IV).
Coloration due aux Désordres Hémolytiques
- Ictère néonatal : l’hyperbilirubinémie liée à une incompatibilité rhésus entraîne une coloration jaune-verte des dents temporaires en cours de minéralisation
- Porphyrie érythropoïétique congénitale : dépôt de porphyrines dans les tissus dentaires entraînant une coloration rouge foncée ou brun rougeâtre avec fluorescence rouge caractéristique sous lumière UV (érythrodontie)
La Mélanodontie Infantile de Beltrami
Rappel : taches brunâtres sur les incisives maxillaires temporaires, évoluant vers une destruction progressive de la couronne, puis une coloration noire des moignons dentinaires. Pathogénie inconnue.
Quelle Solution Thérapeutique Choisir ? Tableau Comparatif des Options
Cette synthèse vous aide à orienter rapidement la prise en charge selon le type et la sévérité de l’anomalie.
| Anomalie | Sévérité | 1ère intention | Option complémentaire | Contre-indication relative |
|---|---|---|---|---|
| Hypoplasie légère | Mineure | Micro-abrasion | Composite cosmétique | Blanchiment seul |
| Fluorose simple/opaque | Modérée | Blanchiment externe | Micro-abrasion + composite | Aucune |
| Fluorose avec porosité | Sévère | Facette céramique | Couronne prothétique | Blanchiment seul |
| Dyschromie tétracyclines stade I-II | Légère à modérée | Blanchiment prolongé | Facette résine | Aucune |
| Dyschromie tétracyclines stade III-IV | Sévère | Facette céramique | Couronne céramo-métallique | Blanchiment seul (inefficace) |
| Amélogénèse imparfaite légère | Mineure | Composite direct | Composite indirect | Abstention |
| Amélogénèse imparfaite sévère | Sévère | Couronne prothétique | Traitement multidisciplinaire | Abstention |
| Dentinogénèse imparfaite (temporaire) | Variable | Couronnes pédiatriques | Surveillance rapprochée | Extraction systématique |
| Dentinogénèse imparfaite (permanente) | Variable | Couronnes prothétiques | Traitement orthodontique | Abstention |
| Microdontie (dent cheville) | Localisée | Composite direct | Facette ou couronne | Aucune |
Erreurs Fréquentes à Éviter en Clinique
1. Confondre Gémination et Fusion
L’erreur : Ne pas compter les dents sur l’arcade avant de poser le diagnostic.
Pourquoi c’est problématique : Une gémination laisse le comptage normal (dent surnuméraire ou dent normale divisée), tandis qu’une fusion réduit le nombre de dents d’une unité. Une confusion entraîne une erreur diagnostique avec des conséquences thérapeutiques (planification orthodontique erronée, extraction inappropriée).
La bonne pratique : Toujours réaliser un comptage complet des dents sur l’arcade, complété par une radiographie rétro-alvéolaire ou panoramique, avant de conclure.
2. Confondre Fluorose et Carie Initiale
L’erreur : Prendre les taches blanchâtres de la fluorose pour des lésions carieuses initiales et planifier un traitement restaurateur inutile.
Pourquoi c’est problématique : La fluorose est une lésion pré-éruptive, non évolutive dans sa forme simple. Une intervention restauratrice non justifiée fragilise inutilement la dent.
La bonne pratique : La fluorose est bilatérale, symétrique et distribuée de façon diffuse. La carie initiale est asymétrique, localisée à des sites à risque (sillons, zones interproximales). En cas de doute, l’utilisation de la fluorescence (VistaProof) ou du système Diagnodent peut aider.
3. Négliger la Dent Invaginée Asymptomatique
L’erreur : Ne pas traiter ou surveiller une dent invaginée parce qu’elle est asymptomatique et sans carie apparente.
Pourquoi c’est problématique : L’invagination crée une communication potentielle entre l’environnement buccal et le tissu pulpaire, exposant la dent à des infections pulpaires précoces et souvent insidieuses. Des nécroses pulpaires chez de jeunes patients sans antécédent de carie sont fréquemment liées à ce diagnostic méconnu.
La bonne pratique : Toute dent invaginée doit être identifiée précocement par radiographie et traitée prophylactiquement : scellement de l’invagination si accessible, ou traitement endodontique si la pulpe est compromise.
4. Prescrire des Tétracyclines Chez la Femme Enceinte ou l’Enfant < 8 ans
L’erreur : Oublier la contre-indication des tétracyclines (doxycycline incluse) avant l’âge de 8 ans et pendant la grossesse.
Pourquoi c’est problématique : Les tétracyclines se chélatent avec le calcium osseux et dentinaire pendant la minéralisation, entraînant des dyschromies intrinsèques permanentes et irréversibles.
La bonne pratique : Toujours vérifier l’âge du patient et interroger les antécédents obstétricaux avant toute prescription d’antibiotiques de la famille des cyclines. Utiliser une alternative (amoxicilline, macrolides) chez les sujets à risque.
5. Sous-estimer le Retentissement Psychosocial des Anomalies Esthétiques
L’erreur : Proposer une simple surveillance sans prendre en compte l’impact esthétique sur la qualité de vie, en particulier chez l’adolescent.
Pourquoi c’est problématique : Des anomalies comme l’amélogénèse imparfaite, les dyschromies aux tétracyclines ou la microdontie peuvent générer une détresse psychologique significative, un retrait social et une mauvaise hygiène bucco-dentaire par démotivation.
La bonne pratique : Intégrer une évaluation de l’impact esthétique dans le plan de traitement. Expliquer les options thérapeutiques avec un planning clair et progressif, en impliquant le patient et ses parents dans les décisions.
6. Oublier le Bilan Systémique face à des Anomalies Multiples
L’erreur : Traiter des anomalies dentaires multiples comme des entités isolées sans rechercher une cause systémique ou syndromique.
Pourquoi c’est problématique : Des anomalies multiples et associées (hypoplasies + agénésies + anomalies de forme) peuvent être le signe d’appel d’une pathologie générale (dysplasie ectodermique, syndrome de Down, ostéogenèse imparfaite, syndrome de Gardner).
La bonne pratique : Face à des anomalies dentaires multiples, réaliser un bilan clinique complet (examen général, antécédents familiaux) et ne pas hésiter à orienter vers un médecin généticien ou pédiatre.
Cas Cliniques Commentés
Cas Clinique 1 : Fluorose Sévère chez un Adolescent de 14 Ans
Présentation : Karim, 14 ans, originaire d’une région rurale où l’eau de distribution présente un taux de fluor élevé (> 2 mg/L). Il consulte pour un motif esthétique : ses dents présentent des taches brunes inesthétiques, et il souffre d’hypersensibilité au froid.
Problématique identifiée : À l’examen clinique, on observe des taches opaques blanc-crème à brun-jaune, bilatérales et symétriques, avec des zones de pertes de substance superficielles sur les faces vestibulaires des incisives et premières molaires permanentes. Le diagnostic de fluorose dentaire modérée à sévère est posé, correspondant à un stade 3-4 de l’indice de Dean.
Prise en charge :
- Arrêt de l’exposition au fluor excessif (eau filtrée ou embouteillée)
- Tentative de micro-abrasion sur les zones les plus superficielles des incisives
- Composite direct vestibulaire sur les zones de perte de substance
- Suivi régulier avec contrôle de l’hypersensibilité par application de vernis fluoré à concentration standard
Résultat attendu : Amélioration esthétique significative sur les incisives, stabilisation des lésions, disparition de l’hypersensibilité. Une réévaluation à 18 mois orientera vers des facettes céramiques si l’insatisfaction esthétique persiste.
Point clé pédagogique : La fluorose est une lésion pré-éruptive et non évolutive dans son principe. Le traitement est donc exclusivement symptomatique et esthétique — il ne s’agit pas de traiter une “maladie active”.
Cas Clinique 2 : Dentinogénèse Imparfaite en Denture Mixte
Présentation : Lina, 9 ans, amenée en consultation par ses parents inquiets de la couleur anormale de ses dents et d’une usure rapide. Ses parents signalent que le père présente les mêmes caractéristiques dentaires.
Problématique identifiée : À l’examen clinique, toutes les dents temporaires encore présentes et les premières molaires et incisives permanentes éruptées présentent une teinte ambrée translucide, avec une usure occlusale marquée. Le bilan radiographique révèle des racines fines, des couronnes globuleuses et une oblitération progressive des espaces pulpaires. Le diagnostic de dentinogénèse imparfaite de type II est posé, confirmé par le contexte familial (transmission autosomique dominante).
Prise en charge :
- Pose de couronnes pédiatriques préformées en acier inoxydable sur les molaires temporaires très usées pour préserver la dimension verticale d’occlusion
- Restaurations composites sur les incisives temporaires pour l’esthétique
- Surveillance rapprochée de l’éruption des dents permanentes
- Information des parents sur la nécessité d’un traitement long terme et multidisciplinaire (pédodontie, orthodontie, prothèse)
Résultat attendu : Stabilisation de la DVO, préservation du développement squelettique normal, planning prothétique établi pour la denture permanente définitive à l’âge adulte.
Point clé pédagogique : Dans la dentinogénèse imparfaite, l’objectif prioritaire en denture temporaire est la préservation de la dimension verticale d’occlusion. L’extraction des dents atteintes est contre-productive.
Cas Clinique 3 : Dent Invaginée Non Diagnostiquée — Une Nécrose Pulpaire Inattendue
Présentation : Yasmine, 16 ans, consulte en urgence pour une douleur spontanée et une tuméfaction apicale au niveau de l’incisive latérale maxillaire droite (12). Elle n’a aucun antécédent de traumatisme dentaire ni de carie connue. L’examen endobuccal montre une dent d’aspect clinique normal, sans lésion carieuse visible.
Problématique identifiée : La radiographie rétro-alvéolaire révèle une dent invaginée (dens in dente) avec une invagination profonde atteignant la pulpe, et une lésion périapicale évidente témoignant d’une nécrose pulpaire. La dent n’avait jamais été signalée ni traitée prophylactiquement.
Prise en charge :
- Traitement endodontique de la dent en deux temps (désinfection puis obturation)
- L’anatomie complexe liée à l’invagination complique considérablement la mise en forme canalaire
- Antibiothérapie associée en raison de la tuméfaction
- Réévaluation radiologique à 6 et 12 mois pour contrôler la guérison périapicale
Résultat attendu : Cicatrisation périapicale attendue en 6 à 18 mois si l’étanchéité de l’obturation est obtenue. En cas d’échec, une chirurgie apicale ou une extraction avec remplacement implantaire sera envisagée.
Point clé pédagogique : La dent invaginée est une bombe à retardement silencieuse. Son dépistage systématique sur la radiographie panoramique de l’adolescent, suivi d’un scellement prophylactique de l’invagination, peut éviter des situations cliniques complexes.
Foire Aux Questions (FAQ)
Quelle est la différence entre une hypoplasie et une dystrophie de l’émail ?
L’hypoplasie est une anomalie pré-éruptive, constituée pendant la formation de l’émail, donc fixe et définitive dès l’éruption dentaire. La dystrophie, en revanche, est une lésion post-éruptive qui apparaît après l’éruption et qui peut évoluer dans le temps. En pratique clinique, l’hypoplasie se présente comme une perte de substance de forme régulière (sillon, cupule), tandis que la dystrophie peut se manifester par une érosion progressive, une abrasion ou une érosion cervicale évolutive.
Comment différencier une fluorose d’une hypo-minéralisation des molaires et incisives (MIH) ?
Les deux peuvent présenter des taches blanches ou brunes sur l’émail, ce qui rend le diagnostic différentiel parfois difficile. Plusieurs critères aident : la fluorose est bilatérale, symétrique et touche de nombreuses dents simultanément, alors que la MIH affecte de façon asymétrique au moins une première molaire permanente, souvent avec une délimitation nette entre émail sain et émail atteint. De plus, la MIH est souvent associée à une hypersensibilité douloureuse marquée, et les lésions sont de type hypo-minéralisé avec une tendance aux fractures post-éruptives.
La dentinogénèse imparfaite nécessite-t-elle un traitement des dents de lait, même si elles vont tomber ?
Oui, absolument. Le traitement des dents temporaires atteintes de dentinogénèse imparfaite est fondamental car il vise à préserver la dimension verticale d’occlusion et à maintenir l’espace pour les dents permanentes. Une perte prématurée des dents temporaires par usure excessive entraînerait un effondrement de l’occlusion avec des conséquences sur le développement squelettique. Les couronnes pédiatriques préformées en acier inoxydable sont le traitement de référence en denture temporaire.
Peut-on blanchir des dents atteintes de fluorose ?
Oui, le blanchiment peut être une option efficace pour les fluoroses légères à modérées (stades 1 et 2 de l’indice de Dean), notamment sous forme de blanchiment externe ambulatoire ou en cabinet. Il ne sera en revanche pas suffisant pour les fluoroses sévères avec pertes de substance, qui nécessiteront des restaurations composites, des facettes ou des couronnes. Il est important de noter que le blanchiment ne supprime pas les taches de fluorose mais peut en atténuer le contraste avec l’émail sain environnant.
À quel âge diagnostiquer et traiter un mésiodens ?
Le dépistage précoce du mésiodens est idéalement réalisé entre 5 et 7 ans grâce à une radiographie panoramique systématique. L’extraction est généralement recommandée avant l’éruption des incisives centrales permanentes pour éviter les problèmes d’éruption (diastème, rotation, inclusion). Si les incisives sont déjà en retard d’éruption en raison du mésiodens, une exposition chirurgicale associée à une traction orthodontique peut être nécessaire.
Les anomalies dentaires peuvent-elles être le signe d’une maladie générale ?
Oui, et c’est un point diagnostique crucial. Plusieurs maladies générales peuvent se manifester par des anomalies dentaires : la dysplasie ectodermique (hypodontie sévère + anomalies des ongles et des cheveux), l’ostéogenèse imparfaite (dentinogénèse imparfaite de type I), la trisomie 21 (hypodontie, macrodontie relative, retards d’éruption), le syndrome de Gardner (dents surnuméraires multiples + fibromes osseux), et la dysostose cléido-crânienne (hyperodontie + retards d’éruption majeurs). Des anomalies dentaires multiples et associées doivent toujours conduire à un bilan systémique.
Comment prendre en charge une érosion cunéiforme (mylolyse) douloureuse ?
La prise en charge des mylolyses douloureuses repose sur plusieurs étapes. Il faut d’abord identifier et éliminer les facteurs étiologiques : corriger la technique de brossage (brosse souple, mouvement vertical ou circulaire, pas de pression excessive), traiter les érosions acides (reflux gastro-œsophagien, régime alimentaire acide) et analyser les parafonctions. Dans un second temps, un traitement de la sensibilité peut être mis en place avec des dentifrices anti-sensibles, des applications de vernis fluorés ou de bioglass. Si la perte de substance est importante (> 2 mm de profondeur), une restauration composite directe au collet est indiquée pour sceller les tubulis dentinaires.
Quelle est la prise en charge d’une dent incluse asymptomatique ?
La prise en charge dépend de plusieurs facteurs : le type de dent, le potentiel éruptif résiduel, l’âge du patient et la présence ou non d’une pathologie associée (kyste dentigère, résorption des dents adjacentes). Pour les canines incluses, une traction orthodontique après exposition chirurgicale est la règle chez le jeune patient. Pour les dents de sagesse incluses asymptomatiques, la décision d’extraction préventive vs surveillance est guidée par les risques de complications (caries de la dent adjacente, kyste, trismus). Pour les autres dents incluses chez l’adulte sans potentiel éruptif, une surveillance radiologique régulière est souvent proposée en l’absence de symptômes.
Conclusion : Points Clés à Retenir
Les anomalies dentaires d’origine non carieuse et non traumatique constituent un domaine vaste et passionnant de l’odontologie, situé à la croisée de la génétique, de la pédiatrie, de la médecine interne et de la dentisterie restauratrice.
Le praticien doit retenir quatre principes fondamentaux pour une prise en charge optimale :
Diagnostiquer avec rigueur en s’appuyant sur les signes cliniques, radiologiques et le contexte étiologique (âge d’apparition, caractère uni ou bilatéral, antécédents médicaux et familiaux).
Distinguer les formes génétiques des formes acquises, qui ont des implications pronostiques et thérapeutiques différentes.
Traiter précocement pour préserver les structures dentaires, maintenir la dimension verticale d’occlusion et éviter les complications (nécroses pulpaires, effondrement de l’arcade, répercussions psychosociales).
Rechercher la cause systémique derrière des anomalies multiples ou associées, et orienter vers les spécialistes appropriés si nécessaire.
Les traitements disponibles sont nombreux et s’adaptent à la sévérité de l’anomalie : techniques d’éclaircissement et de micro-abrasion pour les formes légères, restaurations en composite direct ou indirect pour les formes modérées, facettes en céramique ou couronnes prothétiques pour les formes sévères.
Pour aller plus loin dans votre formation et maîtriser ces notions pour l’internat, le Référentiel internat en parodontologie
Le Guide clinique d’odontologie sont des ressources complémentaires de référence.
Pour vous entraîner avec des QCM et des annales en conditions réelles, la plateforme ResiDentaire™ est une ressource dédiée aux étudiants en médecine dentaire.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.



[…] la préparation cavitaire doit s’inscrire dans un concept médical préventif qui consiste à prévenir et surveiller […]
[…] la dent tout en traitant efficacement les caries. Les techniques de restauration adhésive et les matériaux composites offrent des résultats esthétiques et fonctionnels tout en minimisant l’impact sur la dent […]