Le Syndrome D’Apnée Hypopnée Obstructive Du Sommeil (SAHOS) / ODF
Introduction
L’apnée du sommeil chez l’enfant est un trouble respiratoire fréquent, et qui, en l’absence de traitement, peut entraîner des complications médicales sévères. Sa prise en charge multidisciplinaire a été décrite dans la littérature et différentes options thérapeutiques ont été proposées. Il est impératif que les professionnels de santé de l’enfant, tel que les pédiatres, les odontologistes pédiatriques et les orthodontistes, identifient les facteurs de risque et évaluent les symptômes du SAHOS afin d’initier une prise en charge multidisciplinaire précoce. La stratégie thérapeutique définie par les spécialistes concernés dépend largement de l’étiologie et la symptomatologie.
Définition
Le syndrome d’apnées hypopnées obstructives du sommeil (SAOS) est une répétition d’occlusions complètes (apnées) ou incomplètes (hypopnées) du pharynx. Un SAOS correspond à plus de 5 apnées ou 10 apnées + hypopnées par heure de sommeil. Pour établir le diagnostic, on définit une apnée comme une interruption de la respiration de plus de dix secondes.
En France, on considère qu’il y a SAHOS avéré lorsque le dormeur connaît plus de dix pauses respiratoires (apnées) par heure de sommeil (aux États-Unis, le seuil est de cinq apnées par heure). Les diminutions du débit respiratoire (hypopnées) sont identifiées en mesurant la saturation du sang en oxygène pendant le sommeil (au cours d’une nuit passée dans un centre d’étude du sommeil) : pendant une hypopnée, le sang est moins saturé en oxygène.
Rappel Anatomique sur les Amygdales
Les amygdales (les tonsilles) sont les organes lymphatiques de la gorge, en partie visibles au fond de la bouche. Elles jouent un rôle essentiel dans la défense immunitaire car elles sont situées, au niveau du pharynx, à l’entrée des voies respiratoires.
Le pharynx comporte plusieurs paires de tonsilles :
- Les tonsilles palatines : les plus volumineuses, situées dans l’oropharynx de part et d’autre de la luette. Elles sont généralement visibles à l’ouverture de la bouche.
- Les tonsilles linguales : situées de part et d’autre de la langue, en bas.
- Les tonsilles pharyngiennes (ou végétations adénoïdes) : dans le nasopharynx.
- Les tonsilles vélopalatines : sur la face postérieure du voile du palais.
- Les tonsilles tubaires : à proximité de l’ouverture de chaque trompe d’Eustache.
L’ensemble des tonsilles constitue l’anneau (ou cercle) de Waldeyer.
Épidémiologie
La prévalence du SAHOS a été estimée entre 1,2 et 5,7 %. Les enfants de tout âge peuvent être affectés, mais il existe un pic de fréquence entre 2 et 8 ans correspondant à un accroissement de volume amygdalien et adénoïdien. L’incidence, avant la puberté, est comparable entre les deux sexes. La prévalence augmente avec une hypertrophie des amygdales et végétations, une augmentation de l’index de masse corporelle, des anomalies cranio-faciales.
Étiologies du SAHOS de l’Enfant
Le SAHOS peut résulter d’une réduction anatomique ou fonctionnelle des Voies Aériennes Supérieures (VAS), perturbant la ventilation et le sommeil. Le collapsus peut résulter d’une réduction du contenant pharyngé par :
- Anomalies des bases osseuses
- Diminution du tonus dilatateur du pharynx
- Réduction de la lumière aérienne par le contenu pharyngé
- Formations lymphoïdes hypertrophiées
- Langue, voile, tumeurs
- Épaississement des muqueuses et troubles de la ventilation nasale
Diagnostic
Le diagnostic est évoqué sur quatre séries de symptômes :
Symptômes Respiratoires, Essentiellement Nocturnes
- Ronflement
- Sommeil agité
- Respiration laborieuse et buccale
- Arrêts respiratoires décrits par les parents
- Survenue de parasomnies (cauchemars) et d’énurésie
La fréquence du ronflement durant le sommeil est estimée entre 8 et 27 % chez l’enfant ; parmi ces enfants, 2 % présentent un SAHOS. D’autres signes nocturnes tels qu’une position corporelle anormale (hyperextension du cou, coussins sous la tête), un bruxisme, une hypersudation peuvent être associés.
Conséquences Diurnes
- Somnolence : difficultés du réveil matinal, apparition ou allongement d’un temps de sommeil diurne
- Comportement et cognition : troubles de l’attention et de l’apprentissage avec un retard de langage ont été mis en évidence chez les enfants et les adolescents avec un SAHOS
- Humeur : trouble de l’humeur, agressivité, irritabilité avec parfois une activité physique incessante
- Signes en rapport avec la cause : respiration buccale diurne, obstruction nasale chronique, infections respiratoires hautes fréquentes, problèmes auditifs, difficultés alimentaires, retard staturo-pondéral
Conséquences Graves pour la Santé
- Troubles métaboliques : obésité, perte de sensibilité à l’insuline, dyslipidémie, syndrome métabolique
- Troubles cardiaques : hypertension artérielle, dysfonction endothéliale, anomalies ventriculaires de taille/fonction, élévation de la pression artérielle pulmonaire
Tableau des Symptômes
| Symptômes Nocturnes | Symptômes Diurnes | |
|---|---|---|
| Critères Majeurs | – Ronflement fréquent plus de 3 nuits par semaine, sonore (audible au travers d’une porte fermée) ; durée (≥ 3 mois) – Épisodes d’arrêt respiratoire avec reprise inspiratoire bruyante, épisodes d’apnée observés (enregistrement vidéo par smartphone) | – Troubles de l’attention et du comportement, irritabilité, hyperactivité – Troubles de la courbe de croissance staturo-pondérale |
| Critères Mineurs | – Énurésie nocturne – Sueurs nocturnes – Cauchemars – Endormissement en position assise ou hyper-extension cervicale – Respiration bruyante, buccale – Endormissement facile – Réveils nocturnes brefs | – Céphalées au réveil – Réveil difficile, avec bouche sèche et mal de gorge – Somnolence diurne excessive – Problèmes d’apprentissage et de mémoire – Respiration buccale, obstruction nasale – Durée de sieste longue |
Signes Cliniques Évocateurs du SAHOS
L’enregistrement polysomnographique permet d’identifier formellement le SAHOS en précisant son intensité, la fréquence des événements respiratoires, comme la diminution (hypopnée) ou l’arrêt (apnée) du débit respiratoire contrastant avec la persistance des efforts respiratoires (obstruction), également l’altération des échanges gazeux (hypoxémie), ainsi que leur retentissement sur la structure du sommeil. Cet enregistrement tient compte des spécificités de l’enfant (taille, âge).
La sévérité du SAHOS est déterminée par l’Index d’Apnée Hypopnée Obstructive (IAHO/h). Le SAHOS est défini comme :
- Léger : IAHO compris entre 1,5 et 5/h
- Modéré : entre 5 et 10/h
- Sévère : au-delà de 10/h
La polysomnographie (PSG) est indispensable pour initier et évaluer les différents traitements du SAHOS.
Traitements
La prise en charge du SAHOS est fonction de l’âge et de la sévérité du SAHOS :
- Si l’enfant a peu de signes cliniques et un IAOH de moins de 1/h, un suivi clinique avec abstention thérapeutique s’impose, toute intervention y compris l’adénoamygdalectomie (AA) comprenant un risque péri et postopératoire non négligeable.
- Avec un IAOH compris entre 1 et 5/h, des traitements médicamenteux (corticoïdes locaux) ou des mesures hygiéno-diététiques (perte de poids) peuvent être préconisés.
- Avec un IAOH supérieur à 5/h, une prise en charge active est recommandée : adénoamygdalectomie (AA), Pression Positive Continue (PPC) ou Ventilation Non Invasive (VNI), orthodontie.
La prise en charge thérapeutique nécessite une collaboration entre différentes disciplines : médecine du sommeil, ORL, pneumo-allergologie, orthodontie, kinésithérapie voire orthophonie.
La première ligne de traitement du SAHOS pédiatrique est la prise en charge par l’ORL de l’hypertrophie des organes lymphoïdes pharyngés (chirurgicaux ou médicamenteux). Des traitements orthodontiques tels que l’Expansion Maxillaire Rapide (EMR) ou l’Orthèse d’Avancée Mandibulaire (OAM) sont indiqués pour certaines anomalies craniofaciales, et une rééducation fonctionnelle complémentaire peut être recommandée.
Dans les cas de malformations cranio-faciales isolées ou s’intégrant dans des syndromes malformatifs et/ou génétiques, au-delà d’une prise en charge classique basée sur des mesures hygiéno-diététiques, sur la PPC et l’adénoamygdalectomie, une prise en charge spécifique est nécessaire et des gestes chirurgicaux peuvent être proposés en fonction du site d’obstruction (uvulopalatopharyngoplastie, trachéotomie, supraglossoplastie, révision d’une chirurgie pharyngée antérieure, ostéogénèse par distraction).
Schéma : Stratégie Thérapeutique du SAHOS de l’Enfant
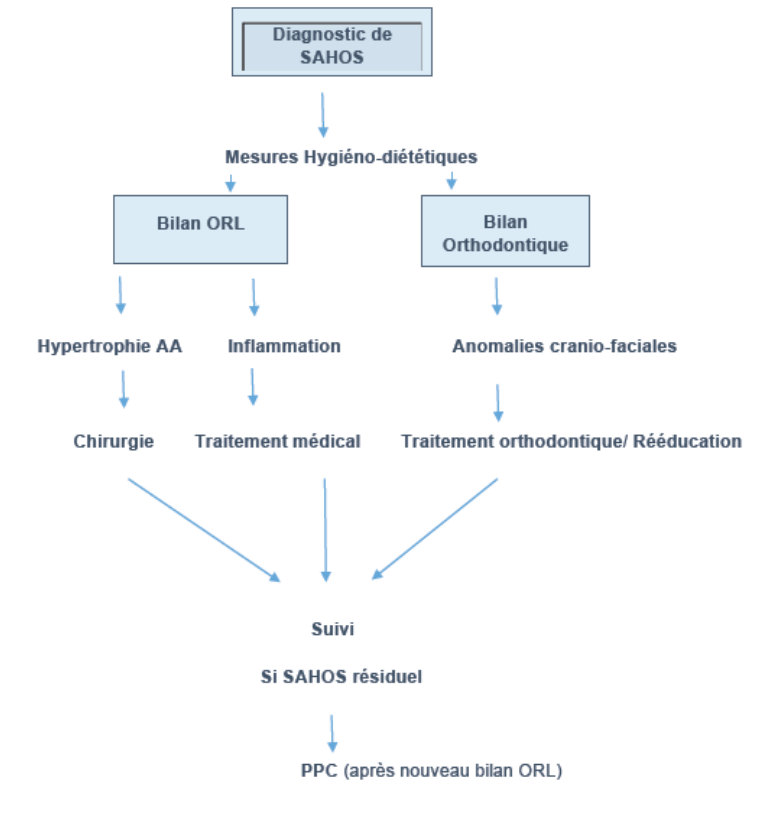
- Mesures hygiéno-diététiques
- Chirurgie
- Traitement médical
- Traitement orthodontique/Rééducation
- Suivi
- Si SAHOS résiduel : PPC (après nouveau bilan ORL)
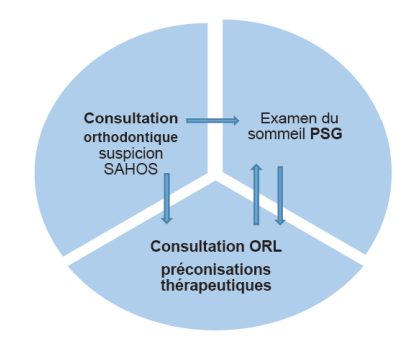
Le Rôle de l’Orthodontiste dans le Dépistage et la Prise en Charge du SAHOS
L’Apport de la Consultation Orthodontique dans le Dépistage du SAHOS de l’Enfant
L’orthodontiste contribue au dépistage du SAHOS de l’enfant. Des signes de SAHOS recueillis en interrogeant parents et enfants, des caractéristiques cliniques observées lors de l’examen physique :
L’Apport de l’Examen Clinique
- Surpoids voire obésité
- Hypertrophie adéno-amygdalienne
- Respiration bouche ouverte
- Anomalies maxillo-faciales telles qu’un hypo-développement maxillaire (s’accompagnant d’une étroitesse des fosses nasales, d’un palais ogival et d’une position basse de la langue), une rétrusion, une hyperdivergence et/ou une insuffisance de développement mandibulaire
- Signes faciaux : visage allongé, menton en retrait
- Malocclusions associées au SAHOS : rétromandibulie, endognathie maxillaire, malocclusion de type classe II, occlusion inversée, infraclusion antérieure, encombrement maxillaire sévère
- Frein lingual anormalement court pouvant interférer sur la croissance oro-faciale, réduisant la largeur des VAS et augmentant le risque de collapsus
L’Apport de l’Examen Radiologique et de l’Analyse Céphalométrique
Des études ont mis en évidence une association significative entre une dysharmonie craniofaciale et un SAHOS chez le jeune de 0 à 18 ans, objectivée sur une téléradiographie de profil par :
- Une augmentation significative de l’angle ANB
- Une réduction de la largeur sagittale des voies aériennes supérieures corrélée avec une réduction des distances PNS-AD1 et PNS-AD2 (distance épine nasale postérieure et masse adénoïde)
- Une tendance vers une hyperdivergence de l’angle plan mandibulaire, base du crâne
- Une réduction significative des largeurs dentoalvéolaires transversales des arcades maxillaire et mandibulaire (réduction largeurs, inter-canines, inter lèvres prémolaires, inter lères molaires)
- Une rétrusion du menton, un plan mandibulaire fermé, une direction de croissance verticale et une tendance vers une malocclusion de classe II
Afin d’orienter le patient pour le diagnostic, le recours à des questionnaires de dépistage est recommandé pour interroger les parents et/ou les enfants et rechercher plus précisément les signes et symptômes évocateurs de SAHOS.
La Conduite à Tenir de l’Orthodontiste devant un Risque de SAHOS
- Lorsque l’orthodontiste identifie un risque de SAHOS, il est recommandé qu’il réfère son patient à d’autres spécialistes pour compléter l’évaluation.
- L’enfant doit être orienté vers un ORL pour un examen approfondi des voies aériennes supérieures et la prise en charge éventuelle d’une hypertrophie des tissus lymphoïdes, facteur d’obstruction des voies aériennes ou d’une anomalie anatomique augmentant la résistance nasale.
- La présence de signes cliniques et l’apport des questionnaires ne permettant pas de poser avec certitude le diagnostic de SAHOS, il est recommandé de référer le patient à un spécialiste du sommeil pour réaliser un examen du sommeil (polysomnographie voire polygraphie ventilatoire), examen indispensable pour confirmer le diagnostic et la sévérité du SAHOS.
La morphologie cranio-faciale joue un rôle dans la physiopathologie du SAHOS pédiatrique. Deux traitements orthodontiques, l’EMR et l’OAM, visant à obtenir une expansion orthopédique de certains os de la face, sont des modalités thérapeutiques intégrant à part entière la stratégie de prise en charge du SAHOS.
Expansion Maxillaire Rapide (EMR) (Quad Hélix/Disjoncteur)
Disjonction orthopédique de la suture maxillaire (encore fibreuse chez l’enfant). Les données de l’imagerie ont permis de visualiser les changements survenus au niveau des dimensions des voies aériennes supérieures par :
- Un élargissement de la base de la cavité nasale après l’ouverture de la suture palatine chez le jeune enfant avant la puberté
- Amélioration de la fonction respiratoire
- Réduction de la résistance des voies aériennes nasales
- Réduction et normalisation de l’IAH
- Amélioration de la qualité de vie : troubles du sommeil, problèmes d’élocution et de déglutition, limitations d’activités, détresse émotionnelle
Appareil d’Avancée Mandibulaire Orthopédique Myofonctionnel (OAM)
Les OAM sont utilisées en pratique orthodontique courante pour corriger les décalages sagittaux de classe II chez l’enfant avec rétromandibulie. Ils modifient les forces neuromusculaires sur le squelette cranio-facial et la dentition, favorisant des changements dentoalvéolaires et une croissance squelettique. Les OAM peuvent :
- Élargir significativement les dimensions des voies aériennes supérieures, spécialement la région oropharyngée (comparée à la région nasopharyngée et hypopharyngée)
- Améliorer les paramètres polysomnographiques (IAH)
Traitement Complémentaire : Rééducation Orofaciale
Les traitements, chirurgical par AA, médical (pour réduire la taille des tissus lymphoïdes) et orthodontique avec l’EMR, corrigent la structure oro-pharyngée mais n’ont pas d’effets sur la fonction ou les désordres neuromusculaires. Ainsi, la respiration buccale, une hypotonie labiale, une déglutition atypique, sont fréquemment associées avec un SAHOS pédiatrique ; en l’absence de correction, elles peuvent provoquer un SAHOS résiduel malgré les traitements de première intention.
Suivi de l’Efficacité du Traitement
Durant le traitement orthodontique par expansion maxillaire rapide ou par un appareil d’avancée mandibulaire orthopédique myofonctionnel, un suivi basé sur l’examen clinique et l’interrogatoire est nécessaire afin de réévaluer les signes et symptômes de SAHOS et l’efficacité du traitement. Il est également recommandé d’évaluer les effets indésirables dentaires et squelettiques pouvant survenir au cours du traitement orthodontique.
Conclusion
Afin d’optimiser la prise en charge du SAHOS de l’enfant, une collaboration entre différentes disciplines : médecine du sommeil, ORL, pneumologie, allergologie, orthodontie, chirurgie maxillofaciale, kinésithérapie voire orthophonie est recommandée. Le traitement orthodontique peut être considéré comme un traitement complémentaire d’un traitement de première intention (ORL, chirurgie, PPC) à l’exception du cas de SAHOS léger à modéré, sans comorbidité associée, en l’absence d’obstacle rhino et/ou oropharyngé ou en cas de refus ou de contre-indication à la chirurgie ORL. L’EMR ou OAM sont recommandées en première intention.
Bibliographie
- Franco P. Diagnostic du SAHOS chez l’enfant (2-18 ans) : place de la polysomnographie et de la polygraphie ventilatoire 2017 ; Archives de pédiatrie S16-S27
- Guilleminault C, Mondain M, Marianowski. Syndrome d’apnées – hypopnées du sommeil de l’enfant. Chapitre 4 : TROS de l’enfant : définitions, pathophysiologie, examen clinique. 2016 SFORL
- Del Rosso L. Epidemiology and diagnosis of pediatric Obstructive sleep apnea. Curr Probl Pediatr Adolsc Health Care. Janvier 2016
- Fauroux B, Amaddeo A. Cas particulier des troubles respiratoires du sommeil des patients syndromiques Rev Orthop Dento Faciale 2015 ; 49 :127-32
- Rosen CL et al. Prevalence and risk factors for sleep disordered breathing in 8-to 11-year-old children: association with race and prematurity. J Pediatr 2003; 142:383-9
- Andersen IG et al. Obstructive sleep apnea in obese children and adolescents. Treatment methods and outcome of treatment. A systematic review. International Journal of Pediatric Otorhinolaryngology. 87 (2016) 190-197
- Boehm-Hurez C. Comment reconnaître les typologies squelettiques cranio-faciales et dentaires : signes d’alerte chez l’enfant ronfleur et facteurs de risque de SAHOS. Rev Orthop Dent Faciale 2015 ; 49 :137-47
- Aubertin et al. Diagnostic clinique du SAHOS chez l’enfant. Archives de pédiatrie 2017 ; 24S : S7-S15
- Guilleminault C, Quo S, Huynh NT, Li K. Orthodontic expansion treatment and adenotonsillectomy in the treatment of obstructive sleep apnea in prepubertal children. Sleep ;31(7):953-957, in Sleep 2009;32(1):6
Le Syndrome D’Apnée Hypopnée Obstructive Du Sommeil (SAHOS) / ODF
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.
Le Syndrome D’Apnée Hypopnée Obstructive Du Sommeil (SAHOS) / ODF

Dr J Dupont, chirurgien-dentiste spécialisé en implantologie, titulaire d’un DU de l’Université de Paris, offre des soins implantaires personnalisés avec expertise et technologies modernes.