Le Cément Dentaire : Anatomie, Histologie et Rôle en Parodontologie
Résumé rapide : Le cément est un tissu conjonctif minéralisé essentiel à l’ancrage dentaire, à la protection radiculaire et à la réparation parodontale. Sa compréhension est fondamentale pour les ECNi et la pratique clinique.
Introduction : Pourquoi le Cément est-il Indispensable ?
Le cément est souvent présenté comme le “parent pauvre” des tissus dentaires, éclipsé par l’émail ou la dentine. Pourtant, il joue un rôle pivot dans la stabilité de la dent, la santé parodontale et la réponse aux thérapeutiques. Comprendre sa structure, sa formation et sa physiologie, c’est comprendre les bases de tout traitement parodontal.
Dans ce guide, vous trouverez l’ensemble des données anatomiques, histologiques et physiologiques du cément, enrichies de cas cliniques commentés, d’erreurs fréquentes à éviter et d’une FAQ orientée ECNi.
Définition et Situation Anatomique
Le cément est un tissu conjonctif minéralisé qui recouvre la surface externe de la racine dentaire. Sur sa face externe, il permet l’insertion des fibres du ligament parodontal (ou desmodonte).
L’ensemble constitué par l’os alvéolaire, le ligament parodontal et le cément forme le parodonte profond, qui assure l’insertion fonctionnelle des dents dans les alvéoles osseux. C’est cet ensemble qui est directement impliqué dans la mobilité dentaire, les parodontites et les traitements implantaires.
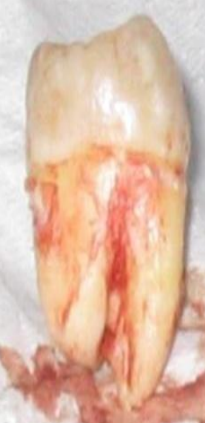
Anatomie du Cément
Recouvrement de la Racine
Le cément recouvre la totalité de la racine dentaire, de la jonction amélo-cémentaire jusqu’à l’apex.
Épaisseur
L’épaisseur du cément est variable selon la localisation sur la racine :
- Maximale à l’apex : 150 à 200 µm
- Minimale au collet : 20 à 50 µm
Ces valeurs peuvent tripler avec le vieillissement, phénomène lié à l’apposition continue tout au long de la vie. C’est un point important à retenir pour les QCM : le cément est un tissu en croissance permanente.
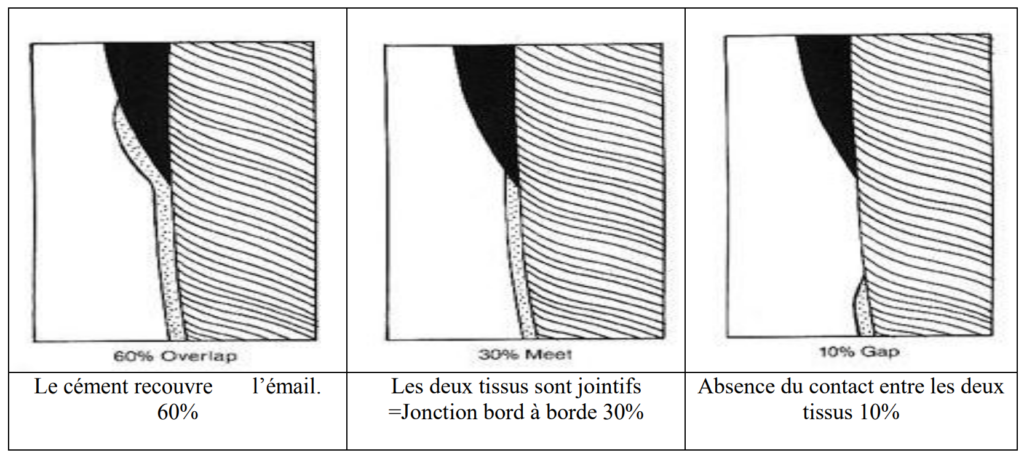
Rapports Émail/Cément au Niveau de la JEC
La jonction amélo-cémentaire (JAC) est une zone anatomique clé. Trois configurations existent :
- 65 % des cas : le cément est en contact bout à bout avec l’émail
- 30 % des cas : le cément recouvre l’émail
- 5 % des cas : le cément et l’émail ne se rejoignent pas, laissant la dentine exposée → risque d’hypersensibilité dentinaire et de colonisation bactérienne
Ce dernier cas est cliniquement significatif : en cas de récession gingivale, la dentine dénudée devient immédiatement hypersensible et vulnérable à la carie radiculaire.
Rapports Dentine/Cément
La jonction dentine-cément est floue, en raison de la structure particulière dite de Hopewell-Smith, où les fibres collagéniques des deux tissus se mêlent progressivement. Il n’existe pas de ligne de démarcation nette comme à la jonction amélo-dentinaire.
Propriétés Physiques
| Propriété | Caractéristiques |
|---|---|
| Couleur | Jaune clair |
| Dureté | Inférieure à la dentine et à l’émail |
| Perméabilité | Élevée chez le jeune (système lacuno-canaliculaire), diminue avec l’âge |
| Vascularisation | Absente — nutrition par diffusion uniquement |
| Innervation | Absente |
Formation du Cément (Histogenèse)
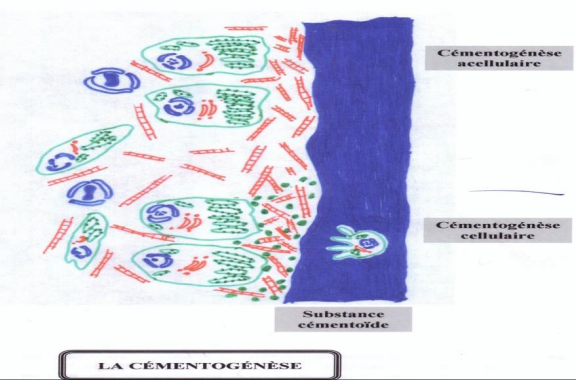
Différenciation des Cémentoblastes
La cémentogenèse débute après la disparition de la gaine épithéliale de Hertwig. Les cellules de la couche interne du sac folliculaire (l’investing layer), en contact direct avec la dentine radiculaire, se différencient en cémentoblastes sous l’effet inducteur de la dentine radiculaire.
Les pré-cémentoblastes (ex-fibroblastes) subissent une transformation remarquable : ils augmentent de taille, se polarisent, s’orientent à 45° par rapport à l’axe de la racine, et acquièrent un important équipement sécrétoire.
Formation du Cément Primaire (Pré-éruptif)
Étape 1 — Dépôt de la matrice organique (tissu cémentoïde)
Les cémentoblastes sécrètent une matrice organique sur la couche de Hopewell-Smith. Cette matrice comprend :
- une substance fondamentale
- de la sialoprotéine osseuse
- de l’ostéopontine
- un treillis de fibres de collagène intrinsèques (sécrétées par les cémentoblastes, orientées parallèlement à la surface radiculaire)
- des fibres de collagène extrinsèques d’origine fibroblastique (orientées obliquement ou perpendiculairement à la surface radiculaire)
Étape 2 — Minéralisation
La minéralisation s’effectue progressivement par dépôt de cristaux d’hydroxyapatite. Le site d’insertion minéralisé des fibres ligamentaires donne à la surface cémentaire un aspect pommelé caractéristique.
Le cément acellulaire joue un rôle capital dans l’ancrage de la dent dans son alvéole osseuse.
À retenir : le cément a une double origine cellulaire — cémentoblastes (sac folliculaire) et fibroblastes ligamentaires.
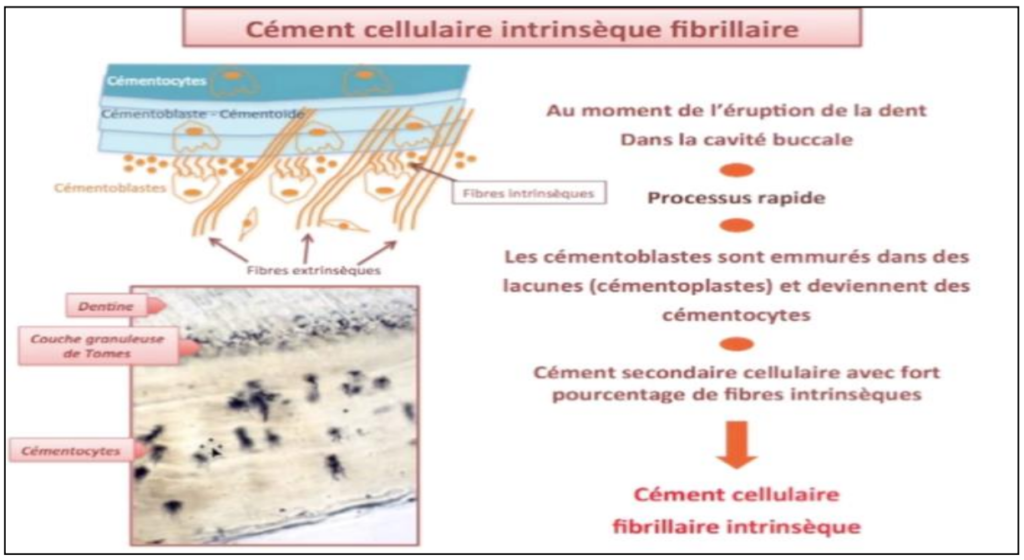
Formation du Cément Secondaire (Post-éruptif)
Lors de l’éruption dentaire, les cémentoblastes continuent leur activité de manière plus rapide, à partir de la moitié apicale de la racine. Cette vitesse accrue entraîne l’inclusion de certains cémentoblastes dans leur propre matrice : ils deviennent alors des cémentocytes.
Les cémentocytes sont logés dans des cavités appelées cémentoplastes et possèdent de longs prolongements cytoplasmiques inclus dans des canalicules péri-cémentocytaires. Du côté desmodontal, les fibroblastes synthétisent des fibres collagéniques qui s’unissent aux fibres extrinsèques du cément.
Composition du Cément
Matrice Extracellulaire
La matrice extracellulaire du cément est composée d’une fraction minérale et d’une fraction organique intimement liées.
Matrice minérale
Elle est composée de sels de phosphate de calcium (hydroxyapatite) et de rares oligo-éléments. On note une teneur importante en fluor, supérieure à celle de la dentine, ce qui lui confère une résistance accrue à la déminéralisation acide. La trame minérale augmente avec l’âge.
Matrice organique
Elle est principalement composée de collagène de type I associé à des complexes glycoprotéiniques et polysaccharidiques. La fraction collagénique comprend :
- Fibres intrinsèques : complètement minéralisées, synthétisées par les cémentoblastes
- Fibres extrinsèques : fibres desmodontales incomplètement minéralisées (fibres de Sharpey)
- Ostéopontine, sialoprotéine osseuse et substance fondamentale
Cellules du Cément
Les Cémentoblastes
Ce sont des cellules cuboïdes, polarisées, avec un noyau excentré. Elles présentent des organites très développés (réticulum endoplasmique rugueux, appareil de Golgi) témoignant d’une intense activité synthétique, ainsi que des lysosomes. Elles sont dépourvues de tonofilaments et de jonctions intercellulaires, ce qui les distingue des cellules épithéliales de la gaine de Hertwig. Le pôle sécrétoire peut s’inverser selon les besoins.
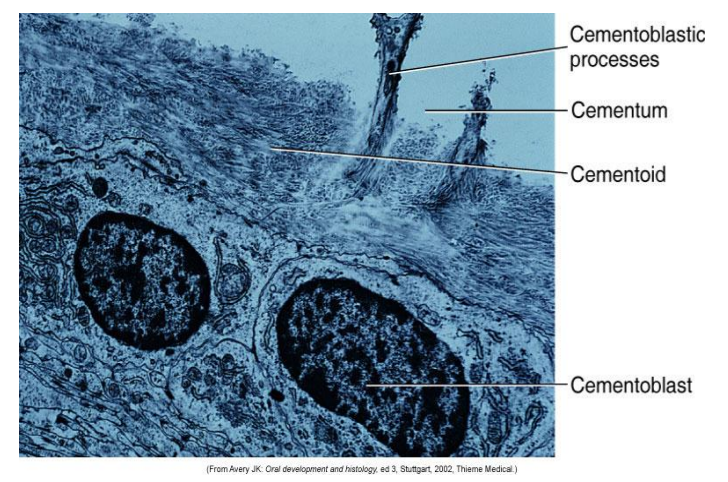
Les Cémentocytes
Inclus dans des lacunes (cémentoplastes), ils possèdent de nombreux prolongements cytoplasmiques permettant la communication et la nutrition par diffusion. Leur équipement intracellulaire s’appauvrit progressivement vers la surface dentinaire, où persistent des structures vacuolaires et des vésicules lysosomiales. L’espace péri-cémentocytaire contient des glycosaminoglycanes et des fibres de collagène.
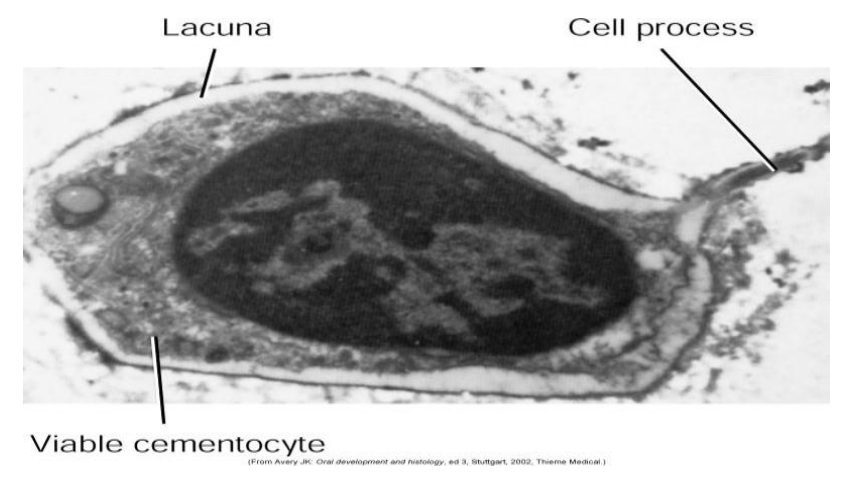
Les Cémentoclastes
Cellules présentes uniquement dans les zones de résorption. Ce sont des cellules volumineuses, multinucléées, dotées d’une bordure en brosse (analogue à celle des ostéoclastes). Elles contiennent de nombreux lysosomes à forte activité phosphatase acide et créent des lacunes de résorption isolées ou confluentes dans le cément.
Histologie : Les Différents Types de Cément
Le cément n’est pas un tissu homogène. On distingue plusieurs types selon la présence de cellules et la nature des fibres.
Cément Acellulaire
Ce type prédomine dans la région juxta-dentinaire. Il recouvre toute la dentine radiculaire mais est souvent absent au tiers apical. Son épaisseur varie de 20–30 µm au niveau cervical à 150–200 µm à l’apex. Il est constitué de lamelles parallèles séparées par des lignes de croissance, reflets du rythme séquentiel de la cémentogenèse.
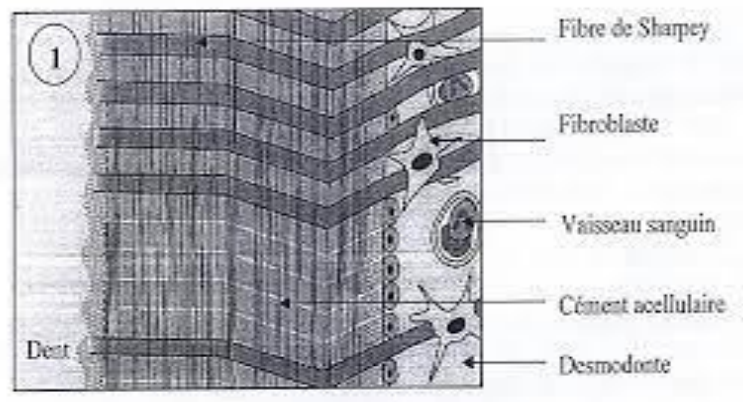
Cément Acellulaire à Fibres Extrinsèques (CAFE)
Il présente des fibres de collagène sous forme de fibres de Sharpey partiellement minéralisées, d’origine desmodontale. Il domine de la région du collet à la partie moyenne de la racine et joue un rôle d’ancrage primaire.
Cément Acellulaire à Fibres Intrinsèques (CAFI)
Il contient des fibres de collagène synthétisées par les cémentocytes, complètement minéralisées. Il domine dans la zone inter-radiculaire et à l’apex dentaire. Il forme un cément stratifié.
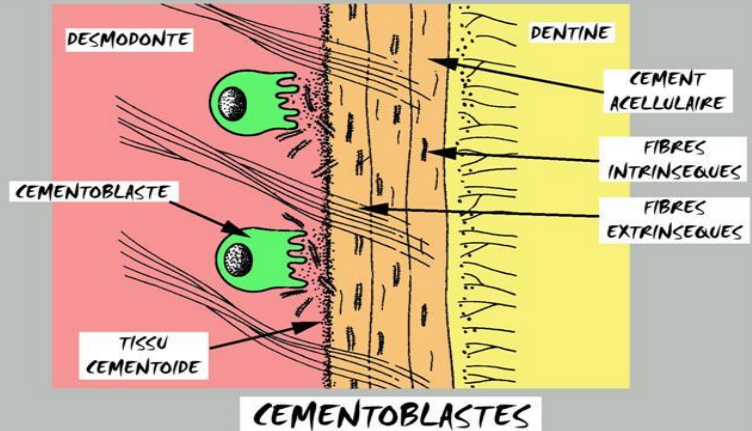
Cément Cellulaire
Constitué d’une substance calcifiée soutenue par les fibres de la matrice, avec des cémentoblastes en surface et des cémentocytes inclus dans des cémentoplastes communicants. Les fibres de Sharpey y sont disposées radialement, incorporées au fur et à mesure de l’élaboration du cément.
Cément Cellulaire à Fibres Intrinsèques (CCFI)
Il domine dans la zone inter-radiculaire et à l’apex. Il se forme également dans les zones de fractures et les lacunes de résorption, jouant un rôle réparateur essentiel.
Cément Cellulaire Stratifié Mixte (CCSM)
Il se dépose au niveau de la zone apicale et des furcations, avec une formation très rapide. Il est composé de trois couches réparties de manière imprévisible : cément cellulaire à fibres intrinsèques, cément acellulaire à fibres intrinsèques, et cément acellulaire à fibres extrinsèques. Il résulte d’une adaptation aux mouvements dentaires.
Cément Acellulaire Afibrillaire (CAAF)
Cément particulier déposé sur l’émail sous forme d’éperons ou de plaques. Il est dépourvu de collagène, conséquence de la métamorphose des fibroblastes du sac dentaire en cémentoblastes. On le retrouve parfois au niveau des furcations.
Tableau Comparatif : Quel Type de Cément Choisir pour Votre Révision ?
Pour mieux visualiser les caractéristiques des types de cément et les retenir efficacement, voici un tableau synthétique.
| Critère | CAFE | CAFI | CCFI | CCSM | CAAF |
|---|---|---|---|---|---|
| Présence de cellules | Non | Non | Oui | Oui | Non |
| Type de fibres | Extrinsèques (Sharpey) | Intrinsèques | Intrinsèques | Mixte | Afibrillaire |
| Minéralisation des fibres | Partielle | Complète | Complète | Variable | Absente |
| Localisation principale | Collet → mi-racine | Inter-rad. / Apex | Inter-rad. / Apex | Apex / Furcations | Sur émail |
| Rôle principal | Ancrage | Stratification | Réparation | Adaptation aux mvts | Couverture émail |
| Apparition | Pré-éruptif | Pré-éruptif | Post-éruptif | Post-éruptif | Variable |
Physiologie du Cément
Rôle de Protection
Le cément recouvre la dentine radiculaire et assure sa protection contre les agressions extérieures (acides, bactéries, attrition). En cas d’absence ou de perte de cément (exposition radiculaire par récession gingivale), une sensibilité dentinaire importante peut survenir, par exposition des tubuli dentinaires.
Rôle d’Ancrage
Le cément et la paroi osseuse alvéolaire permettent l’ancrage des fibres de Sharpey ligamentaires à leur surface. Associé au desmodonte, il assure la fixation fonctionnelle de la dent dans son alvéole, transmettant les forces occlusales vers l’os.
Rôle d’Apposition Continue
Le cément s’appose tout au long de la vie de la dent, augmentant progressivement son épaisseur avec l’âge. Cette apposition est observée dans plusieurs situations :
- lors de l’éruption dentaire active et passive pour compenser l’usure occlusale
- pour maintenir la dimension verticale constante
- en réponse à l’égression dentaire
- après les thérapeutiques endodontiques
Rôle de Réparation
Le cément peut réparer les zones de résorption cémentaire et parfois dentinaire. Il permet également la réparation des fractures radiculaires si le trait de fracture est éloigné du milieu buccal et si les fragments sont très rapprochés. C’est le CCFI qui assure principalement ce rôle.
Rôle de Résorption Physiologique
La résorption cémentaire physiologique se produit lors de la rhizalyse des dents temporaires, sous l’action des cémentoclastes et parallèlement à la résorption dentinaire, permettant ainsi l’exfoliation des dents de lait et l’éruption des dents permanentes.
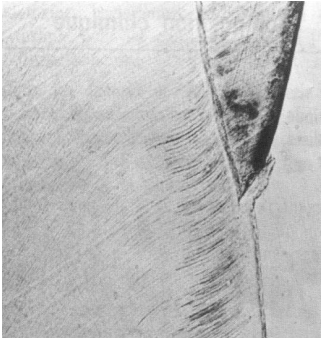
Vascularisation et Innervation
Le cément n’est ni vascularisé ni innervé. Il se nourrit exclusivement par diffusion à partir du ligament parodontal. C’est pourquoi il est extrêmement sensible à toute interruption de la vascularisation ligamentaire (avulsion, réimplantation tardive, etc.).
Erreurs Fréquentes à Éviter en Parodontologie et Endodontie
Erreur n°1 — Confondre Cément Acellulaire et Cellulaire selon la Localisation
Pourquoi c’est problématique : Inverser la localisation de ces deux types aux examens entraîne une perte de points assurée, et en clinique, cela peut fausser l’interprétation des lésions radiculaires.
Bonne pratique : Mémorisez ce schéma simple : le cément acellulaire (CAFE) domine en cervical/moyen, le cément cellulaire (CCFI, CCSM) domine en apical/furcations.
Erreur n°2 — Négliger le 5 % de la JAC Sans Contact Émail-Cément
Pourquoi c’est problématique : Ce gap expose la dentine radiculaire, créant une hypersensibilité dentinaire et une vulnérabilité aux caries radiculaires. Méconnaître cette anatomie conduit à sous-estimer les symptômes du patient.
Bonne pratique : Lors de l’examen clinique, toujours évaluer la JAC en cas de plainte de sensibilité au niveau cervical, surtout chez les patients présentant une récession gingivale.
Erreur n°3 — Croire que le Cément se Régénère Facilement
Pourquoi c’est problématique : Le cément a une capacité de réparation limitée et non prévisible. Anticiper une régénération automatique peut conduire à reporter ou négliger un traitement parodontal pourtant urgent.
Bonne pratique : La régénération cémentaire nécessite des conditions très précises (absence de contamination bactérienne, proximité des fragments, éloignement du milieu buccal). Un traitement actif est toujours indiqué.
Erreur n°4 — Oublier que le Cément s’Épaissit avec l’Âge
Pourquoi c’est problématique : Chez un patient âgé, un apex fermé par apposition cémentaire peut gêner la perméabilité canalaire et modifier la longueur de travail endodontique réelle.
Bonne pratique : Chez les patients de plus de 50 ans, reconfirmer systématiquement la longueur de travail par apex-locator en endodontie. L’apposition cémentaire apicale peut réduire la perméabilité de 1 à 2 mm.
Erreur n°5 — Assimiler Cémentoblastes et Ostéoblastes sans Nuances
Pourquoi c’est problématique : Même si ces deux cellules partagent des similitudes fonctionnelles, leurs origines embryologiques et leurs comportements en réponse à l’inflammation diffèrent. Cette confusion peut fausser la compréhension des traitements de régénération parodontale.
Bonne pratique : Retenez que les cémentoblastes dérivent du sac folliculaire (ectomésenchyme), alors que les ostéoblastes dérivent du mésenchyme. En parodontologie régénératrice, les facteurs de croissance ciblant l’un ne ciblent pas forcément l’autre.
Erreur n°6 — Oublier l’Absence de Vascularisation du Cément dans le Contexte d’Avulsion
Pourquoi c’est problématique : Lors d’une avulsion dentaire, le cément se déshydrate très rapidement en dehors du milieu humide. Une réimplantation tardive (> 60 minutes hors milieu approprié) entraîne une nécrose des cémentoblastes, conduisant à une ankylose et une résorption de remplacement inévitables.
Bonne pratique : En cas d’avulsion, conservez la dent dans du lait, du sérum physiologique ou entre la joue et la gencive. Réimplantation immédiate ou dans les 30 minutes idéalement.
Cas Cliniques Commentés
Cas Clinique 1 — Hypersensibilité Dentinaire Après Détartrage Parodontal
Présentation du patient : Femme, 38 ans, sans antécédents médicaux notables. Consultation pour hypersensibilité dentinaire intense apparue 2 semaines après un détartrage-surfaçage radiculaire au niveau des prémolaires mandibulaires. Douleur au froid, à l’air et au contact.
Problématique identifiée : Le surfaçage radiculaire a retiré la couche superficielle de cément radiculaire au niveau cervical, zone où le cément est physiologiquement très mince (20–50 µm). Dans 5 % des cas anatomiques, la jonction amélo-cémentaire présente un gap naturel exposant la dentine. Le surfaçage a probablement mis à nu des tubuli dentinaires dans ce contexte.
Prise en charge : Application de vernis fluoré en cabinet (concentration élevée), prescription d’un dentifrice désensibilisant à utiliser quotidiennement — comme le Sensodyne Sensibilité & Gencives ou l’Elmex Sensitive — et instructions d’hygiène avec brosse à dents à poils souples. Bilan radiologique pour exclure une exposition dentinaire plus étendue.
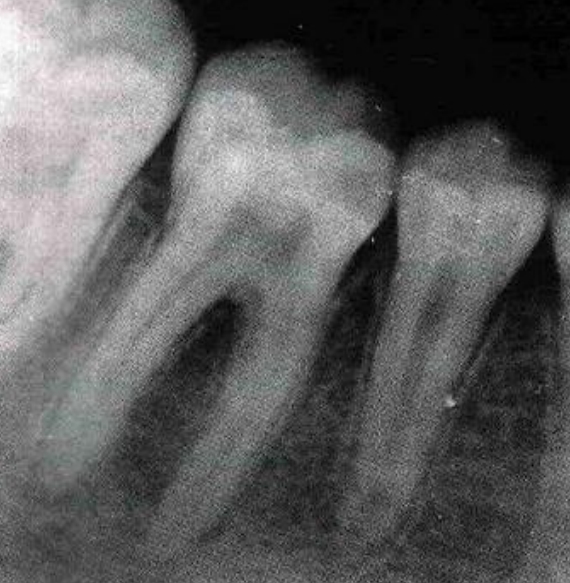
Évolution attendue : La sensibilité diminue progressivement en 4 à 8 semaines grâce à la sclérose tubulaire et à l’apposition de cément néoformé. Si persistance, collage d’un composite de coberture ou application de résine adhésive.
Point clé illustré : Le cément cervical est le tissu de protection de la dentine radiculaire. Toute perte, même minime, peut déclencher une hypersensibilité significative.
Cas Clinique 2 — Résorption Cervicale Externe Post-Orthodontique
Présentation du patient : Jeune homme, 22 ans, en fin de traitement orthodontique fixe. Contrôle radiographique de dépose révèle une lacune d’aspect cupuliforme en cervical de la canine maxillaire gauche, sans symptomatologie douloureuse.
Problématique identifiée : Résorption cémentaire externe d’origine inflammatoire, probablement déclenchée par les forces orthodontiques excessives ou prolongées ayant lésé les fibres desmodontales et les cémentoblastes en surface. L’absence de cément à cet endroit a exposé la dentine à une colonisation clastique.
Prise en charge : Mise en place d’une contention passive immédiate pour éliminer tout stimulus mécanique. Contrôle tous les 3 mois par radio rétro-alvéolaire. Si progression : dépose chirurgicale de l’îlot de résorption, curetage, et obturation au MTA ou à l’hydroxyde de calcium selon profondeur. Si communication pulpaire : traitement endodontique.
Évolution attendue : En l’absence de progression, le CCFI peut combler partiellement la lacune sous contrôle radiologique. Une résorption progressive imposera une prise en charge chirurgicale.
Point clé illustré : Le cément cellulaire joue un rôle de réparation actif, mais cette capacité est limitée et dépend de l’absence de stimulus pathologique persistant.
Cas Clinique 3 — Avulsion Dentaire sur Terrain Parodontal Sain
Présentation du patient : Adolescent, 15 ans, consulte en urgence après avulsion traumatique de l’incisive centrale maxillaire droite lors d’un choc sportif. Dent apportée dans un verre d’eau depuis 45 minutes.
Problématique identifiée : L’avulsion a rompus les fibres du ligament parodontal et les vaisseaux du paquet vasculo-nerveux. Le cément n’étant pas vascularisé, les cémentoblastes dépendent de la vitalité des cellules ligamentaires pour leur survie. Après 45 minutes dans l’eau (milieu hypotonique), une nécrose partielle des cellules ligamentaires et cémentoblastiques est probable.
Prise en charge : Rinçage doux de la surface radiculaire au sérum physiologique (sans frotter), réimplantation immédiate, contention semi-rigide pendant 2 semaines, traitement endodontique à initier dans les 7–10 jours. Prescription d’antibiothérapie (amoxicilline 2g/j pendant 7 jours) et mise à jour antitétanique.
Évolution attendue : Risque modéré à élevé d’ankylose et de résorption de remplacement à long terme, en raison du délai et du milieu de conservation inapproprié. Surveillance radiologique annuelle obligatoire. Cependant, même un pronostic réservé justifie la réimplantation chez un adolescent en croissance.
Point clé illustré : La fragilité du cément sans vascularisation propre en fait le maillon faible lors des avulsions. Le milieu et le délai de conservation conditionnent directement le pronostic parodontal.
Foire Aux Questions (FAQ)
Quelle est la différence entre le cément et l’os alvéolaire sur le plan histologique ?
Le cément et l’os alvéolaire partagent une composition similaire (hydroxyapatite, collagène de type I), mais diffèrent sur plusieurs points : le cément est avascularisé et non innervé, se nourrit par diffusion, et ne subit pas de remodelage continu contrairement à l’os. L’os est vascularisé, innervé, et se remodèle en permanence selon les contraintes mécaniques (loi de Wolff). Les fibres de Sharpey s’insèrent dans les deux structures pour assurer l’ancrage ligamentaire.
Pourquoi parle-t-on de la “double origine” du cément ?
Le cément est formé à la fois par les cémentoblastes (dérivés du sac folliculaire, d’origine ectomésenchymateuse) et par les fibroblastes ligamentaires. Les cémentoblastes produisent les fibres intrinsèques et la matrice organique de base, tandis que les fibroblastes contribuent aux fibres extrinsèques (fibres de Sharpey) qui traversent le cément et s’ancrent dans l’os alvéolaire.
Le cément peut-il se régénérer après une parodontite ?
Oui, mais de façon limitée et conditionnelle. En l’absence de contamination bactérienne persistante, le CCFI peut réparer des lacunes de résorption. Les thérapeutiques de régénération parodontale guidée (RTG) et les facteurs de croissance (Emdogain®, dérivés de la matrice amélaire) visent précisément à stimuler la néo-cémentogenèse sur les surfaces radiculaires exposées.
Qu’est-ce que les fibres de Sharpey et où les retrouve-t-on dans le cément ?
Les fibres de Sharpey sont des fibres de collagène extrinsèques d’origine fibroblastique qui traversent le cément (et l’os alvéolaire) et constituent les points d’insertion du ligament parodontal. Dans le cément, elles sont partiellement minéralisées (contrairement à l’os où elles sont minéralisées en périphérie). On les retrouve principalement dans le CAFE, qui domine de la région cervicale à la partie moyenne de la racine.
Quelle est l’importance clinique du cément en endodontie ?
En endodontie, le cément délimite la constriction apicale, point de repère fondamental pour la longueur de travail. L’apposition cémentaire apicale avec l’âge peut déplacer ce repère et modifier la longueur de travail réelle. De plus, les thérapeutiques endodontiques (notamment les traumatismes instrumentaux ou le dépassement de matériau d’obturation) peuvent induire des résorptions cémentaires inflammatoires, d’où l’importance d’une technique rigoureuse.
Peut-on distinguer cliniquement une résorption cémentaire d’une carie radiculaire ?
La distinction peut être difficile cliniquement. La résorption cémentaire externe apparaît généralement à la radiographie comme une lacune aux contours irréguliers, souvent cervicale ou péri-radiculaire, sans relation directe avec les surfaces de contact. La carie radiculaire est plus superficielle, suit la JAC, et présente une teinte brunâtre à l’examen direct. Le CBCT peut aider dans les cas complexes.
Pourquoi le cément est-il plus riche en fluor que la dentine ?
Cette teneur élevée en fluor résulte de l’apposition lente et continue du cément au contact du liquide sulculaire et des ions fluorure présents dans l’environnement buccal. Le fluor s’incorpore dans les cristaux d’hydroxyapatite pour former de la fluorapatite, plus résistante à la dissolution acide. C’est pourquoi les surfaces radiculaires exposées mais saines bénéficient d’une certaine résistance à la carie radiculaire chez les sujets bien fluorés.
Quelle est la différence entre un cémentoblaste et un cémentocyte ?
Le cémentoblaste est la cellule active, en surface du cément, engagée dans la synthèse de la matrice organique. Lorsque la vitesse d’apposition cémentaire est élevée (cément secondaire), certains cémentoblastes se retrouvent inclus dans leur propre matrice minéralisée : ils deviennent des cémentocytes, logés dans des lacunes (cémentoplastes). Les cémentocytes conservent une activité métabolique réduite assurée par leurs prolongements canaliculaires, mais ne sécrètent plus activement de matrice.
Conclusion et Points Clés à Retenir pour les ECNi
Le cément est un tissu conjonctif minéralisé unique, à la croisée entre tissu osseux et tissu ligamentaire. Sa maîtrise est indispensable pour comprendre la physiopathologie des parodontites, la biologie de la réimplantation dentaire, les thérapeutiques de régénération parodontale et la pratique endodontique.
Les cinq points fondamentaux à retenir sont les suivants. Le cément est avascularisé et non innervé, se nourrissant exclusivement par diffusion. Il s’appose tout au long de la vie, avec une épaisseur doublée voire triplée à l’âge adulte. Son épaisseur varie de 20–50 µm au collet à 150–200 µm à l’apex. Il existe 5 types histologiques selon la présence de cellules et la nature des fibres. Enfin, sa double origine (cémentoblastes + fibroblastes) lui confère un rôle unique d’ancrage et de réparation.
Pour aller plus loin dans vos révisions et approfondir la parodontologie, l’endodontie et la prothèse, le Guide clinique d’odontologie est une référence incontournable pour les étudiants. Pour la préparation aux concours.
Les Annales corrigées de l’internat en odontologie 2022-2024 offrent une excellente base de QCM et de cas cliniques commentés.
Le Référentiel internat en parodontologie est également très utile pour structurer ses révisions de façon ciblée.
ResiDentaire™ | Plateforme de QCM Médecine Dentaire ResiDentaire
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et m’aide à financer ce site.

[…] les forces dépassent la capacité d’adaptation, elles provoquent un trauma occlusal, entraînant […]