L’Attache Épithéliale – Histologie Dentaire
L’Attache Épithéliale – Histologie Dentaire : Guide Complet sur la Barrière Protectrice
Introduction : Votre Premier Rempart Contre les Maladies Parodontales
Saviez-vous qu’une structure microscopique de quelques millimètres d’épaisseur joue un rôle crucial dans la protection de vos dents et de votre santé générale ? L’attache épithéliale, souvent méconnue du grand public, constitue pourtant la première ligne de défense contre les infections parodontales qui touchent près d’un milliard de personnes dans le monde.
Cette zone gingivale stratégique représente bien plus qu’un simple tissu : c’est un véritable “joint biologique” qui sépare le milieu intérieur de votre corps de la cavité buccale. Lorsque cette barrière est compromise, les conséquences peuvent s’étendre bien au-delà de votre bouche.
Dans cet article, vous découvrirez la structure fascinante de l’attache épithéliale, son développement au cours de l’éruption dentaire, et pourquoi sa préservation est essentielle pour votre santé bucco-dentaire et générale.
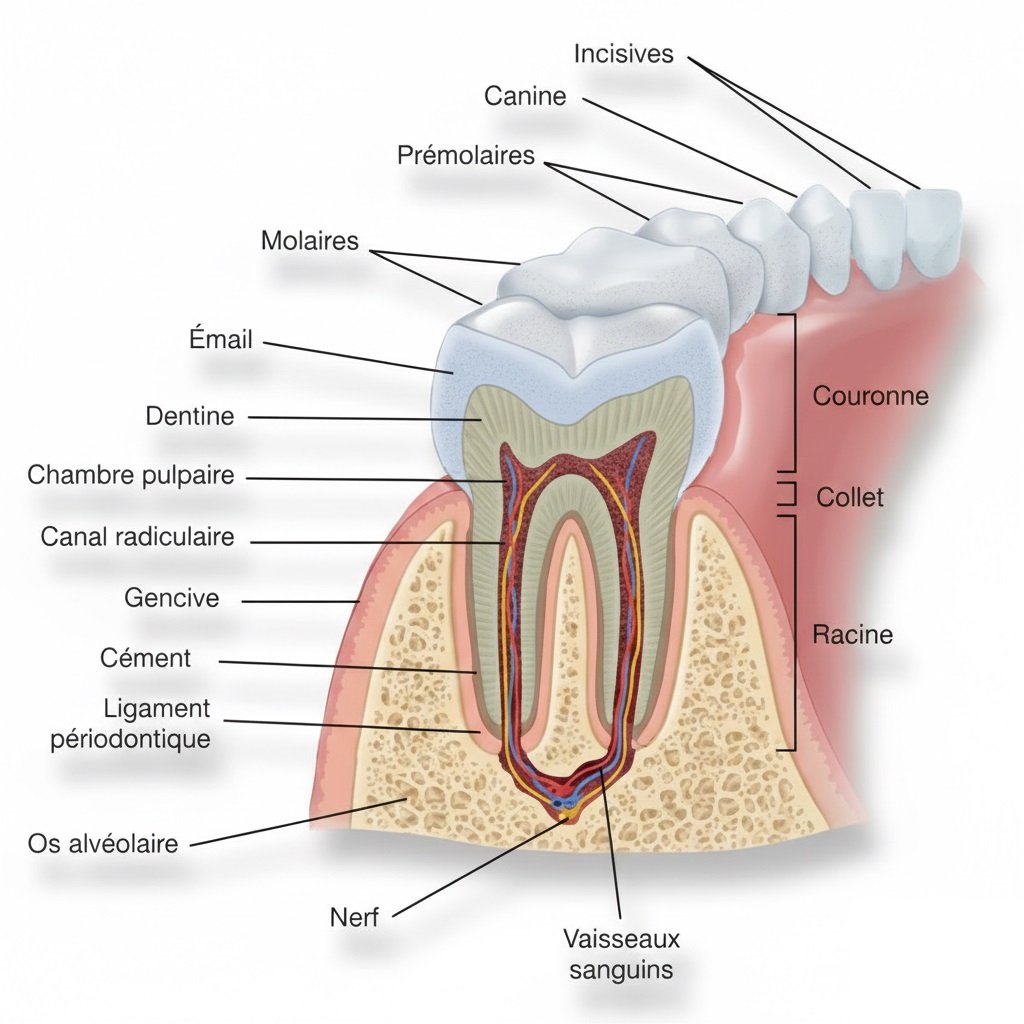
Qu’est-ce que l’Attache Épithéliale ? Définition et Rôle Fondamental
Une Barrière Biologique Essentielle
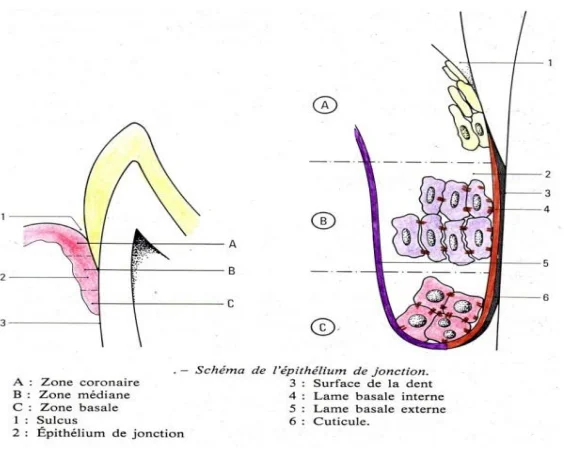
L’attache épithéliale désigne la zone gingivale située tout autour de chaque dent. Elle s’étend du fond du sulcus (le sillon gingival) jusqu’aux fibres les plus superficielles du ligament parodontal. Chez le sujet jeune et sain, elle adhère à la surface dentaire au niveau de la jonction amélo-cémentaire.
Cette structure remplit trois fonctions vitales :
- Protection physique : Elle crée une barrière mécanique empêchant les bactéries de pénétrer dans les tissus profonds
- Séparation biologique : Elle isole le milieu intérieur du corps de l’environnement buccal
- Défense immunitaire : Elle permet la circulation des cellules de défense entre le tissu conjonctif et la cavité buccale
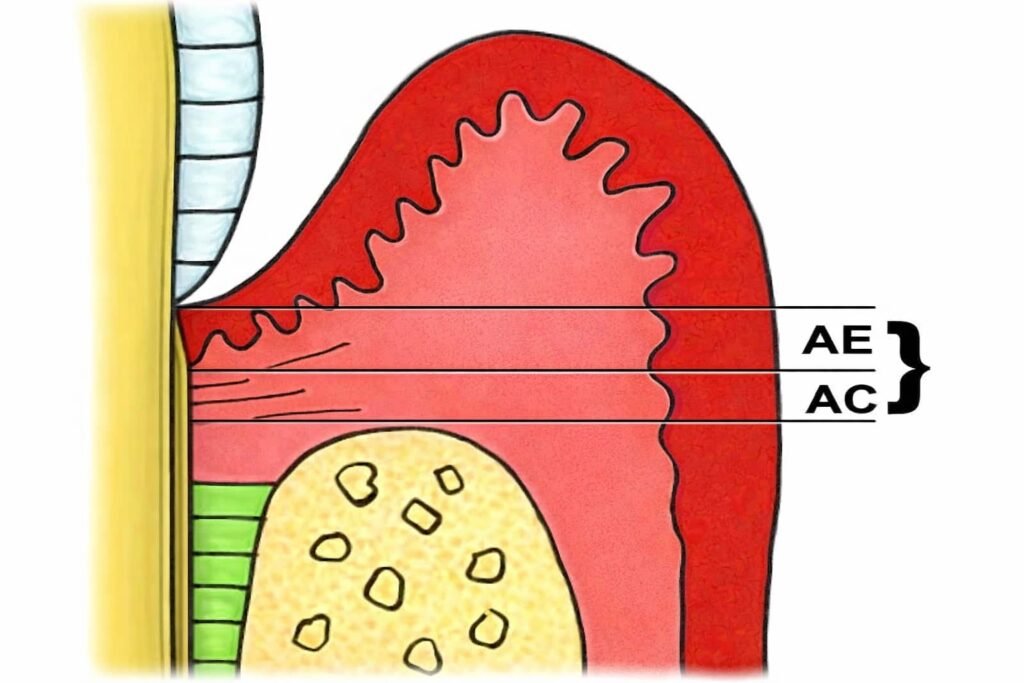
L’Appareil d’Attache Dentaire : Un Ensemble Coordonné
L’attache épithéliale ne fonctionne pas seule. Elle fait partie intégrante de l’appareil d’attache dentaire qui comprend :
- L’épithélium jonctionnel (ou attache épithéliale) qui relie la gencive à la dent
- L’attache conjonctive constituée des fibres gingivo-dentaires et desmodontales
- Le cément qui recouvre la racine dentaire
- L’os alvéolaire qui soutient l’ensemble de la structure
La cohésion de cet ensemble conditionne l’intégrité des structures parodontales sous-jacentes. Une rupture à ce niveau peut entraîner une cascade de complications affectant toute la dentition.
Comment se Forme l’Attache Épithéliale ? L’Histogenèse Expliquée
Terminologie Scientifique et Découvertes Historiques
C’est en 1977 que Schroeder et Listgarten ont établi la terminologie moderne d’épithélium de jonction et d’attache épithéliale. Leurs travaux chez le primate ont permis de distinguer deux types d’attache épithéliale selon le stade de développement de la dent.
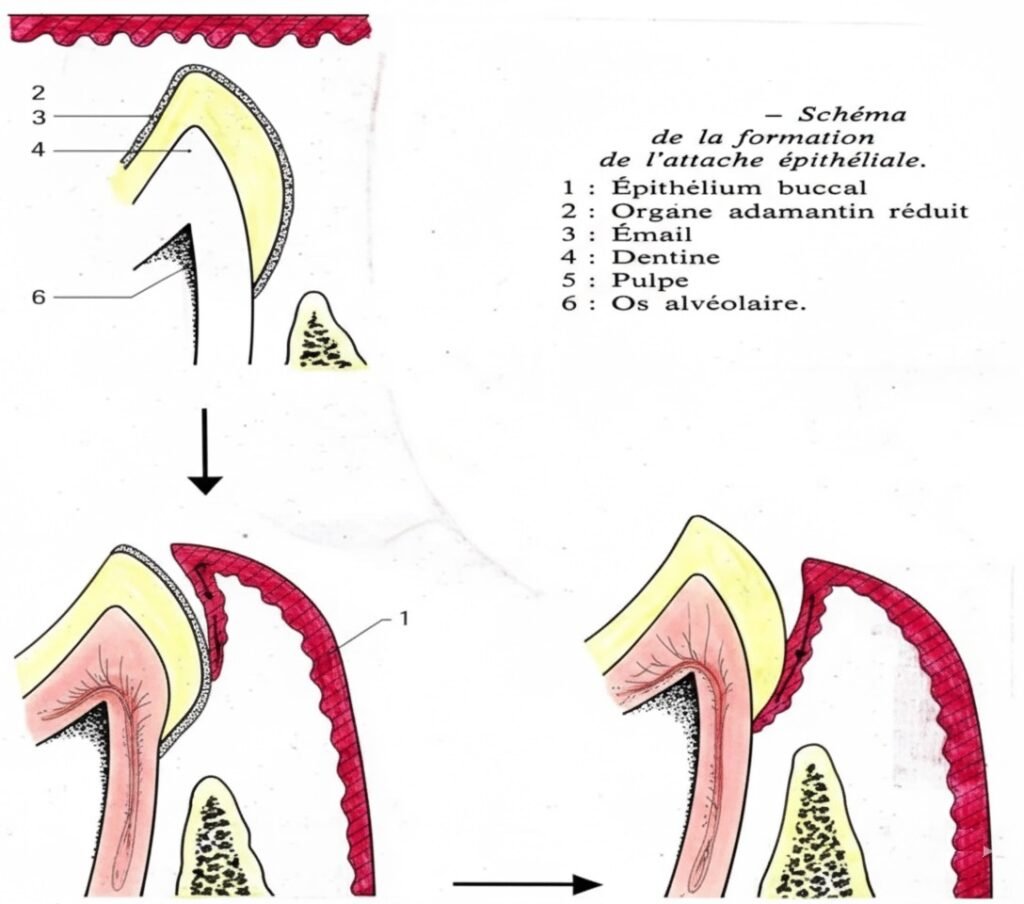
L’Attache Épithéliale Primaire : Avant l’Éruption
Avant que la dent n’émerge dans la cavité buccale, sa surface est naturellement protégée. Cette protection précoce comprend plusieurs couches :
L’épithélium adamantin réduit (E.A.R.) recouvre entièrement l’émail. Les améloblastes réduits, cellules de forme cuboïde, sont reliés à la surface de l’émail par une mince couche non minéralisée appelée cuticule primaire.
Entre la cuticule et les améloblastes se trouve une structure homologue d’une lame basale interne. La membrane cytoplasmique des améloblastes est rectiligne et présente de nombreux hémi-desmosomes, sortes de “crochets” cellulaires assurant une adhésion solide.
L’ensemble formé constitue l’attache épithéliale primaire :
- Lame basale interne (E.A.R./dent)
- Hémi-desmosomes
- Épithélium adamantin réduit
- Lame basale externe (entre l’émail et le sac péri-dentaire)
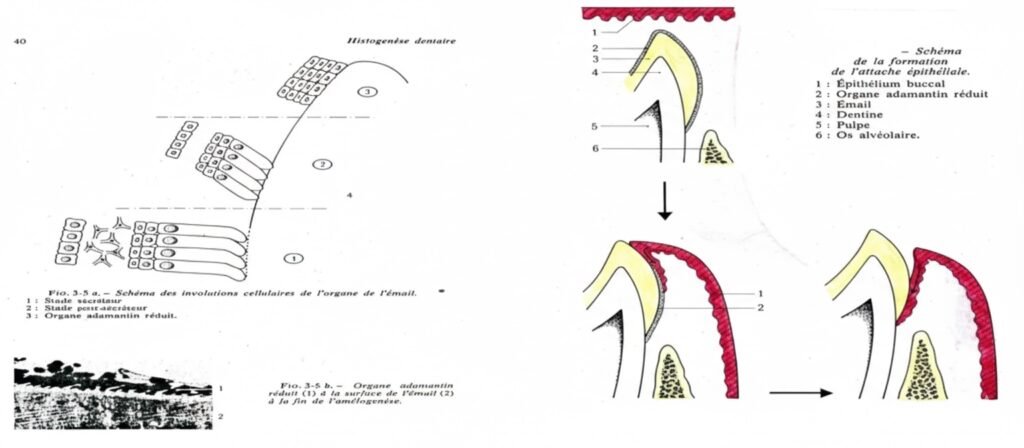
La Transition Vers l’Attache Épithéliale Secondaire
Au moment de l’éruption dentaire, un processus remarquable se met en place. L’attache primaire se transforme progressivement en attache secondaire dans un ballet cellulaire parfaitement orchestré.
Phase initiale d’éruption : Plusieurs changements simultanés s’opèrent :
- L’épaisseur de l’épithélium buccal sus-jacent augmente progressivement
- Les cellules superficielles de l’E.A.R. se divisent activement (cellules de la couche papillaire)
- Les améloblastes ne se multiplient pas mais prennent un aspect aplati
- Ils restent fermement attachés à l’émail par des hémi-desmosomes et la lame basale interne
Moment de l’effraction : Lorsque la dent perce la gencive :
- L’épithélium buccal et l’épithélium adamantin réduit entrent en contact
- L’épithélium buccal, du fait de sa prolifération, glisse le long de l’E.A.R.
- L’ensemble des cellules de l’E.A.R. prend l’aspect d’un épithélium squameux pluri-stratifié
Tout au long de l’éruption, les améloblastes se transforment en simples cellules épithéliales. Ils sont progressivement éliminés lorsque la couronne émerge dans la cavité buccale. Après l’éruption, il devient impossible de distinguer dans l’épithélium de jonction les cellules issues de l’épithélium buccal de celles issues de l’épithélium adamantin. Les cellules d’origine buccale remplacent progressivement toutes les autres.
Formation du Sulcus : Le Sillon Gingival
Au fur et à mesure que la dent fait son éruption, un sillon naturel se creuse entre la surface de l’émail et la gencive. Ce sulcus se développe suite à la désintégration et à la perte des cellules superficielles de l’épithélium de jonction.
La présence de nombreux leucocytes (globules blancs) au sein de cet épithélium favorise le processus de désintégration cellulaire. Ces cellules immunitaires jouent un rôle actif dans l’élimination des cellules vieillissantes.
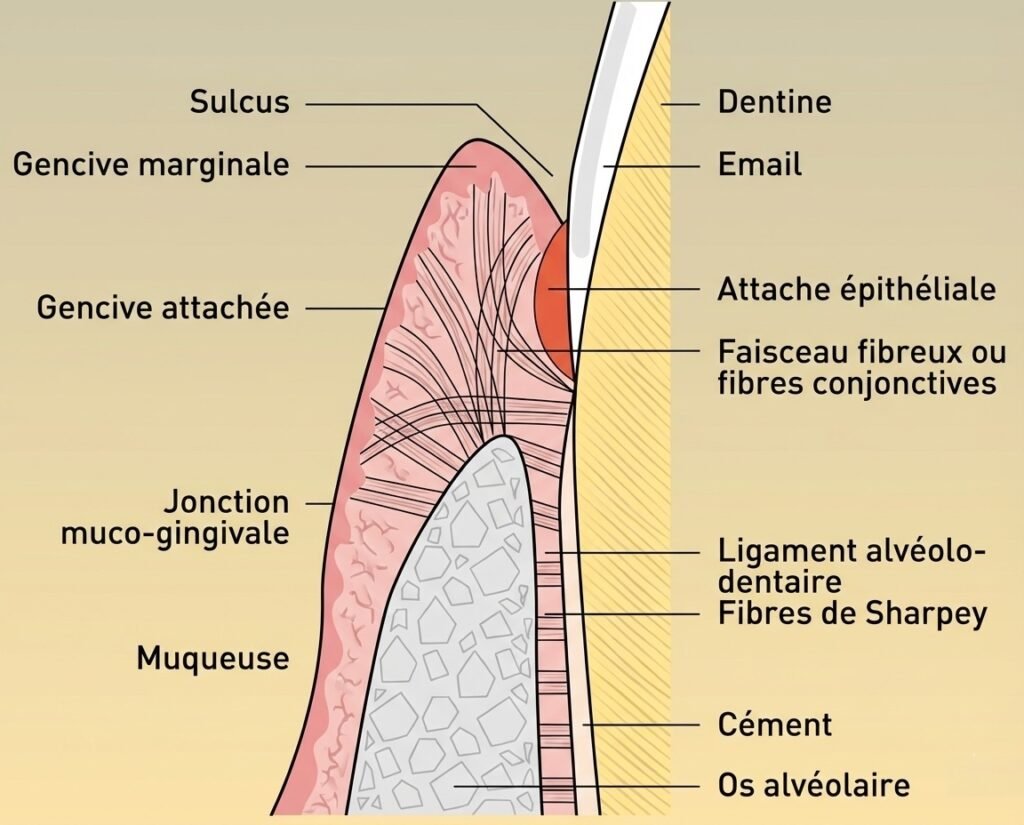
Au terme de l’éruption, la couronne dentaire est entourée d’un sillon de 1 à 2 mm de profondeur. Ce sulcus physiologique est parfaitement normal et fait partie intégrante de l’anatomie d’une gencive saine.
Structure Histologique de l’Attache Épithéliale : Une Architecture Complexe
Vue d’Ensemble des Composants
De la surface dentaire vers le tissu conjonctif, l’attache épithéliale présente une architecture en couches superposées. Chaque élément joue un rôle spécifique dans l’adhésion et la protection.
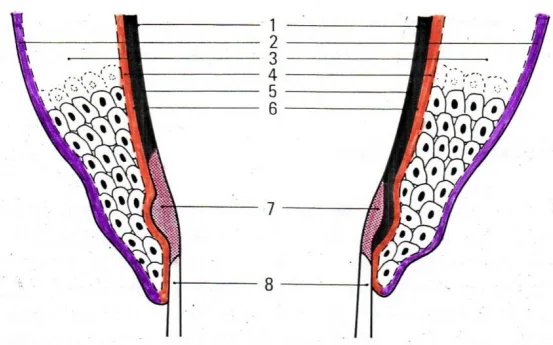
Les structures de la jonction gingivo-dentaire (de la dent vers l’extérieur) :
- Surface de l’émail
- Cément afibrillaire (inconstant)
- Bordure linéaire
- Cuticule dentaire
- Lame basale interne
- Hémi-desmosomes
- Cellules de l’épithélium de jonction
- Lame basale externe
- Tissu conjonctif sous-jacent
Le Cément Afibrillaire : Une Protection Minéralisée
Le cément afibrillaire se présente sous forme d’éperons ou d’îlots minéralisés. Il adhère à la surface de l’émail cervical sur une bande d’environ 2 mm de hauteur.
Mécanisme de formation : Il se forme lorsque la dent entre en contact direct avec le tissu conjonctif, par suite de la régression de l’épithélium adamantin réduit. À ce niveau, la dénudation de la surface de l’émail conduit à l’activation des cémentoblastes (cellules formatrices de cément) et à l’accumulation de leurs produits de sécrétion.
La minéralisation du cément se produit sur ce substrat matriciel, sans incorporation de fibres de collagène issues du sac folliculaire. C’est un cément acellulaire qui s’appose par laminations successives à la surface de la dent, comme les couches d’un oignon.
La Bordure Linéaire : Une Structure Électron-Dense
Cette fine structure mesure entre 12 et 20 nanomètres d’épaisseur. Elle est interposée entre la dent et la lame basale interne, formant une interface électron-dense visible uniquement en microscopie électronique.
Elle se forme vraisemblablement à partir de la condensation d’éléments protéiniques issus du fluide gingival. Cette “colle biologique” contribue à l’adhésion entre les tissus mous et la surface dure de la dent.
La Cuticule Dentaire : Une Colle Biochimique
C’est une mince couche de 4 à 15 nanomètres d’épaisseur, interposée entre la surface de l’émail ou du cément et l’épithélium de jonction. Elle est composée essentiellement de protéines globulaires.
La cuticule résulte de l’accumulation des produits de sécrétion des cellules épithéliales. Selon le chercheur Charon, c’est une véritable “colle biochimique” assurant l’adhésion entre le tissu vivant et la surface minéralisée de la dent.
La Lame Basale Interne : Un Système d’Ancrage Sophistiqué
Elle relie l’émail à l’épithélium de jonction avec une épaisseur moyenne de 20 à 60 nanomètres. Cette structure complexe comprend trois couches distinctes :
De la zone la plus proche de la dent vers les cellules :
- Sub-lamina lucida (9,5 nm d’épaisseur) : Zone électron-claire interprétée comme une zone de forces électrostatiques
- Lamina densa (40 nm d’épaisseur) : Formée de complexes glycoprotéiniques associés au collagène type IV
- Lamina lucida (15 nm d’épaisseur) : Zone claire finale avant les cellules
La lame basale interne est d’abord produite par les améloblastes réduits pendant la formation de la dent. Après l’éruption, ce sont les cellules épithéliales de jonction qui prennent le relais de sa production.
Particularité importante : Dans la portion la plus cervicale (vers le haut) de l’attache, les cellules involuent et desquament naturellement. Cela entraîne l’absence de formation de lame basale interne à ce niveau, créant une zone de moindre résistance.
Les Hémi-Desmosomes : Des Crochets Moléculaires
Les hémi-desmosomes sont des moitiés de desmosomes qui constituent un moyen d’union efficace entre les cellules épithéliales et la lame basale. Leur structure est remarquablement organisée.
Architecture des hémi-desmosomes :
- Une plaque d’attachement double le feuillet interne de la membrane cellulaire
- Des tonofilaments (filaments de kératine) partent de cette plaque
- De fins filaments traversent la paroi des cellules épithéliales
- Ils s’infiltrent dans la lamina densa pour assurer un ancrage solide
En regard de la lame basale interne, leur répartition est homogène. Ils sont nombreux et rapprochés, bien plus que du côté de la lame basale externe. Cette densité élevée assure une adhésion particulièrement forte à la surface dentaire.
Les Cellules de l’Épithélium de Jonction : Un Tissu Vivant et Dynamique
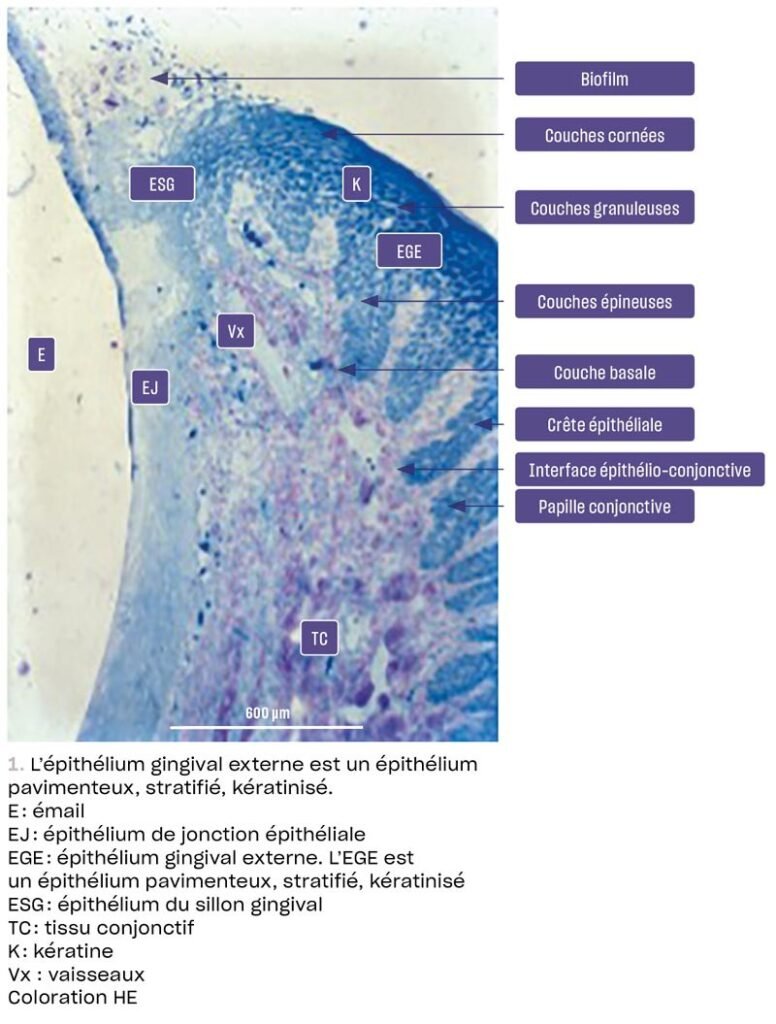
Caractéristiques Générales
L’épithélium de jonction est un épithélium pavimenteux, stratifié, non kératinisé. Il est constitué de trois couches principales, formées de 15 à 30 assises cellulaires au total. Cet épithélium est en continuité directe avec l’épithélium oral sulculaire.
Particularité anatomique : Au niveau apical (vers la pointe de la racine), l’épithélium s’amincit considérablement pour ne compter que 1 à 3 cellules d’épaisseur. Cette configuration reflète la dynamique de renouvellement cellulaire.
Fait remarquable : les cellules de l’attache épithéliale possèdent l’un des taux de renouvellement les plus rapides de l’organisme. En quelques jours seulement, la moitié des cellules épithéliales vieillies sont remplacées par de nouvelles cellules. Ce renouvellement constant contribue à maintenir l’intégrité de la barrière protectrice.
La Couche Basale ou Zone Basale : Le Générateur Cellulaire
La couche basale est formée d’une seule assise cellulaire. Elle est accolée à la lame basale externe qui la sépare du chorion gingival sous-jacent par des hémi-desmosomes.
Caractéristiques uniques :
- Dépourvue de mélanocytes (cellules pigmentaires)
- Absence de cellules de Langerhans (cellules immunitaires spécialisées)
- Longueur potentielle de 1,5 à 2 mm
- Le fond du sulcus peut n’avoir que 150 à 200 micromètres de long
Structure cellulaire : Les cellules basales présentent une forme cuboïde ou légèrement ovalaire. Leur noyau est volumineux, occupant une grande partie du volume cellulaire. L’équipement intra-cytoplasmique est bien développé, particulièrement l’appareil de Golgi qui produit les protéines nécessaires à l’adhésion.
Activité proliférative intense : L’indice mitotique (nombre de cellules en division) est très élevé dans cette couche. Une partie des cellules filles issues de la mitose migre obliquement et coronairement (vers le haut) vers les assises cellulaires superficielles.
Les cellules sont unies entre elles par des desmosomes classiques. Les hémi-desmosomes sont répartis à raison d’environ trois par micromètre carré sur la lame basale externe, assurant un ancrage solide au tissu conjonctif.
La Couche Supra-Basale ou Zone Médiane : La Zone de Transition
Les cellules de cette couche présentent des caractéristiques intermédiaires. Elles ne montrent pas de signe de différenciation en kératine, contrairement à l’épithélium buccal externe.
Morphologie cellulaire : Les cellules s’aplatissent progressivement. Leur grand axe devient parallèle à la surface dentaire. Coronairement (vers le haut), elles sont très allongées et s’intègrent parfois à l’épithélium oral sulculaire.
Les cellules présentent un noyau allongé, un appareil de Golgi bien développé et un réticulum endoplasmique granulaire actif. Des microvillosités assurent les contacts inter-cellulaires, augmentant la surface d’échange entre les cellules.
Sur la face dentaire : Les cellules sont reliées à la lame basale interne par des hémi-desmosomes très nombreux et rapprochés. Ces cellules faisant face aux structures dentaires (émail et cément acellulaire afibrillaire) sont nommées cellules DAT (pour “Dentally Attached”) selon la nomenclature de Schroeder (1966).
Particularité structurelle importante : À ce niveau, on note plusieurs changements significatifs :
- Diminution du volume occupé par les tonofilaments
- Diminution de la densité des desmosomes
- Les espaces inter-cellulaires occupent un volume important
La Plaque Free Zone : Un Champ de Bataille Microscopique
L’épithélium de jonction est le seul endroit de la muqueuse buccale où il n’existe pas de barrière de perméabilité étanche. Cette particularité permet un double courant d’échange :
Du tissu conjonctif vers le milieu buccal :
- Diffusion des polynucléaires neutrophiles (globules blancs)
- Passage des éléments sériques
- Migration des cellules immunitaires
Du milieu buccal vers les tissus conjonctifs :
- Infiltration des produits bactériens
- Pénétration des toxines
- Diffusion des antigènes
Ce double courant constitue le théâtre d’un conflit d’équilibre permanent entre les éléments de résistance tissulaire et les agressions de la plaque bactérienne. L’épithélium de jonction constitue ainsi une clé pour l’initiation de la lésion parodontale.
L’infiltrat inflammatoire : Des polynucléaires neutrophiles, macrophages et cellules de Langerhans occupent 1 à 3% des espaces inter-cellulaires. Ils forment une barrière cellulaire dynamique pour empêcher les bactéries d’adhérer aux cellules épithéliales et à la surface dentaire.
Cette zone de défense s’étend sur une hauteur d’environ 1 millimètre. Les chercheurs Vrahopoulis et ses collaborateurs l’ont baptisée “Plaque Free Zone” (zone sans plaque). C’est dans cette zone que se joue quotidiennement la bataille entre votre système immunitaire et les bactéries buccales.
La Couche Superficielle ou Zone Coronaire : La Ligne de Front
Elle est constituée de quelques assises cellulaires formant le fond du sulcus. Le grand axe cellulaire est parallèle à la surface dentaire. Les cellules n’ont aucune tendance à la kératinisation.
Signes de vieillissement cellulaire : Les cellules présentent progressivement des aspects dégénératifs :
- Involution des organites intra-cytoplasmiques
- Présence de gouttelettes lipidiques
- Condensation du cytoplasme
- Accumulation de nombreux tonofilaments face à la lame basale interne
Les hémi-desmosomes sont plus petits et moins nombreux que dans les autres couches. Les cellules les plus superficielles se desquament naturellement dans le sulcus, emportant avec elles les bactéries qui auraient pu s’y attacher.
La Matrice Extracellulaire Épithéliale : Le Ciment Invisible
Les espaces inter-cellulaires, bien que minces, jouent un rôle crucial. Cette matrice ne contient aucune protéine fibreuse (contrairement au tissu conjonctif).
Composition :
- Glycoprotéines
- Protéoglycanes
- Lipides
- Eau
Rôles multiples :
- Adhésion à la surface dentaire et à la membrane basale
- Régulation de la diffusion d’eau
- Transport des nutriments
- Filtrage des substances toxiques (antigènes et métabolites bactériens)
Cette matrice constitue un gel perméable qui permet les échanges contrôlés entre le milieu buccal et l’intérieur des tissus.
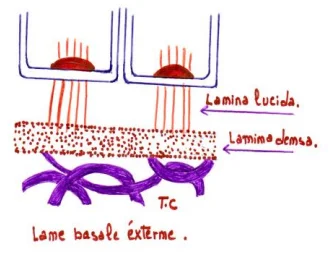
La Lame Basale Externe et le Tissu Conjonctif : L’Assise de l’Attache
La Lame Basale Externe : Une Membrane d’Ancrage
Elle relie l’épithélium de jonction au chorion (tissu conjonctif) sous-jacent. Son épaisseur est d’environ 100 nanomètres, soit presque deux fois celle de la lame basale interne.
Caractéristique anatomique : Son trajet est rectiligne, sans les crêtes épithéliales et papilles conjonctives qu’on trouve dans d’autres régions de la muqueuse buccale. Cette configuration plane facilite les échanges cellulaires.
Structure en deux couches :
- Une lamina lucida de 50 nm d’épaisseur
- Une lamina densa de 50 nm d’épaisseur
De fins filaments d’origine épithéliale traversent la lamina lucida pour s’unir à la lamina densa. Des fibres d’ancrage conjonctives relient la lamina densa au chorion de l’attache, assurant une solidité maximale.
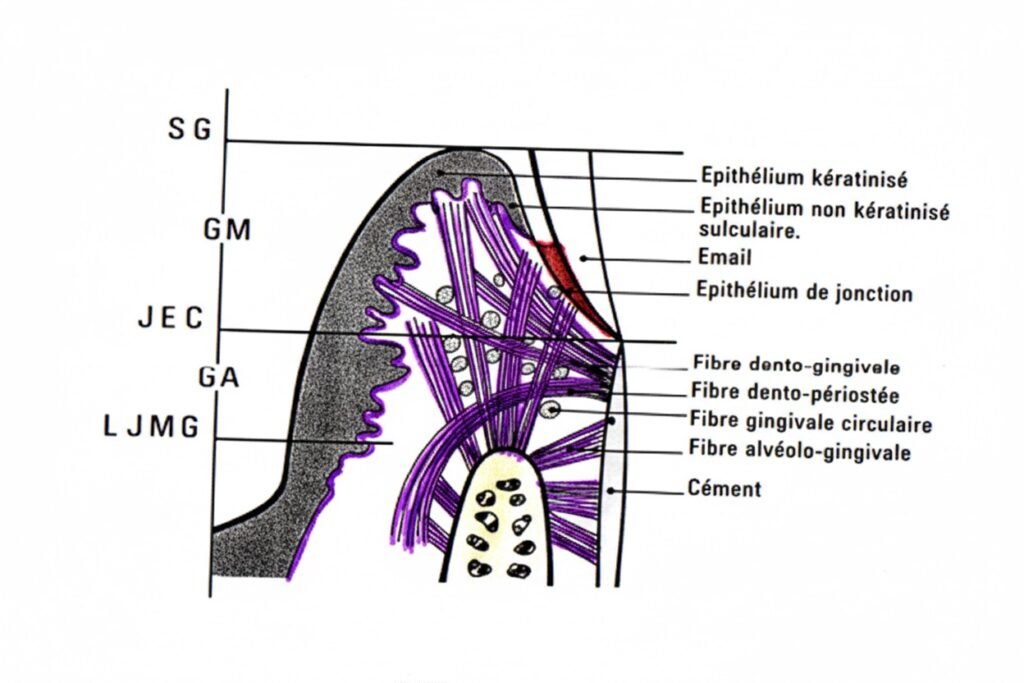
Le Conjonctif de l’Attache : Le Tissu de Soutien
Le chorion sous-jacent à l’attache épithéliale présente des caractéristiques particulières qui le distinguent du tissu conjonctif des autres régions gingivales.
Structure tissulaire :
- Absence de papilles conjonctives
- Surface d’interface plane avec l’épithélium
- Organisation spécifique des fibres collagènes
Cellules immunitaires : Dans un tissu sain, les cellules immunitaires sont relativement rares. On observe quelques neutrophiles et de rares lymphocytes T. Cette faible densité cellulaire indique l’absence d’inflammation significative.
Vascularisation : Le réseau vasculaire est bien développé. Il assure l’apport en nutriments et en oxygène nécessaires au renouvellement cellulaire intense de l’épithélium de jonction. Il permet également l’arrivée rapide des cellules immunitaires en cas d’agression bactérienne.
Innervation : L’innervation de l’attache épithéliale saine se limite à quelques terminaisons libres. Ces terminaisons nerveuses sont responsables de la sensibilité de cette zone.
Organisation des fibres collagènes : Des trousseaux de fibres collagènes sans orientation préférentielle sont issus du cément. Ils se réunissent en faisceaux avec les fibres de la gencive libre de même origine, créant un réseau tridimensionnel de soutien.
Physiologie de l’Attache Épithéliale : Un Système Multifonctionnel
L’Adhésion : Premier Rôle de l’Attache
L’adhésion de la surface gingivale aux surfaces dures dentaires est assurée par l’ensemble des structures que nous avons décrites. C’est un système redondant où plusieurs mécanismes se complètent.
Mécanismes d’adhésion :
- Adhésion mécanique via les hémi-desmosomes
- Adhésion chimique via les protéines de la cuticule dentaire
- Forces électrostatiques dans la sub-lamina lucida
- Interactions moléculaires dans la lame basale interne
Cette multiplicité de mécanismes assure une adhésion robuste même si l’un des systèmes est temporairement compromis.
Le Renouvellement Cellulaire : Un Équilibre Dynamique
Le renouvellement cellulaire maintient une épaisseur constante de l’épithélium de jonction malgré la desquamation continue des cellules superficielles.
Cycle de renouvellement :
- Prolifération des cellules basales par mitose
- Migration coronaire des cellules néoformées
- Maturation progressive dans les couches supra-basales
- Vieillissement dans la couche superficielle
- Desquamation dans le sulcus
Ce cycle complet s’accomplit en quelques jours seulement, faisant de l’épithélium de jonction l’un des tissus à renouvellement le plus rapide du corps humain.
La Desquamation : Un Mécanisme de Défense Actif
La desquamation des cellules superficielles dans le milieu buccal assure l’élimination des corps étrangers fixés. C’est un mécanisme de nettoyage naturel remarquablement efficace.
Avantages de la desquamation :
- Élimination des bactéries adhérentes
- Renouvellement constant de la surface exposée
- Maintien d’un épithélium jeune et fonctionnel
- Prévention de l’accumulation de toxines bactériennes
Ce processus est si efficace que même en l’absence de brossage, une partie des bactéries est naturellement éliminée par ce mécanisme.
La Défense Immunitaire : La Plaque Free Zone en Action
Le rôle de défense est assuré par les cellules phagocytaires présentes dans la Plaque Free Zone. Ces cellules immunitaires patrouillent constamment l’épithélium de jonction.
Arsenal défensif :
- Polynucléaires neutrophiles : première ligne de défense, engloutissent les bactéries
- Macrophages : cellules “nettoyeuses” qui digèrent les débris cellulaires et bactériens
- Cellules de Langerhans : présentent les antigènes bactériens au système immunitaire
- Lymphocytes T : coordonnent la réponse immunitaire adaptative
Selon des études récentes, ce système de défense est capable de neutraliser des millions de bactéries quotidiennement sans générer d’inflammation destructrice dans un parodonte sain.
La Réparation : Une Capacité de Régénération Remarquable
L’attache épithéliale possède une capacité de réparation impressionnante en cas de lésions. Cette régénération peut s’effectuer à partir des cellules jonctionnelles ou des cellules de l’épithélium sulculaire.
Processus de réparation :
- Après destruction partielle : migration des cellules adjacentes
- Après excision complète : régénération à partir de l’épithélium sulculaire
- Rétablissement de l’adhésion à la surface dentaire
- Reformation des structures d’ancrage (hémi-desmosomes, lames basales)
Cette capacité de régénération est exploitée en parodontologie lors des chirurgies de traitement des maladies parodontales.
L’Éruption Passive : Un Mouvement Tout au Long de la Vie
L’attache épithéliale n’est pas une structure statique. Elle se situe à différents niveaux au cours de la vie de la dent dans un processus appelé éruption passive.
L’éruption passive désigne la dénudation progressive des dents due à la migration apicale (vers le bas) de l’attache épithéliale. Elle accompagne l’éruption active (déplacement de la dent vers le plan occlusal) chez l’enfant et se poursuit à l’âge adulte.
Conséquences cliniques :
- Exposition progressive de la couronne dentaire
- Allongement apparent des dents avec l’âge
- Migration de l’attache épithéliale vers le cément
- Maintien d’une distance constante par rapport à la crête alvéolaire
Ce phénomène physiologique explique pourquoi les dents paraissent plus longues avec l’âge. Il est important de distinguer cette éruption passive normale d’une récession gingivale pathologique.
Importance Clinique : Pourquoi Préserver l’Intégrité de l’Attache Épithéliale ?
L’Attache Épithéliale : Porte d’Entrée des Maladies Parodontales
L’attache épithéliale représente la porte d’entrée du ligament parodontal et des structures profondes de soutien de la dent. Son atteinte peut compromettre l’ensemble du système d’attache dentaire.
Les chiffres alarmants des maladies parodontales :
Selon l’Organisation Mondiale de la Santé (OMS), les maladies parodontales constituent un problème majeur de santé publique mondiale. Les statistiques récentes révèlent l’ampleur du problème :
- Près de 1 milliard de personnes dans le monde souffrent de maladies parodontales sévères
- 19% des adultes de plus de 15 ans sont affectés globalement
- En France, 20% de la population souffre de parodontite sévère
- 49% des Français présentent une parodontite légère
- 27% ont une parodontite modérée
- Seulement 4% sont en parfaite santé parodontale
Évolution préoccupante : En 30 ans, la prévalence des maladies parodontales a bondi de 24% au niveau mondial. Les pays les moins favorisés sont les plus affectés avec une augmentation de 35%.
Les Conséquences d’une Attache Compromise
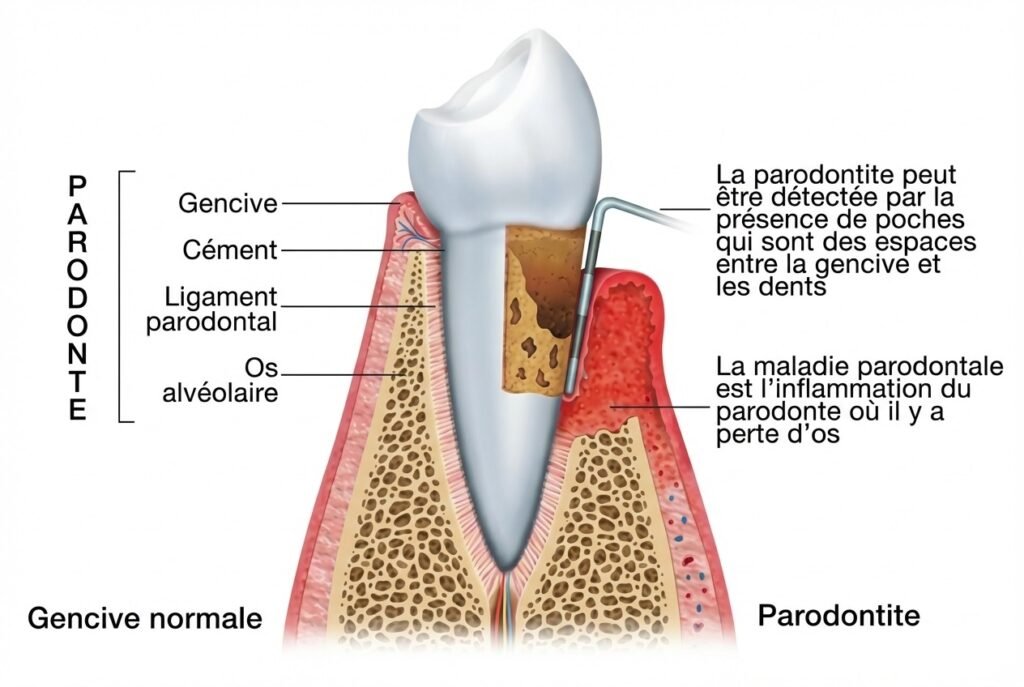
Lorsque l’intégrité de l’attache épithéliale est compromise, plusieurs scénarios pathologiques peuvent se développer :
Formation de poches parodontales : La migration apicale pathologique de l’attache crée des poches profondes. Des études canadiennes récentes (2022-2024) montrent une tendance inquiétante :
- Le pourcentage d’adultes avec des poches de 4mm ou plus est passé de 20% à 36% en 15 ans
- 83% des adultes présentent un saignement au sondage
- Les jeunes adultes (20-39 ans) affichent le taux d’inflammation le plus élevé (90%)
Destruction du support parodontal : L’atteinte de l’attache épithéliale déclenche une cascade inflammatoire qui peut conduire à :
- Destruction de l’os alvéolaire
- Perte des fibres du ligament parodontal
- Mobilité dentaire progressive
- Perte dentaire dans les cas avancés
Liens avec la santé générale : Les recherches récentes établissent des connexions préoccupantes entre les maladies parodontales et la santé systémique :
- Maladies cardiovasculaires : La parodontite affecte 83% des personnes de plus de 65 ans. L’inflammation chronique et les bactériémies récurrentes sont impliquées dans le développement de l’athérosclérose.
- Diabète : Les relations bidirectionnelles entre parodontite et diabète sont solidement établies. Le diabète augmente le risque de parodontite, et inversement, la parodontite complique le contrôle glycémique.
- Naissances prématurées : Des évidences scientifiques associent les parodontites sévères aux naissances prématurées et aux bébés de petit poids.
- Maladies respiratoires : L’aspiration de bactéries parodontales peut aggraver certaines pathologies pulmonaires.
Facteurs de Risque à Connaître
Plusieurs facteurs peuvent fragiliser l’attache épithéliale et augmenter le risque de maladies parodontales :
Facteurs locaux :
- Plaque bactérienne et tartre
- Restaurations dentaires iatrogènes (mal adaptées)
- Malpositions dentaires
- Traumatismes occlusaux
Facteurs généraux :
- Tabagisme (facteur de risque majeur)
- Diabète non contrôlé
- Stress chronique
- Certaines médications (immunosuppresseurs)
- Déficiences nutritionnelles
Facteurs systémiques :
- Chimiothérapies anticancéreuses aplasiantes qui détruisent les cellules à renouvellement rapide
- Neutropénie (déficit en globules blancs)
- Pathologies affectant le système immunitaire
Sondage Parodontal : L’Examen Clé
Le sondage parodontal est l’examen de référence pour évaluer l’intégrité de l’attache épithéliale. Il mesure deux paramètres essentiels :
Profondeur de poche (PPD) : Distance entre le sommet de la gencive marginale et le fond de la poche. Une profondeur saine se situe entre 1 et 3 mm.
Niveau d’attache clinique (PAL) : Distance entre la jonction émail-cément et le fond de la poche. C’est le marqueur le plus fiable de la destruction parodontale.
Critères de diagnostic selon la classification de 2017 :
- Stade 1 (légère) : Perte d’attache de 1-2 mm, poches < 4 mm
- Stade 2 (modérée) : Perte d’attache de 3-4 mm, poches < 5 mm
- Stade 3 (sévère) : Perte d’attache ≥ 5 mm, poches ≥ 6 mm
- Stade 4 (très sévère) : Perte d’attache ≥ 5 mm, nécessite une réhabilitation complète
Précautions lors du sondage : Le sondage doit être effectué avec une force contrôlée (environ 20 grammes). Une pression excessive peut entraîner une surestimation de la profondeur de poche et conduire à des décisions cliniques inappropriées.
Prévention : Les Gestes Essentiels
La préservation de l’intégrité de l’attache épithéliale repose sur des mesures préventives simples mais rigoureuses :
Hygiène bucco-dentaire quotidienne :
- Brossage bimétrisque deux fois par jour pendant 2 minutes
- Utilisation du fil dentaire ou des brossettes interdentaires
- Bain de bouche antiseptique si recommandé par votre dentiste
Visites régulières chez le dentiste :
- Contrôle tous les 6 mois pour les patients sains
- Suivi plus fréquent (tous les 3-4 mois) pour les patients à risque
- Détartrage professionnel régulier
Contrôle des facteurs de risque :
- Arrêt du tabac (priorité absolue)
- Contrôle du diabète
- Gestion du stress
- Alimentation équilibrée riche en vitamines C et D
Selon la déclaration de Bangkok de novembre 2024, l’OMS insiste sur la nécessité de faire de la santé bucco-dentaire une priorité de santé publique mondiale. L’objectif est d’atteindre la couverture sanitaire universelle d’ici 2030.
Thérapeutiques Dentaires : Respecter l’Attache
Il est crucial d’éliminer tous les facteurs locaux, de prévenir leur installation et de respecter l’intégrité de l’attache épithéliale lors des thérapeutiques dentaires :
Restaurations prothétiques : Les limites des couronnes et bridges seront, dans toute la mesure du possible, éloignées de la jonction dento-gingivale. Les restaurations trop proches ou pénétrant dans le sulcus peuvent créer une inflammation chronique.
Traitements endodontiques : Le respect de l’espace biologique (attache épithéliale + attache conjonctive) est essentiel lors de la pose de tenons et la restauration coronaire.
Orthodontie : Les forces orthodontiques doivent être contrôlées pour éviter une récession gingivale et une perte d’attache. Une hygiène rigoureuse pendant le traitement est impérative.
Traitements parodontaux : Les thérapeutiques parodontales peuvent viser trois objectifs selon la situation :
- Réparation : Formation d’un long épithélium jonctionnel après surfaçage radiculaire
- Régénération partielle : Techniques régénératrices avec biomatériaux
- Régénération complète : Objectif idéal mais rarement atteint en pratique
Les études sur la régénération parodontale montrent que différents tissus ont des potentiels de régénération variables. Le tissu osseux seul ne permet pas la formation d’une nouvelle attache. Le tissu conjonctif seul n’autorise pas non plus la formation d’une attache fonctionnelle. C’est l’épithélium qui, par sa migration naturelle, protège la surface radiculaire et évite la résorption.
Questions Fréquentes sur l’Attache Épithéliale
L’attache épithéliale peut-elle se régénérer complètement ?
Oui, l’attache épithéliale possède une capacité de régénération remarquable. Après une destruction partielle ou même une excision complète, elle peut se reconstituer à partir des cellules jonctionnelles ou de l’épithélium sulculaire adjacent.
Cependant, la qualité de cette régénération dépend de plusieurs facteurs :
- L’étendue de la destruction initiale
- La présence ou non d’inflammation chronique
- Le contrôle de la plaque bactérienne
- L’état de santé général du patient
Dans les cas de parodontite avancée, la régénération aboutit souvent à la formation d’un “long épithélium jonctionnel” plutôt qu’à une véritable régénération de l’architecture originale.
Comment savoir si mon attache épithéliale est en bonne santé ?
Plusieurs signes cliniques indiquent une attache épithéliale saine :
Signes visuels :
- Gencive de couleur rose pâle
- Aspect piqueté “en peau d’orange” de la gencive attachée
- Contour gingival régulier suivant la courbe des dents
- Absence de gonflement ou de rougeur
Signes fonctionnels :
- Absence de saignement au brossage
- Absence de sensibilité gingivale
- Pas de mauvaise haleine persistante
- Profondeur de sulcus normale (1-3 mm)
Seul un examen parodontal complet réalisé par un dentiste avec sondage peut confirmer la santé de votre attache épithéliale.
Le tabac affecte-t-il vraiment l’attache épithéliale ?
Oui, le tabac est l’un des facteurs de risque les plus importants pour les maladies parodontales. Il affecte l’attache épithéliale de multiples façons :
Effets directs :
- Réduction de la vascularisation gingivale
- Diminution de l’apport en oxygène et nutriments
- Altération de la fonction des cellules immunitaires
- Ralentissement du renouvellement cellulaire
Effets indirects :
- Modification de la composition de la flore bactérienne
- Augmentation de bactéries pathogènes
- Masquage des signes d’inflammation (moins de saignement)
- Retard de cicatrisation après traitement
Les fumeurs ont un risque 2 à 7 fois plus élevé de développer une parodontite sévère. La bonne nouvelle : l’arrêt du tabac améliore rapidement la santé parodontale.
À quelle fréquence dois-je faire vérifier mon attache épithéliale ?
La fréquence des contrôles dépend de votre profil de risque :
Pour les patients à faible risque (gencives saines, bonne hygiène) :
- Examen parodontal complet : 1 fois par an
- Contrôle et détartrage : tous les 6 mois
Pour les patients à risque modéré (antécédents de gingivite, facteurs de risque contrôlés) :
- Examen parodontal : tous les 6 mois
- Maintenance parodontale : tous les 3-4 mois
Pour les patients à haut risque (parodontite traitée, diabète, tabagisme) :
- Examen parodontal : tous les 3-4 mois
- Maintenance parodontale : tous les 3 mois
Des études ont montré que des soins professionnels réguliers (tous les 15 jours dans les cas extrêmes) peuvent empêcher toute perte d’attache supplémentaire.
Les maladies parodontales sont-elles héréditaires ?
La susceptibilité aux maladies parodontales comporte effectivement une composante génétique. Certaines personnes possèdent une prédisposition génétique qui les rend plus vulnérables.
Facteurs génétiques impliqués :
- Variations dans les gènes de la réponse immunitaire
- Polymorphismes affectant la production de cytokines inflammatoires
- Variations dans les gènes du métabolisme du collagène
Des tests de susceptibilité génétique (comme le test PST) sont aujourd’hui disponibles. Ils peuvent identifier les patients à risque élevé qui bénéficieraient d’un suivi plus rapproché.
Cependant, même avec une prédisposition génétique, une excellente hygiène bucco-dentaire et des soins réguliers peuvent prévenir ou contrôler la maladie.
Conclusion : L’Attache Épithéliale, Gardienne Silencieuse de Votre Santé Bucco-Dentaire
L’attache épithéliale représente bien plus qu’une simple structure anatomique. C’est un système biologique dynamique et sophistiqué qui joue un rôle crucial dans la préservation de votre santé bucco-dentaire et générale.
Les points clés à retenir :
- Une barrière essentielle : L’attache épithéliale sépare le milieu intérieur de votre corps de l’environnement buccal, empêchant l’invasion bactérienne.
- Un tissu vivant : Avec l’un des taux de renouvellement les plus rapides de l’organisme, elle se régénère constamment pour maintenir son intégrité.
- Un système de défense actif : La Plaque Free Zone constitue un champ de bataille microscopique où vos cellules immunitaires combattent quotidiennement les bactéries.
- Une porte d’entrée des maladies : Son atteinte peut déclencher une cascade d’événements menant à la perte dentaire et affectant votre santé générale.
- Une priorité de santé publique : Avec près d’un milliard de personnes affectées mondialement, les maladies parodontales constituent un enjeu majeur reconnu par l’OMS.
Votre rôle est primordial : La préservation de l’intégrité de votre attache épithéliale repose en grande partie sur vos gestes quotidiens. Un brossage rigoureux, l’utilisation du fil dentaire, des visites régulières chez votre dentiste et le contrôle des facteurs de risque sont vos meilleures armes.
L’avenir de la parodontologie : La recherche continue de progresser dans la compréhension des mécanismes de l’attache épithéliale. Les scientifiques travaillent sur :
- De nouvelles approches de régénération parodontale
- Des biomatériaux innovants
- Des thérapies ciblées contre les bactéries pathogènes
- Des tests de susceptibilité génétique plus précis
Message d’espoir : Même si vous avez déjà subi une perte d’attache, il n’est jamais trop tard pour agir. Les traitements parodontaux modernes peuvent stabiliser la maladie, et avec une maintenance stricte, prévenir toute progression future.
N’oubliez pas : votre attache épithéliale travaille 24 heures sur 24 pour protéger vos dents. À vous de lui fournir les meilleures conditions pour remplir cette mission essentielle. Consultez régulièrement votre dentiste, maintenez une hygiène irréprochable, et prenez soin de cette gardienne silencieuse de votre sourire.
Pour Aller Plus Loin : Ressources Recommandées
Livres Essentiels en Parodontologie
“Parodontologie et Dentisterie Implantaire” par Philippe Bouchard Un ouvrage de référence complet couvrant tous les aspects de la parodontologie moderne, de la prévention aux techniques chirurgicales avancées.
“Parodontologie : Du Diagnostic à la Pratique” par P. Bercy et H. Tenenbaum Approche pratique et clinique de la parodontologie avec de nombreux cas cliniques illustrés.
“Atlas de Parodontologie” par Wolf, Rateitschak et Rateitschak Atlas visuel exceptionnel présentant l’anatomie, l’histologie et les pathologies parodontales.
Ouvrages Complémentaires
Pour ceux qui s’intéressent aux aspects connexes de la santé bucco-dentaire :
- “Orthodontie de l’Enfant et de l’Adulte” par Marie-José Boileau
- “Guide d’Odontologie Pédiatrique : La Clinique par la Preuve”
- “Orthopédie Dento-Faciale en Dentures Temporaire et Mixte”
- “Biomécanique Orthodontique”
Sites Web de Référence
Organisation Mondiale de la Santé (OMS) : Données épidémiologiques mondiales sur la santé bucco-dentaire
Fédération Européenne de Parodontologie (EFP) : Guidelines et consensus scientifiques
Académie Américaine de Parodontologie (AAP) : Ressources éducatives pour patients et professionnels
Cet article vous a été utile ? Partagez-le avec vos proches pour les sensibiliser à l’importance de la santé parodontale. N’hésitez pas à prendre rendez-vous chez votre dentiste pour un examen parodontal complet.
Dernière mise à jour : Janvier 2026 | Sources : OMS, AAP, EFP, études scientifiques récentes



[…] Palais dur : Les deux tiers antérieurs, formés d’une lame osseuse. […]
[…] fusiformes de soutien : Environ une vingtaine, en périphérie, souvent en mitose, elles sécrètent la substance mucoïde de […]