L’approche psychologique du patient – Pathologies Bucco-Dentaires
L’approche psychologique du patient – Pathologies Bucco-Dentaires
Introduction
En pratique médicale, les actes de soins s’effectuent sur des patients de tous âges et présentant une personnalité, une psychologie propre à chacun d’eux et des réactions différentes aux stimuli externes.
La « peur du dentiste » est une réalité quotidienne malgré l’avancée des techniques en odontologie et une meilleure prise en charge de la douleur. L’anxiété des adultes face aux soins dentaires débuterait pour la moitié des cas dans l’enfance. Elle perturbe le bon déroulement des soins et peut conduire à un évitement de ceux-ci et des contrôles, donc à une dégradation progressive de l’état bucco-dentaire. Elle serait donc à l’origine d’un véritable problème de santé publique.
Il faut savoir qu’avant la prise en charge du patient pour une pathologie donnée, il faut d’abord lui assurer une prise en charge psychologique. Celle-ci est importante car le cabinet dentaire est un milieu hautement stressant et d’autre part parce que le praticien est assimilé à des actes de mutilation toujours douloureux.
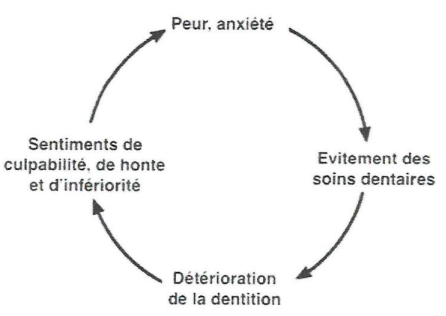
Le cercle vicieux de la peur des soins dentaires, selon Berggren
Méthodologie de la préparation psychologique du patient
La prise en charge psychologique consiste avant tout à :
- Capter la confiance du malade, seule solution pour avoir affaire à un patient calme et détendu ;
- Diminuer le stress pouvant être à l’origine de complications au cabinet dentaire (l’anxiété est d’autant plus grande que le malade présente une pathologie lourde : cardiopathie, hémopathie, diabète…).
Préparation dès l’accueil
- La préparation psychologique du patient commence dès l’accueil du malade. Avant même d’avoir vu le praticien, le patient a vu le cabinet, s’il est conçu de manière fonctionnelle, esthétique et confortable, il engendre une intuition positive et devient en termes de communication vis-à-vis du patient, « la carte de visite » du praticien.
- Un éclairage optimal est important, il permet de satisfaire un confort et une performance visuelle. Une pièce mal éclairée peut provoquer un sentiment d’insécurité.
- La réception doit se faire dans le calme par des assistantes dentaires formées dans ce domaine ou ayant une grande expérience : accueil chaleureux, affectueux et sécurisant.
- La première consultation est importante, c’est cette première expérience qui va conditioner pour la vie l’attitude du malade vis-à-vis des soins dentaires ; un malade anxieux se reconnait par : débit de parole, regard furtif, transpiration, rythme respiratoire, crispation : main serrée sur l’accoudoir…
- Écouter activement le patient et se concentrer sur ses propos, ne pas l’interrompre : l’écoute de ce que dit le patient est indispensable à l’établissement d’une relation de confiance. Cependant, il ne suffit pas simplement d’écouter : il faut démontrer au malade que l’on écoute avec attention, c’est-à-dire lui envoyer des signaux d’intérêt. C’est ce que l’on appelle l’écoute active.
- Les délais d’attente ne doivent pas être excessifs.
- Éviter tous les bruits anormaux susceptibles d’augmenter le stress ; la salle de soins doit être insonorisée au maximum, car il n’y a rien de plus anxiogène pour les patients que de percevoir et d’imaginer les soins effectués sur le patient présent. En effet, le bruit de la turbine et de l’aspiration, les éventuels soupirs et exclamations du patient ne doivent pas être perçus ou entendus par les autres patients du cabinet. En outre, la musique au cabinet a d’excellentes vertus, relaxantes et anxiolytiques, et permet la dérivation de l’attention.
- Les odeurs peuvent évoquer des souvenirs dentaires pénibles, notamment l’odeur de l’eugénol. C’est pourquoi il est conseillé de veiller à éliminer toute odeur médicamenteuse par le nettoyage immédiat des flacons et des plaques de verre, et d’utiliser des désodorisants légers, ainsi que d’aérer les pièces le plus souvent possible.
- Certains instruments ne doivent pas être trop exposés dans le cabinet (seringues, daviers ou instruments de chirurgie). Ces instruments seront tirés après la préparation du malade et la certitude de son entière collaboration.
- Ne jamais être pressé par le temps, car le temps joue en faveur de notre efficacité.
- Ne pas l’intimider, ni l’effrayer.
- Il faut toujours dédramatiser la situation et rassurer le patient.
- Expliquer les suites opératoires par des mots simples : l’objectif est de réduire la peur de l’inconnu en clarifiant la situation et en expliquant le déroulement des soins.
Particularités de l’enfant
La prise en charge de l’enfant est tellement différente de celle de l’adulte, qu’elle a nécessité la création d’une discipline spécifique ‘la pédodontie’. En effet l’enfant est un être en évolution et qu’il est d’humeur très changeante, il faudra s’adapter à tout moment. Cette prise en charge requiert du praticien des aptitudes et des connaissances devant amener les enfants à coopérer directement aux divers traitements.
Causes de la peur chez l’enfant
Le médecin-dentiste est parfois susceptible de représenter un objet phobique car l’enfant a peur de :
- L’inconnu (nouvelle expérience) ;
- L’adulte, de son pouvoir et de sa force.
Cette peur peut être construite sur ses propres expériences, celles d’un membre de sa famille (l’anxiété maternelle face aux soins dentaires influence négativement l’enfant dans sa capacité à réagir face à l’expérience dentaire), les oui-dires de son entourage.
Stratégies pour la prise en charge de l’enfant
- Le praticien doit prendre le temps de faire connaissance avec l’enfant et d’établir un contact positif lors de la première consultation.
- La présence ou l’absence d’un parent dépend également de la relation entretenue entre l’enfant et les parents. L’enfant étant très réceptif à l’état psychologique de ses proches, leur anxiété se projettera sur lui. Les parents hyper anxieux, hyper protecteurs et les parents dominateurs qui humilient leurs enfants seront exclus le temps du soin.
- Toute erreur, douleur, toute violence constituera un traumatisme indélébile qui éloignera pour la vie, l’enfant des cabinets dentaires.
Approches de communication
Différentes approches de communication peuvent être utilisées chez l’enfant, permettent ainsi de construire une relation thérapeutique de soin basée sur la confiance :
Méthode de pré-exposition
Cette méthode consiste à familiariser l’enfant avec les instruments et leur fonctionnement, afin d’éliminer le facteur inconnu souvent à l’origine de l’anxiété :
- La grosse lumière devient un soleil qui éclaire la bouche ;
- Le praticien montre le petit miroir qui va permettre de regarder les dents ;
- Permettre à l’enfant d’actionner le jet d’air et de sentir son effet, dédramatise l’objet.
Méthode Expliquer-Démontrer-Faire (Show-Tell-Do)
Elle consiste pour le praticien à montrer avant chaque opération l’instrument, le décrire et décrire à l’enfant la façon dont on procédera. Toujours dire ce que l’on va faire et faire ce que l’on a dit. Mentir ou faire des promesses dont on sait qu’elles ne pourront être tenues, peut aboutir à une perte de confiance, à la mise en péril de la relation de soin et de leurs réalisations.
Contrat de confiance ou stop signal
À partir de 5 ans, on peut convenir avec l’enfant d’un signe qu’il pourra utiliser pour arrêter le soin à tout moment s’il ressent une gêne importante. Il peut s’agir par exemple de lever la main. Grâce au stop signal, on établit un contrat de confiance avec l’enfant puisqu’on lui assure un arrêt immédiat de notre geste en cas de problème, mais en contrepartie, celui-ci ne doit pas nous tromper par la simulation ou le mensonge. Il s’agit également d’une bonne méthode pour impliquer le patient en lui montrant qu’il garde un certain contrôle sur la situation.
Méthode de distraction
Elle consiste à faire participer l’enfant à l’action en lui confiant un miroir, dans lequel il pourra suivre les étapes du traitement. Ceci permet d’occuper l’enfant et de le distraire. On pourra raconter une histoire, chanter une chanson, parler des vacances, de ses personnages préférés, de ses centres d’intérêts en général. Le parent peut nous aider à pratiquer cette distraction en prenant part à la discussion autour du sujet choisi. La décoration du cabinet est très importante, elle accroche le regard et contribue à distraire l’enfant de l’acte opératoire qui se prépare.
Renforcement positif
Il s’agit de féliciter l’enfant ayant fait preuve d’un comportement coopérant ou d’une amélioration de comportement, en faisant valoir le bon résultat obtenu même si celui-ci est mineur, pour encourager la répétition de celui-ci à l’avenir. Même s’il y a eu quelques difficultés comportementales au cours du soin, celles-ci sont écartées pour laisser place à la valorisation du soin qu’on a finalement réussi à réaliser. L’enfant peut aussi être récompensé par un petit cadeau en fin de soin pour appuyer le renforcement, mais uniquement s’il s’est bien conduit.
Modélisation
Il s’agit de l’apprentissage du comportement au fauteuil par l’observation d’un enfant généralement plus grand se faisant soigner. Le but recherché est que l’enfant en apprentissage suive l’exemple de l’enfant plus grand. On peut néanmoins montrer un enfant plus petit que lui se faisant soigner, et ainsi faire appel à l’amour propre de l’enfant en apprentissage.
Méthodes pharmacologiques et prise en charge de l’anxiété
Parfois malgré la préparation psychologique le patient (enfant ou adulte) reste tendu, craintif et agité ; pour éviter la survenue d’accidents et permettre une meilleure prise en charge le praticien peut recourir aux substances pharmacologiques. Elles participent au traitement ponctuel des symptômes de l’anxiété mais ne résolvent en aucun cas le problème sur le long terme. Cependant d’autres approches non médicamenteuses permettant de calmer l’anxiété : l’hypnose est souvent couplée aux méthodes de relaxation. L’acupuncture trouve également sa place dans certains pays.
Il est toujours souhaitable d’associer la procédure pharmacologique à un accompagnement psychologique car celui-ci potentialise l’effet des sédatifs médicamenteux, ce qui permet l’administration de doses plus faibles.
Niveaux de sédation
L’American Society of Anesthesiologists (ASA) a défini différents niveaux de sédation-analgésie allant de la sédation minimale par prémédication anxiolytique à l’anesthésie générale.
Prémédications sédatives
On parle de prémédication sédative lorsqu’on prescrit un agent pharmacologique avant un acte médical pour diminuer l’anxiété du patient vis-à-vis des soins et induire un état de sédation. Les médicaments de la sédation par voie orale en odontologie sont principalement les benzodiazépines et les antihistaminiques, avec l’hydroxyzine principalement. Il s’agit de la prémédication sédative la plus répandue, pour la prise en charge des manifestations mineures d’anxiété.
Sédation par inhalation
La sédation consciente par inhalation d’un mélange équimolaire oxygène – protoxyde d’azote (MEOPA) a un effet anxiolytique, euphorisant, amnésiant et analgésique. L’efficacité du MEOPA a été démontrée dans le contrôle de l’anxiété chez l’adulte et l’enfant présentant une anxiété sévère ou modérée vis-à-vis des soins bucco-dentaires. Elle n’entraîne aucune dépression respiratoire, n’a aucun effet sur la fréquence cardiaque et la pression artérielle. Les réflexes laryngés sont conservés. Le patient reste conscient, il répond aux commandes verbales. Les effets indésirables sont mineurs et réversibles en quelques minutes dès l’arrêt de l’induction : nausées et vomissements, vertiges, céphalées…
Conclusion
La préparation psychologique est essentielle et irremplaçable ; un patient mal préparé psychologiquement est difficile à prendre en charge et risque par son agitation de provoquer des accidents (inhalation d’objets, gestes intempestifs, blessures par des instruments rotatifs, tranchants ou pointus), c’est pour cela qu’il vaut mieux remettre une intervention chez un malade non motivé, trop anxieux, ou agité que de lui faire courir des risques.
La sédation médicamenteuse, allant de la simple prémédication sédative à l’anesthésie générale en fonction du contexte, constitue actuellement le principal recours à l’échec des approches psychologiques et comportementales.
L’approche psychologique du patient – Pathologies Bucco-Dentaires
Voici une sélection de livres en français sur les prothèses dentaires:
- Prothèse Amovible Partielle : Clinique et Laboratoire
Collège National des Enseignants en Prothèses Odontologiques (CNEPO), Michel Ruquet, Bruno Tavernier - Traitements Prothétiques et Implantaires de l’Édenté Total 2.0
- Conception et Réalisation des Châssis en Prothèse Amovible Partielle
- Prothèses supra-implantaires: Données et conceptions actuelles
- Prothèse complète: Clinique et laboratoire Broché – Illustré, 12 octobre 2017
- Prothèse fixée, 2e Ed.: Approche clinique Relié – Illustré, 4 janvier 2024


[…] immédiatement après usage, elle réduit les salissures et la charge microbienne initiale pour faciliter le nettoyage. Les instruments souillés sont immergés dans un bac contenant […]