La poche parodontale
La poche parodontale
Introduction :
La maladie parodontale présente plusieurs manifestations cliniques, dont la poche parodontale qui est caractérisée par une évolution lente et une symptomatologie clinique silencieuse. La poche parodontale doit être prise en considération lors de l’examen clinique et lors de l’établissement d’un plan de traitement.
- Objectifs :
. Evaluer la perte d’attache clinique
. Comprendre le processus pathologique parodontal
- Rappel :
. Le parodonte sain : Le parodonte sain est caractérisé par une gencive saine et un parodonte profond (système d’attache) intact :
- Une gencive rose pâle, piquetée en peau d’orange, ne saignant pas au brossage ni au sondage. Elle suit le feston des collets des dents. La gencive interdentaire occupe la totalité des embrasures interdentaires sans dépasser les points de contact.
- Un système d’attache intact, s’étendant sur la totalité de la surface radiculaire. Un os alvéolaire de 2-3mm de la jonction email-cément. (Fig1)
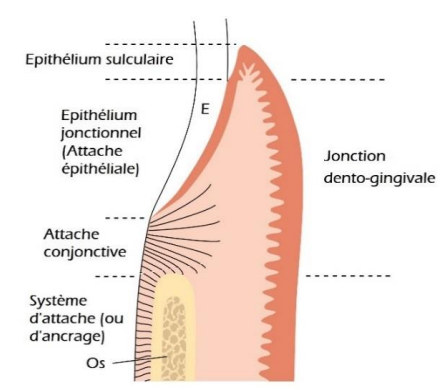
Fig 1 : Parodonte sain
Le sulcus : Le sulcus est l’espace qui sépare la gencive de la surface dentaire. Cet espace contient le fluide gingival (exsudat sérique)dans lequel baignent des cellules immunitaires, protéines sériques (immunoglobuline, enzymes, complément, …), cellules épithéliales desquamées, des bactéries et leurs produits ainsi que des débris alimentaires.
Le sulcus présente une paroi gingivale, une paroi dentaire et un fond représenté par l’attache épithéliale.
La paroi gingivale est tapissée d’un épithélium sulculaire non kératinisé.
Le fond est représenté par la jonction dento-gingivale.
La gencive est appliquée sur la dent par une attache épithéliale et une attache conjonctive : cela constitue une barrière physiologique (collier) qui assure la protection des tissus profonds
Cette protection est double : mécanique et biologique
- Mécanique : par le système de fibres gingivales et par l’attache épithéliale assurée par les hémidesmosomes
- Biologique : ce système est richement vascularisé, la barrière épithéliale présente une perméabilité sélective : elle permet le passage des cellules et molécules immunitaire et empêche la pénétration des bactéries et leurs produits, le système fibreux assure aussi une barrière contre la propagation de l’infection.
- Définition de la poche parodontale : La poche parodontale est le résultat de l’approfondissement pathologique du sillon gingivodentaire par migration de l’attache épithéliale en direction apicale. Il se produit une destruction des tissus parodontaux (os alvéolaire). C’est le type de poche qui survient en cas de parodontolyse (vraie poche), (absolue).
L’inflammation progresse en profondeur provoquant ainsi :
- La dégénérescence des fibres gingivales
- La résorption de la crête alvéolaire
- Dissociation des fibres desmodontales
La poche gingivale résulte d’un accroissement gingival (hypertrophie) en direction coronaire, sans phénomène de destruction des tissus parodontaux sous-jacents. (Sans migration de l’attache épithéliale en direction apicale, ni destruction osseuse), (Fausse poche), (relative). Le sillon est approfondi du fait que le volume de la gencive est augmenté.
- La formation de la poche parodontale : L’accumulation du biofilm au contact de la gencive marginale déclenche une réaction immuno-inflammatoire qui induit des modifications anatomopathologiques au sein de la gencive. On note une hyper- vascularisation, une augmentation de l’exsudat inflammatoire (cellules immunitaires et protéines sériques) : ceci se traduit cliniquement par une augmentation du volume de la gencive et donc un approfondissement du sillon gingivodentaire.
À ce stade le niveau de l’attache épithéliale reste stable : c’est une poche gingivale.
Si ce phénomène inflammatoire persiste, il risque de se propager et toucher le parodonte profond. (Fig 2)
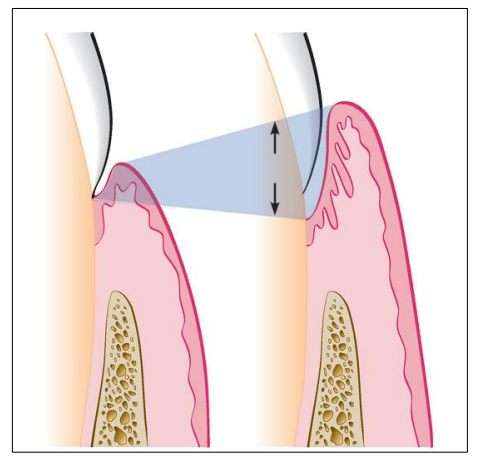
Fig 2 : Début de formation de poche parodontale
La destruction des éléments du parodonte profond (ou perte d’attache) est suivi par la migration en direction apicale de l’attache épithéliale. Il s’agit d’une perte d’attache
: C’est une poche parodontale. (Fig 3)
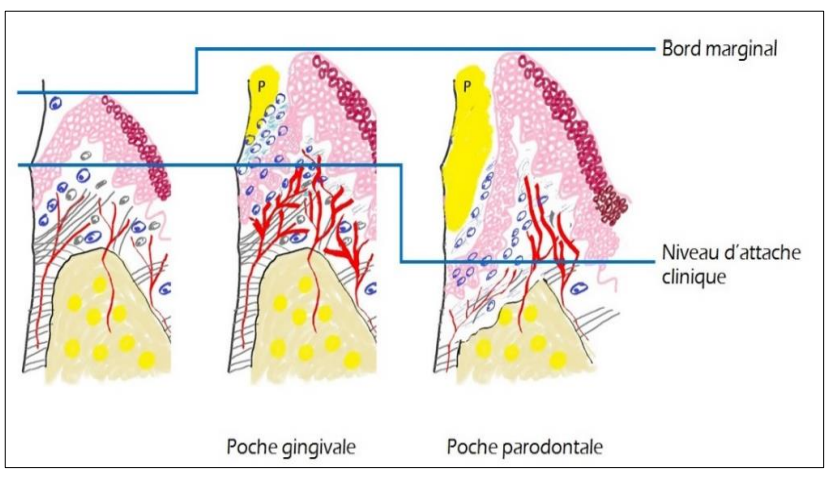
Fig 3 : Caractéristiques différentiels entre poche gingivale et poche parodontale
- Classification des poches parodontales : Le moyen de reconnaître l’existence de poches parodontales et de déterminer leur extension, est le sondage du sillon gingivo-dentaire sur chaque face de la dent. L’instrument utilisé est la sonde parodontale. Le sondage parodontal permet deux mesures :
- La distance du fond de la poche à la jonction émail – Cément représente la perte d’attache
- La distance du fond de la poche au bord libre de la gencive, mesure la profondeur de la poche parodontale.
La différence entre ces deux mesures évalue le degré de récession gingivale ou d’accroissement inflammatoire de la gencive.
Les poches parodontales peuvent être classées selon le rapport entre le niveau de l’attache épithéliale et le niveau de la crête osseuse marginale :
Si le niveau de la crête marginale est plus apical que le niveau de l’attache épithéliale : il s’agit d’une poche supra-osseuse
Si l’attache épithéliale est plus apicale que la crête marginale : il s’agit d’une poche infra-osseuse. La base de la poche est apicale à la crête de l’os alvéolaire, elle est liée à une résorption de type vertical, angulaire, ou sous forme de cratère.
Pour distinguer une poche infra- d’une poche supra-osseuse, il faut associer examen clinique (sondage) et examen radiologique. (Fig 4)
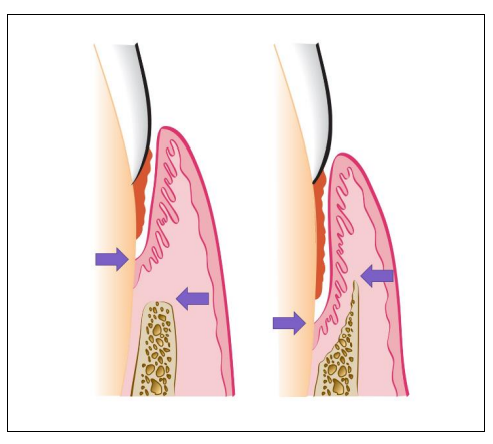
Fig 4 : Poche supra-osseuse et poche infra-osseuse
Dans une poche supra-osseuse, l’os alvéolaire n’aura pratiquement aucune chance de se régénérer à cause d’une part, de la présence d’os spongieux en très faible quantité (l’os spongieux étant la seule structure osseuse qui permette sa reconstruction), et d’autre part, de l’impossibilité d’organisation du caillot.
Par contre, dans une poche infra-osseuse, les chances de régénération seront plus grandes puisque d’une part, l’os spongieux, découvert sur une plus ou moins large surface, va pouvoir participer à la reconstruction que d’autre part, le caillot sera mieux protégé (mais dans ce cas, tout va dépendre du nombre de parois restantes (ou murs). C’est à dire, en fait, de la présence plus ou moins importante d’os spongieux.
- Classification des poches infra-osseuses : Fig 5
On utilise souvent le nombre des parois du défaut osseux, pour classifier les poches infra- osseuses.
. Suivant le nombre des parois du défaut osseux :
. Lésion osseuse à 3 parois osseuses, (3 parois osseuses + 1 paroi dentaire).
. Lésion osseuse à 2 parois osseuses, (2 parois osseuses, vestibulaire et linguale
+ 2 parois dentaires).
. Lésion osseuse à 1 paroi osseuse, (1 paroi osseuse + 2 parois dentaires + tissus mous).
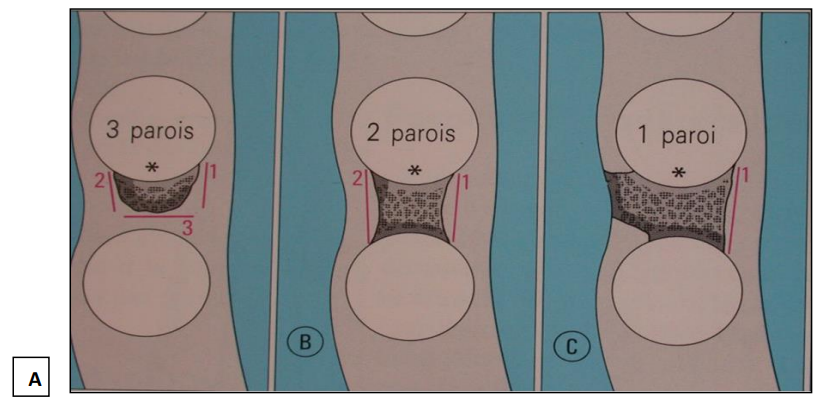
Fig 5 : A : Poche infra-osseuse à 3 parois
B : Poche infra-osseuse à 2 parois
C : Poche infra-osseuse à 1 parois
La base de la poche est apicale à la crête de l’os alvéolaire, elle est liée à une résorption de type vertical, angulaire, ou sous forme de cratère.
Dans une poche supra-osseuse, l’os alvéolaire n’aura pratiquement aucune chance de se régénérer à cause d’une part, de la présence d’os spongieux en très faible quantité (l’os spongieux étant la seule structure osseuse qui permette sa reconstruction), et d’autre part, de l’impossibilité d’organisation du caillot.
Par contre, dans une poche infra-osseuse, les chances de régénération seront plus grandes puisque d’une part, l’os spongieux, découvert sur une plus ou moins large surface, va pouvoir participer à la reconstruction que d’autre part, le caillot sera mieux protégé (mais dans ce cas, tout va dépendre du nombre de parois restantes (ou murs). C’est à dire, en fait, de la présence plus ou moins importante d’os spongieux.
En fait, une poche à 3 parois sera d’un pronostic plus favorable qu’une poche à 1 ou 2 parois.
Les poches parodontales sont aussi classées par rapport à la dent : (Fig 6)
- Une poche simple c’est une poche qui touche une surface dentaire
- Une poche composée est une poche qui touche deux ou plusieurs surfaces dentaires
- Une poche complexe est une poche qui touche plusieurs faces d’une dent, en suivant quelquefois un trajet plus ou moins sinueux (l’ouverture de la poche se faisant par exemple sur la face vestibulaire, alors que la base se situe sur la face linguale)
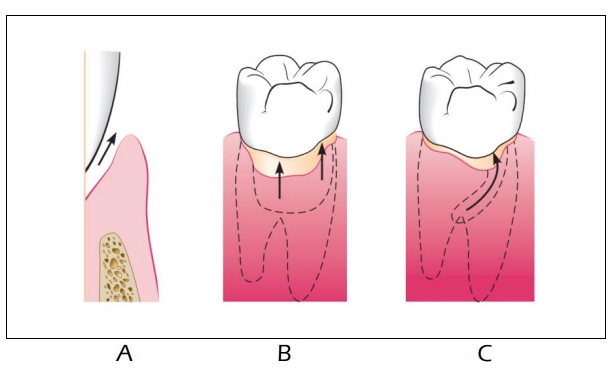
Fig 6 : A : poche simple ; B : poche composée ; C : poche complexe
- Signes et symptômes :
. Rebord gingival bleu rougeâtre hypertrophique séparé de la surface de la dent par une crête enroulée.
. Zone verticale bleu rougeâtre s’étendant du rebord gingival à la gencive attachée et parfois jusqu’à la muqueuse alvéolaire,
. Rupture de la continuité vestibulo-linguale (ou vestibulo-palatine) de la gencive interdentaire,
. Gencive luisante, décolorée, boursouflée, associée à des racines dénudées,
. Saignement gingival (gingivorragie).
. Exsudat purulent sur le rebord gingival ou apparition de cet exsudat à la pression digitale,
. Mobilité, extrusion, migration des dents.
. Présence de diastèmes là où il n’y en avait jamais eu auparavant.
Les poches sont généralement indolores mais elles peuvent donner naissance aux symptômes suivants:
. Douleur localisée ou sensation de pression après les repas qui diminue peu à peu.
. Mauvais goût par endroit.
. Une douleur irradiée à l’intérieur de l’os qui peut s’aggraver.
. Sensation au chaud et au froid.
. Douleur dentaire alors qu’il n’y a pas de carie.
- Histopathologie et composition de la poche parodontale : (Fig 7)
La poche parodontale est composée de deux parois : gingivale et dentaire ; d’un fond, et d’un contenu.
La paroi dure ou dentaire peut être amélaire (email) ou cémento-dentinaire (radiculaire).
La paroi molle peut être gingivale ou gingivo-osseuse (poche infra-osseuse)
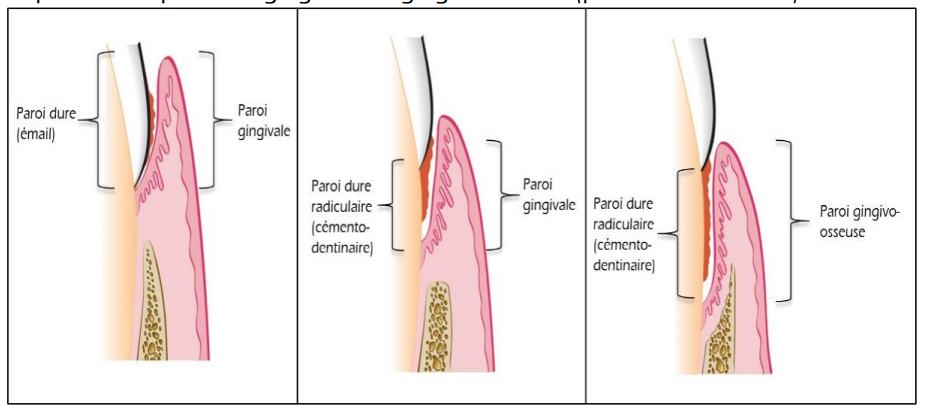
Fig 7 : différentes zones composant la poche parodontale
La paroi dure dentaire de la poche peut être amélaire (email)), ou dentino- cémentaire. En cas de perte d’attache (racine exposée), le cément est perméable, et il est contaminé de bactéries et de leurs toxines. Il peut présenter des lacunes de résorption exposant la dentine radiculaire.
Les tubuli de la dentine radiculaire seront colonisés par des bactéries et leurs toxines.
La paroi gingivale est œdématiée et infiltrée de cellules immunitaire (PMN, plasmocytes, lymphocytes). Le nombre des vaisseaux sanguins est augmenté, les vaisseaux sont dilatés en particulier dans la partie sous-épithéliale. Le conjonctif montre des degrés divers de changements dégénératifs. Des zones nécrotiques sont occasionnellement présentes.
Une infiltration bactérienne de la paroi gingivale peut être constatée. Les bactéries sont observées dans les espaces intercellulaires épithéliales. Quelques parodontopathogènes sont même observées au sein du conjonctif sous-jacent.
Le fond de la poche est représenté par l’attache épithéliale ; il est situé au dessus de la crête alvéolaire.
. Contenu de la poche : on peut trouver dans la poche :
- des débris alimentaires.
- des bactéries, du tartre.
- des enzymes.
- des cellules épithéliales desquamées.
- des cellules de défense de l’organisme : leucocytes, granulocytes neutrophiles
- du pus
- Evaluation clinique de la poche parodontale : Fig 8
Une sonde parodontale introduite dans la poche parodontale progresse jusqu’au fond (attache épithéliale). Cette attache épithéliale présente une résistance mécanique qui empêche la sonde d’aller au-delà du fond de la poche parodontale, donnant ainsi une indication assez fiable sur la profondeur de la poche parodontale.
La sonde doit être introduite parallèlement à la surface dentaire. Plusieurs surfaces dentaires doivent être examinées.
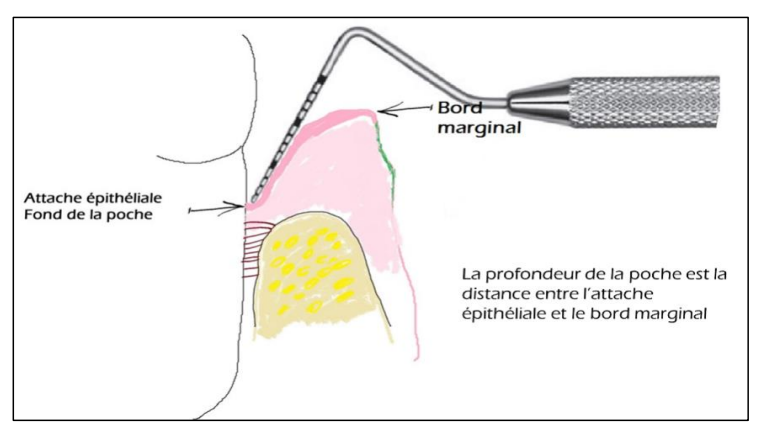
Fig 8 : Sondage de la poche
Cliniquement, les poches parodontales peuvent être suspectées :
- Lorsque la gencive est épaissie “ en balcon ” et de teinte rouge violacée.
- Lorsqu’il existe une rupture de la continuité vestibulo-linguale de la gencive interdentaire.
- En cas de saignement gingival.
- Lorsqu’il existe un exsudat purulent sur le rebord gingival, ou apparition de cet exsudat à la pression digitale sur le côté du rebord gingival.
- En présence de mobilité et de migrations dentaires (présence d’un diastème là où il n’y en avait jamais auparavant).
Les poches parodontales sont généralement indolores, mais elles peuvent donner naissance aux symptômes suivants : des sensations douloureuses localisées, surtout après les repas en raison de tassements alimentaires ; une tendance à “ sucer ” des débris des espaces interproximaux.
- Danger de la poche parodontale :La brosse n’atteint que la partie coronaire de la poche. S’il y a approfondissement du sulcus, la plaque continue à se former et la brosse n’arrive plus à l’éliminer.L’éradication des poches doit constituer un objectif thérapeutique.
La poche parodontale constitue une porte d’entrée et de réservoir bactériens, du fait que La paroi gingivale de la poche est inflammatoire et ulcérée, la barrière est moins
efficace, ce qui permet la pénétration des bactéries et leurs produits, et leur passage dans la circulation systémique. Si la poche est profonde, le contenu et complexité bactériens augmentent et par conséquence le nombre de bactéries pathogènes traversant la barrière gingivale augmente.
Conclusion : La poche parodontale est une manifestation clinique de la maladie parodontale et elle ne doit pas être considérée comme maladie à part. La prise en charge en parodontologie doit cibler cette manifestation : réduction de la profondeur de la poche et prévention de sa récurrence
Bibliographie :
- Newman M et al. Carranza’sClinicalPeriodontology. 12th Edition. 2015. Elsevier.
- Lindhe J et al. ClinicalPeriodontology and Implant Dentistry. 6 th Edition. 2015. WileyBlackwell.
- Meddad M. La poche parodontale. Cours 3ème année. 2013
- Harpenau L et al. Hall’sCriticalDecisions in Periodontology and Dental Implantology. 5th Edition. 2013. People’sMedicalPublishing House – USA
- Rateischak .K.H Et E.M ;Wolf .H.F: Atlas De Médecine Dentaire. Parodontologie. medecine-sciences. Flammarion.1985.
La poche parodontale
Voici une sélection de livres:
Parodontologie Relié – 1 novembre 2005
Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
Parodontologie Broché – 19 septembre 1996
MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
Parodontologie clinique: Dentisterie implantaire, traitements et santé
Parodontologie & Dentisterie implantaire : Volume 1
Endodontie, prothese et parodontologie
La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020


Leave a Reply