LA POCHE PARODONTALE
LA POCHE PARODONTALE
- Introduction :
La maladie parodontale est un problème qui touche une grande partie de la population humaine. A un stade avancé cette maladie se manifeste par la formation d’un cul de sac creusé (poche) entre la surface dentaire et gingivale, qui constitue une porte d’entrée des agents pathogènes vers les structures parodontales profondes, ce qui pérennise la maladie parodontale et son évolution.
C’est pour cela qu’une attention particulière a été dirigée depuis longtemps au traitement de cette poche parodontale
- Rappels :
- LA SANTE PARODONTALE :
- Cliniquement CLAUD BERNARD
- Histologique (PAGE ET SHROEDER)
- Microbiologique (LISTGARDEN)
- LA SANTE PARODONTALE :
2. LA MALADIE PARODONTALE
- La poche :
- définition :
La poche est l’approfondissement pathologique du sillon gingivo–dentaire c’est le signe pathognomonique de la maladie parodontale.et on parle de
- Fausse poche pour les gingivites
- Vraie poche pour les parodontites
La formation progressive des poches parodontales entraîne la destruction des tissus de soutien parodontaux ainsi que la mobilité des dents et parfois même leur expulsion
- description de la poche parodontale :
- Contenant
A- La paroi molle gingivale : composée d’un épithélium de poche qui surmonte un Tissus conjonctif
→ L’épithélium de poche : présente des transformations dégénératives et prolifératives très frappantes c’est un épithélium aminci ulcérée et moins protecteur avec une couche basale présente des digitations acanthosiques
→Tissu conjonctif : est œdémateux largement infiltré par des plasmocytes, des lymphocytes et des polynucléaires disséminés. Il présente une prolifération des vaisseaux sanguins, On voie parfois des foyers nécrotiques simples ou multiples.
- La paroi dure dentaire :
C’est le cément radiculaire superficiellement déminéralisé infiltré par les produits bactériens (enzymes et toxines) et recouvert de plaque et de tartre parfois on trouve des caries cementaire.
- Le fond :
Constitué par l’attache épithéliale résiduelle mais plus précisément par les cellules les plus superficielles de l’épithélium de jonction
- Le contenu : Les poches parodontales contiennent des débris qui sont principalement :
- Des micro-organismes et leurs produits (enzymes, endotoxines …)
- De la plaque bactérienne
- Du fluide gingival
- Des débris alimentaires
- De la mucine salivaire
- Des cellules épithéliales desquamées
- Des leucocytes
- Du tartre recouvert de plaque Bactérienne
Parfois un exsudat purulent, (en cas d’activité de la maladie parodontale)
- Classification de la poche parodontale :
A- Selon le type de poche :
- poche gingivale : – poche relative ou – fausse poche
C’est l’approfondissement pathologique du sillon gingivo-dentaire par augmentation du volume de la gencive sans migration apicale de l’attache épithélial (signe pathognomonique de la gingivite qui est une lésion réversible)
- poche parodontale : – poche absolue ou – Vraie poche
C’est l’approfondissement pathologique du sillon gingivo-dentaire par migration apicale de l’attache épithélial avec une résorption osseuse (signe pathognomonique de la parodontite qui est une lésion irréversible)
B-Classification selon le nombre de faces dentaires atteintes :
- Poche simple : atteignant une seule surface de la dent
- Poche composée : atteignant une ou plusieurs surfaces de la dent, la base des poches communiquent directement avec le rebord gingival, le long de chaque une des surfaces atteintes.
- Poche complexe : c’est une poche en spiral qui débute sur une surface et s’enroule autour de la dent pour atteindre une ou plusieurs autres surfaces.
La base de la poche ne communique pas directement avec le rebord gingival de la face dentaire ou la lyse osseuse à commencer.
C-Classification selon la profondeur et la largeur :
- Type 1 : peu profonde et étroite
- Type 2 : peu profonde et large
- Type 3 : profonde et étroite
- Type 4 : profonde et large
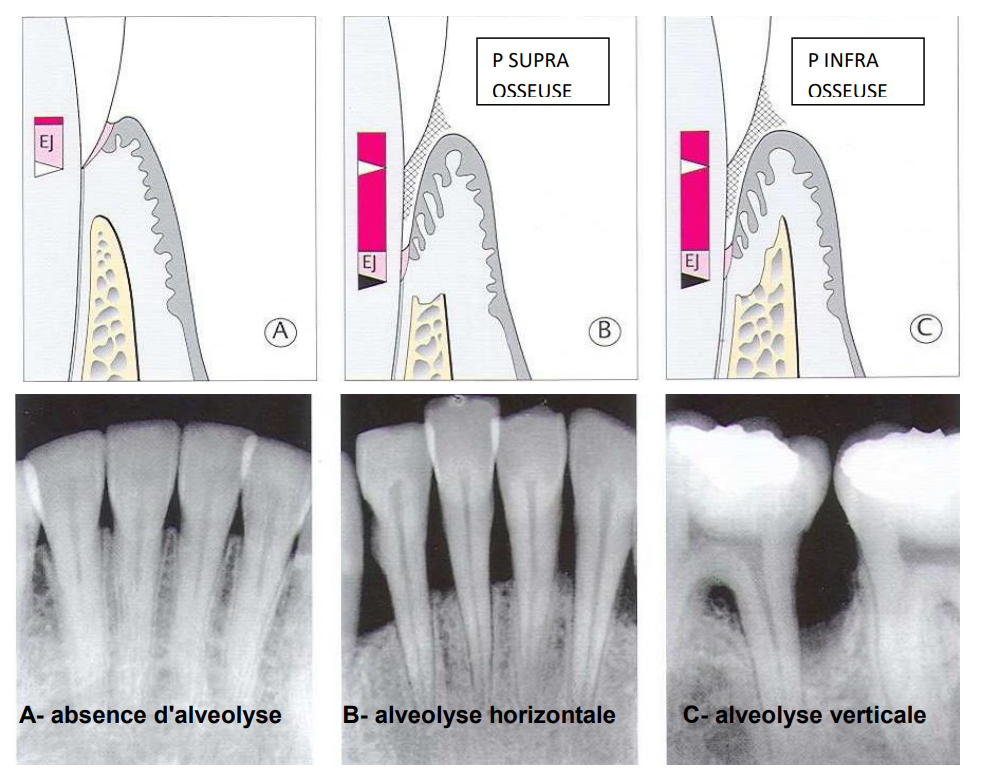
D- Classification selon le niveau du fond de la poche Par rapport à la crête osseuse résiduelle :
- La poche supra-osseuse : le fond de la poche est coronaire par rapport à la crête osseuse résiduelle.
- La poche infra-osseuse : le fond de la poche est apical, par rapport à la crête osseuse résiduelle
| La poche supra-osseuse | La poche infra-osseuse : |
| La base de la poche est coronaire par rapport au niveau de l’os alvéolaire.La forme de la destruction de l’os sous jacente est horizontale.Caractérise les parodontites simplesÉtiologie facteur locale direct déclenchant (la Pb) | La base de la poche est apicale à la crête de l’os alvéolaire La destruction de l’os se fait dans un sens verticalement angulaire ou obliqueCaractérise les parodontites complexes Étiologie facteur locale direct déclenchant ( la Pb) et le FLI ( cofacteur) |
Classification des poches infra osseuses :
- Classification selon le nombre de parois résiduelles :
- Poche à une paroi résiduelle
- Poche à 2 parois résiduelles
- Poche à 3 parois résiduelles
- Poches à 4 parois résiduelles.
REMARQUE :
Lorsque les pertes osseuses se produisent au niveau des septa inter radiculaires des dents multiradiculées, on parle des atteintes de furcation l’exploration des furcations s’effectue à l’aide d’une sonde courbe à extrémité mousse type NABERS n°1 ou 2, ou a l’aide d’une sonde exploratrice n°23 courbe ou n°17
–Classifications des atteintes de furcation Classification de GLICKMAN 1975:
CL I : lésion débutante avec atteinte du ligament parodontal sans évidence clinique ou radiologique
CL II : lésion partielle, l’os est détruit sur une ou plusieurs faces de la furcation, mais une partie de l’os et ligament parodontal est intacte ce qui permet le passage partiel de la sonde
CL III : lésion totale, la furcation peut être obstruée par la gencive mais l’os a été détruit à un degré assés important pour permettre le passage total d’une sonde dans la direction vestibulo lingual
CL IV : lésion prononcée, l’os a été détruit à un tel degré que la furcation est ouverte et permet facilement le passage d’une sonde
- Classification universelle :
CL I, lésion débutante, pénétration de la sonde au moins de 2mm CL II, lésion partielle, pénétration de la sonde à 2mm ou plus
CL III, lésion totale, pénétration de part en part de la sonde
- Sémiologie de la poche parodontale :
- Signes subjectifs :
- Douleurs localisées ou sensation de pression après les repas qui diminue peu à peu.
- Sensation de mauvais goût
- Douleur irradiée à l’intérieur de l’os
- Prurit gingival : sensation de démangeaison.
- Besoin d’enfoncer un instrument pointu dans les gencives
- Sensibilité au chaud et au froid alors qu’il n’y a pas de caries. b- Signes objectifs :
→ Signes gingivaux :
- Rebord gingival rougeâtre hypertrophié
- Rupture de la continuité vestibulo-linguale de la gencive inter-dentaire
- Gencive luisante, associée à des racines dénudées (récession)
- Saignement gingival. Suppuration à la pression digitale.
→ Signes dentaires :
- Mobilités extrusions et migrations dentaires secondaires
- Diastèmes secondaires
→ Signes radiologiques :
- Alvéolyse
- Caries cementaires et Hypercementoses
- Elargissement de l’espace desmodontal
6- Mise en évidence de la poche parodontale :
A- Mise en évidence clinique : c’est le sondage parodontal
Qui est réalisé par une sonde parodontale graduée extrémité mousse
Comment sonder ?
L’examen se fait en insérant la sonde le long de la racine en gardant son contact dans le sillon gingival, le plus parallèlement possible au grand axe de la dent :
Dès qu’une résistance élastique se perçoit nettement, la pression s’arrête.
On commence par la surface distale de la dent la plus postérieur de l’arcade sup ou inf et on déplace la sonde mésialement le long des faces vestibulaires, inter proximales et linguales de chaque face de chaque dent, on note trois mensuration du coté vestibulaire DV,CV,MV et trois du coté linguales DL,CL,ML.
Que sonder ?
- La profondeur de la poche c’est la distance du rebord gingival jusqu’au fond de la poche
Dans certains cas La formation d’une poche provoque une Récession de la gencive
La récession : C’est une migration apicale du rebord marginal gingival provoquant une dénudation radiculaire elle est mesurée du rebord marginal gingival jusqu’au la jonction émail/cément
En cas de poche parodontale avec une récession parodontale parle de la perte d’attache
C’est la distance qui sépare la jonction émail-cément de la base de la poche
- La mise en évidence radiologique : les radiographies panoramiques ou retro-alvéolaires ou RVG
Elle précise La forme de la lyse osseuse (horizontale / verticale)
La profondeur de la lyse (Superficielle, profonde, terminale)
Au niveau des faces vestibulaires et buccales : La radiographie sera prise avec un cône de Gutta Percha ou une sonde au niveau du S.G.D
- étiologie
- Parodontites simples : étiologie facteur locale direct déclenchant (la Pb)
- Parodontites complexe : étiologie facteur locale direct déclenchant (la Pb) et le FLI
- TRAITEMENT
Le traitement de la poche dépend de l’état général du patient, type de la maladie parodontale et la sélection des bactéries responsables, la profondeur des poches et type de la lyse osseuse ; en générale le traitement parodontal consiste à :
Buts du traitement de la poche :
- élimination de plaque et de tartre
- Elimination de l’inflammation, la douleur et le saignement gingival.
- Elimination des signes d’activité de la maladie (pus)
- Arrêter l’alvéolyse et la perte d’attachement
- Réduction de la profondeur de poche
- conclusion
Face à une parodontite, l’élimination des facteurs étiologiques effectuée par le praticien et le patient constitue la base de nos traitements.
Lors de la réévaluation, la réduction ou la suppression chirurgicale des poches résiduelles doit être réalisée au moyen de techniques adaptées permettant la stabilisation de la maladie parodontale.
LA POCHE PARODONTALE
Voici une sélection de livres:
Parodontologie Relié – 1 novembre 2005
Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
Parodontologie Broché – 19 septembre 1996
MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
Parodontologie clinique: Dentisterie implantaire, traitements et santé
Parodontologie & Dentisterie implantaire : Volume 1
Endodontie, prothese et parodontologie
La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020



Leave a Reply