La Chirurgie Endodontique / OCE
La Chirurgie Endodontique / OCE
Introduction
La plupart des échecs des traitements endodontiques sont corrigés par un retraitement non chirurgical. Cependant, certaines situations nécessitent une intervention chirurgicale pour maintenir une dent sur l’arcade qui, faute de ce traitement, devrait être extraite.
Définition
La chirurgie endodontique est une intervention chirurgicale de l’apex dentaire par un abord mucopériosté. Elle consiste à la résection de la partie apicale de la racine dentaire (les canaux pulpaires annexes et les ramifications infectées) et à procéder au curetage du tissu pathologique périapical. Elle comprend une obturation hermétique de la racine au niveau du système canalaire apical. Au cours de la dernière décennie, la chirurgie endodontique a évolué en microchirurgie endodontique, par l’utilisation du microscope opératoire et de micro-instruments. Il n’est à présent plus envisageable de mener une chirurgie endodontique sans utiliser d’aides optiques.
Objectifs de la Chirurgie Endodontique
Le but de la chirurgie endodontique est de sceller l’endodonte, à quelque niveau accessible que ce soit de la racine d’une dent, et de le compléter, le cas échéant, par le curetage du périapex et/ou d’une zone latéro-radiculaire, de façon à les débarrasser d’un corps étranger, d’un fragment d’apex, d’un tissu granuleux ou kystique.
Indications et Contre-Indications de la Chirurgie Endodontique
Indications
D’ordre Anatomique
- Situations d’infections avec signes cliniques alarmants, dont les racines en cause présentent des aberrations anatomiques empêchant le nettoyage et l’obturation hermétique et totale du système canalaire.
- Oblitérations canalaires (calcification, pulpolithe).
- Canal avec une courbure accentuée ou double courbure.
- Apex extra-corticale : rare, défini par la présence de l’apex hors de l’os, immergé dans une autre structure telle que le sinus (dent antrale).
- Bifurcations canalaires très fréquentes.
- Dents immatures à apex ouvert infectées.
- Dens in dente.
- Ramifications apicales inaccessibles.
- Résorption apicale externe.
D’ordre Iatrogène
- Présence d’un bridge ou inlay-core bien adapté avec traitement endodontique inadéquat.
- Instruments fracturés : un instrument fracturé irrécupérable dans la portion apicale peut compromettre l’intégrité de la dent en empêchant une obturation correcte et hermétique du canal.
- Obturation incomplète : généralement due à une erreur de la longueur de travail ou une préparation canalaire mal conduite.
- Dépassement de matériaux d’obturation : un dépassement important, notamment de gutta-percha, peut créer une irritation entraînant une réaction inflammatoire de défense et une réaction périapicale.
- Perforation radiculaire.
- Échec de traitement ou de retraitement canalaire par voie orthograde.
- Échec d’apexification/apexogénèse : parmi les indications majeures en chirurgie endodontique.
- Traumatismes : en cas de fracture horizontale ou verticale siégeant au niveau du tiers moyen ou apical de la racine.
D’ordre Pathologique
- Présence de kystes péri-radiculaire ou kératokystes odontogènes.
- Échec d’un précédent traitement par la persistance de la symptomatologie et/ou augmentation de la lésion péri-apicale.
Contre-Indications
Contre-Indications Médicales Absolues
- Patient à haut risque d’endocardite infectieuse.
- Patient à risque majeur d’ostéoradionécrose (ORN).
- Patient sous biphosphonates.
- Patient présentant un trouble important du rythme cardiaque ou ayant subi un infarctus du myocarde de moins d’un an.
- Patient immunodéprimé acquis ou congénital.
- Patient avec une insuffisance rénale chronique.
- Patient porteur d’une prothèse articulaire.
- Diabète non équilibré.
Contre-Indications Médicales Relatives
- Anémies, leucémies et patients immunodéprimés.
- Troubles de la coagulation et de l’hémostase.
- Apicectomie à proscrire si le rapport racine/couronne est défavorable.
- Patients non motivés.
Les Aides Visuelles Utilisées en Chirurgie Endodontique
L’endodontie peut être considérée comme une spécialité de micro-dentisterie dans laquelle les aides visuelles permettent :
- De profiter d’une image agrandie.
- D’optimiser les détails.
- D’assurer une précision du geste.
- De confirmer un diagnostic.
- D’augmenter la vitesse d’exécution.
- De préserver une vision sans fatigue.
- De conserver une distance de travail ergonomique.
Mini-Miroir
Des micro-miroirs, 10 fois plus petits qu’un miroir de bouche traditionnel, ont été conçus spécialement pour la chirurgie endodontique.
Loupe et Télé-Loupe
La Loupe
Les loupes classiques sont des systèmes optiques grossissants très simples, constituées d’une seule lentille convergente et d’une monture.
La Télé-Loupe
La télé-loupe, ou loupe binoculaire, est constituée d’une loupe combinée à un télescope. La loupe permettra de reproduire l’image de l’objet dans un plan de netteté du télescope, et ce dernier permettra le grossissement de cette image.
Le Microscope Opératoire
Le microscope opératoire, permettant des grossissements plus importants que les loupes binoculaires, fait intervenir le principe de stéréoscopie appliqué à la microscopie : la stéréomicroscopie.
L’Apport de la Radiographie Bidimensionnelle et du Cone Beam en Chirurgie Endodontique
Les radiographies dentaires fournissent des informations essentielles pour chaque aspect de l’endodontie. Elles sont à la base de l’examen anatomique des racines endodontiques, du volume de la lésion et du rapport avec les structures anatomiques adjacentes.
La Radiographie Bidimensionnelle
La Panoramique Dentaire
- Intérêt en examen de débrouillage et dépistage de caries ou de lésions périapicales évoluant à bas bruit.
- Diagnostic d’une lésion périapicale et son rapport avec les dents adjacentes.
- Étiologie de la lésion.
- Rapports de la lésion avec les structures anatomiques voisines (sinus, nerf dentaire inférieur, fosses nasales).
Les Clichés Rétro-Alvéolaires (RA)
Préopératoire
- Rapidité de réalisation.
- Localisation d’une réaction périapicale si présente.
- Forme et nombre des racines du site opératoire.
- Nombre et orientation des canaux radiculaires.
- Rapport couronne-racine.
- Présence ou non d’une parodontolyse.
Peropératoire
- Localisation de l’apex lors de l’ostéotomie.
- Contrôle de la qualité de préparation rétrograde.
- Contrôle de l’obturation à rétro.
Postopératoire
- Suivi et contrôle de la guérison osseuse.
Le Mordu Occlusal
- Vision dans un autre plan de l’espace, souvent perpendiculaire à celui du panoramique dentaire, sur un secteur plus limité.
- Intérêt en microchirurgie endodontique : cliché de deuxième intention pour une vision complémentaire de la morphologie d’une dent, d’un traumatisme dentaire (secteur incisivo-canin) et des rapports d’une lésion osseuse.
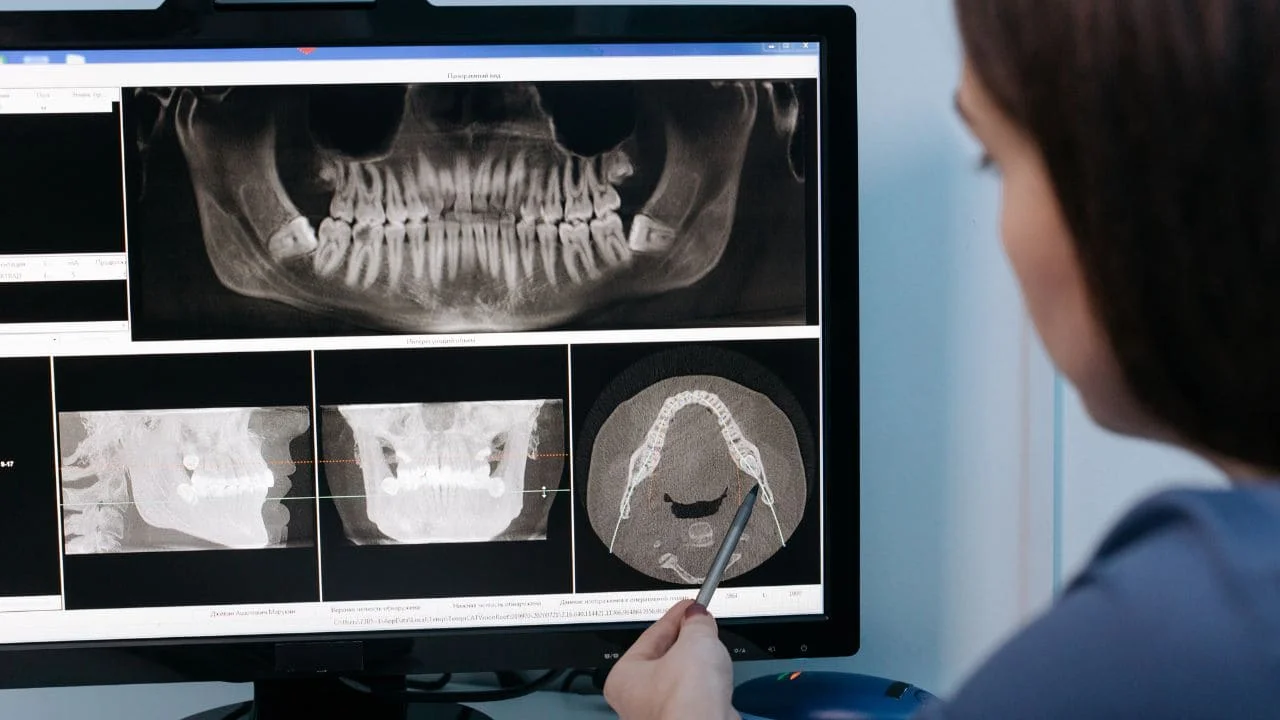
Le Cone Beam en Endodontie
Le Cone Beam Computed Tomography (CBCT) ou tomodensitométrie à faisceau conique est une technique d’imagerie médicale innovante, qui fournit aux endodontistes des vues tridimensionnelles de la structure intéressée. Le CBCT améliore considérablement la capacité de l’endodontiste à diagnostiquer, évaluer, traiter et soigner les patients proprement pour la chirurgie endodontique.
Avantages
- Meilleure acquisition sur les structures osseuses et dentaires en réalisant des clichés sur tous les plans spatiaux.
- Acquisition d’image plus précise que celle de la radiographie conventionnelle, sans écrasement ni déformation des plans.
- Production de coupes plus fines que celles du scanner.
- Meilleure appréhension des traitements par l’acquisition en 3D : reconstitution tridimensionnelle permettant une approche optimale et plus sécurisée, surtout en chirurgie endodontique, en déterminant la qualité et la quantité osseuse ainsi que la localisation des canaux radiculaires.
- Exposition aux rayons X inférieure à celle du scanner.
Inconvénients
- Coût relativement élevé.
Protocole Opératoire
Préparation du Patient
La chirurgie endodontique doit se pratiquer dans des conditions d’hygiène et d’asepsie équivalentes à celles d’une chirurgie parodontale ou implantaire. Le patient doit être parfaitement préparé à cette intervention, qui peut être vécue avec beaucoup d’appréhension. Le jour de l’intervention, le patient doit être calme et, si nécessaire, prémédiqué (Atarax 100 mg, 1 comprimé 1 heure avant l’intervention). Le patient effectue un bain de bouche à la chlorhexidine et est recouvert de champs stériles. Son visage est désinfecté à la Bétadine 10 % à l’aide de compresses stériles. Toutes les surfaces du microscope utilisées par l’opérateur doivent être recouvertes de champs stériles. Les aspirations doivent être gainées, ainsi que les connexions des turbines et des ultrasons.
Soins Préopératoires
AINS
La combinaison préopératoire d’un anti-inflammatoire non stéroïdien (AINS) et d’un anesthésique local à action prolongée peut réduire les douleurs postopératoires. L’efficacité analgésique de l’ibuprofène tend à se stabiliser à environ 400 mg, avec une légère augmentation du potentiel analgésique jusqu’à 800 mg.
Antibiotique
L’administration d’antibiotiques oraux en chirurgie endodontique est controversée, et les preuves disponibles ne soutiennent pas leur utilisation systématique. L’incidence de l’infection après la chirurgie chez les patients en bonne santé est très faible. L’utilisation systématique d’antibiotiques prophylactiques n’est pas recommandée, mais le jugement clinique peut déterminer des exceptions, notamment pour les patients immunodéprimés.
Chlorhexidine
Le gluconate de chlorhexidine (0,12 %) est recommandé comme bain de bouche pour réduire le nombre de micro-organismes dans le champ chirurgical, et son utilisation peut être poursuivie pendant la cicatrisation postopératoire.
Sédation
Une sédation consciente, par un sédatif oral ou par inhalation d’oxyde nitreux/oxygène, peut être utile pour les patients anxieux. Un protocole typique consiste en une dose unique au coucher la veille et une seconde dose 1 heure avant la chirurgie.
Anesthésie
Une bonne anesthésie (locale ou locorégionale) est essentielle pour une hémostase efficace, limitant la contamination du site et améliorant les suites opératoires. La lidocaïne à 2 % avec vasoconstricteur 1/200 000 est recommandée pour la majorité des actes odontostomatologiques. Les vasoconstricteurs sont contre-indiqués dans les cas suivants :
- Phéochromocytome.
- Os irradié avec plus de 40 Gy.
- Arythmie.
- Asthme cortico-dépendant.
La quantité de vasoconstricteurs doit être réduite en cas d’insuffisance hépatique sévère, de diabète non équilibré ou d’hypertension artérielle non stabilisée (soins préférablement réalisés en milieu hospitalier). Il est essentiel d’attendre 20 à 30 minutes après l’administration de l’anesthésie avant de commencer la procédure.
Incision
L’accès chirurgical est toujours vestibulaire, sauf pour la racine palatine des molaires maxillaires, où il est palatin.
Critères pour le Choix du Tracé du Lambeau
- Nombre de dents impliquées.
- Longueur et forme de la racine concernée.
- Dimension de la lésion.
- Localisation des insertions musculaires et des freins.
- Localisation des structures anatomiques adjacentes (sinus maxillaire, foramen mentonnier).
- Épaisseur d’os recouvrant le site.
- Accès permettant d’accomplir tous les objectifs de la chirurgie.
- Présence de facettes ou de couronnes esthétiques.
Tracé d’Incision
Une incision propre nécessite un mouvement continu, un contact osseux permanent et un angle de 90° par rapport à la surface osseuse. Les lames de bistouri adaptées sont les n° 11, 12, 15 et 15C. La lame 15C est idéale pour la microchirurgie, permettant de gérer la papille inter-proximale et de réaliser une incision verticale en une seule course.
Types de Lambeaux
Lambeau Gingival (Enveloppe)
- Technique : Incision horizontale intrasulculaire sans incision verticale, rendant l’accès à l’apex impossible. Non utilisé en chirurgie endodontique.
Lambeau Semi-Lunaire
- Technique : Incision horizontale incurvée en gencive attachée, convexe vers la marge, à au moins 5 mm du bord du défaut osseux. Complètement abandonné.
Lambeau Triangulaire (Intrasulculaire)
- Technique : Lambeau en pleine épaisseur, incision horizontale intrasulculaire avec une incision verticale de décharge mésiale, perpendiculaire à la marge gingivale, puis verticale parallèlement à l’axe des dents.
Lambeau Rectangulaire (ou Trapézoïdal)
- Technique : Extension du lambeau triangulaire avec deux incisions de décharge. Utilisé pour le secteur mandibulaire antérieur et les dents à longue racine (canines maxillaires).
Lambeau Submarginal (Ochsenbein-Luebke)
- Technique : Incision horizontale à 2 mm de la gencive marginale, dans la gencive attachée, avec une inclinaison de 45° pour un meilleur repositionnement. Deux incisions de décharge mésiale et distale. Réservé aux cas avec prothèses et parodonte sain.
Lambeau Palatin
- Technique : Utilisé pour accéder à la racine palatine des molaires maxillaires, avec des modèles horizontaux ou triangulaires.
Décollement du Lambeau
Le lambeau est décollé délicatement de l’os sous-jacent, incluant le périoste, pour un accès direct à l’os. Il est décollé au-delà de la jonction mucogingivale pour faciliter l’accès à l’apex.
Matériel Nécessaire
- Décolleur de Molt : spatule large pour récliner le périoste, extrémité étroite pour les zones interdentaires.
- Décolleurs miniaturisés (tranchants) : spatule à extrémité arrondie et partie rectiligne oblique.
- Écarteurs : dérivés de l’écarteur de Farabeuf, concaves ou dentelés, adaptés au relief osseux.
Ostéotomie
Précautions
En microchirurgie, l’ostéotomie est conservatrice grâce au grossissement et à l’illumination du microscope. Le diamètre est de 3 à 4 mm, permettant à une pointe ultrasonique de 3 mm de vibrer librement. Les situations cliniques courantes sont :
- Plaque corticale intacte sans lésion périapicale.
- Plaque corticale intacte avec lésion périapicale.
- Fenestration à travers la plaque corticale menant à l’apex.
Endroit de la Trépanation
Repères Pathologiques
- Perforation de la table osseuse par la lésion facilite son repérage.
- Amincissement de la corticale avec coloration sombre.
Repères Anatomiques
- Relief de la racine sur la corticale.
- Report de la longueur de la racine pour déterminer l’apex.
- Test de la paillette de métal : placement d’une paillette sur la corticale, suivi d’une radiographie orthocentrée pour situer l’apex.
Techniques d’Ostéotomie
Ostéotomie Conventionnelle
- Matériel : Fraise ronde perforante ou fraise Zekria chirurgicale, sous irrigation de sérum physiologique. La fraise ronde à faible vitesse est préférable pour plus de sécurité.
- Technique : Retrait lent et soigneux de l’os cortical avec jet d’eau abondant sous faible grossissement. Une pièce à main chirurgicale à 45° améliore la visibilité. En cas de corticale résorbée, l’ostéotomie élargit la perte de substance existante. Sinon, une fenêtre osseuse de 5 mm est créée, suivie d’un dégagement de l’apex.
Piézochirurgie
- Utilisation d’un dispositif piézo-électrique (W & H Piezomed, Autriche) pour réséquer l’os avec précision, préservant les tissus mous. Pointes de scie à dents fines (10 mm) pour créer une fenêtre rectangulaire.
Laser
- Laser erbium : YAG, absorbé dans l’eau et l’hydroxyapatite, utilisé pour une coupe précise, avec effet bactéricide, réduction du saignement et absence de vibration. Guérison comparable ou plus rapide.
Curetage Périradiculaire
Le curetage des tissus mous pathologiques autour de l’apex offre les bénéfices suivants :
- Accès et visibilité de l’apex.
- Élimination des tissus enflammés.
- Obtention d’un échantillon pour biopsie histologique.
- Réduction de l’hémorragie.
Matériel
- Curettes parodontales, chirurgicales et mini-endodontiques.
Méthode
- Décollement de la lésion de l’os, en commençant par les bordures latérales, avec la surface concave de la curette face à la paroi osseuse.
- Grattage pour extraire la lésion en une seule pièce, sans perforation ni fragmentation.
- Placement de la lésion dans un récipient pour analyse anatomo-pathologique.
Résection Apicale
Matériels
- Fraises rondes ou fissures sur contre-angle bague verte.
- Fraises Zekria chirurgicales ou endodontiques (extrémité mousse) pour éviter de léser les structures anatomiques.
Méthode
- Section ou réduction de l’apex à la hauteur souhaitée avec une fraise Zekria ou par limage sous irrigation abondante.
- Au moins 3 mm de racine doivent être enlevés pour réduire 98 % des ramifications apicales et 93 % des canaux latéraux.
- Les protocoles actuels privilégient une résection perpendiculaire à l’axe de la racine, grâce à la micro-instrumentation, pour minimiser le risque de réinfection.
Inspection de la Surface Radiculaire Réséquée
- Étape clé en microchirurgie : séchage et teinture au bleu de méthylène pour identifier les isthmes, canaux latéraux et accessoires.
- Les isthmes et canaux non traités doivent être nettoyés, façonnés et remplis.
Hémostase
Le contrôle de l’hémorragie améliore la visibilité, l’évaluation de la structure radiculaire et l’environnement pour l’obturation. Les agents hémostatiques induisent un caillot occlusif par action physique ou en améliorant la coagulation/vasoconstriction. Les plus recommandés sont les pastilles d’épinéphrine et le sulfate ferrique.
Préparation Canalaire à Rétro
L’objectif est de nettoyer et façonner le canal apical pour un joint hermétique. La préparation idéale est une cavité de classe I de 3 mm dans la dentine radiculaire, avec des parois parallèles.
Technique Ancienne de la Cavité Rétrograde
- Matériel : Contre-angle bague verte à tête miniature, fraise boule perforante.
- Inconvénients : Nécessite une ostéotomie volumineuse et une résection inclinée, entraînant un risque de perforation. Les fraises sont souvent trop grosses, créant des cavités non étanches.
Préparation Ultrasonique
- Utilisation de pointes à ultrasons pour une préparation de 3 mm dans l’axe du canal, nettoyant parfaitement et ramollissant la gutta-percha par chaleur.
Préparation au Laser
- Lasers au dioxyde de carbone ou erbium YAG, avec moins de plaintes postopératoires, mais risques de dommages thermiques aux tissus parodontaux.
Obturation Canalaire à Rétro
L’obturation en trois dimensions scelle la partie apicale préparée.
Critères du Choix des Matériaux
Le matériau idéal doit :
- Inhiber la croissance des micro-organismes.
- Être stable dimensionnellement, non affecté par l’humidité.
- Être bien toléré par les tissus péri-radiculaires.
- Stimuler la régénération parodontale.
- Être non toxique, non corrosif, radio-opaque.
- Avoir une longue durée de vie et être facile à manipuler.
Matériaux Utilisés
- Anciens matériaux : amalgame, feuille d’or, ciments d’oxyde de zinc eugénol, Diaket, ciments de verre ionomère, résines composites, IRM, SuperEBA.
- Matériaux actuels : MTA, IRM et biocéramiques, avec un fort potentiel en étanchéité, biocompatibilité et bio-activité.
Technique
- Séchage du canal : Micro-embout de seringue pré-courbé sur adaptateur Stropko.
- Obturation :
- Prélever un fragment conique avec une spatule (Super EBA, IRM, TotalFill).
- Utiliser le système MAP (MTA).
- Condensation avec un micro-condenseur, sans pression excessive. Sculpture aux marges avec sculpteur et micro-brosse.
- Pour une préparation > 3 mm, condensation avec micro-plugger et pointe ultrasonique.
- Pas de rinçage de la crypte osseuse avec MTA (risque de dispersion) ; possible avec biocéramiques.
Suture
Le lambeau muco-périosté est repositionné sous pression pendant 5 minutes maximum, étiré si nécessaire pour revenir à sa position initiale.
Aiguilles
- Formes : coniques, découpes conventionnelles, découpes inverses, pointes de coupe coniques.
Fil
- Préférence pour les monofilaments (moins contaminés que la soie).
- Résorbables ou non résorbables.
Types de Sutures
Suture Unique Interrompue (Point en “O”)
- Technique : Idéale pour les incisions de décharge verticales.
- Indications : Lambeaux peu décollés, incisions de décharge, tractions musculaires importantes.
Point en “8”
- Technique : Pour les papilles interdentaires, l’aiguille perce de vestibulaire à lingual/palatin, passe sous le point de contact, puis repasse. Nœud vestibulaire.
- Indications : Accès difficile, lambeaux peu décollés, cicatrisation de première intention non recherchée.
Suture de Matelassier Verticale
- Technique : Pénétration dans le tiers apical de la papille faciale, puis linguale/palatine, puis coronaire. Forme une équerre, nœud chirurgical.
- Indications : Réinsertion de la papille libre d’un lambeau intrasulculaire.
Point Matelassier Simple Horizontal
- Technique : Perforation vestibulaire mésiale, trajet horizontal, sortie distale ; même trajet lingual/palatin. Nœud mésiovestibulaire.
- Indications : Faible hauteur de gencive kératinisée, espaces interdentaires larges.
Prescriptions Postopératoires
- Antibiothérapie à large spectre selon le profil médical.
- Anti-inflammatoires non stéroïdiens (AINS) pour la douleur, administrés avant ou après la chirurgie, poursuivis plusieurs jours.
- Paracétamol (1 à 3 g/j) en cas de douleur persistante.
- Bains de bouche à la chlorhexidine, brosse à dents chirurgicale.
Instructions de Soins Postopératoires
- Appliquer un sac de glaçons 5 min toutes les 20 min jusqu’au coucher pour réduire l’œdème.
- En cas d’hémorragie, appliquer une gaze humide et presser 15 min.
- Ne pas soulever la lèvre ou la joue pour éviter d’arracher les sutures.
- Bain de bouche à la chlorhexidine 0,12 %, éviter les bains avec alcool.
- Brossage soigneux, éviter le site opéré le premier soir, brossage léger le lendemain.
- Alimentation molle, mastication sur l’arcade opposée.
- Éviter de fumer pendant 3 jours.
- Contacter le praticien en cas de tuméfaction, douleur excessive, fièvre ou inquiétude.
- Maintenir le rendez-vous pour retirer les sutures (3 à 7 jours).
Complications Postopératoires
Complications Immédiates
- Inflammatoires : œdème.
- Infectieuses : abcès.
- Nerveuses : paresthésie.
- Généralement réversibles, disparaissent sous une semaine avec traitement préventif ou postopératoire.
Complications Tardives
- Irréversibles, signant l’échec, dues à :
- Erreurs de diagnostic (nature de la lésion).
- Lésions endo-parodontales.
- Lésions non infectieuses mimant une parodontite apicale.
- Kystes ou tumeurs odontogéniques.
- Variations anatomiques (canal incisif, foramens mentonnier, sinus).
- Erreurs techniques : incision, trépanation excessive/insuffisante, atteinte d’une dent ou organe adjacent, section radiculaire incomplète, plan de section trop incliné, hauteur radiculaire insuffisante, obturation non étanche, traumatisme occlusal.
Critères de Succès et d’Échec de la Chirurgie Endodontique
Signes Cliniques de Succès
- Région apicale discrète sans signe inflammatoire.
- Absence d’abcès, fistulisation, tuméfaction.
- Absence de douleurs (spontanées ou provoquées).
- Insensibilité à la percussion ou palpation.
- Retour de la fonction masticatrice.
- Absence de processus infectieux.
- Absence de poche parodontale, saignement, mobilité dentaire.
- Bonne cicatrisation des tissus mous, sans défaut esthétique.
Signes Radiologiques de Succès
- Condensation et densité optimale de l’obturation.
- Recouvrement d’un ligament alvéolo-dentaire mince et régulier.
- Ré-ossification totale de l’os opéré avec lamina dura et trabéculation osseuse.
- Régénération osseuse progressive à partir de 3 mois postopératoire.
Signes Cliniques d’Échec
- Douleur résiduelle.
- Tuméfaction.
- Fistule.
- Mobilité accrue de la dent.
Signes Radiologiques d’Échec
- Persistance d’une image radioclaire égale ou augmentée.
- Élargissement du ligament alvéolo-dentaire (signe de parodontite apicale).
- Discontinuité de la lamina dura.
Conclusion
La chirurgie endodontique est une technique codifiée et reproductible offrant une solution fiable pour conserver l’organe dentaire. Elle fait partie intégrante de l’arsenal thérapeutique et permet de résoudre des situations pour lesquelles les traitements endodontiques orthogrades ont leurs limites (anatomie canalaire, instruments fracturés, présence d’une supra-structure prothétique, etc.).
La Chirurgie Endodontique / OCE
La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes. Les étudiants en médecine dentaire doivent maîtriser l’anatomie dentaire et les techniques de diagnostic pour exceller. Les praticiens doivent adopter les nouvelles technologies, comme la radiographie numérique, pour améliorer la précision des soins. La prévention, via l’éducation à l’hygiène buccale, reste la pierre angulaire de la pratique dentaire moderne. Les étudiants doivent se familiariser avec la gestion des urgences dentaires, comme les abcès ou les fractures dentaires. La collaboration interdisciplinaire avec d’autres professionnels de santé optimise la prise en charge des patients complexes. La santé bucco-dentaire est essentielle pour le bien-être général, nécessitant une formation rigoureuse et continue des dentistes.


Leave a Reply