Cigarette et Gencives : Comment le Tabac Détruit Votre Santé Bucco-Dentaire
Cigarette et Gencives : Comment le Tabac Détruit Votre Santé Bucco-Dentaire
Saviez-vous que les fumeurs ont 3 fois plus de risques de développer des maladies des gencives que les non-fumeurs ? Si vous fumez et que vous avez remarqué des saignements, une sensibilité accrue ou un déchaussement de vos gencives, vous n’êtes pas seul. Des millions de personnes à travers le monde subissent les conséquences dévastatrices du tabac sur leur santé bucco-dentaire, souvent sans en comprendre pleinement l’ampleur.
Le lien entre cigarette et gencives est bien plus profond qu’on ne l’imagine. Chaque bouffée de fumée expose vos tissus gingivaux à plus de 7000 substances chimiques, dont au moins 70 sont cancérigènes. Cette agression quotidienne crée un environnement parfait pour le développement de maladies parodontales qui peuvent, à terme, conduire à la perte de vos dents.
Dans cet article complet, nous allons explorer comment le tabac affecte vos gencives, quels sont les signes d’alerte à surveiller, et surtout, quelles solutions concrètes s’offrent à vous pour protéger votre sourire. Que vous soyez fumeur actuel, ancien fumeur ou proche d’une personne concernée, vous découvrirez des informations essentielles et des conseils pratiques pour préserver votre santé gingivale.
La bonne nouvelle ? Il n’est jamais trop tard pour agir et inverser certains dommages.

Comprendre l’Impact du Tabac sur les Gencives
Qu’est-ce qu’une maladie gingivale liée au tabac ?
Les maladies gingivales causées par le tabac sont des infections bactériennes qui affectent les tissus entourant et soutenant vos dents. Contrairement à une simple inflammation passagère, ces pathologies évoluent de manière insidieuse et peuvent passer inaperçues pendant longtemps chez les fumeurs.
Le problème principal ? La cigarette masque les symptômes classiques. La nicotine provoque une constriction des vaisseaux sanguins dans vos gencives, réduisant ainsi les saignements qui vous alerteraient normalement d’un problème. Vous pouvez donc avoir des gencives gravement malades sans le savoir, car elles ne saignent pas comme elles le devraient.
Cette situation crée un cercle vicieux : sans signe d’alerte visible, vous consultez trop tard, lorsque les dégâts sont déjà importants. Les études dentaires récentes montrent que les fumeurs consultent en moyenne 2 à 3 ans plus tard que les non-fumeurs pour leurs problèmes gingivaux.
Comment la cigarette détruit vos gencives ?
Le processus de destruction est à la fois chimique, mécanique et biologique. Voici ce qui se passe réellement dans votre bouche à chaque cigarette :
Réduction de l’oxygénation : La fumée diminue drastiquement l’apport d’oxygène aux tissus gingivaux. Vos gencives deviennent pâles, affaiblies, et perdent leur capacité naturelle à se régénérer et à combattre les infections.
Affaiblissement du système immunitaire local : Le tabac altère la fonction des globules blancs dans votre bouche. Ces soldats naturels qui combattent les bactéries deviennent moins efficaces, laissant les germes proliférer librement autour de vos dents.
Accumulation accélérée de tartre : Les composants de la fumée favorisent la formation de plaque dentaire, qui se calcifie plus rapidement en tartre. Ce dernier crée un terrain idéal pour les bactéries pathogènes, en particulier sous la ligne gingivale.
Altération de la salive : Votre production salivaire diminue et sa composition change. Or, la salive joue un rôle protecteur crucial en neutralisant les acides et en éliminant les bactéries. Sans cette protection naturelle, vos gencives sont vulnérables.
Les stades de dégradation gingivale chez le fumeur
La destruction des gencives par le tabac suit généralement trois stades progressifs :
Stade 1 – Gingivite silencieuse (1-3 ans de tabagisme) :
- Inflammation légère mais peu visible
- Gencives moins rosées, tendance à la pâleur
- Peu ou pas de saignements (masqués par la nicotine)
- Mauvaise haleine persistante
- Sensation de bouche sèche
Stade 2 – Parodontite débutante (3-7 ans de tabagisme) :
- Formation de poches parodontales profondes
- Début de déchaussement dentaire
- Récession gingivale visible
- Sensibilité au chaud et au froid
- Mobilité légère de certaines dents
Stade 3 – Parodontite avancée (7+ ans de tabagisme) :
- Destruction importante de l’os alvéolaire
- Déchaussement sévère des dents
- Mobilité dentaire importante
- Abcès parodontaux récurrents
- Risque élevé de perte dentaire
Selon les données de l’Ordre des Dentistes, près de 60% des fumeurs de longue durée atteignent le stade 2 ou 3 sans même le savoir, en raison de l’absence de symptômes douloureux précoces.
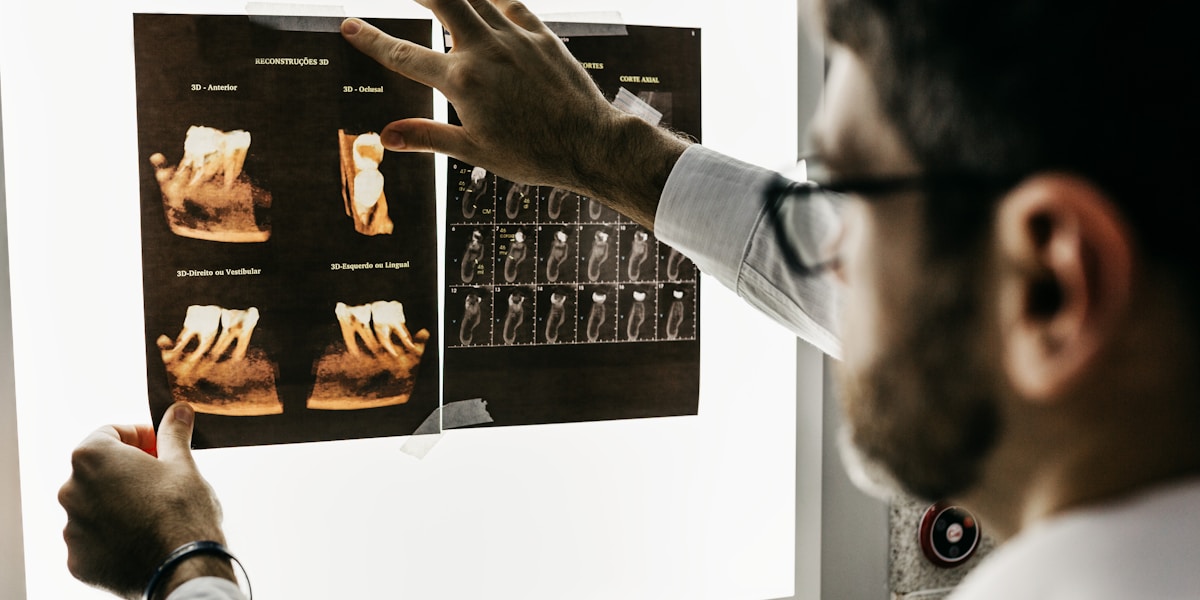
Pourquoi les fumeurs perdent-ils leurs dents plus rapidement ?
La perte dentaire chez les fumeurs n’est pas une fatalité aléatoire, mais le résultat d’un processus physiologique précis. Voici les mécanismes en jeu :
La nicotine et le monoxyde de carbone réduisent l’irrigation sanguine des gencives de 40 à 60%. Sans flux sanguin adéquat, les nutriments essentiels n’atteignent pas les tissus gingivaux et l’os qui soutient vos dents. Résultat ? Ces structures se fragilisent progressivement et perdent leur capacité de soutien.
Les bactéries pathogènes prolifèrent 5 fois plus vite dans la bouche d’un fumeur. Ces germes produisent des toxines qui attaquent directement le ligament parodontal – cette structure cruciale qui maintient votre dent dans son alvéole. Quand ce ligament est détruit, la dent devient mobile puis finit par tomber.
Les études montrent que les fumeurs d’un paquet par jour perdent en moyenne 2 à 3 dents supplémentaires par décennie comparé aux non-fumeurs. Ce chiffre double pour les fumeurs de plus de deux paquets quotidiens.
Les statistiques qui font réfléchir
Les chiffres concernant cigarette et gencives sont particulièrement alarmants :
- 90% des cas de parodontites sévères concernent des fumeurs ou anciens fumeurs
- Les fumeurs ont 6 fois plus de risques de développer une parodontite agressive
- 54% des fumeurs de plus de 40 ans souffrent de maladies parodontales
- Le taux d’échec des traitements parodontaux est 3 fois supérieur chez les fumeurs
- Après une extraction, les fumeurs ont 4 fois plus de complications (infections, alvéolite)
Ces données, issues des recherches en santé bucco-dentaire, ne visent pas à vous alarmer mais à vous informer objectivement sur les risques réels auxquels vos gencives sont exposées.
Solutions et Traitements pour Protéger Vos Gencives
Solution 1 : L’arrêt du tabac – Le traitement le plus efficace
Description : Arrêter de fumer reste la solution la plus puissante pour protéger vos gencives. Votre corps possède une capacité remarquable de régénération, et vos tissus gingivaux peuvent entamer leur processus de guérison dès les premières heures sans tabac.
Les bénéfices chronologiques pour vos gencives :
- 24-48 heures : Amélioration de la circulation sanguine gingivale
- 1-2 semaines : Retour progressif des sensations normales
- 1-3 mois : Diminution visible de l’inflammation
- 6-12 mois : Régénération partielle des tissus endommagés
- 1-2 ans : Votre risque parodontal rejoint presque celui d’un non-fumeur
Avantages :
- Effet protecteur immédiat sur vos gencives
- Amélioration de la réponse aux traitements dentaires
- Réduction drastique du risque de perte dentaire
- Économies substantielles (tabac + soins dentaires évités)
- Bénéfices globaux pour votre santé générale
Limites : La dépendance nicotinique rend l’arrêt difficile. Les symptômes de sevrage (irritabilité, anxiété, envies intenses) peuvent durer plusieurs semaines. Le taux de rechute reste élevé sans accompagnement adapté.
Stratégies d’arrêt efficaces :
- Consultation avec un tabacologue spécialisé
- Substituts nicotiniques (patchs, gommes, inhalateurs)
- Médicaments sur prescription (varénicline, bupropion)
- Thérapies comportementales et cognitives
- Applications mobiles de soutien
Coût indicatif : 150€ – 400€ pour un programme d’arrêt complet sur 3 mois (largement remboursé par la Sécurité Sociale dans de nombreux pays).

Solution 2 : Le détartrage professionnel intensif
Description : Pour les fumeurs, un simple détartrage annuel ne suffit pas. Le détartrage en profondeur (surfaçage radiculaire) élimine le tartre et les bactéries sous la ligne gingivale, là où votre brosse à dents ne peut pas accéder.
Cette procédure se déroule généralement en 2 à 4 séances, sous anesthésie locale pour votre confort. Votre dentiste utilise des instruments ultrasoniques et manuels pour nettoyer méticuleusement chaque surface dentaire, même dans les poches parodontales les plus profondes.
Avantages :
- Élimination ciblée des facteurs irritants
- Réduction immédiate de l’inflammation gingivale
- Stabilisation de la progression de la maladie
- Création d’un environnement favorable à la guérison
- Possibilité de sauver des dents compromises
Limites : Nécessite plusieurs rendez-vous. Peut causer une sensibilité dentaire temporaire pendant 1-2 semaines. L’efficacité est réduite si vous continuez à fumer. Les résultats ne sont pas définitifs sans maintenance régulière.
Fréquence recommandée pour fumeurs : Tous les 3-4 mois (contre 6-12 mois pour les non-fumeurs).
Coût indicatif : 80€ – 150€ par séance, soit 320€ – 600€/an pour un suivi optimal.
Solution 3 : Les traitements parodontaux chirurgicaux
Description : Lorsque la maladie gingivale est avancée, des interventions chirurgicales peuvent être nécessaires pour restaurer les tissus endommagés et stopper la progression de la destruction osseuse.
Types de chirurgies parodontales :
Chirurgie à lambeau : Le parodontiste soulève délicatement la gencive pour accéder aux racines dentaires et nettoyer en profondeur les poches infectées. Il peut également lisser les irrégularités osseuses qui favorisent l’accumulation bactérienne.
Greffe gingivale : Pour corriger la récession gingivale, un tissu sain est prélevé (souvent au palais) et fixé sur les zones déchaussées. Cette technique protège les racines exposées et améliore l’esthétique de votre sourire.
Régénération tissulaire guidée : Utilisation de membranes spéciales et de matériaux de greffe osseuse pour stimuler la repousse de l’os et des tissus de soutien perdus.
Avantages :
- Peut sauver des dents qui seraient autrement perdues
- Restauration partielle de l’os et des tissus détruits
- Amélioration significative de la santé parodontale
- Résultats durables si accompagnés d’un arrêt du tabac
Limites : Procédures invasives nécessitant anesthésie. Période de récupération de 2-4 semaines. Coût élevé. Taux de réussite divisé par deux chez les fumeurs actifs. Risque accru de complications post-opératoires.
Conditions de succès : Votre parodontiste vous demandera probablement d’arrêter de fumer au moins 2 semaines avant et 6-8 semaines après l’intervention pour optimiser la cicatrisation.
Coût indicatif : 600€ – 2000€ selon la complexité et l’étendue de l’intervention.
Solution 4 : Les thérapies au laser parodontal
Description : Le laser dentaire représente une approche moderne et moins invasive pour traiter les maladies des gencives. Cette technologie utilise une lumière concentrée pour éliminer les tissus infectés et stimuler la régénération gingivale.
Le laser pénètre dans les poches parodontales, vaporise les bactéries et les tissus malades, tout en préservant les tissus sains. Il favorise également la coagulation, réduisant ainsi les saignements et accélérant la cicatrisation.
Avantages :
- Procédure moins douloureuse que la chirurgie traditionnelle
- Récupération plus rapide (quelques jours vs plusieurs semaines)
- Réduction du risque d’infection post-traitement
- Moins de saignements et de gonflements
- Peut être réalisé sans anesthésie dans certains cas
- Stimule la régénération des tissus gingivaux
Limites : Technologie encore peu accessible (tous les cabinets ne sont pas équipés). Efficacité variable selon le stade de la maladie. Moins efficace sur les poches parodontales très profondes (>7mm). Coût plus élevé que les traitements conventionnels. Résultats optimaux uniquement si arrêt ou réduction significative du tabac.
Quand l’utiliser : Idéal pour les parodontites modérées, en complément d’un détartrage profond, ou pour des patients anxieux face aux interventions chirurgicales.
Coût indicatif : 400€ – 1200€ selon l’étendue du traitement et le type de laser utilisé.

Solution 5 : Les bains de bouche thérapeutiques spécifiques
Description : Pour les fumeurs, l’utilisation quotidienne de bains de bouche antiseptiques sur prescription constitue un complément essentiel à l’hygiène bucco-dentaire classique. Ces solutions contiennent des agents actifs qui combattent les bactéries pathogènes dans les zones difficiles d’accès.
Types de bains de bouche recommandés :
À la chlorhexidine (0,12% – 0,20%) : L’antiseptique le plus puissant disponible. Il réduit significativement la charge bactérienne et contrôle l’inflammation gingivale. Utilisation limitée à 2-3 semaines pour éviter les effets secondaires (coloration dentaire, altération du goût).
Au fluorure stanneux : Combine action antibactérienne et protection contre la sensibilité dentaire. Particulièrement adapté aux fumeurs qui souffrent de déchaussement et de racines exposées.
Aux huiles essentielles : Alternative naturelle pour un usage quotidien prolongé. Moins puissant que la chlorhexidine mais sans effets secondaires. Efficace pour la maintenance après traitement.
Avantages :
- Atteint les zones inaccessibles à la brosse
- Réduit l’inflammation gingivale de 30-40%
- Contrôle l’accumulation de plaque bactérienne
- Combat la mauvaise haleine chronique
- Facile à intégrer dans la routine quotidienne
- Coût accessible pour un usage régulier
Limites : Ne remplace jamais le brossage et le fil dentaire. Certains produits peuvent provoquer des effets secondaires (goût altéré, coloration temporaire). L’efficacité est limitée sans amélioration de l’hygiène globale.
Mode d’emploi optimal : Rinçage pendant 30-60 secondes, 2 fois par jour, après le brossage. Attendre 30 minutes avant de manger ou boire. Ne pas rincer la bouche à l’eau après utilisation.
Coût indicatif : 8€ – 25€ par flacon (durée 3-4 semaines), soit environ 100€ – 300€/an selon le produit.
Solution 6 : Le programme de maintenance parodontale à vie
Description : Une fois vos gencives traitées, la maintenance parodontale devient cruciale, surtout pour les fumeurs. Il s’agit d’un suivi professionnel régulier et rigoureux pour prévenir les récidives et préserver les résultats obtenus.
Ce programme personnalisé comprend :
- Examens parodontaux complets tous les 3-4 mois
- Détartrages professionnels à chaque visite
- Mesure systématique de la profondeur des poches
- Radiographies de contrôle annuelles
- Ajustement du protocole selon l’évolution
- Renforcement des techniques d’hygiène à domicile
Avantages :
- Détection précoce de toute récidive
- Prévention de la progression de la maladie
- Préservation du capital dentaire
- Économies à long terme (évite des traitements complexes)
- Suivi personnalisé et adapté à votre situation
- Motivation continue pour maintenir l’arrêt du tabac
Limites : Engagement financier et temporel sur le long terme. Nécessite une discipline rigoureuse. Les fumeurs actifs voient des résultats moins stables. Le moindre relâchement peut compromettre les acquis.
Investissement nécessaire : 4 visites annuelles minimum, engagement à vie pour des résultats durables.
Coût indicatif : 320€ – 600€/an pour le suivi complet (détartrages + consultations).
Prévention et Conseils Pratiques au Quotidien
Les 8 habitudes protectrices pour fumeurs
Même si vous n’êtes pas encore prêt à arrêter de fumer, vous pouvez considérablement réduire les dégâts sur vos gencives en adoptant ces gestes quotidiens :
1. Brossage intensif et minutieux (3 fois par jour, 3 minutes minimum)
Votre technique de brossage doit être irréprochable. Utilisez une brosse à dents à poils souples pour ne pas agresser vos gencives déjà fragilisées. Inclinez la brosse à 45° vers la ligne gingivale et effectuez de petits mouvements circulaires. N’oubliez pas de brosser délicatement vos gencives elles-mêmes pour stimuler la circulation sanguine.
Les fumeurs doivent consacrer 30 secondes à chaque quadrant de leur bouche, soit 3 minutes au total. Un timer ou une brosse électrique avec minuteur vous aidera à respecter cette durée. Remplacez votre brosse tous les 2 mois (contre 3 pour les non-fumeurs) car les poils s’usent plus vite face à l’accumulation accrue de résidus.
2. Fil dentaire ou brossettes interdentaires (obligatoire chaque soir)
C’est non négociable pour les fumeurs. Le tabac favorise l’accumulation de plaque entre les dents, là où votre brosse ne peut pas accéder. Ces espaces interdentaires sont souvent les premiers touchés par la maladie parodontale.
Passez délicatement le fil en formant un “C” autour de chaque dent, et descendez sous la ligne gingivale. Si vos espaces interdentaires sont larges (souvent le cas en cas de récession), préférez les brossettes interdentaires adaptées à la taille de ces espaces.
3. Bain de bouche antiseptique spécifique (matin et soir)
Choisissez un bain de bouche recommandé par votre dentiste, idéalement à base de chlorhexidine en cure ou aux huiles essentielles pour l’usage quotidien. Cette étape élimine jusqu’à 40% de bactéries supplémentaires par rapport au brossage seul.
Rincez pendant 30 à 60 secondes après le brossage, sans rincer à l’eau ensuite. Cette habitude est particulièrement importante le soir, car la production de salive diminue pendant le sommeil, laissant vos gencives plus vulnérables.

4. Hydratation maximale (2-3 litres d’eau par jour)
Le tabac assèche votre bouche, réduisant la protection naturelle offerte par la salive. Buvez régulièrement de l’eau tout au long de la journée, par petites gorgées. Gardez toujours une bouteille d’eau à portée de main.
Évitez les boissons qui aggravent la sécheresse buccale : café en excès, alcool, sodas. Privilégiez l’eau plate, les infusions sans sucre, ou l’eau enrichie en fluor.
5. Alimentation riche en antioxydants et vitamine C
Vos gencives ont besoin de nutriments spécifiques pour résister aux agressions du tabac. La vitamine C est particulièrement cruciale, car le tabac en épuise vos réserves. Les fumeurs nécessitent 35mg de vitamine C supplémentaire par jour comparé aux non-fumeurs.
Intégrez quotidiennement :
- Agrumes (oranges, pamplemousses, citrons)
- Kiwis, fraises, framboises
- Poivrons rouges et verts
- Brocolis, choux de Bruxelles
- Légumes verts à feuilles (épinards, chou kale)
Les antioxydants (vitamine E, zinc, sélénium) aident également à combattre l’inflammation. Consommez des noix, graines, légumineuses, et poissons gras.
6. Stimulation gingivale douce (massage quotidien)
Après le brossage, massez délicatement vos gencives avec votre doigt propre ou avec votre brosse à dents sur le mode massage. Effectuez de petits mouvements circulaires pendant 1-2 minutes. Cette stimulation améliore la circulation sanguine, déjà compromise par le tabac, et renforce vos tissus gingivaux.
7. Gommes ou pastilles sans sucre (xylitol)
Mâchez des gommes sans sucre contenant du xylitol après chaque repas, surtout si vous ne pouvez pas vous brosser les dents immédiatement. Le xylitol possède des propriétés antibactériennes et stimule la production de salive, compensant partiellement la sécheresse causée par le tabac.
Cette habitude aide également à gérer l’envie de fumer après les repas, un moment critique pour de nombreux fumeurs.
8. Consultation dentaire tous les 3 mois (non négociable)
Les fumeurs ne peuvent pas se permettre le suivi standard d’une visite annuelle. Les maladies parodontales progressent trop rapidement. Un contrôle trimestriel permet de détecter et traiter les problèmes à un stade précoce, avant qu’ils ne deviennent irréversibles.
Lors de chaque visite, votre dentiste évaluera l’état de vos gencives, effectuera un détartrage professionnel, et ajustera votre protocole d’hygiène si nécessaire.
Les erreurs courantes à éviter absolument
❌ Ignorer les premiers signes parce que “ça ne fait pas mal”
L’absence de douleur chez les fumeurs est trompeuse. La nicotine masque les symptômes en réduisant l’inflammation apparente. Quand la douleur apparaît enfin, les dégâts sont souvent déjà considérables. Ne vous fiez jamais uniquement à la douleur comme indicateur.
❌ Brosser trop fort pour “compenser” le tabac
Un brossage agressif n’élimine pas mieux la plaque mais abîme vos gencives déjà fragilisées. Vous risquez d’accélérer la récession gingivale et d’exposer davantage vos racines dentaires. La technique prime sur la force.
❌ Penser qu’un bain de bouche remplace le brossage
Beaucoup de fumeurs se contentent d’un bain de bouche “pour faire vite”. C’est une grave erreur. Le bain de bouche complète le brossage mais ne peut jamais le remplacer. Seule l’action mécanique de la brosse élimine efficacement la plaque dentaire.
❌ Arrêter le détartrage parce que “ça coûte cher”
Reporter ou espacer les détartrages est une fausse économie. Un détartrage coûte 80-100€, alors qu’une parodontite avancée peut nécessiter des milliers d’euros de traitements. Sans parler du risque de perte dentaire et des implants qui coûtent 1500-2500€ par dent.
❌ Utiliser des remèdes “miracles” du commerce
Dentifrices blanchissants agressifs, bains de bouche alcoolisés, brossettes inadaptées… Ces produits non adaptés peuvent aggraver l’état de vos gencives. Demandez toujours conseil à votre dentiste avant d’utiliser un nouveau produit.
❌ Penser que réduire suffit
“Je suis passé d’un paquet à 5 cigarettes par jour, mes gencives vont mieux.” Malheureusement, il n’existe pas de seuil sécuritaire pour le tabac. Même une consommation faible continue à endommager vos gencives, simplement à un rythme moins rapide. Seul l’arrêt complet permet une véritable guérison.
Timeline réaliste : À quoi s’attendre si vous agissez maintenant
Comprendre l’évolution de vos gencives vous aide à rester motivé. Voici ce qui se passe si vous adoptez dès aujourd’hui une hygiène rigoureuse et arrêtez de fumer :
Semaines 1-2 : Les premiers changements invisibles
- Amélioration de la circulation sanguine gingivale
- Début de la normalisation de votre réponse immunitaire locale
- Réduction progressive de l’inflammation (encore non visible)
- Retour graduel des sensations normales dans vos gencives
Mois 1 : Les premiers signes encourageants
- Diminution de la mauvaise haleine
- Gencives légèrement moins gonflées
- Retour possible de saignements au brossage (c’est bon signe ! Vos gencives redeviennent réactives)
- Amélioration de la couleur gingivale (plus rosée, moins pâle)
Mois 2-3 : L’amélioration devient visible
- Réduction notable de l’inflammation
- Fermeture partielle des poches parodontales légères (<4mm)
- Amélioration de la texture des gencives (plus fermes)
- Diminution de la sensibilité dentaire
- Première évaluation professionnelle montrant des progrès mesurables
Mois 6 : Consolidation des acquis
- Stabilisation de la récession gingivale (elle cesse de progresser)
- Renforcement significatif des tissus de soutien
- Réduction marquée du risque d’infection
- Amélioration de 40-50% de votre santé parodontale globale
An 1 : Régénération partielle
- Cicatrisation maximale des tissus endommagés
- Réduction du risque parodontal de 50% par rapport à votre état initial
- Stabilité dentaire améliorée
- Possibilité de récupération partielle de certains tissus perdus
Années 2-3 : Normalisation progressive
- Votre risque parodontal se rapproche de celui d’un non-fumeur (mais ne l’atteint jamais complètement si vous avez fumé longtemps)
- Stabilité à long terme si vous maintenez votre hygiène et votre arrêt
- Possibilité d’espacer légèrement les visites de contrôle (tous les 4 mois au lieu de 3)
Important : Cette timeline suppose un arrêt complet du tabac ET une hygiène rigoureuse. Tout relâchement ralentit ou stoppe ce processus de guérison.
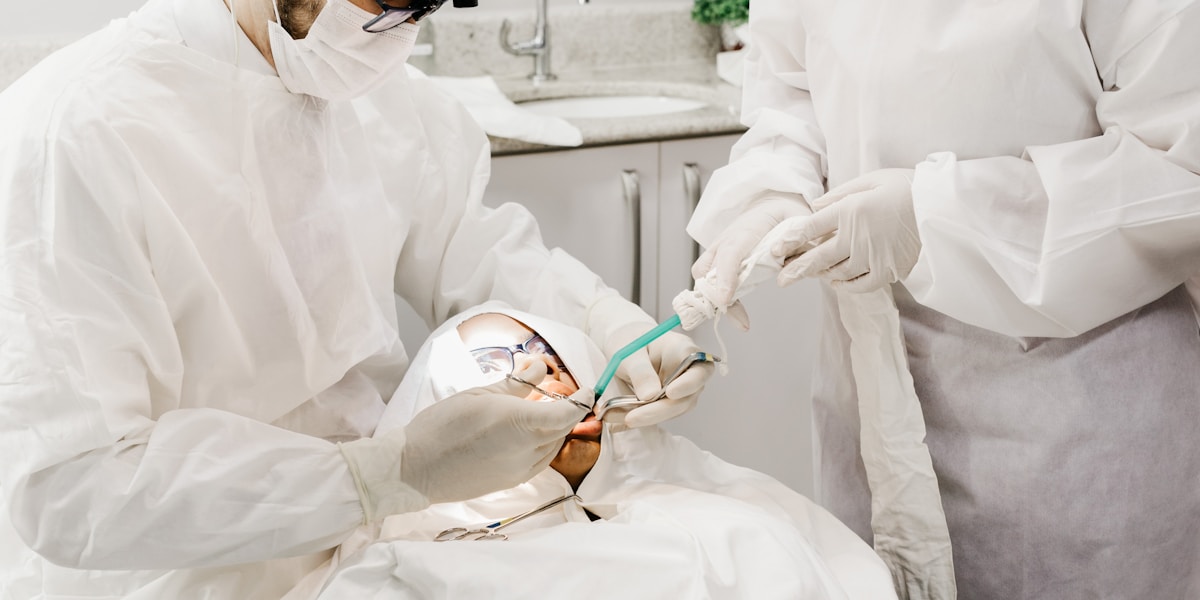
Quand Consulter un Dentiste en Urgence ?
Signes d’alerte à ne jamais ignorer
Certains symptômes nécessitent une consultation rapide, voire urgente, car ils indiquent une aggravation brutale de votre état parodontal. En tant que fumeur, vous devez être particulièrement vigilant car vos symptômes sont souvent atténués jusqu’à un stade avancé.
⚠️ Consultez dans les 48 heures si vous remarquez :
- Saignements spontanés des gencives (sans brossage ni stimulus)
- Gonflement soudain d’une ou plusieurs gencives avec rougeur intense
- Mauvais goût persistant dans la bouche associé à un écoulement de pus
- Douleur gingivale intense qui vous réveille la nuit
- Mobilité nouvelle ou aggravée d’une ou plusieurs dents
- Abcès visible (boule douloureuse sur la gencive)
- Déchaussement brutal avec exposition soudaine d’une racine
- Saignements qui ne s’arrêtent pas après 10-15 minutes de compression
⚠️ Consultez dans la semaine si vous constatez :
- Récession progressive de vos gencives
- Espaces qui s’élargissent entre vos dents
- Sensibilité nouvelle au chaud, froid ou sucré
- Changement de couleur de vos gencives (plus pâles, violacées ou rouges)
- Impression que vos dents “bougent” légèrement
- Mauvaise haleine persistante malgré une hygiène rigoureuse
Ce que fera votre dentiste lors de la consultation
Comprendre le déroulement de la consultation vous aide à mieux vous y préparer et à collaborer efficacement avec votre praticien.
Étape 1 : Interrogatoire détaillé (10-15 minutes)
Votre dentiste vous posera des questions précises sur :
- Votre consommation de tabac (quantité, durée, type)
- L’historique de vos problèmes gingivaux
- Les symptômes que vous avez remarqués
- Vos habitudes d’hygiène actuelles
- Vos antécédents médicaux et traitements en cours
- Vos tentatives d’arrêt du tabac passées
Soyez honnête et précis. Plus votre dentiste a d’informations, mieux il pourra vous aider.
Étape 2 : Examen clinique complet (15-20 minutes)
Le praticien inspectera minutieusement :
- La couleur, texture et forme de vos gencives
- La présence de tartre et plaque dentaire
- Les signes d’inflammation et de saignement
- La mobilité de chaque dent individuellement
- L’occlusion (votre façon de mordre)
Étape 3 : Sondage parodontal (10-15 minutes)
À l’aide d’une sonde millimétrique fine, le dentiste mesure la profondeur des poches parodontales autour de chaque dent. Cet examen peut être légèrement inconfortable mais n’est pas douloureux. Il cartographie précisément l’étendue de votre maladie gingivale.
Les profondeurs normales sont de 1-3mm. Au-delà de 4mm, on parle de poche parodontale pathologique nécessitant un traitement.
Étape 4 : Radiographies (5-10 minutes)
Des radiographies panoramiques ou rétro-alvéolaires permettent d’évaluer :
- La perte osseuse autour des racines
- Les zones d’infection non visibles cliniquement
- L’état des structures profondes de soutien
- La gravité globale de votre parodontite
Étape 5 : Diagnostic et plan de traitement (15-20 minutes)
Votre dentiste vous expliquera :
- L’état actuel de vos gencives et vos dents
- Le stade de votre maladie parodontale
- Les traitements nécessaires, leur ordre et leur durée
- Le coût estimé total des soins
- Le pronostic avec et sans arrêt du tabac
- Les risques si vous ne traitez pas
Questions essentielles à poser lors de votre consultation
Pour optimiser votre prise en charge, posez ces questions à votre dentiste :
Sur votre diagnostic :
- “À quel stade se situe ma maladie parodontale ?”
- “Combien de dents sont affectées et lesquelles sont les plus à risque ?”
- “Quelle est la profondeur moyenne de mes poches parodontales ?”
- “Ai-je déjà perdu de l’os autour de mes dents ?”
Sur les traitements :
- “Quels sont mes options de traitement et leurs taux de succès pour un fumeur ?”
- “Quel est le délai avant de voir des améliorations ?”
- “Combien de temps dureront les traitements ?”
- “Puis-je bénéficier d’une prise en charge ou d’un remboursement ?”
Sur l’impact du tabac :
- “Comment mon tabagisme affecte-t-il précisément mes gencives ?”
- “Quel serait le bénéfice concret si j’arrêtais de fumer maintenant ?”
- “Pouvez-vous m’orienter vers un tabacologue ?”
- “Si je réduis sans arrêter, quel impact sur le traitement ?”
Sur le suivi :
- “À quelle fréquence devrai-je revenir pour le suivi ?”
- “Quels signes d’aggravation devrais-je surveiller chez moi ?”
- “Comment savoir si mes efforts portent leurs fruits ?”
- “Combien de temps devrai-je maintenir ce suivi intensif ?”
N’hésitez jamais à demander des clarifications. Votre dentiste est là pour vous accompagner, pas pour vous juger.
Le déroulement type d’une première visite parodontale
Pour vous donner une vision concrète, voici le déroulement standard d’une première consultation parodontale complète :
Accueil et questionnaire (10 min) → Vous remplissez un questionnaire médical détaillé
Entretien avec le praticien (15 min) → Discussion sur vos antécédents, habitudes et préoccupations
Examen clinique et sondage (25 min) → Évaluation visuelle et mesure des poches parodontales
Radiographies (10 min) → Clichés pour visualiser l’os et les structures profondes
Analyse et diagnostic (15 min) → Le praticien compile les données et établit le diagnostic
Présentation du plan de traitement (20 min) → Explication détaillée des soins nécessaires, coûts, et pronostic
Planification et questions (10 min) → Programmation des rendez-vous, réponses à vos interrogations
Durée totale : 1h30 à 2h pour une première consultation complète.
Certains cabinets proposent cette première consultation sur deux rendez-vous pour ne pas vous surcharger d’informations. Le premier rendez-vous se concentre alors sur le diagnostic, le second sur le plan de traitement détaillé.

Questions Fréquemment Posées
Mes gencives peuvent-elles vraiment se régénérer si j’arrête de fumer ?
Oui, mais avec des nuances importantes. Vos gencives possèdent une capacité remarquable de régénération, mais cette récupération dépend du stade de dommage initial. L’inflammation gingivale peut disparaître complètement en quelques mois après l’arrêt du tabac. Les poches parodontales peu profondes (moins de 4-5mm) peuvent se résorber partiellement, et la circulation sanguine se normalise progressivement.
Cependant, la perte osseuse avancée et la récession gingivale sévère sont généralement irréversibles sans intervention chirurgicale. Les tissus peuvent se stabiliser et cesser de se détériorer, mais ne retrouveront pas spontanément leur volume d’origine. C’est pourquoi l’intervention précoce est cruciale : plus vous agissez tôt, plus vous pouvez préserver et récupérer de tissus sains.
Combien de temps après l’arrêt du tabac mes gencives vont-elles s’améliorer ?
Les premiers bénéfices apparaissent dès 24-48 heures avec l’amélioration de la circulation sanguine. Vous remarquerez peut-être le retour de saignements au brossage – contrairement à ce qu’on pourrait penser, c’est un signe positif montrant que vos gencives redeviennent réactives. L’inflammation commence à diminuer visiblement après 2-4 semaines. Entre 3 et 6 mois, les poches parodontales peu profondes commencent à se refermer et la santé globale de vos gencives s’améliore significativement.
Après un an d’arrêt, votre risque parodontal diminue de moitié comparé à votre état de fumeur actif. Après 2-3 ans, il se rapproche (sans jamais l’atteindre totalement) de celui d’un non-fumeur. Ces délais supposent un arrêt complet et une hygiène bucco-dentaire rigoureuse avec suivi professionnel régulier.
La cigarette électronique est-elle moins nocive pour mes gencives ?
Bien que généralement considérée comme moins nocive que la cigarette traditionnelle pour la santé globale, la cigarette électronique n’est pas sans danger pour vos gencives. La nicotine, présente dans la plupart des e-liquides, continue à réduire l’irrigation sanguine gingivale et à affaiblir votre réponse immunitaire locale. Les études récentes montrent que les vapoteurs développent également des maladies parodontales, bien que potentiellement moins sévères que les fumeurs traditionnels.
Les produits chimiques présents dans les vapeurs (propylène glycol, glycérine végétale, arômes) peuvent irriter vos gencives et favoriser l’inflammation. Certaines études suggèrent que le vapotage modifie également le microbiome oral, créant un environnement favorable aux bactéries pathogènes. Si vous utilisez la cigarette électronique comme outil de sevrage temporaire, c’est une meilleure option que de continuer à fumer. Mais l’objectif final devrait toujours être l’arrêt complet de toute forme de nicotine.
Puis-je me faire poser des implants dentaires si je fume ?
Techniquement oui, mais avec un taux d’échec 3 à 4 fois supérieur aux non-fumeurs. Le tabac compromet sérieusement l’ostéo-intégration – le processus par lequel l’implant fusionne avec votre os de mâchoire. La cicatrisation est plus lente, le risque d’infection post-opératoire est multiplié, et la péri-implantite (inflammation autour de l’implant) est beaucoup plus fréquente.
La plupart des implantologues exigent un arrêt du tabac d’au moins 2 mois avant la pose et 6-8 semaines après pour accepter de vous traiter. Certains refusent catégoriquement de poser des implants à des fumeurs actifs, car le taux d’échec compromettrait leurs statistiques de réussite. Si vous envisagez des implants, c’est une excellente motivation pour arrêter de fumer définitivement. Les implants représentent un investissement financier important (1500-2500€ par dent) – autant maximiser vos chances de succès.
Est-ce que réduire ma consommation de tabac suffit à protéger mes gencives ?
Malheureusement non. Bien que toute réduction soit bénéfique pour votre santé globale, il n’existe pas de seuil sécuritaire pour le tabac concernant vos gencives. Même fumer 2-3 cigarettes par jour continue à endommager vos tissus gingivaux, à réduire votre réponse immunitaire, et à favoriser les maladies parodontales.
Les études montrent que les “petits fumeurs” (moins de 10 cigarettes/jour) ont toujours un risque parodontal 2 fois supérieur aux non-fumeurs. La réduction peut être une étape vers l’arrêt complet, mais ne doit jamais être considérée comme un objectif final. Chaque cigarette compte – chaque cigarette non fumée aide vos gencives. Mais seul l’arrêt total permet une véritable guérison et normalisation de votre santé parodontale.
Les dégâts sur mes gencives sont-ils irréversibles même si j’arrête maintenant ?
Cela dépend du stade de dommage actuel. Certains effets du tabac sont réversibles, d’autres ne le sont que partiellement, et certains sont définitifs. L’inflammation gingivale et les poches parodontales peu profondes peuvent se résorber complètement après l’arrêt. La circulation sanguine et la fonction immunitaire se normalisent progressivement. Les tissus mous peuvent se stabiliser et cesser de se dégrader.
En revanche, la perte osseuse importante est irréversible naturellement – l’os détruit ne repousse pas spontanément (sauf avec des greffes chirurgicales). La récession gingivale sévère est également irréversible sans greffe gingivale. Les dents déjà perdues ne reviendront pas. Mais même avec des dommages partiellement irréversibles, arrêter de fumer stoppe toujours la progression de la maladie et améliore significativement votre qualité de vie bucco-dentaire. Il n’est jamais trop tard pour protéger ce qu’il vous reste.
Combien vais-je dépenser pour traiter mes problèmes de gencives liés au tabac ?
Les coûts varient considérablement selon le stade de votre maladie parodontale. Pour une gingivite débutante, attendez-vous à 300-600€/an pour un suivi intensif (détartrages trimestriels). Pour une parodontite modérée nécessitant des surfaçages radiculaires, le coût initial est de 800-1500€, plus 400-600€/an de maintenance.
Les parodontites avancées nécessitant chirurgie peuvent coûter 2000-5000€ ou plus selon l’étendue. Si vous avez besoin d’implants pour remplacer des dents perdues, comptez 1500-2500€ par dent. Au total, un fumeur de longue durée avec parodontite sévère peut facilement dépenser 10000-20000€ sur plusieurs années de traitements.
En comparaison, un programme d’arrêt du tabac coûte 150-400€, et vous économiserez également le coût du tabac lui-même (environ 3000-4000€/an pour un paquet/jour). Investir dans l’arrêt du tabac est le meilleur investissement financier que vous puissiez faire pour votre santé bucco-dentaire.
Mes gencives saignent moins depuis que je fume, est-ce bon signe ?
Non, c’est précisément le contraire – et c’est l’un des dangers les plus sournois du tabac. La nicotine provoque une vasoconstriction (rétrécissement des vaisseaux sanguins) dans vos gencives, réduisant le flux sanguin de 40-60%. Cette réduction masque l’inflammation et les saignements qui constitueraient normalement des signes d’alerte précoces.
Vos gencives peuvent être gravement malades sans saigner, vous donnant une fausse impression de bonne santé. C’est pourquoi les fumeurs consultent souvent trop tard, lorsque les dommages sont déjà importants. Si vous remarquez que vos gencives ne saignent jamais, même au brossage, ce n’est pas nécessairement bon signe – c’est potentiellement le signe que le tabac masque un problème sous-jacent. Une évaluation professionnelle est indispensable pour connaître l’état réel de vos gencives.
Conclusion : Prenez Votre Santé Gingivale en Main Dès Aujourd’hui
Le lien entre cigarette et gencives n’est plus à démontrer. Chaque cigarette que vous fumez compromet davantage la santé de vos gencives, accélère la destruction de vos tissus de soutien, et augmente votre risque de perte dentaire prématurée. Mais cette réalité, aussi sombre soit-elle, s’accompagne d’une lueur d’espoir : il n’est jamais trop tard pour agir.
Les 3 choses essentielles à retenir :
- L’arrêt du tabac est la solution la plus puissante : Vos gencives possèdent une capacité remarquable de régénération. Dès les premières heures sans tabac, votre corps entame son processus de guérison. En quelques mois, vous pouvez observer des améliorations significatives de votre santé parodontale.
- L’hygiène bucco-dentaire rigoureuse est non négociable : Même si vous n’êtes pas encore prêt à arrêter complètement, adopter une routine d’hygiène irréprochable (brossage 3 fois/jour, fil dentaire quotidien, bains de bouche thérapeutiques) peut considérablement ralentir les dégâts et préserver votre capital dentaire.
- Le suivi professionnel régulier sauve vos dents : Les fumeurs ne peuvent pas se permettre le luxe d’attendre. Des consultations tous les 3-4 mois permettent de détecter et traiter les problèmes avant qu’ils ne deviennent irréversibles. C’est un investissement qui se mesure en années de sourire supplémentaires.
Vous avez maintenant toutes les connaissances pour comprendre ce qui se passe dans votre bouche et pour agir efficacement. La question n’est pas de savoir si vous devez agir, mais quand vous allez commencer. Chaque jour d’attente est un jour de plus où vos gencives subissent des dommages potentiellement irréversibles.
Passez à l’action dès aujourd’hui :
- Prenez rendez-vous pour une consultation parodontale complète
- Évaluez honnêtement votre motivation à arrêter le tabac
- Contactez un tabacologue pour être accompagné dans votre démarche d’arrêt
- Améliorez immédiatement votre routine d’hygiène bucco-dentaire
- Partagez cet article avec vos proches fumeurs – la santé gingivale les concerne aussi
Vos gencives vous ont porté jusqu’ici. Il est temps de leur rendre la pareille en leur offrant la protection et les soins qu’elles méritent. Vous méritez un sourire sain, des gencives robustes, et la confiance qui vient avec une bouche en bonne santé.
Rappelez-vous : il n’est jamais trop tard pour bien faire. Même si les dommages semblent importants, chaque action que vous entreprenez aujourd’hui contribue à protéger ce qu’il vous reste et à améliorer votre qualité de vie bucco-dentaire pour les années à venir.
Note importante : Cet article a un but informatif et éducatif. Il ne remplace en aucun cas l’avis, le diagnostic ou le traitement d’un professionnel de santé qualifié. Chaque situation est unique et nécessite une évaluation personnalisée. Consultez votre dentiste ou parodontiste pour un examen approfondi et des conseils adaptés à votre situation spécifique. Si vous souhaitez arrêter de fumer, rapprochez-vous d’un tabacologue qui pourra vous accompagner efficacement dans cette démarche.
Mots-clés : cigarette et gencives, tabac gencives, fumeur santé dentaire, parodontite fumeur, maladies gencives tabac, arrêt tabac dents, cigarette déchaussement dentaire, gencives fumeur, tabac santé bucco-dentaire, perte dents fumeur


Leave a Reply