Chirurgie Muco-Gingivale : Guide Complet en Odontologie
Mots-clés SEO : chirurgie muco-gingivale, greffe gingivale, récession gingivale, recouvrement radiculaire, frénectomie, vestibuloplastie, parodontologie chirurgicale
Introduction : Comprendre l’Enjeu de la Chirurgie Muco-Gingivale
La chirurgie muco-gingivale occupe une place centrale dans l’arsenal thérapeutique du chirurgien-dentiste. Elle recouvre l’aménagement morphologique du parodonte superficiel, dégradé par des conditions anatomiques défavorables, par la maladie parodontale ou dans un contexte d’aménagement tissulaire.
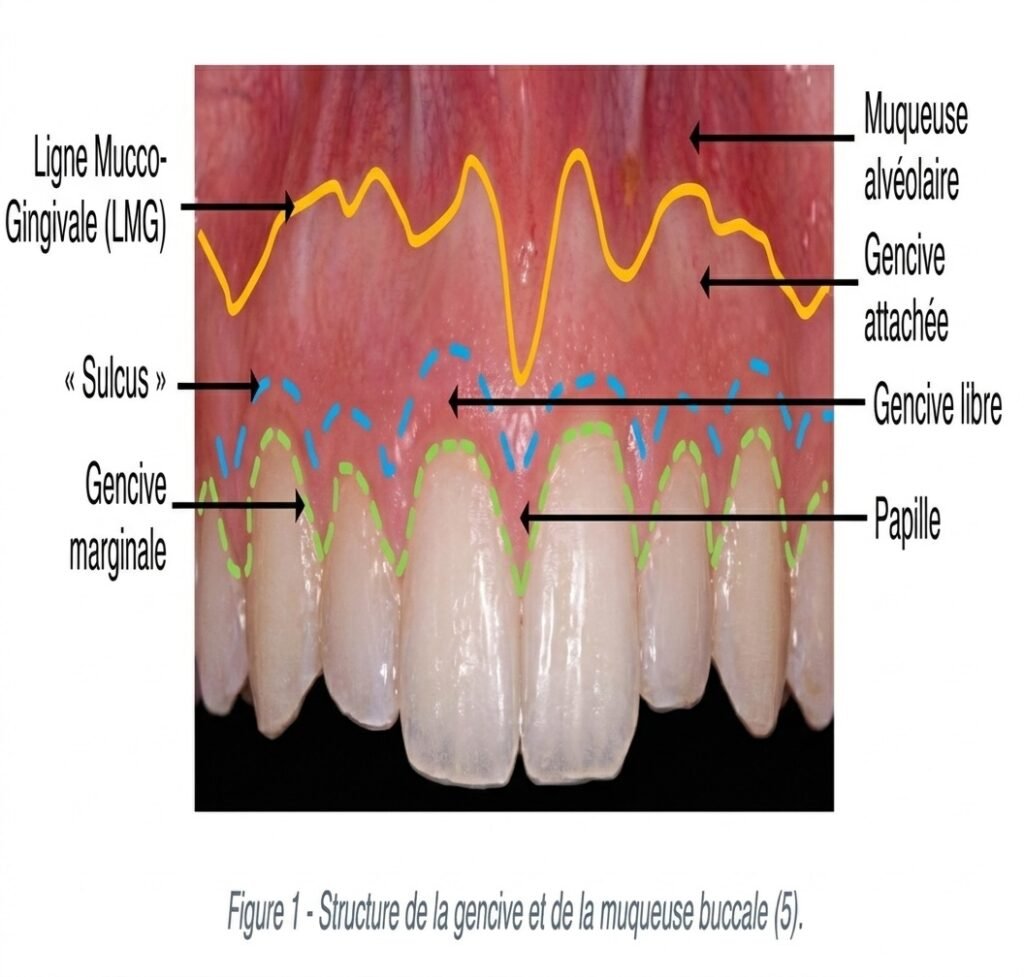
Les techniques opératoires qui en relèvent permettent d’améliorer la qualité des tissus visibles et, en règle générale, de compenser et de prévenir les défauts inesthétiques de la gencive. Elle vise également à prévenir le franchissement de la ligne muco-gingivale par l’épithélium de poche, ce qui entraînerait une rupture d’attache.
À retenir pour l’internat : La chirurgie muco-gingivale est à la fois préventive, fonctionnelle et esthétique. Son succès repose en grande partie sur l’expérience du praticien et la rigueur de la sélection des cas.
Définition et Classification
La chirurgie muco-gingivale est une chirurgie plastique qui a pour but de corriger la morphologie, la position et la qualité du tissu gingival qui borde la dent. C’est une chirurgie soustractive ou additive destinée à corriger des défauts des tissus muco-gingivaux qui compliquent les parodontopathies et qui peuvent entraver la réussite du traitement parodontal.
On distingue deux grandes catégories d’interventions :
- Les greffes gingivales (pédiculées ou libres)
- Les interventions de repositionnement tissulaire (frénectomie, vestibuloplastie)
Objectifs Thérapeutiques
Les objectifs de la chirurgie muco-gingivale sont multiples et complémentaires :
- Augmenter la zone de gencive attachée quand celle-ci est insuffisante
- Stabiliser l’évolution de la maladie parodontale
- Supprimer la tension et les tractions sur le bord de la gencive libre
- Approfondir suffisamment le fond du vestibule pour permettre un brossage efficace et une bonne déflexion alimentaire pendant la mastication
- Combattre les hypersensibilités dentinaires
- Recréer un environnement favorable pour la dentisterie opératoire
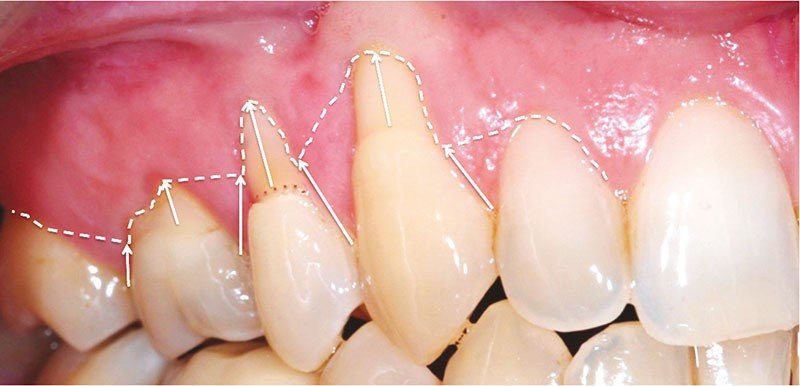
- Tenter le recouvrement radiculaire
Indications
Indications Fonctionnelles
- Repositionner les freins et les brides musculaires qui interfèrent au niveau de la gencive libre
- Élargir la zone de gencive adhérente ou créer une nouvelle zone de gencive attachée
- Récession gingivale
- Chirurgie préprothétique
- Aménagement tissulaire avant traitement orthodontique
Indications Esthétiques
- Récession gingivale, surtout au maxillaire chez les patients dont le sourire est gingival
- Lorsque les limites des supports d’artifices prothétiques sont devenues supra-gingivales
Contre-Indications
Contre-Indications Absolues
- Patients atteints de cardiopathie sévère ou d’hémophilie maligne
- Patients ayant un risque hémorragique : sous anticoagulant ou présentant des troubles hémorragiques sévères (hémophilie, maladie de Willebrand)
- Patients ayant un mécanisme de défense diminué face à l’infection bactérienne (sida, leucémie aiguë…)
- Patients présentant une hygiène buccale absente, défectueuse ou insuffisante
Contre-Indications Relatives
- Chez la femme enceinte, éviter la chirurgie pendant le 1er trimestre (risque d’avortement) et le dernier trimestre (risque d’accouchement prématuré)
- Chez les sujets souffrant de diabète ou de néphrite chronique, solliciter l’accord du médecin traitant et pratiquer l’intervention sous couverture antibiotique
- Lorsque les dents présentent une destruction avancée due à une carie ou une parodontolyse avancée nécessitant l’extraction
Pour approfondir vos connaissances et vous préparer à l’internat, le Référentiel internat en parodontologie est particulièrement recommandé,
tout comme le Guide clinique d’odontologie.
Les Annales corrigées de l’internat en odontologie 2022-2024 constituent un excellent outil de révision pour les QCM et questions de synthèse.
Pour s’entraîner sur QCM en ligne, la plateforme ResiDentaire™ propose des exercices ciblés sur la parodontologie et la chirurgie muco-gingivale.
Les Greffes Gingivales Pédiculées

Lambeau Déplacé Latéralement
Définition
C’est une technique chirurgicale destinée à recouvrir et/ou stabiliser des dénudations radiculaires évolutives et inesthétiques. Le site donneur est représenté par la gencive adjacente latéralement au site à traiter.
Indications
- Le recouvrement des récessions
- L’apport de gencive face à une dent qui en présente peu ou pas pour restaurer le complexe muco-gingival
- L’apport de tissu kératinisé sur un site implantaire
- Le dégagement de canine incluse en position vestibulaire
Technique
- Les berges de la récession sont préparées : la berge la plus éloignée de la zone donneuse est avivée à la lame, qui trace un biseau externe, de façon à mettre à nu le conjonctif.
- Le tracé d’incision comprend une incision intrasulculaire sur la dent du site donneur et une incision horizontale à la base des papilles, pour éliminer un lambeau au moins une fois et demi plus large que la récession.
- L’incision de décharge est verticale jusqu’à la ligne muco-gingivale, puis en oblique en direction de la récession en muqueuse alvéolaire.
- Une autre incision en muqueuse dans le prolongement de la récession vient libérer le lambeau.
- Le tissu gingival est soulevé par décollement en épaisseur totale.
- Le lambeau est ensuite déplacé latéralement et essayé.
- Le lambeau est enfin suturé par un point suspensif et des points séparés sur la berge externe.
Avantages
- Exécution relativement aisée et rapide
- L’intégration tissulaire après cicatrisation est bonne
- Il n’y a qu’une zone opératoire (site donneur et site au contact l’un de l’autre)
Inconvénients
- Elle n’autorise le traitement que d’une récession unitaire
- Nécessité de la présence d’une qualité tissulaire importante à proximité de la lésion

Lambeau Bipapillaire
Définition
Technique décrite par Nelson en 1987, elle est associée ou non à l’emploi d’un greffon conjonctif, permettant le recouvrement d’une récession unitaire, avec un seul site opératoire.
Indications
- Classes 1 et 2 de Miller avec présence de papilles volumineuses de part et d’autre de la récession
Technique
- Dissection en demi-épaisseur des deux papilles de part et d’autre de la récession, les deux lambeaux restant pédiculés et vascularisés par leur base apicale.
- Après dissection, ils sont déplacés latéralement de façon à recouvrir la lésion.
- Les suturer l’un à l’autre ainsi que sur les bords latéraux.
Avantages
- Bonne intégration esthétique donnant de bons résultats cliniques
Inconvénients
- Technique minutieuse, la suture des deux papilles est délicate et présente un point de faiblesse à sa base
- Indications limitées car elle nécessite la présence de papilles volumineuses et épaisses
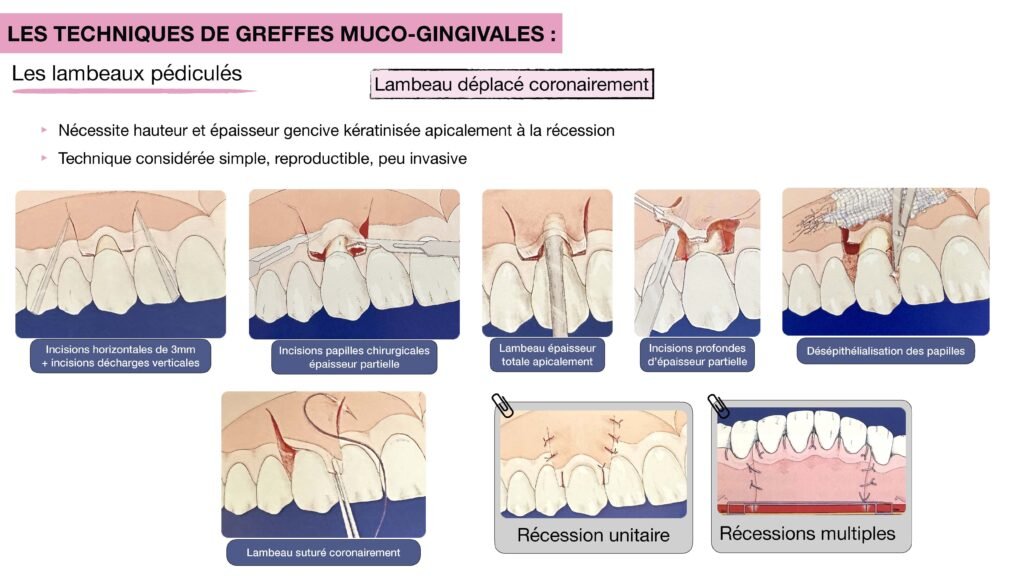
Lambeau Déplacé Coronairement
Définition
C’est une intervention de chirurgie muco-gingivale qui consiste à déplacer en direction coronaire le tissu gingival présent apicalement au site à traiter.
Indications
- Recouvrement des récessions de classe 1 de Miller
- En chirurgie parodontale régénératrice : couverture d’une membrane ou d’un comblement
- En chirurgie de la crête : couverture d’une membrane ou d’une greffe osseuse
- En chirurgie implantaire : couverture du site au stade 1
Technique
- Désépithélialisation des papilles
- Deux incisions verticales de décharge
- Une incision horizontale à la limite de la zone désépithélialisée des papilles + incision intrasulculaire au niveau de la récession
- Décollement du lambeau (doit pouvoir recouvrir entièrement la récession sans contraintes)
- Suture du lambeau au niveau des papilles désépithélialisées et sur les côtés
Avantages
- Technique simple, un seul site opératoire, intégration esthétique satisfaisante
Inconvénients
- Ne permet pas d’épaissir ni d’augmenter la hauteur de gencive
- Les deux incisions de décharge verticales peuvent être visibles après cicatrisation
Lambeau Semi-Lunaire
Définition
Variante du lambeau déplacé coronairement, décrite par Tarnow en 1986.
Indications
- Récession de classe 1 de Miller, simple ou multiples
- Tissu kératinisé relativement épais apicalement à la récession (indispensable)
Technique
- Incision intrasulculaire complétée par une incision arciforme au niveau de la ligne muco-gingivale
- Dissection en demi-épaisseur jusqu’à l’incision semi-lunaire
- Libération d’un lambeau pédiculé et vascularisé par ses bords latéraux (non par sa partie apicale)
- Traction coronaire du lambeau et application sur la récession, puis protection par pansement
Avantages
- Technique simple et rapide
- Utilisable pour des récessions de classe 1 modérées, unitaires ou multiples (secteur antérieur maxillaire)
Inconvénients
- Possibilité de brides cicatricielles dans la muqueuse alvéolaire
- Nécessité de tissus épais
Lambeau Déplacé Apicalement
Définition
Intervention issue des techniques de chirurgie osseuse résèctrice. Le but est de créer par résection une architecture osseuse proche de celle observée à l’état sain, ce qui conditionne la morphologie gingivale.
Indications
- L’élongation coronaire
- L’augmentation gingivale
- Le dégagement chirurgical de dents retenues ou en voie d’éruption dans la muqueuse alvéolaire
- La chirurgie plastique péri-implantaire
Technique opératoire
- Incision intrasulculaire de pleine épaisseur jusqu’à la ligne muco-gingivale, puis d’épaisseur partielle au-delà
- Deux incisions de décharge verticales en mésial et en distal
- Décollement du lambeau en épaisseur totale
- Ostéotomie-ostéoplastie
- Positionnement apical du lambeau et sutures
Les Greffes Libres
Greffe Épithélio-Conjonctive (Greffe de Pleine Épaisseur)
Définition
Greffe de pleine épaisseur : épithélium kératinisé + conjonctif. Technique consistant à prélever un greffon puis à le fixer sur un site chirurgical préparé.
Indications
- L’augmentation de tissu kératinisé
- Le recouvrement radiculaire
- L’aménagement des crêtes édentées
- L’aménagement péri-implantaire
- L’aide à la chirurgie maxillo-faciale
- L’association aux lambeaux déplacés latéralement ou coronairement
Contre-indications
- La mauvaise qualité de tissu donneur
- Les récessions de classe 3 ou 4 de Miller
- Un diamètre mésio-distal important au niveau de la racine exposée
Technique opératoire
Préparation du site receveur
- Le lit receveur s’étend latéralement et apicalement à la dénudation.
- Pour une meilleure nutrition du greffon, le site est préparé en trapèze à petite base cervicale.
- Deux incisions verticales et une incision horizontale (lame n°15 perpendiculaire à la gencive).
- Soulèvement de la muqueuse alvéolaire et dissection en épaisseur partielle jusqu’à l’incision intrapapillaire.
- Dégagement du lambeau d’épaisseur partielle, récliné en direction apicale.
- Suture au périoste au fond du vestibule.
- Découpage d’un patron aux dimensions du lit dans une feuille d’étain ou une plaquette de cire.

Prélèvement du greffon
- Tissu prélevé surdimensionné d’1/3 par rapport au patron (compenser la rétraction)
- Épaisseur minimale : 1 mm (pour avoir une bande de tissu conjonctif sous-jacente)
- Site donneur habituel : palais, entre la 1ère et la 2ème molaire (ou tubérositaire, ou crête édentée)
- Protection du site donneur : feuille hémostatique + pansement + plaque palatine
Mise en place du greffon
- Application et suture sur le site receveur, parfaitement immobilisé
- Formation d’un caillot fin et régulier entre le lit receveur et la face interne conjonctive du greffon
- Mise en place d’un pansement chirurgical

Avantages
- Apport tissulaire (hauteur et épaisseur) de grande quantité
- Fiabilité de la transplantation
- Suites non douloureuses sur le site receveur
- Simplicité d’exécution
Inconvénients
- Aspect inesthétique (différence de couleur avec les tissus environnants)
- Cicatrisation par deuxième intention du site donneur
- Suites opératoires douloureuses sur le site donneur
- Risque de complications
Greffe de Conjonctif Enfouie
Définition
Transplantation autogène d’un tissu essentiellement conjonctif, prélevé d’un site donneur à un site receveur. Technique de référence pour le recouvrement radiculaire.
Indications
- Recouvrement radiculaire
- Comblement de crête
- Épaississement gingival préprothétique
- Traitement des dyschromies gingivales
- Création des papilles
- Chirurgie plastique péri-implantaire
- Création de tissu kératinisé
Technique opératoire
Préparation de la surface radiculaire
- Mécanique : aplatir la convexité de la surface radiculaire avec des fraises diamantées
- Chimique : acide citrique, chlorhydrate de tétracyclines, EDTA – décalcification permettant la liaison des fibres conjonctives du greffon avec la dentine
Prélèvement du greffon conjonctif
Technique de la trappe :
- Ouverture d’une trappe épithélio-conjonctive par dissection
- Prélèvement d’un greffon de conjonctif (contenant aussi du tissu adipeux)
- Fermeture de la plaie
Technique d’un greffon épithélio-conjonctif désépithélialisé :
- Désépithélialisation avant le prélèvement (peeling à la fraise boule) ou après le prélèvement (sur table opératoire, à la lame parallèlement à la surface du greffon)
Techniques Spécifiques Associées
Technique de Langer et Langer (1985) – Greffe conjonctif + Lambeau déplacé coronairement
- Incision horizontale au niveau de la jonction émail-cément
- Incision verticale jusqu’à la muqueuse alvéolaire
- Élévation d’un lambeau d’épaisseur partielle
- Prélèvement du greffon de tissu conjonctif au palais
- Couverture de la lésion avec le greffon jusqu’à la jonction émail-cément
- Couverture partielle du greffon avec le lambeau
Technique de Nelson – Greffe conjonctif + Lambeau déplacé latéralement
- Incision horizontale au niveau de la jonction émail-cément
- Incisions verticales de décharge
- Prélèvement d’un greffon conjonctif au palais
- Couverture de la lésion avec le greffon
- Couverture du greffon par déplacement latéral du lambeau
Technique de Harris (1992)
- Incision horizontale au niveau de la jonction émail-cément
- Incisions verticales de décharge et en inter-radiculaire en mésial et distal
- Formation d’un lambeau dédoublé
- Prélèvement du greffon de tissu conjonctif au palais
- Recouvrir les récessions par le greffon
- Réunion des pointes des lambeaux par-dessus les récessions
Technique de l’Enveloppe (Tunnel) – Allen, 1994
- Pas d’incisions verticales
- Incision intrasulculaire en épaisseur partielle
- Formation d’un lambeau d’épaisseur partielle « enveloppe sous-épithéliale »
- Prélèvement du greffon de tissu conjonctif au palais
- Positionnement du greffon dans l’enveloppe sous-épithéliale
- Sutures
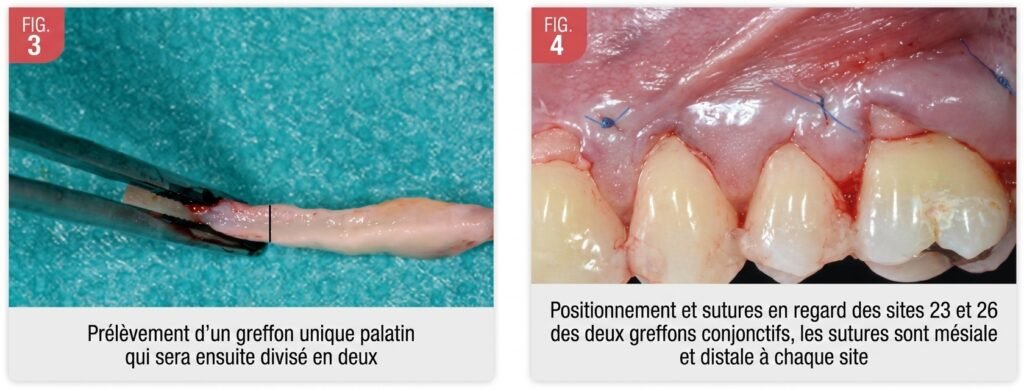
Astuce clinique : La technique du tunnel (Allen) est particulièrement indiquée pour les récessions multiples adjacentes car elle évite les incisions verticales disgracieuses et préserve mieux la vascularisation.
Frénectomie et Frénotomie
Rappels Anatomiques et Physiopathologiques
Le frein est un repli de muqueuse contenant généralement des fibres musculaires qui rattache les lèvres et les joues à la muqueuse alvéolaire, à la gencive et au périoste sous-jacent. Un frein commence à poser des problèmes lorsque son attache est trop près de la gencive marginale. Il peut alors :
- Tirer ou exercer une traction sur le rebord gingival sain et favoriser l’accumulation d’irritants
- Décoller la paroi d’une poche parodontale et en aggraver la sévérité
- Gêner la cicatrisation post-thérapeutique, empêcher la bonne adaptation de la gencive et entraîner la formation de poches
- Empêcher un brossage dentaire correct

Classification Topographique
Classification de Dewell (1946)
- Le frein rejoint la papille inter-dentaire
- Le frein ne rejoint pas la papille dentaire
Classification de Placek
- Attache muqueuse : insertion du frein labial appartenant à la muqueuse alvéolaire, à la limite de la ligne muco-gingivale
- Attache gingivale : insertions basses noyées dans la gencive attachée
- Attache papillaire : frein labial inséré dans la gencive papillaire
- Attache inter-dentaire : le frein labial supérieur rejoint le sommet du septum gingival et se confond avec la papille bunoïde
Définitions
- Frénectomie : ablation complète du frein de son insertion vestibulaire à la papille palatine ou linguale
- Frénotomie : ablation partielle du frein, avec une dissection de l’apex à la base
Indications
- Frein tractant la gencive marginale
- Frein anormalement volumineux
- Frein en relation avec une récession ou diastème
- Frein disharmonieux pour l’esthétique lors d’un sourire gingival
- Frein hypertrophique associé à la fermeture orthodontique d’un diastème inter-incisif
- Frein lingual court
Techniques Opératoires
La Frénectomie
- Anesthésier la zone
- Saisir le frein en insérant une pince hémostatique au fond du vestibule
- Inciser le long de la face supérieure de la pince hémostatique, en allant au-delà de son extrémité
- Faire une incision similaire le long de la face inférieure de la pince
- Enlever la partie triangulaire du frein réséquée – mise à nu de l’attache fibreuse sous-jacente à l’os
- Incision horizontale séparant les fibres, puis dissection douce
- Nettoyer le champ opératoire et recouvrir de compresse jusqu’à arrêt du saignement
- Sutures + pansement parodontal
- Dépose du pansement après une semaine – le rattachement du frein à sa nouvelle position se voit un mois après l’intervention
La Frénotomie
- Dissection en V du côté gingival ou muqueux
- Suppression des fibres sur la hauteur de l’insertion

La Frénectomie Linguale
L’intervention demande une attention particulière en raison des structures anatomiques nobles adjacentes : veines ranines, artère linguale, nerf lingual, canaux salivaires.
- Anesthésie para-apicale linguale rétro-incisive + infiltration en surface à la base de la langue
- Si le frein est fin : incision horizontale à la base suffisante
- Si le frein est épais et la langue attachée au plancher buccal : frénectomie en losange
- La langue est tendue en haut et en arrière par l’aide opératoire (ou sonde cannelée)
- Le frein est sectionné en partant de la zone rétro-incisive, délimitant un losange
- Tous les tissus du losange sont éliminés
- Les berges de la plaie sont rapprochées et suturées par un surjet ou des points simples

Vestibuloplastie
Définition
La vestibuloplastie consiste en l’augmentation de la profondeur d’un vestibule peu profond, afin de supprimer la tension au niveau de la gencive attachée, facilitant une bonne déflexion alimentaire ainsi qu’une hygiène et un brossage adéquat.
Indications
- Présence d’un ou plusieurs freins ou brides à insertion anormalement haute
- Absence de gencive attachée sur tout un sextant
- Brièveté vestibulaire
Protocoles Opératoires
Technique de Dissection Muqueuse
- Lambeau muqueux tracé à partir de la ligne muco-gingivale
- Dissection à l’aide d’une lame bistouri maintenue parallèlement à la table osseuse (lambeau d’épaisseur partielle – le périoste reste adhérent à l’os)
- Suture du lambeau au périoste lorsque la profondeur désirée est atteinte
- Mise en place du pansement chirurgical
Technique de Fenestration (Robinson, 1963)
- Lambeau muqueux tracé à partir de la ligne muco-gingivale
- Décollement progressif jusqu’au fond du vestibule
- 1ère incision horizontale profonde (jusqu’au contact osseux), puis 2ème incision horizontale parallèle à 2 mm de distance
- Levée d’un lambeau de périoste laissant un os dénudé (la fenestration)
- Suture du lambeau au périoste apicalement à la fenestration (empêche la remontée coronaire)
- Pansement renouvelé après 8 jours
Facteurs Influençant le Résultat de la Chirurgie Muco-Gingivale
Plusieurs facteurs peuvent compromettre le résultat final :
- La tension due à des brides musculaires hautes
- Mauvais alignement des dents
- Occlusion perturbée
- Ligne muco-gingivale défavorable
- Après l’élimination de l’inflammation, le tissu a tendance à se contracter et à attirer la ligne muco-gingivale vers la couronne, réduisant la distance entre la ligne muco-gingivale et la jonction amélo-cémentaire
Soins Postopératoires
Protocole Standard
Dépose du pansement et des points de sutures après une semaine.
Conseils Post-Opératoires
- Éviter que le bol alimentaire vienne se placer au niveau de la zone opérée
- S’abstenir de fumer pendant une semaine
- Pendant les deux premières semaines : éviter de se brosser la zone opérée (bain de bouche prescrit 2 fois/jour)
- À partir de la 3ème semaine : brossage de la zone avec une brosse chirurgicale très souple
- Après un mois : reprise des méthodes d’hygiène sur l’ensemble des arcades
Pour l’hygiène post-opératoire, le Listerine Total Care 0% alcool ou le bain de bouche Parodontax 0% alcool sont bien tolérés sur les tissus opérés car ils évitent l’irritation liée à l’alcool.
Prescription Médicamenteuse
- Un antalgique est prescrit juste après chirurgie
- L’antibiothérapie n’est pas systématique sauf indication médicale
Quelle Technique Choisir ? Tableau Comparatif des Greffes Gingivales
Le choix de la technique dépend du type de récession, de la quantité de tissu disponible et de l’objectif thérapeutique. Ce tableau synthétise les critères essentiels pour guider votre décision clinique.
| Critère | Lambeau déplacé latéralement | Lambeau déplacé coronairement | Greffe épithélio-conjonctive | Greffe conjonctif enfoui (tunnel) |
|---|---|---|---|---|
| Récessions traitables | Unitaire uniquement | Unitaire (classe I Miller) | Multiple possible | Multiple adjacentes |
| Sites opératoires | 1 | 1 | 2 (palais + site) | 2 (palais + site) |
| Résultat esthétique | Moyen | Bon | Médiocre | Excellent |
| Apport tissu kératinisé | Oui | Non | Oui (important) | Oui |
| Épaississement gingival | Non | Non | Oui | Oui |
| Difficulté technique | Modérée | Facile | Modérée | Élevée |
| Douleur post-op site donneur | Faible | Faible | Importante | Modérée |
| Indication péri-implantaire | Oui | Oui | Oui | Oui |
Erreurs Fréquentes à Éviter en Chirurgie Muco-Gingivale
1. Opérer en Présence d’une Inflammation Active
Problème : Une inflammation non contrôlée compromet la vascularisation du greffon et la cicatrisation. Les tissus inflammatoires saignent davantage, rendant la procédure difficile et augmentant le risque d’échec.
Bonne pratique : S’assurer que le traitement parodontal initial (détartrage, surfaçage radiculaire) est complété et que l’inflammation est contrôlée avant toute intervention chirurgicale.
2. Sous-Dimensionner le Greffon
Problème : Un greffon trop petit entraîne une rétraction importante post-opératoire (le tissu conjonctif se rétracte d’environ 30 % après prélèvement), compromettant le recouvrement radiculaire attendu.
Bonne pratique : Toujours surdimensionner le greffon d’au moins un tiers par rapport aux dimensions du site receveur. Utiliser un patron en feuille d’étain ou en cire pour une découpe précise.
3. Négliger la Préparation de la Surface Radiculaire
Problème : Une surface radiculaire contaminée ou mal préparée empêche l’adhésion des fibres conjonctives du greffon et réduit considérablement le taux de recouvrement obtenu.
Bonne pratique : Réaliser le surfaçage radiculaire mécanique (fraises diamantées) et envisager le traitement chimique (EDTA, acide citrique) pour exposer la trame collagénique de la dentine.
4. Choisir une Technique Inadaptée à la Classification de Miller
Problème : Appliquer un lambeau déplacé coronairement sur une récession de classe 3 ou 4 de Miller est voué à l’échec car la perte de soutien interdentaire est trop importante pour permettre un recouvrement complet.
Bonne pratique : Vérifier systématiquement la classification de Miller avant de planifier l’intervention. Les classes 3 et 4 ont un pronostic de recouvrement limité ou nul.
5. Ignorer les Facteurs Systémiques du Patient
Problème : Opérer un patient sous anticoagulants, immunodéprimé ou diabétique non équilibré expose à des complications hémorragiques, infectieuses ou à une cicatrisation défectueuse.
Bonne pratique : Toujours réaliser une anamnèse médicale complète. Obtenir l’accord du médecin traitant pour les patients à risque et envisager une couverture antibiotique si nécessaire.
6. Oublier les Consignes Post-Opératoires d’Hygiène
Problème : Une reprise trop précoce du brossage sur la zone opérée peut déloger le greffon ou fragiliser les sutures. À l’inverse, une hygiène insuffisante favorise l’infection.
Bonne pratique : Prescrire un bain de bouche antiseptique sans alcool les deux premières semaines, puis une reprise progressive avec une brosse chirurgicale très souple à partir de la 3ème semaine.
Cas Cliniques Commentés
Cas Clinique N°1 – Récession Gingivale Unitaire Chez un Jeune Patient
Présentation du patient
Damien, 24 ans, étudiant. Il consulte pour une “gencive qui descend” au niveau de la canine maxillaire gauche, associée à une sensibilité dentinaire au chaud et au froid. Hygiène correcte mais brossage horizontal agressif.
Problématique identifiée
Récession gingivale de classe 1 de Miller, profondeur de 3 mm, tissu kératinisé résiduel de 1 mm. Frein labial à insertion basse exerçant une traction sur la gencive marginale. Aucune perte d’attache interdentaire.
Prise en charge
- Phase initiale : correction de la technique de brossage (méthode de Bass modifiée), passage à une brosse souple
- Frénectomie dans un premier temps pour supprimer la traction mécanique
- Dans un second temps (après 3 mois) : lambeau déplacé coronairement associé à une greffe de conjonctif enfoui (technique de Langer et Langer)
Résultat attendu
Recouvrement radiculaire complet ou quasi-complet (>90 %), disparition des hypersensibilités, gain de tissu kératinisé. Excellent pronostic à long terme si la technique de brossage est durablement corrigée.
Point pédagogique : Ne jamais négliger le facteur étiologique (ici le frein tractant + brossage traumatique) avant de réaliser la greffe. Traiter la cause avant l’effet.
Cas Clinique N°2 – Augmentation de Tissu Kératinisé Péri-Implantaire
Présentation du patient
Martine, 58 ans, retraitée. Implant posé en région 21 il y a 2 ans. Lors du bilan annuel, absence quasi totale de gencive kératinisée péri-implantaire, avec muqueuse mobile au niveau du col de l’implant. Saignement au sondage, légère inflammation locale.
Problématique identifiée
Absence de gencive attachée péri-implantaire, rendant le contrôle de plaque difficile et exposant à un risque de péri-implantite à moyen terme.
Prise en charge
- Motivation à l’hygiène renforcée et enseignement des techniques de nettoyage péri-implantaire
- Greffe épithélio-conjonctive pour augmenter la hauteur et l’épaisseur de tissu kératinisé
- Suivi à 1, 3 et 6 mois
Résultat attendu
Gain de tissu kératinisé permettant un meilleur contrôle de plaque, réduction de l’inflammation, stabilisation péri-implantaire à long terme.
Point pédagogique : La greffe épithélio-conjonctive reste le gold standard pour l’augmentation de tissu kératinisé péri-implantaire, même si l’aspect esthétique est secondaire dans cette indication.
Cas Clinique N°3 – Frénectomie Labiale Supérieure et Diastème Inter-Incisif
Présentation du patient
Lucas, 12 ans, en traitement orthodontique. L’orthodontiste signale un frein labial supérieur hypertrophique avec attache inter-dentaire (classification Placek stade IV), empêchant la fermeture du diastème inter-incisif malgré 18 mois de traitement actif.
Problématique identifiée
Frein labial supérieur à insertion inter-dentaire profonde, avec fibres rejoignant la papille palatine. Obstacle mécanique à la fermeture du diastème et facteur de récidive après traitement orthodontique.
Prise en charge
- Coordination avec l’orthodontiste : la frénectomie est réalisée après que l’orthodontie ait rapproché les incisives (une cicatrice fibreuse préalable génerait le déplacement)
- Frénectomie complète avec désépithélialisation de la papille palatine
- Contention orthodontique maintenue après l’intervention
Résultat attendu
Fermeture stable du diastème, absence de récidive. Cicatrisation en 4 semaines.
Point pédagogique : La frénectomie en lien avec un diastème orthodontique doit toujours être planifiée après le déplacement dentaire, jamais avant – règle fondamentale à mémoriser pour l’internat.
Foire Aux Questions (FAQ)
Qu’est-ce que la chirurgie muco-gingivale et à quoi sert-elle concrètement ?
La chirurgie muco-gingivale est une chirurgie plastique parodontale qui vise à corriger la quantité, la qualité et la position des tissus gingivaux autour des dents. Elle sert à traiter les récessions gingivales, à augmenter la zone de gencive kératinisée trop étroite, à supprimer les freins ou brides musculaires gênants, et à préparer les tissus avant une prothèse ou un implant. Elle peut avoir un objectif fonctionnel, esthétique ou les deux.
Quelle est la différence entre une greffe épithélio-conjonctive et une greffe de conjonctif enfoui ?
La greffe épithélio-conjonctive prélève un greffon complet (épithélium + conjonctif) posé à nu sur le site receveur : elle apporte beaucoup de tissu mais donne un résultat esthétique médiocre (différence de couleur). La greffe de conjonctif enfoui ne prélève que le conjonctif, glissé sous un lambeau recouvrant. Le résultat esthétique est nettement supérieur, ce qui en fait la technique de référence pour les récessions visibles au sourire.
Peut-on réaliser une chirurgie muco-gingivale sur tous les types de récessions gingivales ?
Non. Le succès dépend largement de la classification de Miller. Les classes 1 et 2 ont un excellent pronostic de recouvrement complet. La classe 3 permet un recouvrement partiel. La classe 4 (perte d’attache interdentaire sévère) ne permet généralement pas de recouvrement significatif. Il est indispensable de classifier la récession avant de proposer une intervention.
Quelles sont les suites opératoires habituelles après une greffe gingivale ?
Les suites sont généralement modérées sur le site receveur. Le site donneur palatin peut être plus douloureux pendant 7 à 10 jours. Il faut éviter de se brosser la zone opérée les deux premières semaines (remplacement par un bain de bouche antiseptique), puis reprendre progressivement avec une brosse chirurgicale souple. Le retour à une hygiène normale s’effectue environ un mois après l’intervention.
Quand faut-il réaliser une frénectomie chez l’enfant ?
La frénectomie labiale supérieure est indiquée quand le frein est hypertrophique et interfère avec l’éruption des dents permanentes ou la fermeture orthodontique d’un diastème. Elle est planifiée après l’éruption complète des incisives permanentes et pendant ou après le traitement orthodontique. En cas de frein lingual court (ankyloglossie), une frénotomie précoce peut être justifiée si l’allaitement ou la phonation est perturbée.
Pourquoi la technique de l’enveloppe (tunnel) est-elle de plus en plus utilisée ?
La technique du tunnel (Allen, 1994) évite les incisions verticales disgracieuses, préserve mieux la vascularisation des papilles, permet de traiter plusieurs récessions adjacentes en une seule intervention et offre un excellent résultat esthétique. Elle est particulièrement indiquée pour les récessions multiples du secteur antérieur. Sa principale limite est une technicité élevée nécessitant une expérience chirurgicale suffisante.
La chirurgie muco-gingivale est-elle douloureuse et quelle est la durée de cicatrisation ?
Le confort post-opératoire dépend surtout du site donneur palatin. Avec une bonne analgésie et un pansement protecteur, la douleur est généralement bien contrôlée. La cicatrisation muqueuse se fait en 2 à 4 semaines. L’intégration complète du greffon et la maturation tissulaire prennent 3 à 6 mois. Le résultat esthétique définitif n’est visible qu’à 6 mois minimum.
Quels facteurs locaux peuvent faire échouer une greffe gingivale ?
Les principaux facteurs d’échec locaux sont : inflammation résiduelle non contrôlée, mauvaise immobilisation du greffon empêchant la formation du caillot, épaisseur insuffisante du greffon (moins de 1 mm), surface radiculaire mal préparée, et tension excessive sur le lambeau recouvrant. S’ajoutent les facteurs généraux : tabagisme, diabète mal équilibré et immunodépression.
Conclusion
Ces dernières années, les indications des apports de gencive kératinisée et attachée se sont restreintes et spécifiées. Toutes les récessions gingivales sont loin d’exiger un traitement, il faut toutefois intervenir dans certaines indications. Il faut noter que l’expérience du praticien est un facteur de succès important dans ce type d’intervention.
Pour approfondir vos connaissances et vous préparer à l’internat, le Référentiel internat en parodontologie est particulièrement recommandé,
tout comme le Guide clinique d’odontologie.
Les Annales corrigées de l’internat en odontologie 2022-2024 constituent un excellent outil de révision pour les QCM et questions de synthèse.
Pour s’entraîner sur QCM en ligne, la plateforme ResiDentaire™ propose des exercices ciblés sur la parodontologie et la chirurgie muco-gingivale.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.


Leave a Reply