CARIOLOGIE : Dynamique de la lésion carieuse (odontologie conservatrice et endodontie)
CARIOLOGIE : Dynamique de la lésion carieuse (odontologie conservatrice et endodontie)
INTRODUCTION
La carie implique une interaction au fil du temps entre :
- Bactéries capables de produire des acides,
- Substrat métabolisable par ces bactéries,
- Facteurs liés à l’hôte, incluant la dent et son environnement salivaire.
L’hypothèse d’une plaque spécifique à la carie, impliquant certaines espèces acidogènes particulièrement cariogènes, est également retenue. La progression, l’arrêt ou la régression de la lésion carieuse dépendent de la balance entre déminéralisation et reminéralisation.
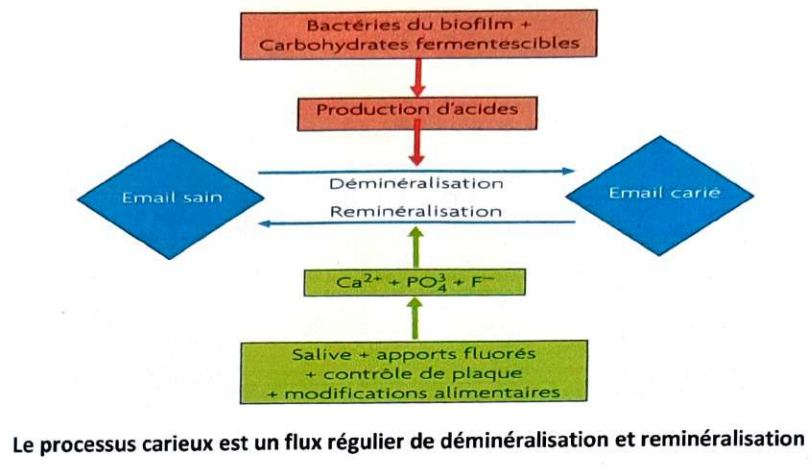
1. Processus de déminéralisation/reminéralisation
Le processus carieux est un flux régulier de déminéralisation et de reminéralisation. La lésion carieuse résulte d’une succession de réactions de diffusions ioniques et de dissolution-précipitation d’éléments minéraux dans un système ouvert comportant différents milieux. Le calcium et le phosphate jouent un rôle clé dans la reminéralisation.
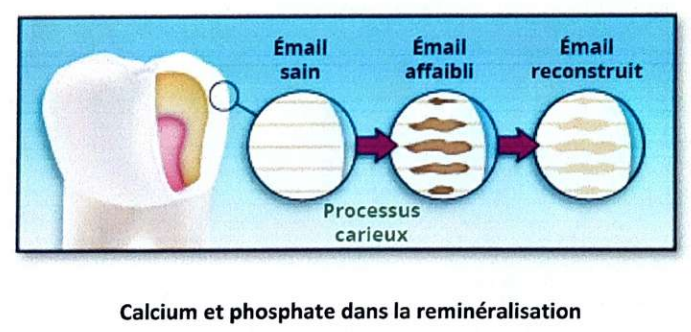
Schématiquement, l’apparition d’une lésion initiale implique successivement :
- La présence de glucides dans la salive ;
- La diffusion de ces glucides dans le biofilm et leur transformation par les bactéries ;
- La production métabolique d’acides dans le biofilm avec libération des protons H⁺ ;
- La diffusion de ces ions à travers le biofilm jusqu’à la surface de l’émail ;
- Leur pénétration dans le gel aqueux occupant les pores de l’émail ;
- La perturbation des équilibres ioniques à l’interface tissu dentaire/gel aqueux.
Les concentrations ioniques en hydrogène, calcium et phosphate dans le biofilm gouvernent les échanges, orientant les équilibres vers la déminéralisation ou la reminéralisation.
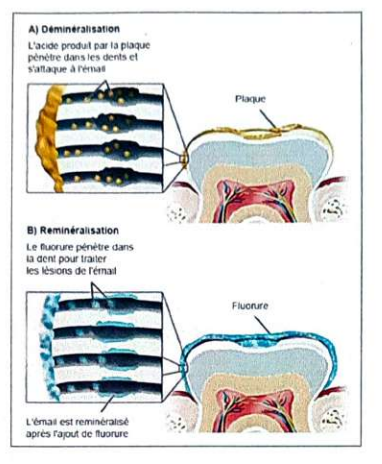
1.1 La déminéralisation
La déminéralisation est régulée au niveau de l’émail par les équilibres ioniques entre une phase solide (phosphates de calcium amélaires) et une phase aqueuse (fluide de la plaque pour la surface de l’émail et hydrogel des pores de l’émail). Elle est régie par le principe du produit de solubilité, où le composé ayant la plus faible constante de dissociation (pK) contrôle la réaction.
| Abréviation | Nom | pKᵃ | Formule |
|---|---|---|---|
| DCP | – | 6,90 | CaHPO₄ |
| DCPD | Phosphate dicalcique dihydraté (brushite) | – | CaHPO₄·2H₂O |
| MWH | Whitlockite riche en magnésium | – | Ca₉(Mg,Fe)(PO₄)₆HPO₄ |
| WH | Whitlockite | 81,70 | Ca₉(PO₄)₆HPO₄ |
| NCCA | Apatite chargée en Na⁺ et CO₃ | – | – |
| OHA | Hydroxyapatite | 17,20 | Ca₁₀(PO₄)₆(OH)₂ |
| SCOMA | Hydroxyapatite faiblement carbonatée | – | Ca₁₀(PO₄,CO₃)₆(OH,F,Cl)₂ |
| DOHA | Hydroxyapatite défectueuse | 83,10 | Ca₁₀(PO₄)₆(OH)₂ |
| HCDOMA | Hydroxyapatite défectueuse faiblement carbonatée | – | Ca₁₀(PO₄,CO₃)₆(OH)₂ |
| FA | Fluorapatite | – | Ca₁₀(PO₄)₆F₂ |
| CaF₂ | Fluorure de calcium | – | CaF₂ |
| OCP | Phosphate octocalcique | 68,60 | Ca₈H₂(PO₄)₆·5H₂O |
La whitlockite et le phosphate dicalcique dihydraté, ayant des constantes de dissociation faibles, se dissocient préférentiellement. La dissolution de l’hydroxyapatite intervient secondairement. Ce phénomène complexe aboutit à la destruction de l’hydroxyapatite et à la formation d’ions phosphates, Ca²⁺ et OH⁻. La réaction chimique consomme des protons (H⁺), dégradant la surface du cristal. Les ions produits diffusent vers le milieu environnant.
À un pH critique de 5,5, l’hydroxyapatite réagit en surface avec les ions hydrogène, entraînant une conversion de PO₄³⁻ en HPO₄²⁻, H₂PO₄⁻ ou H₃PO₄, et un tamponnement simultané des H⁺. L’équilibre est rompu, et le cristal d’hydroxyapatite est dissout. Un précipité se forme à partir de la solution aqueuse environnante pour rétablir l’équilibre, contenant plusieurs ions et correspondant au composé le moins soluble.
1.2 La reminéralisation
La reminéralisation est un processus réversible si le pH de l’environnement proche du cristal d’hydroxyapatite est neutre ou basique, et si des ions Ca²⁺ et PO₄³⁻ sont disponibles en quantité suffisante. Les ions calcium et phosphate provenant de la salive et de la plaque diffusent vers l’émail, où ils participent à la reminéralisation. Ce processus est favorisé par la présence d’ions fluor au site de la réaction.
Réaction de reminéralisation :
Salive et fluide gingival → Produits azotés (protéines, acides aminés) → Plaque bases organiques (bactéries) → pH alcalin → Ca²⁺ + PO₄³⁻ → Hydroxyapatite → Émail reminéralisé.
Les processus de déminéralisation et de reminéralisation sont similaires quelle que soit la surface de la dent (puits, fissures, surfaces lisses). Cependant, la formation de lésions est plus fréquente sur certaines surfaces en raison de la morphologie des dents et de leur accessibilité au nettoyage. Les puits, fissures et surfaces interproximales présentent les taux de formation de lésions les plus élevés.
Ce phénomène est similaire pour la dentine et le cément, mais les différences histologiques et les proportions organiques modifient la nature et la progression de la lésion carieuse.
1.3 Effets des fluorures
La présence d’ions fluorures sur le site de reprécipitation minérale favorise la reminéralisation en permettant la formation d’apatites fluorées et en constituant des réserves de fluorures de calcium dans le biofilm.
2. Carie de l’émail
2.1 Formation de la lésion amélaire initiale
La lésion initiale de l’émail résulte d’une baisse du pH à la surface de la dent, non contrebalancée par la reminéralisation. Les ions acides pénètrent profondément à travers les structures de l’émail de surface. La lésion initiale est une déminéralisation de subsurface recouverte d’une couche de surface apparemment intacte.
On distingue :
- Carie des surfaces lisses : Forme pyramidale, base parallèle à la surface de l’émail.
- Carie des sillons : Se propage le long des prismes et s’élargit vers la dentine.
Distinction clinique :
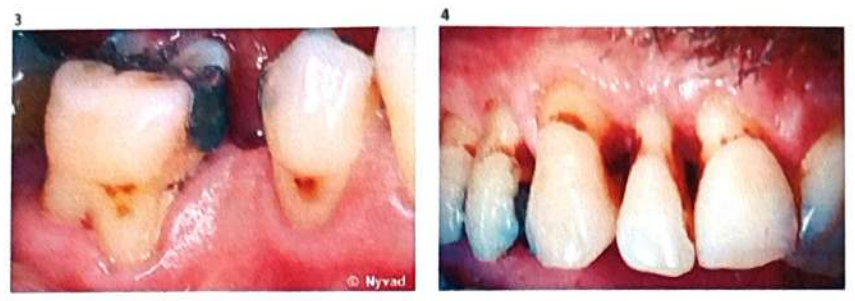
- Carie de l’émail (tache blanche) : Évolution rapide.
- Carie de l’émail (tache brune) : Évolution lente, dite « carie arrêtée ».
La pigmentation est d’origine exogène, issue de la salive ou de la plaque dentaire. Les plages de déminéralisation forment des taches blanches près des dépôts de plaque. Après deux semaines sans élimination de la plaque, ces taches sont visibles après séchage ; après quatre semaines, elles sont détectables. La surface devient microporeuse, conférant un aspect opaque et mat (tache blanche ou “white spot”).
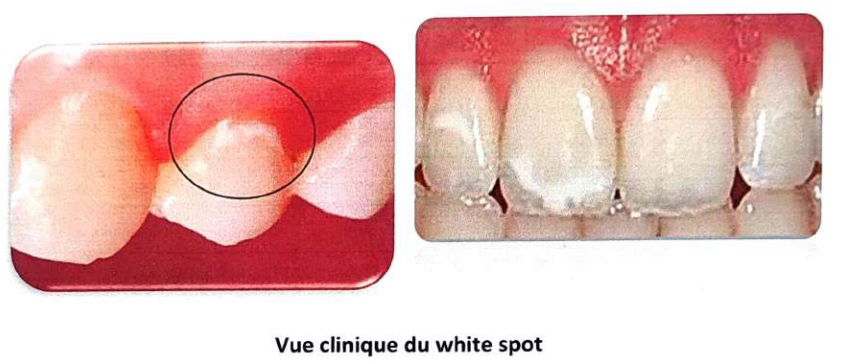
2.2 Anatomopathologie de la carie de l’émail
Sur des coupes longitudinales micro-radiographiées, la lésion amélaire prend une forme triangulaire ou « cône carieux amélaire », avec :
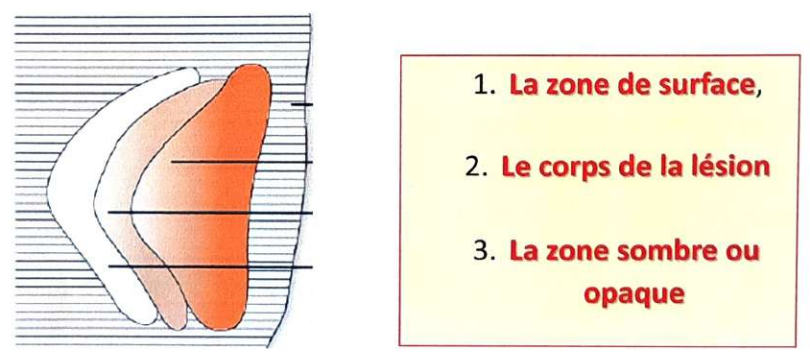
A. La zone de surface
- Épaisseur : 30 à 40 µm.
- Intacte et bien minéralisée, mais avec une charge minérale inférieure à l’émail initial.
- Perte de 20 % du matériel organique due à la destruction des cristaux d’hydroxyapatite.
- Plus fine dans les caries actives, plus épaisse dans les caries arrêtées.
B. Le corps de la lésion
- Situé sous la zone de surface, c’est la zone la plus volumineuse.
- Forme triangulaire en coupe sagittale, sommet orienté vers la jonction amélo-dentinaire.
- Caractérisé par une perte minérale, avec des porosités plus importantes (18 à 30 % de déminéralisation, 5 à 25 % de porosité en volume).
C. La zone sombre ou opaque
- Située entre la zone translucide et le corps de la lésion.
- Présente dans 90 % des lésions améliaires (85 à 90 % des dents permanentes, 85 % des dents temporaires).
- Porosité : 2 à 4 % en volume.
- Site de reprécipitation des éléments minéraux, plus large dans les caries arrêtées, plus fine dans les lésions rapides.
D. La zone translucide
- Couche de réaction, localisée vers la jonction amélo-dentinaire.
- Présente dans 50 % des cas.
- Épaisseur : 5 à 100 µm, porosité de 1 % (contre 0,1 % pour l’émail sain).
2.3 Microcavitation de l’émail et invasion bactérienne
Les premiers signes de rupture de la surface amélaire sont limités à une zone fragilisée, souvent liée aux contraintes occlusales. Une microcavité se forme, immédiatement colonisée par le biofilm, favorisant l’activité des bactéries cariogènes. La progression entraîne un élargissement et un approfondissement de la microcavité, devenant macroscopiquement détectable. Cette destruction résulte de la production continue d’acides par le biofilm et de micro-traumas mécaniques.
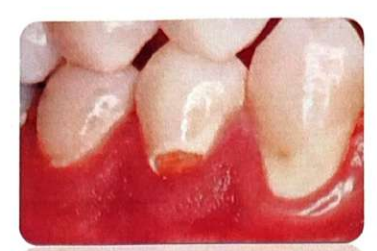
L’émail carié reste hautement calcifié, et les bactéries ne pénètrent pas les canalicules dentinaires tant que l’émail recouvre la dentine.
3. Carie de la dentine
Lorsque les bactéries et leurs sous-produits atteignent la jonction amélo-dentinaire (JAD), la déminéralisation de la dentine s’accélère, créant un espace entre l’émail et la dentine par destruction du manteau dentinaire. L’envahissement bactérien entraîne une multiplication des bactéries, une invasion des tubuli, une augmentation du diamètre des canalicules, la destruction de la dentine péritubulaire, puis la dissolution de la dentine intercanaliculaire.
3.1 Caries dentinaires aux stades précavitaires
- La déminéralisation débute dans la zone dentinaire hyperminéralisée sous les prismes d’émail les plus touchés, puis progresse en profondeur dans le segment canaliculaire concerné.
- Tant que la lésion n’atteint pas le tiers interne de l’émail, les altérations dentinaires sont intracanaliculaires.
- Au stade précavitaire, les altérations sont des déminéralisations circonscrites, avec une infection bactérienne absente ou limitée.
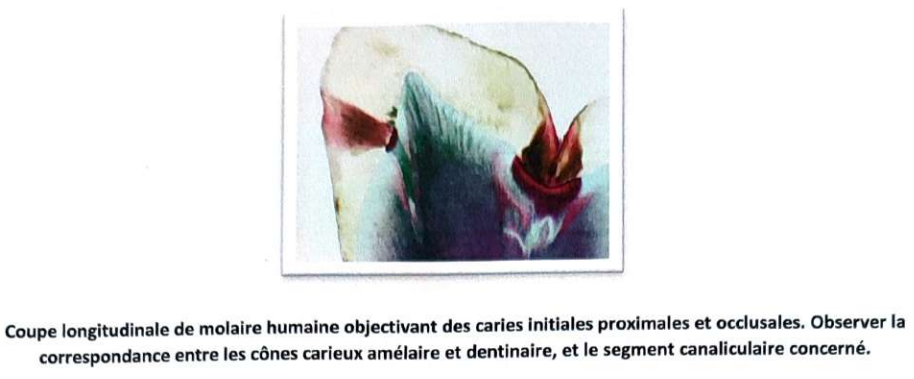
Caries fermées avancées ou « caries cachées » :
- La déminéralisation de l’émail progresse lentement en environnement fluoré, retardant la cavitation.
- La déminéralisation dentinaire est déclenchée par des micro-pertuis exposant la JAD, progressant plus rapidement que l’émail.
3.2 Caries dentinaires aux stades cavitaires
Lorsque l’émail de surface n’est plus soutenu par la dentine saine, il se rompt, exposant la dentine à une invasion bactérienne. La carie forme un cône carieux dentinaire, avec la base près de la JAD, subdivisé en trois zones :
a. La dentine opaque
Comporte trois sous-zones :
- Zone de désintégration totale : Nécrotique, tapissée de colonies bactériennes, parfois avec débris alimentaires si l’émail a cédé.
- Zone d’invasion bactérienne : Dentine ramollie, consistance « cuir mâché », colorable à la fuchsine, fortement déminéralisée, avec bactéries dans les canalicules dilatés.
- Zone de déminéralisation : Combine l’action des acides et des enzymes protéolytiques. La déminéralisation affecte les cristaux d’hydroxyapatite intercanaliculaires, la trame collagénique étant préservée.
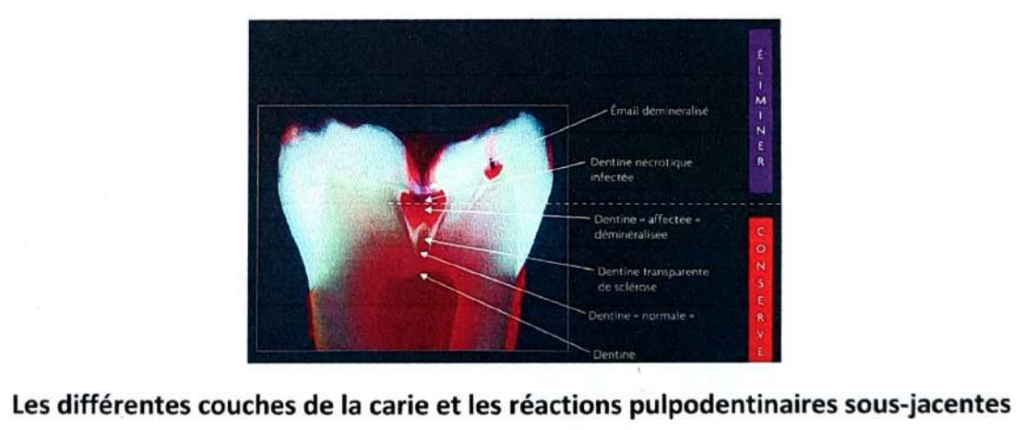
b. Dentine transparente
- Apparaît translucide au microscope à contraste de phase, due à la minéralisation des canalicules (dentine sclérosée).
c. Dentine apparemment normale
- Interface entre la dentine cariée et la pulpe, avec canalicules ouverts contenant des fibres de Tomes en continuité avec les odontoblastes.
4. Carie du cément
La carie radiculaire, selon Hazen, est une lésion molle, progressive, située sur la surface de la racine ayant perdu son attachement au tissu conjonctif et exposée à l’environnement buccal. Elle se produit au niveau ou à l’aplomb de la jonction cémento-émail (JCE). Les lésions ont un contour distinct et un aspect décoloré par rapport à la surface radiculaire non cariée.
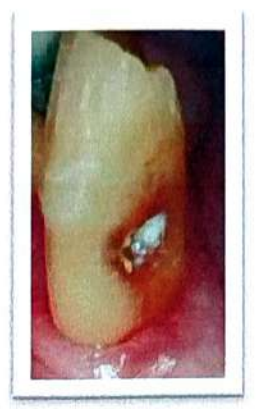
La récession gingivale, fréquente avec l’âge, est la cause principale, exposant la racine à l’environnement buccal et augmentant le risque de caries radiculaires. Elles peuvent apparaître dans les zones d’abrasion, d’érosion, d’abfraction, ou comme caries primaires ou récurrentes, généralement causées par la plaque bactérienne et la consommation répétée de sucres.
4.1 Étiologie des caries radiculaires
A. Cause bactérienne
La microflore responsable inclut Streptococcus mutans, Lactobacillus et Actinobacillus. Ces micro-organismes métabolisent les sucres en acides organiques, initiant la déminéralisation à un pH de 6,4 (contre 5,5 pour l’émail). Le taux de déminéralisation de la racine est plus rapide que celui de l’émail, car la racine a une teneur minérale moindre (55 % contre 99 % pour l’émail).
B. Facteurs intrabuccaux de la carie radiculaire
- Xérostomie.
- Faible pouvoir tampon salivaire.
- Mauvaise hygiène bucco-dentaire.
- Maladie parodontale et chirurgie parodontale.
- Récession gingivale.
- Fréquence de la consommation d’hydrates de carbone.
- Caries coronaires et radiculaires non restaurées ou restaurées.
- Piliers de prothèses et prothèses partielles amovibles.
- Malocclusion.
- Lésions d’abfraction.
- Dents inclinées rendant certaines parties inaccessibles au nettoyage.
C. Facteurs extra-oraux
- Âge avancé.
- Médicaments réduisant le flux salivaire.
- Niveau d’éducation et niveau socio-économique inférieurs.
- Antipsychotiques, sédatifs, barbituriques et antihistaminiques.
- Diabète, troubles auto-immuns.
- Radiothérapie.
- Sexe : les hommes sont plus touchés que les femmes.
- Handicap physique limitant la dextérité pour le nettoyage des dents.
- Exposition limitée à l’eau fluorée.
- Consommation d’alcool ou de stupéfiants.
4.2 Caractéristiques des caries radiculaires
- Les caries radiculaires apparaissent lorsqu’une perte d’attachement parodontal expose la surface de la racine à l’environnement buccal.
- Ce sont des lésions molles, irrégulières et progressives, se formant au niveau ou à l’aplomb de la jonction cémento-émail (JCE).
- Les zones cariées peuvent être rondes ou ovales, s’étendant radialement pour rejoindre d’autres zones de caries radiculaires.
- Elles sont blanches ou décolorées, avec un contour irrégulier, avec ou sans cavitation.
- Les caries radiculaires sont plus fréquentes chez les hommes que chez les femmes.
- Elles se trouvent le plus souvent dans les molaires mandibulaires, suivies des prémolaires, canines et incisives. Cet ordre est inversé dans le maxillaire.
- La carie radiculaire atteint rarement la pulpe en raison de la sclérose dentinaire et de la formation de dentine réactionnelle.
4.3 Classification des caries radiculaires
4.3.1 Classification histologique des lésions
Une classification histologique divise les lésions radiculaires en quatre catégories selon la profondeur de pénétration et le degré de destruction de la matrice par les micro-organismes.
A. Atteinte du cément
Les lésions présentent une invasion du cément par des micro-organismes détectés et une altération de la densité optique des coupes obtenues par usure et abrasion.
B. Atteinte dentinaire sans destruction de la dentine intercanaliculaire
Les lésions montrent une invasion superficielle des canalicules dentinaires par les micro-organismes, sans altération de la matrice de dentine intercanaliculaire.
C. Atteinte dentinaire avec destruction de la dentine intercanaliculaire
Les lésions sont caractérisées par la destruction de la dentine intercanaliculaire, correspondant à un stade plus avancé.
D. Atteinte pulpaire
À ce stade ultime, la lésion des tissus calcifiés est associée à une inflammation pulpaire, une exposition pulpaire ou une nécrose pulpaire.
4.3.2 Classification clinique des lésions
Deux formes de caries radiculaires sont distinguées histologiquement.
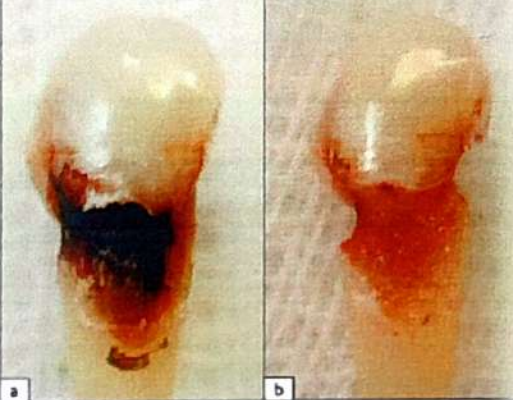
A. Les lésions actives
- Jaunâtres ou légèrement brunâtres, souvent incolores.
- Typiquement recouvertes d’un dépôt microbien d’épaisseur variable.
- Le tissu carieux est mou ou dur au toucher.
- Une cavitation localisée peut être présente, mais les zones molles peuvent être étendues sans perte évidente de substance dentaire.
- En cas de cavitation, les bords de la cavité sont nets et irréguliers.
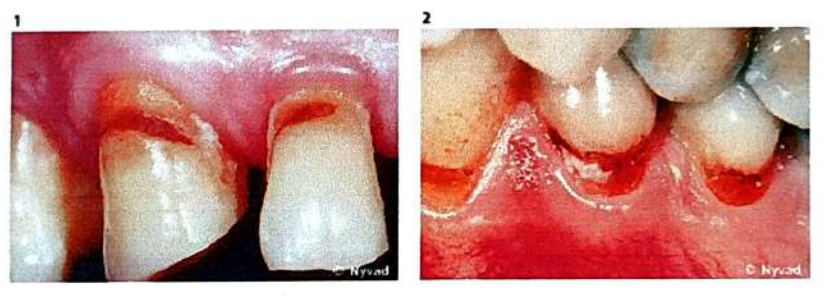
B. Les lésions radiculaires arrêtées
- Typiquement brun foncé, parfois presque noires.
- Surface généralement brillante, lisse et dure au toucher, même en cas de cavitation avec perte nette de tissu.
- En cas de cavitation, la surface de la cavité est rugueuse ou irrégulière.
- Pour les lésions inactives de longue date, la surface de la racine peut apparaître brillante, seule une décoloration suggérant une activité carieuse antérieure.
- Les lésions inactives sont petites, étroites, bien définies, souvent associées à un tissu gingival cliniquement sain exposant la racine.
CARIOLOGIE : Dynamique de la lésion carieuse (odontologie conservatrice et endodontie)
Voici une sélection de livres en français sur les prothèses dentaires:
- Prothèse Amovible Partielle : Clinique et Laboratoire
Collège National des Enseignants en Prothèses Odontologiques (CNEPO), Michel Ruquet, Bruno Tavernier - Traitements Prothétiques et Implantaires de l’Édenté Total 2.0
- Conception et Réalisation des Châssis en Prothèse Amovible Partielle
- Prothèses supra-implantaires: Données et conceptions actuelles
- Prothèse complète: Clinique et laboratoire Broché – Illustré, 12 octobre 2017
- Prothèse fixée, 2e Ed.: Approche clinique Relié – Illustré, 4 janvier 2024

[…] granulométrie (8 à 50 μm pour la finition) conditionne l’abrasion. Utilisées avec un spray air-eau pour limiter l’échauffement et éliminer les […]