Cariologie
Cariologie
I/ Terminologie et Données Épidémiologiques
Introduction
La carie dentaire est considérée par l’Organisation Mondiale de la Santé (O.M.S.) comme le 4ème fléau mondial derrière les cancers, les maladies cardiovasculaires et le SIDA. C’est l’une des infections les plus répandues chez l’être humain ; elle est vraiment omniprésente. L’épidémiologie de la carie mérite un intérêt tout particulier puisque la santé buccodentaire est une composante essentielle et à part entière de la santé en général.
A/ Données Épidémiologiques
1/ Définitions
- Carie dentaire :
L’Organisation mondiale de la santé (OMS) la définit comme étant « un processus pathologique localisé, d’origine externe, apparaissant après l’éruption, qui s’accompagne d’un ramollissement des tissus durs et évoluant vers la formation d’une cavité ». - Épidémiologie :
L’Organisation mondiale de la santé (OMS) la définit comme « une étude de la distribution des maladies et des invalidités dans les populations humaines, ainsi que des influences qui déterminent cette distribution ». - Prévalence :
Mesure la présence de la maladie sur une population donnée. - Incidence :
Mesure l’apparition de nouveaux cas de la maladie pour une période donnée chez une population donnée.
2/ Les Indices Épidémiologiques de la Carie Dentaire
a/ Indice CAO
- Indices utilisés pour les dents temporaires :
- cod et cof : indiquent respectivement le nombre de dents (d) et de faces (f) dentaires cariées (c) et/ou obturées (o).
- caod et caof : en denture temporaire stable, comptabilisent les dents extraites ou absentes (a) pour cause de carie.
- Indices utilisés pour les dents permanentes :
- CAOD et CAOF :
- L’indice CAOD correspond au nombre de dents cariées (C), absentes pour cause de carie (A), et obturées (O), observées chez un sujet.
- L’indice CAO individuel = nombre de dents cariées (C) + nombre de dents absentes (A) + nombre de dents obturées (O), donc C + A + O.
- L’indice CAOD moyen correspond à la somme des valeurs individuelles (C + A + O), divisée par le nombre de sujets examinés.
- L’indice CAOF évalue le nombre de faces (F) dentaires cariées, absentes (A) ou obturées (O).
- L’indice CAOFS comptabilise le nombre de faces dentaires cariées, absentes, obturées ou scellées (S).
- CAOD et CAOF :
Cependant, le CAO présente des limites :
- C’est un indice moyen, à l’échelle d’une population, qui masque les disparités.
- Il ne tient compte que des caries coronaires (il reste donc inadapté aux personnes âgées présentant une dénudation du collet).
- Il ne tient pas compte des disparités d’atteintes entre les dents, il ne comptabilise que les caries dentinaires en négligeant les stades initiaux de la carie, seuls encore accessibles à la prévention.
De nouveaux indices ont donc été mis au point :
- L’indice C₃AOD : la dentine est atteinte.
- L’indice C₁AOD : comptabilise également la lésion blanche, le white spot, première étape de la carie ou carie initiale qui peut encore être reminéralisée.
b/ Les Critères de Banting
Ils servent au diagnostic des caries radiculaires, auxquelles les épidémiologistes ont commencé à s’intéresser dès le début des années 1980. Ils sont au nombre de quatre :
- Le premier désigne une surface molle décolorée, discrète et délimitée.
- Le deuxième indique qu’il y a pénétration de la sonde qui accroche.
- Le troisième correspond à une lésion localisée à la jonction émail-cément, ou intéressant toute la surface radiculaire.
- Le quatrième, à une lésion restaurée comptabilisée uniquement si l’origine radiculaire de la carie ne fait aucun doute.
c/ Indice SIC « Significant Caries Index »
Pour un petit nombre de sujets, il devient intéressant de calculer le SIC, mis au point par l’OMS en 2000. Il correspond au calcul de l’indice CAOD pour le tiers de la population étudiée présentant l’état de santé buccodentaire le plus défavorable. Toutefois, il ne doit être considéré que comme un complément de l’indice CAOD classique de façon à obtenir une information précise.
d/ Indice RCI « Root Carie Index » Chez les Personnes Âgées
Le RCI est le nombre de dents atteintes de caries ou présentant des obturations sur les surfaces radiculaires divisé par le nombre de dents dont les surfaces radiculaires sont exposées.
3/ Facteurs de Risque en Épidémiologie de la Carie Dentaire
a/ L’Hôte
- L’âge : au cours de la vie, certaines périodes sont particulièrement propices au développement de la carie :
- La période de minéralisation post-éruptive (qui dure deux ans environ) au cours de laquelle l’émail jeune présente une porosité qui le rend très sensible à la carie.
- La sénescence, qui a tendance à dénuder les collets.
- Le sexe : les fillettes souffrent plus de caries que leurs homologues masculins, cela est expliqué par :
- Une éruption plus précoce des dents, donc une exposition plus longue à l’environnement cariogène.
- Les effets des hormones sexuelles : la composition biochimique de la salive et le flux salivaire sont largement affectés pendant la puberté, les menstruations et lors de la grossesse.
b/ Situation Socioéconomique
La situation socioéconomique est universelle : les sujets ayant un faible niveau d’éducation ou un statut socioéconomique bas, les individus appartenant aux minorités ethniques et les primo-arrivants sont davantage atteints par la carie.
c/ État de Santé Général
L’état de santé général, notamment les maladies et leurs traitements sucrés ou ayant des répercussions sur la physiologie de la salive, ainsi que les facteurs génétiques tels que les déficits immunitaires, influencent l’apparition des caries.
d/ État de Santé Buccodentaire
Les facteurs de risque qui comptent le plus dans l’estimation du risque carieux de l’individu sont :
- Exposition à la carie dans le passé.
- L’état de surface de la dent, qui joue un rôle majeur dans la rétention de la plaque bactérienne, à savoir : les récessions gingivales, les restaurations défectueuses, les appareils orthodontiques fixes, l’encombrement dentaire et les prothèses mal adaptées.
- L’anatomie des sillons.
- La qualité de l’émail intervient également dans le processus carieux initial, puisqu’un défaut de structure constitue un site privilégié de développement des caries.
e/ État de Santé Buccodentaire de l’Entourage
Il joue également un rôle, puisqu’il a été démontré que les enfants dont les proches ont un mauvais état de santé bucco-dentaire sont eux-mêmes plus exposés à la carie.
f/ Salive
Elle possède un pouvoir tampon qui augmente avec le débit salivaire, permettant ainsi de neutraliser les acides produits par le métabolisme bactérien de certains glucides.
g/ Bactéries Cariogènes du Biofilm
- Le Streptococcus mutans est la bactérie la plus impliquée dans le processus carieux initial de l’émail dentaire.
- D’autres streptocoques possèdent un pouvoir cariogène, même si celui-ci est moins important que pour Streptococcus mutans : parmi ces bactéries se retrouvent S. sobrinus, S. sanguis, S. mitis et S. salivarius.
- Les lactobacilles et certaines variétés d’actinomyces sont particulièrement impliqués dans les caries dentaires.
h/ Facteurs Comportementaux
De nombreux facteurs de risque sont comportementaux, ils incluent :
- Hygiène buccodentaire.
- Observance insuffisante des recommandations du dentiste.
- Le manquement aux visites de suivi.
- Les mauvaises habitudes alimentaires (fréquente consommation de sucres raffinés, utilisation quotidienne de médications sucrées et erreurs commises dans la façon de nourrir les enfants).
- Le tabagisme.
i/ Alimentation
L’état nutritionnel, notamment les carences en vitamines D et A et la malnutrition, affecte les dents avant leur éruption, mais cette influence est beaucoup moins importante que l’effet local de l’alimentation sur les dents après éruption.
j/ Fluor
Le fluor a une action inhibitrice certaine sur les bactéries cariogènes, en inhibant la production d’acide par les bactéries du biofilm. Le fluor peut être administré par voie générale (eau fluorée, sel fluoré, comprimés ou gouttes) ou par voie locale (dentifrices, gels, vernis).
B/ Terminologie
1/ Rappel sur la Structure de la Dent
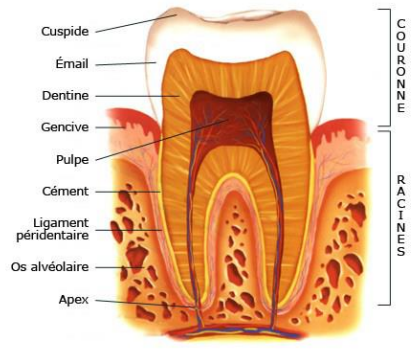
2/ Formes Cliniques de la Carie Dentaire
2.1/ Selon la Localisation
- Carie coronaire :
- La carie de l’émail :
La lésion initiale se forme au niveau de la subsurface et est recouverte d’une couche d’émail apparemment intacte.
Il existe deux types de carie de la surface de l’émail :- À évolution rapide : tache blanchâtre à la surface de l’émail.
- À évolution lente : tache brune (pigmentée) colorée par des substances d’origine salivaire ou bactérienne.
Ces lésions sont réversibles.
- Carie de la dentine :
Elle se présente sous la forme d’un cône carieux (avant effondrement de l’émail), dont la base se situe au niveau de la jonction émail-dentine.
- La carie de l’émail :
- Carie radiculaire :
Les caries radiculaires apparaissent lorsque le cément est mis à nu à la suite de récessions gingivales. Elles sont plus fréquentes chez le sujet âgé. Deux phases peuvent être décrites dans le développement de la carie radiculaire :- Lésion active : couleur jaune ou marron clair, il peut y avoir ou non cavitation.
- Lésion arrêtée : couleur marron foncé à noire.
2.2/ Selon l’Évolution
- La carie à évolution rapide :
C’est une lésion aiguë, avec une destruction très rapide et une sensibilité importante, rencontrée chez le sujet jeune. - La carie à évolution lente :
C’est une lésion chronique avec une stabilisation de l’évolution du processus carieux par la dentinogénése par apposition de dentine sclérotique, la couleur est foncée avec une sensibilité réduite ou nulle, ce type se rencontre surtout chez le sujet âgé. - La carie arrêtée :
C’est une lésion qui évolue vers un mode cicatriciel avec une cavité très ouverte, l’émail et la dentine sont abrasés et de couleur brun foncé, et leur dureté est augmentée.
3/ Classification des Lésions Carieuses
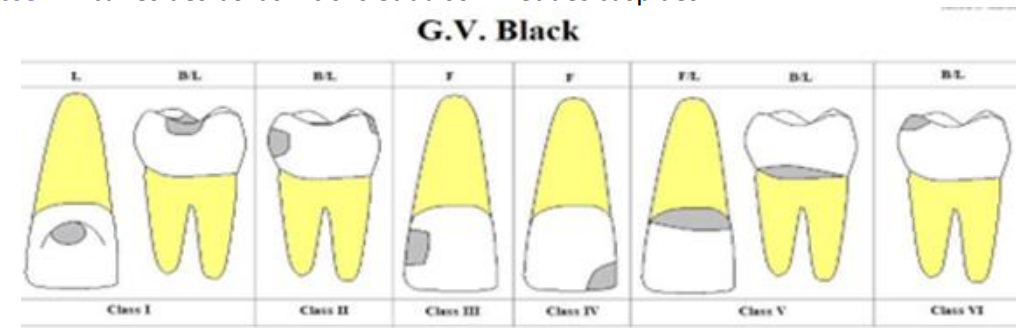
3.1/ Classification de Black Modifiée
Elle répartit les atteintes carieuses en six classes :
- Classe I : caries des puits et fissures (dents antérieures et postérieures).
- Classe II : caries proximales des dents postérieures.
- Classe III : caries proximales des dents antérieures sans atteinte du bord incisif.
- Classe IV : caries proximales des dents antérieures avec atteinte du bord incisif.
- Classe V : caries cervicales (antérieures et postérieures).
- Classe VI : caries des bords incisifs et du sommet des cuspides.
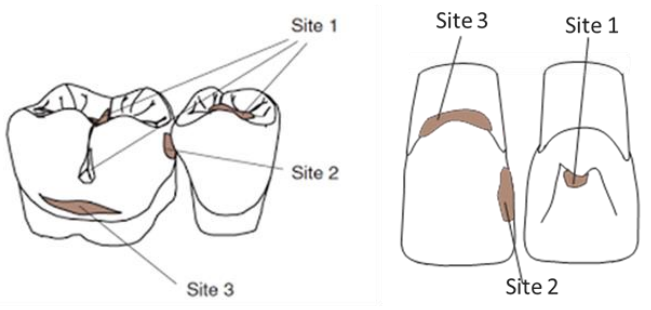
3.2/ Concept SISTA (Sites, Stade)
Une nouvelle classification a été mise au point par Mount et Hume suivant les sites et les stades des lésions carieuses.
- Sites : trois sites sont distingués :
- Site 1 : lésions occlusales (lésions des puits, sillons, fosses, fossettes de toutes les dents, y compris le cingulum des dents antérieures).
- Site 2 : lésions proximales (lésions concernant les faces proximales de toutes les dents).
- Site 3 : lésions cervicales (lésions carieuses débutant au niveau cervical (émail ou cément) sur toutes les faces de toutes les dents).
- Stades évolutifs : ils sont au nombre de cinq :
- Stade 0 : lésion initiale (pas de cavité visible).
- Stade 1 : microcavitations en surface atteignant le tiers externe de la dentine.
- Stade 2 : cavité de taille moyenne atteignant le tiers médian de la dentine sans affaiblir les cuspides.
- Stade 3 : cavité de taille importante atteignant le tiers profond de la dentine et pouvant fragiliser les cuspides.
- Stade 4 : cavité atteignant la zone parapulpaire et ayant détruit une partie des cuspides.
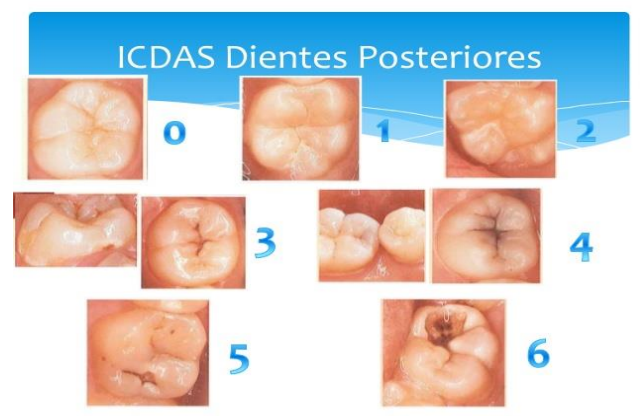
3.3/ Classification ICDAS (International Caries Detection and Assessment System)
Elle est basée sur des critères visuels de détection des lésions carieuses :
- ICDAS 0 : surface dentaire saine.
- ICDAS 1 : premier changement optique détectable après séchage de l’émail.
- ICDAS 2 : changement optique net de l’émail, taches blanches ou brunes visibles sans séchage.
- ICDAS 3 : rupture localisée de l’émail.
- ICDAS 4 : émail opaque grisâtre, caractéristique d’une lésion dentinaire sous-jacente, sans cavité de l’émail.
- ICDAS 5 : cavité bien distincte avec exposition dentinaire.
- ICDAS 6 : cavité dentinaire franche.
II/ Étiopathogénie
Étymologiquement, le mot carie provient du latin caries, qui signifie pourriture, mais la carie dentaire n’est pas une simple lésion dégradant les tissus minéralisés de la dent, mais bien une maladie d’origine infectieuse.
1/ Théories Étiopathogéniques Anciennes de la Carie Dentaire
1.1/ Théorie de l’Origine Externe
- Théorie chimico-parasitaire (acide) de Miller (1980) :
Selon Miller, la fermentation acidogène microbienne sur les aliments hydrocarbonés provoque le démarrage, ensuite, du développement de la carie. Les germes mis en cause sont le Bacille Lactique, hôte habituel de la cavité buccale. - Théorie chimico-parasitaire (alcaline) de Gottlieb (1944) :
L’évolution des techniques histologiques, microbiologiques et chimiques a permis de mettre en évidence l’existence d’une trame organique dans l’émail. Selon Gottlieb, les ferments protéolytiques provenant de la désintégration microbienne provoquent une hydrolyse des protéines, qui se manifestera ensuite par l’apparition d’une cavité initiale, habitée secondairement par des bactéries acidogènes. - Théorie de la protéolyse-chélation de Schartz :
Pour Schartz, la carie est une infection de la dent ; le germe progresse dans les plus fines ramifications organiques qui rassemblent les hydrates de carbone et les protéines, les uns et les autres subissant une dégradation enzymatique.
1.2/ Théories de l’Origine Interne
- Théorie tropho-microbienne (1940) :
La carie est d’abord un trouble de l’odontoblaste, sur lequel se greffe secondairement l’action microbienne. - La carie, trouble du métabolisme transdentaire (1950) :
D’après les études qui ont été faites par les auteurs de cette théorie :- La privation de salive (irradiation ou extirpation de glandes salivaires) provoque l’apparition de nombreuses caries.
- L’utilisation d’atomes marqués met en évidence un véritable métabolisme transdentaire.
- Le transport des colorants mis en contact avec la dentine est retrouvé rapidement dans la pulpe, puis dans d’autres régions de la masse dentinaire.
Par conséquent :
- La dent est une membrane semi-perméable, permettant des échanges entre la salive et le sang. Tout trouble du métabolisme transdentaire provoque une rupture de l’équilibre sang-dent-salive, ce qui entraîne l’apparition de la carie dentaire.
2/ Théories Modernes
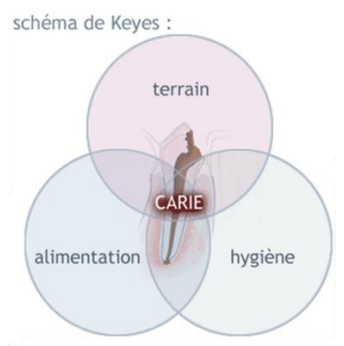
Trilogie de Keyes (1962) :
La carie dentaire est reconnue comme une maladie d’origine infectieuse, liée à des facteurs multiples, qui entraînent une destruction des tissus minéralisés de la dent. Il n’y a donc apparition d’une carie dentaire que lorsque différents éléments sont réunis :
- Les bactéries cariogènes de la plaque dentaire.
- Les glucides fermentescibles ou les nutriments cariogènes, apportés par l’alimentation.
- Le terrain sur lequel s’expriment ces facteurs, la dent.
Tout est affaire d’équilibre : si les défenses antibactériennes de l’organisme (et surtout de la salive) sont débordées, le processus carieux se met en marche.
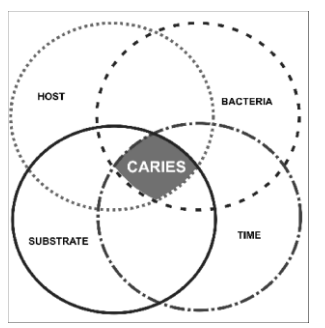
La trilogie de Keyes a été modifiée par Koning en 1974 en ajoutant le facteur temps, en déterminant la durée, la valeur, le moment et la fréquence de contact avec les aliments cariogènes.
3/ Étiopathogénie Multifactorielle de la Carie Dentaire
L’étiologie de la carie est multifactorielle. Depuis plus de 40 ans maintenant, il est reconnu qu’elle survient sous l’action simultanée de plusieurs facteurs qu’on peut réunir dans deux catégories : les facteurs locaux et les facteurs généraux.
3.1/ Les Facteurs Locaux
- La plaque et la flore buccale :
La plaque dentaire est une accumulation de différents composants du milieu buccal et de bactéries de la flore microbienne à la surface des dents. Ce dépôt hétérogène se forme en quelques heures après un brossage prophylactique.
La colonisation des dents commence par les streptocoques, puis les actinomycètes et finalement les lactobacilles.- Les streptocoques :
Ce sont des coccis gram +, responsables du plus grand nombre de caries des puits et des fissures ainsi que des surfaces lisses.
La virulence des Streptococcus mutans peut être attribuée aux facteurs suivants :- Il tire du saccharose l’énergie nécessaire à sa croissance et à sa prolifération, en produisant une grande quantité d’acide lactique, provoquant la déminéralisation de la couche superficielle de l’émail.
- Il adhère rapidement à la surface de l’émail.
- Il a la capacité de survivre dans un milieu extrêmement acide.
- Il a la capacité d’accumuler des réserves glucidiques intracellulaires qu’il fermente en l’absence de glucides dans le milieu extracellulaire, ce qui prolonge d’autant la production d’acide.
- Les actinomyces :
Ce sont des bacilles gram +. Ces bactéries s’accumulent au niveau de l’émail dentaire le long de la gencive. Ils sont généralement décrits comme responsables des lésions du cément. Les actinomyces interviendraient également dans un deuxième temps dans la carie dentaire en participant à la lésion carieuse au niveau de la dentine. - Les lactobacillus :
Ce sont des bacilles gram +. Ce sont des bactéries qui participent dans un second temps au développement de la carie dentaire. Elles ont une faible capacité à se lier à la pellicule entourant l’émail, ce qui leur interdit tout rôle dans la lésion initiale de celui-ci. En revanche, leur concentration dans la dentine cariée serait quatre fois plus importante que les streptocoques. Ce sont les lactobacillus qui seraient ainsi responsables de l’évolution du processus carieux après la lésion initiale de l’émail par S. mutans.
- Les streptocoques :
- Alimentation :
Le processus carieux est considéré comme une affection résultant des effets locaux de la surconsommation par voie buccale de certains types d’aliments. Ceux-ci sont essentiellement constitués par divers glucides assimilables qui ont des potentialités cariogènes variables. Les glucides les plus fréquemment rencontrés dans l’alimentation sont :- Le saccharose : considéré comme le plus cariogène.
- Il constitue la forme sucrée la plus courante.
- Il est facilement fermentescible en acides organiques par les bactéries de la plaque.
- Il favorise la colonisation de la cavité buccale par S. mutans.
- Il augmente la quantité de la plaque en servant de substrat par production des polysaccharides extracellulaires.
- Cependant, plusieurs travaux montrent que le glucose, le fructose et le sucre inverti sont également fortement cariogènes.
- Le lactose : a le potentiel cariogénique le moins élevé par rapport au saccharose, au glucose et au fructose.
- Le saccharose : considéré comme le plus cariogène.
- Salive et carie dentaire :
La salive joue un rôle majeur dans la protection des dents contre l’attaque acide. Ce rôle protecteur et préventif repose sur :- Le flux salivaire (débit salivaire) : facilite l’élimination des bactéries et des aliments. Sa moyenne se situe aux environs de 0,4 ml/min au repos, pouvant diminuer jusqu’à 0 ml/min pendant le sommeil et augmenter entre 1 et 3 ml/min après stimulation.
- Débit salivaire élevé : la clairance est rapide et le risque d’attaque acide à chaque prise de sucre est réduit.
- Débit salivaire faible : la clairance est lente et l’acidité de la plaque est entretenue.
- Le pouvoir tampon : lié au système bicarbonate (acide carbonique et bicarbonates), il permet la neutralisation des acides bactériens. Son effet est prononcé quand la sécrétion est stimulée par la mastication. Il varie entre les individus de 6 à 7,2.
- Le réservoir d’ions (calcium, phosphate, fluor) : nécessaire à la reminéralisation de l’émail.
- Les substances antibactériennes (IgA sécrétoires, IgG, lysozymes, lactoferrine…) : contrôlent la prolifération bactérienne.
- Le flux salivaire (débit salivaire) : facilite l’élimination des bactéries et des aliments. Sa moyenne se situe aux environs de 0,4 ml/min au repos, pouvant diminuer jusqu’à 0 ml/min pendant le sommeil et augmenter entre 1 et 3 ml/min après stimulation.
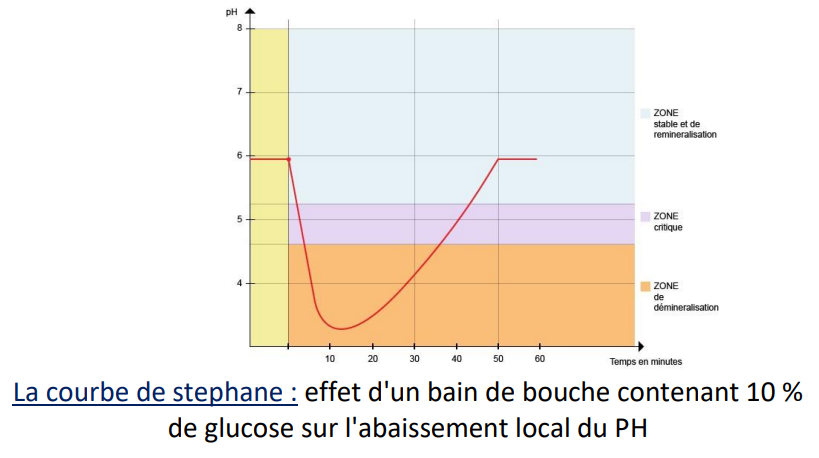
- Le temps :
La fréquence des prises de glucides durant une journée est en cause dans l’apparition et le développement de la maladie carieuse. Dans les années 1940, Stephan a montré que les prises régulières de glucides empêchent les systèmes tampons salivaires de fonctionner et créent un environnement propice à la déminéralisation. La courbe de Stephan : effet d’un bain de bouche contenant 10 % de glucose sur l’abaissement local du pH.
- Les tissus dentaires :
En tant que site électif de la carie, leur vulnérabilité et leur résistance (anatomie, degré et qualité de minéralisation) sont principalement conditionnées par la qualité de l’environnement post-éruptif et sont sous la dépendance probable de la génétique.
3.2/ Les Facteurs Généraux
Il s’agit de :
- Statut socio-économique.
- Connaissances en matière de santé orale et de problèmes dentaires.
- Niveau d’alphabétisation et d’éducation.
- Attitudes en matière d’hygiène de vie (accoutumances au tabac, alcool et drogue).
- Hygiène buccale (qualité et fréquence des brossages).
Lorsque ces indicateurs sont mauvais, le risque carieux augmente significativement.
En dernier lieu, une prédisposition génétique pourrait expliquer pourquoi certains sujets présentent une susceptibilité à la carie malgré un environnement peu cariogène, alors que d’autres sont extrêmement résistants en dépit des facteurs de risque auxquels ils sont exposés.
III/ Dynamique de la Lésion Carieuse
La carie peut affecter l’émail, la dentine et le cément de la dent. Les symptômes peuvent aller de la simple déminéralisation jusqu’à la destruction totale de la dent. Pour comprendre le mécanisme du processus carieux, il est nécessaire de connaître la nature des réactions chimiques qui se produisent à la surface de la dent sous forme de déminéralisation-reminéralisation.
1/ Processus de Déminéralisation/Reminéralisation
Elle concerne le cristal de l’hydroxyapatite biologique, qui est la composante minérale de l’émail, de la dentine et du cément. Dans l’environnement buccal, l’hydroxyapatite est en équilibre avec la salive, qui est saturée en ions Ca²⁺ et en ions phosphate PO₄³⁻.
À un pH critique de 5,5, l’hydroxyapatite réagit en surface avec les ions hydrogène. On observe alors, en fonction du pH, une conversion de PO₄³⁻ en (PO₄²⁻, H₂PO₄⁻) ou (H₃PO₄), et un tamponnement simultané de l’H⁺. Dans cette situation, l’équilibre est rompu et le cristal d’hydroxyapatite est dissout, les cristaux apparaissant comme des cylindres creux.
La reminéralisation est un processus réversible, si le pH de l’environnement proche du cristal de l’hydroxyapatite est neutre ou basique, et si des ions Ca²⁺ et PO₄²⁻ sont disponibles en quantité suffisante. Ce processus de reminéralisation est favorisé par la présence d’ions fluor au niveau du site de la réaction.
Ce phénomène de « déminéralisation/reminéralisation » est similaire pour la dentine et le cément.
2/ Atteinte de l’Émail avec et sans Cavitation
2.1/ Formation de la Lésion Amélaire Initiale
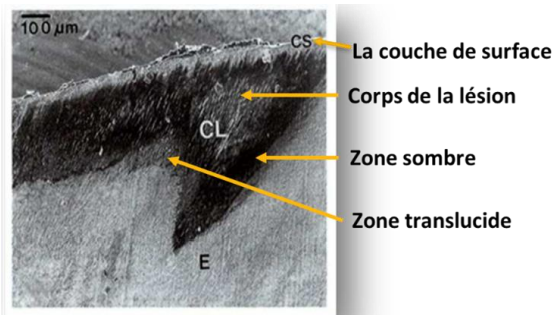
Elle est décrite comme une lésion de déminéralisation de subsurface recouverte par une couche de surface apparemment intacte. Quelle que soit la localisation de la lésion carieuse initiale de l’émail, on distingue quatre zones définies par Darling et précisées par Silverstone à partir de microradiographies. Elles sont disposées en un triangle dont la pointe est dirigée vers la dentine.
Le nombre de zones observées au niveau de la lésion varie et est subdivisé en 4 zones :
- La zone translucide : localisée en profondeur vers la jonction émail-dentine.
- La zone sombre : située superficiellement par rapport à la zone translucide.
- Le corps de la lésion (CL) : situé entre la zone sombre et la couche de surface.
- La couche de surface (cs) : présumée intacte, elle représente le caractère essentiel et énigmatique de la carie de l’émail.
Formation de la lésion amélaire initiale :
Au niveau de cette lésion active initiale, la déminéralisation altère la surface où se forment des micropuits ou microlésions qui traversent l’émail avant de rejoindre les gaines de prismes en subsurface. Le processus carieux serait différent selon que la couche de surface a une structure prismatique ou aprismatique :
- Lorsque la surface de l’émail est prismatique :
La destruction des cristaux d’apatite est bien systématisée :- Un élargissement de l’interface prisme – substance interprismatique.
- La destruction se poursuit par la dissolution des cristaux du corps du bâtonnet de l’émail.
- À un stade plus avancé, la destruction des cristaux de la substance interprismatique entraîne l’effondrement de la structure de l’émail, la cavitation et l’envahissement bactérien.
- Lorsque l’émail est aprismatique :
La destruction des cristaux d’apatite est diffuse et irrégulière.
Les microlésions observées au niveau de la couche de surface communiquent en profondeur avec le corps de la lésion ou avec les gaines des prismes de l’émail. La gaine du prisme de l’émail constitue une voie préférentielle de pénétration des acides et de dissolution des espaces cristallins adjacents ; son élargissement est caractéristique de la lésion initiale de l’émail.
La zone d’émail affectée en surface résiste tout en subissant une dissolution limitée aux espaces intercristallins. La déminéralisation progresse préférentiellement en subsurface de l’émail, avec destruction de la substance interprismatique aboutissant à l’effondrement de la structure.
Dès les stades initiaux de la lésion amélaire, la dentine en regard des prismes d’émail en voie de déminéralisation est impliquée et réagit par une hyperminéralisation ou sclérose.
2.2/ Microcavitation de l’Émail
La poursuite de la déminéralisation augmente la perte minérale, et ce faisant, la porosité de l’émail. Une microcavitation se forme dans la zone la plus fragile (en rapport avec les contraintes occlusales au cours de la mastication).
Cette microcavitation va être rapidement colonisée par le biofilm, qui se trouve protégé, favorisant la poursuite de l’activité bactérienne cariogène. La progression de la destruction de l’émail se traduit par un élargissement et un approfondissement graduel de cette microcavité, qui devient une cavité macroscopiquement détectable.
3/ Carie du Cément
- Lorsque la rétraction gingivale a exposé une partie de la racine dentaire au milieu buccal, il peut survenir des lésions carieuses intéressant le cément et la dentine radiculaire.
- Les lésions carieuses se développent essentiellement à la jonction amélo-cémentaire qui, en raison de son irrégularité, favorise l’accumulation préférentielle de plaque dentaire.
- Les étapes de la progression de la lésion carieuse du cément sont les suivantes :
- Première étape : une déminéralisation désordonnée de la couche cémentaire, en suivant en particulier le trajet des faisceaux des fibres collagéniques (fibres de Sharpey) qui sont perpendiculaires à la surface cémentaire. La progression peut également se faire suivant les lignes d’accroissement cémentaire parallèles à l’axe de la racine dentaire.
- Progression en profondeur : la couche de surface persiste encore, aboutissant, comme pour la carie débutante de l’émail, à une zone de déminéralisation en subsurface recouverte par une couche de cément encore relativement bien minéralisée. Cette dernière résulte de la reprécipitation de sels minéraux dissous en profondeur et de la reminéralisation à partir des sels de calcium de la salive.
- Destruction de la matrice organique et invasion bactérienne : la déminéralisation tissulaire est suivie de la destruction de la matrice organique et de l’invasion bactérienne.
- Progression dans la dentine : similaire à celle précédemment décrite dans la couronne.
4/ Cinétique de la Lésion Carieuse
Cliniquement, deux types de lésions carieuses peuvent s’observer :
- Des caries actives : où la dentine est jaune pâle et ramollie.
- Des caries chroniques à progression lente : où le tissu est brunâtre et plus dur.
Dans un premier temps, les acides synthétisés dans la plaque microbienne dissolvent les sels minéraux dentinaires. La trame collagénique ainsi exposée est transformée en gélatine par les acides en présence de sels de calcium. Les protéases bactériennes peuvent alors couper cette gélatine en acides aminés et peptides de plus petit poids moléculaire, qui sont à leur tour métabolisés en protéines microbiennes.
Une fois l’épaisseur amélaire traversée, la lésion carieuse a tendance à s’étendre latéralement le long de la jonction amélo-dentinaire. L’émail, progressivement privé de son support dentinaire sous-jacent, finit par se fracturer et s’effondrer sous l’effet des forces masticatrices, aboutissant à la formation d’une cavité importante.
Plusieurs zones sont schématiquement distinguées dans la lésion carieuse dentinaire :
- Zone nécrotique, ou zone décomposée : consiste en une destruction du tissu dentinaire et de son réseau tubulaire. On y trouve un mélange de plaque bactérienne et de matrice collagénique désintégrée par l’activité bactérienne protéolytique. C’est cette partie de la lésion qui est facilement enlevée manuellement à l’aide de curettes en clinique.
- Zone infectée, ou zone d’invasion bactérienne : située sous la précédente. Elle est caractérisée par une atteinte de la dentine péritubulaire et la présence de nombreuses bactéries dans les tubules.
- Zone affectée, ou zone de déminéralisation : où les sels minéraux sont partiellement dissous, mais avec préservation de la morphologie péri- et intertubulaire. Il existe des bactéries dans les tubules, mais celles-ci se font de plus en plus rares en direction de la pulpe.
IV/ Conclusion
Il faut souligner que la transition entre ces différentes zones ne se fait pas de façon franche, mais au contraire progressivement, la limite entre les zones n’étant pas nette, surtout dans le cas de lésion carieuse à progression rapide.
Une carie dentinaire à progression lente peut aboutir à la formation d’une zone de sclérose dentinaire. Celle-ci est caractérisée par une réduction progressive du diamètre de la lumière tubulaire, pouvant même aboutir à l’obturation complète du tubule et constituant ainsi une barrière à la progression de l’invasion microbienne, des toxines bactériennes et des acides formés.
Cariologie
Voici une sélection de livres:
Parodontologie Relié – 1 novembre 2005
Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
Parodontologie Broché – 19 septembre 1996
MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
Parodontologie clinique: Dentisterie implantaire, traitements et santé
Parodontologie & Dentisterie implantaire : Volume 1
Endodontie, prothese et parodontologie
La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020
Leave a Reply