Bases fondamentales de l’anatomie et de la physiologie osseuse
Bases fondamentales de l’anatomie et de la physiologie osseuse
Introduction :
Dès que l’on pratique l’implantologie, on est vite confronté à une limite : Le manque d’os et/ou la présence d’éléments vasculo-nerveux à proximité. En effet, l’anatomie du squelette osseux varie en fonction du degré de la résorption osseuse horizontale ou verticale.
I. Remaniements post-extractionnels de l’os alvéolaire :
1. Généralités :
1.1. Anatomie :
L’os alvéolaire, comme tout tissu osseux, est un tissu conjonctif calcifié. D’un point de vue macroscopique, l’os alvéolaire est en contiguïté avec l’os basal et ne peut se distinguer de celui-ci. Il est constitué, comme toute unité osseuse, d’un os cortical (os compact) qui limite son volume externe et d’un os spongieux, moins dense, se situant dans ce volume.
1.2. Histologie :
1.2.1. Les cellules :
Il existe plusieurs types de cellules osseuses qui assurent les différentes phases au cours du remodelage osseux.
- Ostéoblastes : Cellules avec un gros équipement enzymatique synthétisant la matrice osseuse qui les entoure. On appelle ce tissu, le tissu ostéoïde et c’est seulement après calcification qu’il deviendra le tissu osseux.
- Ostéocytes : Ce sont des ostéoblastes qui, une fois inclus dans la matrice minéralisée se différencient en ostéocytes. Ce sont les cellules les plus abondantes mais elles sont peu actives d’un point de vue métabolique.
- Cellules bordantes : Dérivent des ostéoblastes, aplaties et allongées bordant la surface de l’os, elles ont pour rôle de réguler le flux d’ions entre l’os et le sang. Ces cellules ont le pouvoir de se redifférencier en ostéoblastes impliquées dans l’ostéogenèse.
- Ostéoclastes : Cellules de la résorption, elles ont une origine hématopoïétique (monocyte). On retrouve ces cellules dans les systèmes de Havers, l’endoste et parfois à la surface du périoste.
1.2.2. La structure :
D’un point de vue histologique :
- L’os cortical est très minéralisé et les ostéons sont les unités fonctionnelles de base de celui-ci. Ils sont constitués de plusieurs couches concentriques de lamelles osseuses très denses entourant une cavité centrale, le canal de Havers. Ce canal contient le paquet vasculo-nerveux responsable de la vascularisation et l’innervation des ostéocytes. Les canaux de Volkmann connectent chaque canal de Havers aux ostéons adjacents, aux espaces de la moelle osseuse de l’os spongieux et aux vaisseaux sanguins du périoste.
- L’os spongieux est constitué par un réseau lâche de trabécules osseuses entre lesquelles sont interposés des espaces de moelle osseuse riches en cellules et très vascularisés.
- L’endoste tapisse les cavités médullaires et les autres surfaces osseuses internes dans les corticales.
- Le périoste tapisse les surfaces externes de l’os, formé de fines couches de tissu conjonctif non élastique riche en collagène. On y retrouve des ostéoblastes, ostéoclastes et des paquets vasculo-nerveux qui sont responsables de la vascularisation, de l’innervation de l’os sous-jacent.
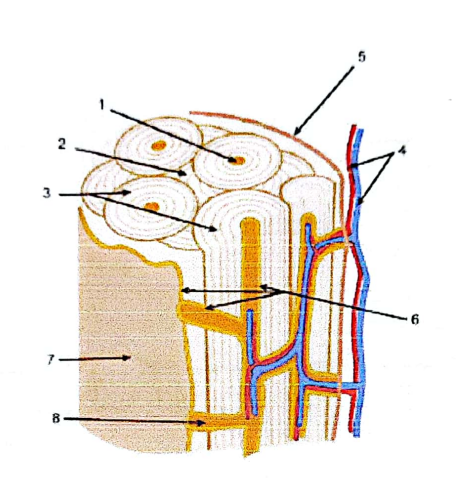
Organisation macroscopique du tissu osseux : 1. canal de Havers ; 2. système interstitiel ; 3. systèmes de Havers ; 4. vaisseaux sanguins ; 5. périoste ; 6. endoste ; 7. tissu osseux spongieux tapissant la cavité médullaire ; 8. canal de Volkmann.
2. Cicatrisation alvéolaire en fonction du site d’extraction :
L’os alvéolaire est en perpétuel remaniement grâce à un processus physiologique bi-phasique qui fait alterner ostéolyse et ostéoformation. De par sa physiologie, on constate que cet os « né, vit et meurt avec la dent ».
La résorption osseuse peut être physiologique suite au phénomène de sénilité ou pathologique survenant lorsqu’un ensemble de facteurs (maladie parodontale et/ou traumatisme occlusal, troubles hormonaux, carences vitaminiques, maladies systémiques, prises de médicaments…) agissent sur l’équilibre ostéolyse-ostéoformation, faisant pencher la balance vers l’ostéolyse. Elle survient inévitablement après l’extraction des dents.
La taille et la forme des crêtes après perte des dents intéressent tout particulièrement le champ de l’implantologie puisque la nouvelle anatomie contribuera à imposer le positionnement des implants. En effet, le processus de cicatrisation du site d’extraction est toujours accompagné d’une résorption progressive de l’os, perdant sa hauteur et son épaisseur en moyenne de 40-60% dans les 2-3 premières années, puis en continuant avec un taux de 1% par an.
Plusieurs facteurs influençant cette résorption doivent être pris en compte et être anticipés ou prévenus afin de minimiser les conséquences. Nous citerons sans détails :
Les facteurs généraux (tel que l’ostéoporose, la maladie de Paget…) et les facteurs locaux qui sont directement liés au praticien et à sa technique d’extraction autrement dit le facteur traumatique et le facteur infectieux.
D’une manière générale :
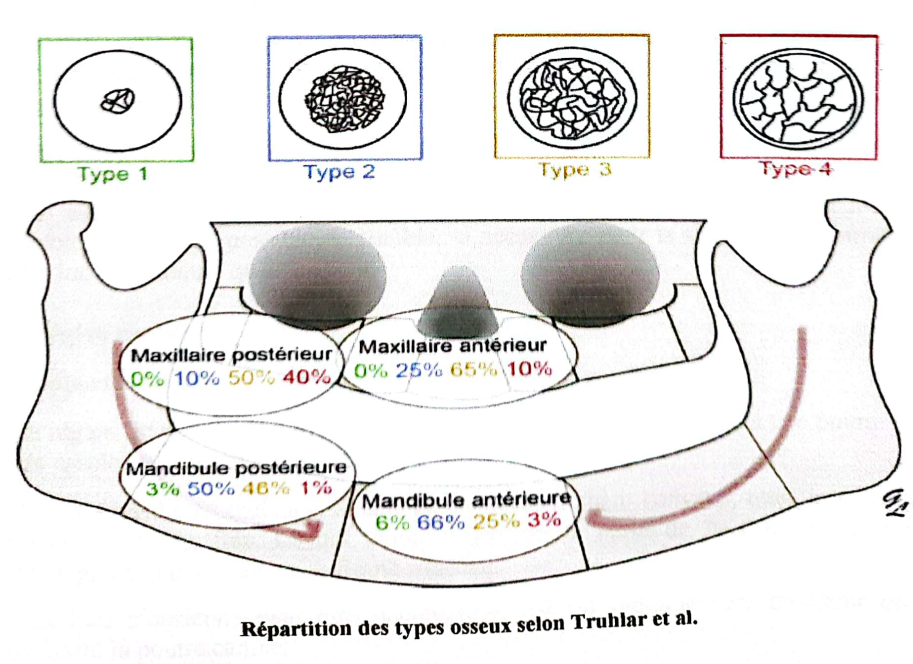
- À la mandibule, la résorption crestale antérieure est quatre fois plus rapide que celle du maxillaire. De plus la résorption est plus rapide du côté lingual (mouvement de résorption centrifuge). La crête alvéolaire perd ainsi progressivement sa hauteur ainsi que sa largeur mésio-distale.
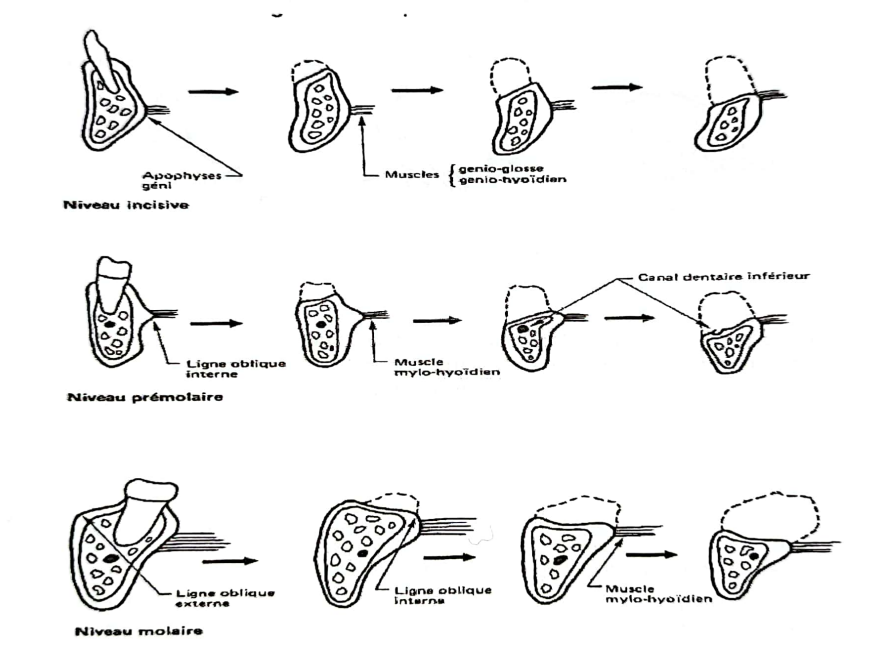
Niveau prémolaire
Niveau molaire
Résorptions de la mandibule : Après la perte des dents, l’organisation de la mandibule évolue en fonction des seules contraintes musculaires qui lui restent : le mylo-hyoïdien, les génio-glosses et les génio-hyoïdiens qui tractent la crête osseuse en direction linguale.- Au maxillaire, la résorption dans le sens vertical est associée à une résorption plus importante du côté vestibulaire (mouvement de résorption centripète).
Ces modifications transforment la relation maxillo-mandibulaire compliquant souvent la prise en charge prothétique des patients.
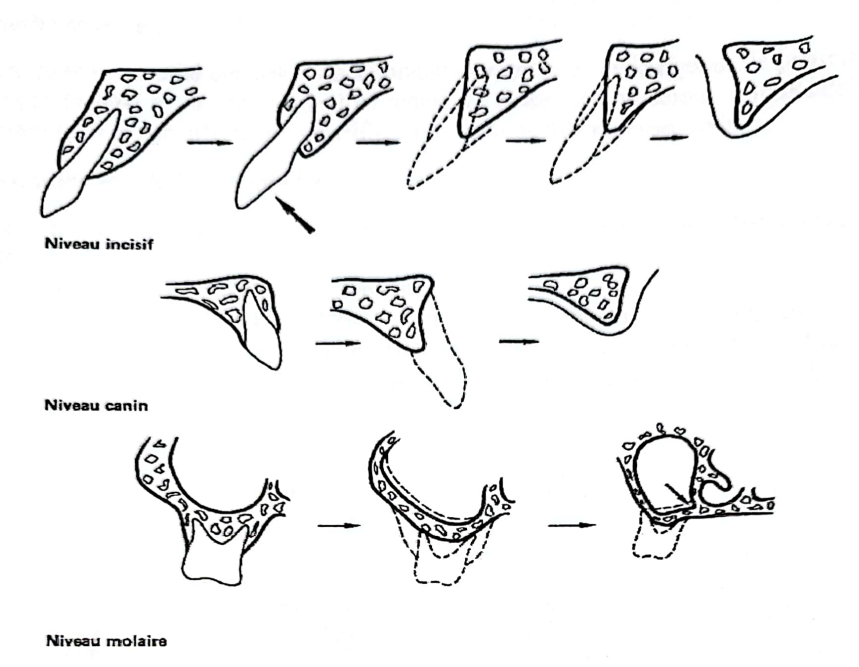
Niveau incisif
Niveau canin
Niveau molaire
Résorptions du Maxillaire : Le maxillaire ne porte aucune insertion musculaire importante contrairement à la mandibule. De plus, la table osseuse externe des dents maxillaires est beaucoup plus fine notamment au niveau des incisives et des canines.
3. Évaluation de la résorption osseuse :
3.1. Du point de vue clinique :
Pendant l’examen extra-oral, la situation du maxillaire et de la mandibule est jugée en fonction de l’atrophie. En raison de l’atrophie centrifuge mandibulaire et centripète maxillaire, il peut y avoir une modification de la position du milieu des crêtes et une prognathie mandibulaire. En cas d’atrophie prononcée, la perte de dimension verticale crée un profil avec une lèvre supérieure affaissée et une hauteur réduite du tiers inférieur de la face.
L’inspection et la palpation intra-orale vont permettre d’apprécier la qualité et la quantité de tissus mous recouvrant les crêtes alvéolaires, la présence de crête flottante, de crêtes en « lame de couteau », de noter les déformations éventuelles vestibulaires et de déterminer même de façon approximative, l’épaisseur et la hauteur de l’os disponible sous-jacent. La mesure de l’épaisseur osseuse peut se faire de façon plus précise à l’aide d’aiguilles ou d’appareillages de calibrage spécifiques.
3.2. Du point de vue radiographique :
Pour le traitement implantaire, surtout en cas d’atrophie, le diagnostic radiologique fournit les informations essentielles. Les méthodes d’imagerie en trois dimensions permettent un diagnostic spatial métriquement correct et sans distorsion mais aussi d’en déterminer correctement la densité et donc la valeur qualitative.
4. Qualité osseuse :
La qualité et la quantité des tissus durs doivent être analysés avec rigueur, le praticien prend en compte le type et la qualité de l’os avant de placer un processus d’implantologie de réhabilitation. Il existe différentes classifications de la qualité osseuse, on cite :
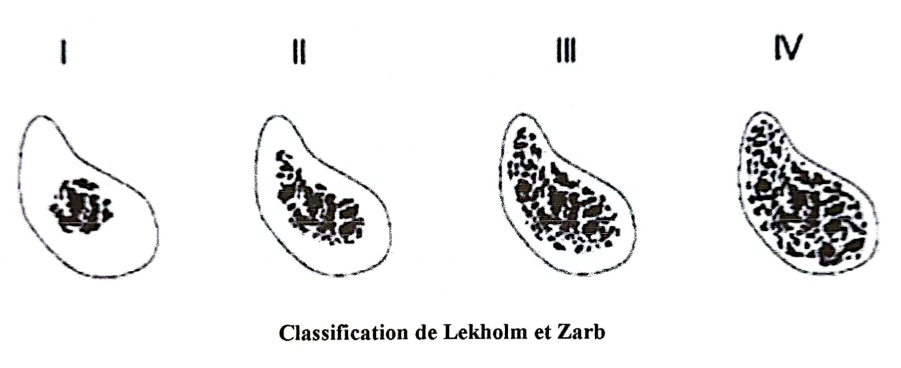
- Classification de Lekholm et Zarb :
Lekholm et Zarb en 1985 proposent une classification permettant de répertorier les différents types osseux rencontrés : - L’os de type I : Os compact homogène ;
- L’os de type II : Os cortical épais autour d’un os spongieux à trabéculations denses ;
- L’os de type III : Os spongieux à trabéculations denses avec une corticale fine ;
- L’os de type IV : Os spongieux en quasi-totalité, os cortical presque inexistant ;
I II III IV
Classification de Lekholm et Zarb
Type 1 Type 2 Type 3 Type 4
Répartition des types osseux selon Truhlar et al.
II. Anatomie cranio-faciale appliquée à l’implantologie :
1. Os maxillaire :
Le maxillaire constitue l’essentiel de la partie supérieure de la face. Il présente une forme grossièrement pyramidale triangulaire avec 3 faces, un sommet et une base. Il est prolongé par 3 processus et contient le sinus maxillaire.
Dans un but didactique, il est possible de diviser anatomiquement le maxillaire pour un abord de chirurgie implantaire, du fait de caractéristiques propres ; d’avant en arrière :
1.1. Région incisive :
- Support osseux :
La morphologie en coupe est triangulaire avec une face antérieure vestibulaire, une face nasale et une face palatine. Les tables osseuses vestibulaires sont extrêmement fines de par l’orientation des incisives, leur disparition provoquant donc une morphologie des crêtes en lame de couteau dans un premier temps, puis une résorption verticale : - Sa face antérieure fusionne sur la ligne médiane avec la controlatérale par la suture intermaxillaire dont l’extrémité supérieure constitue l’épine nasale antérieure.
- Sa face nasale présente deux foramens, en arrière de l’épine nasale antérieure, les foramens incisifs, qui se poursuivent par les canaux incisifs, qui fusionnent vers le bas pour émerger sur la face palatine du maxillaire, au foramen incisif, juste en arrière des incisives centrales.
La structure osseuse du maxillaire dans la région incisive se caractérise par une corticale vestibulaire très fine et une épaisseur croissante d’os spongieux en direction palatine où la corticale est beaucoup plus épaisse. - Environnement anatomique :
- Rapports antérieurs : La face vestibulaire de l’os maxillaire voit l’insertion, dans cette région, du muscle abaisseur du septum nasal dont le décollement est nécessaire lors de l’abord chirurgical de ce secteur.
- Rapports palatins : Ils sont constitués par les pédicules incisifs, émergeant au niveau palatin par le foramen incisif et la terminaison des pédicules grands palatins. Le foramen incisif, lorsqu’il est volumineux, peut constituer un obstacle anatomique qualifié de lacunaire en implantologie, qu’il est possible de combler si nécessaire pour la stabilité d’un implant, après élimination du pédicule qu’il contient.
1.2. Région canine :
- Support osseux :
Cette région est pyramidale triangulaire à base inférieure, ressemblant à une poutre entre les cavités nasales et sinus maxillaire : - Sa face jugale, répondant à la canine, est naturellement convexe, mais la paroi osseuse vestibulaire est très fine, ce qui entraîne lors de la perte de la dent un remaniement morphologique aboutissant à une forme concave.
- Sa face sinusienne peut être pneumatisée par un prolongement antérieur du sinus, affaiblissant la poutre canine.
- Sa face nasale est concave vers l’avant, concavité variant selon la forme de l’orifice pyriforme.
Sur le plan structural, la région canine est caractérisée, comme la région incisive, par une faible épaisseur d’os spongieux autour des alvéoles dentaires. Les corticales vestibulaire et sinusienne sont de faible épaisseur alors que la corticale nasale est plus épaisse. Selon l’importance de la résorption transversale, le volume d’os spongieux est plus ou moins important. - Environnement anatomique :
Le seul élément vasculo-nerveux parcourant la région est le pédicule alvéolaire antérieur et supérieur, qui se dirige verticalement vers le bas et vers l’avant à partir du pédicule infra-orbitaire dont il est issu. La lésion du pédicule est fréquente et ne présente pas de complications particulières. Sa localisation est très difficile.
Les seuls éléments anatomiques à prendre en considération sont les obstacles lacunaires que sont la cavité nasale et le sinus maxillaire. Leur effraction par le forage ou la mise en place implantaire, au-delà du risque de non-ostéo-intégration par défaut de stabilité primaire, a des conséquences inflammatoires et/ou infectieuses sur les voies aériennes supérieures, plus ou moins marquées selon le traumatisme et l’état rhino-pharyngé du patient.
1.3. Région prémolaire et molaire :
- Support osseux :
La région molaire et prémolaire se situe entre la tubérosité du maxillaire et la canine. Cette région s’étend verticalement du plancher du sinus maxillaire aux procès alvéolaires : - La crête alvéolaire est large au niveau des molaires, et se réduit en regard des prémolaires. Elle a une orientation latérale qui suit l’axe des racines dentaires.
- Au niveau de la tubérosité du maxillaire l’os est d’aspect spongieux et de faible densité.
- La morphologie du bas-fond sinusien est très variable. Le sinus est soit lisse, soit cloisonné. Ces septa peuvent mesurer jusqu’à 8 à 9 mm de hauteur. Les cloisons de refend sont toujours perpendiculaires à l’axe de la crête alvéolaire.
Dans cette région anatomique, la problématique concerne le volume osseux qui est souvent minime en raison de la résorption post-extractionnelle et de la pneumatisation du sinus. De fait, l’utilisation optimale de ce volume osseux entraîne souvent une proximité des implants avec les éléments sinusiens. - Environnement anatomique :
- Rapports musculaires : Le muscle buccinateur s’insère sur la face vestibulaire des procès alvéolaires. Il peut même s’insérer sur la crête alvéolaire lors de fortes résorptions.
- Rapports vasculaires : La vascularisation artérielle de la région est principalement assurée par l’artère alvéolaire postéro-supérieure pour la partie latérale et endo-sinusienne de l’os maxillaire, et par l’artère palatine descendante pour la partie palatine. Le risque chirurgical de la région molaire et prémolaire est très limité sauf au niveau de sa face palatine à la sortie du foramen du pédicule grand palatin.
2. Os mandibulaire :
La mandibule, os impair médian et symétrique, forme le squelette du massif facial inférieur. Son corps est relié aux deux branches par les angles mandibulaires, ce qui lui confère une forme de fer à cheval. La mandibule s’articule par l’intermédiaire de son processus condylaire avec le temporal, au niveau de l’articulation temporo-mandibulaire.
2.1. Région incisivo-canine :
Cette région présente un grand nombre d’avantages sur les plans biomécaniques et biologiques. En effet cette région allie l’absence d’obstacles anatomiques majeurs à la possibilité d’appuis bicorticaux dans les mandibules résorbées.
- Support osseux :
La forme générale dépend de l’étendue et de l’ancienneté des édentations : - Pour un sujet denté, sur une coupe sagittale, la face antérieure dessine de haut en bas une courbe d’abord concave regardant en avant et légèrement en haut, puis convexe en rejoignant le bord inférieur. Chez l’édenté, la concavité supérieure s’estompe, et l’ensemble tend à devenir régulièrement convexe.
- La face linguale est toujours fortement concave transversalement et légèrement concave dans le sens vertical. Les épines mentonnières supérieures et inférieures donnent insertion aux muscles génioglosse et génio-hyoïdien. Des foramens vasculaires en nombre variable marquent cette face de part et d’autre des épines mentonnières. Ces foramens correspondent à la pénétration de rameaux issus généralement des artères sublinguales.
La région incisive maxillaire est caractérisée par la présence d’un os spongieux dense au sein d’une corticale globalement épaisse.
Le pédicule incisif chemine dans cette région et poursuit le trajet initial du pédicule mandibulaire jusqu’à la symphyse mentonnière qu’il ne dépasse jamais. Le rôle du pédicule incisif est sensitif et trophique pour la région ; sa lésion éventuelle n’a pas de conséquences dommageables pour les patients. - Environnement anatomique :
- Rapports antérieurs ou vestibulaires : En rapport direct avec les tables osseuses, les muscles mentonniers sont systématiquement décollés ou sectionnés lors de l’abord chirurgical de ce secteur. L’artère sub-mentale donne, dans la plupart des cas, des rameaux terminaux qui courent en surface de l’os, donnant dans certains cas des rameaux perforants.
- Rapports postérieurs ou linguaux : Ils sont essentiellement constitués par deux groupes musculaires s’attachant sur les épines mentonnières supérieures et inférieures : les muscles génio-glosses et génio-hyoïdiens. De chaque côté de ces muscles, la gencive fine plaque, contre la table linguale, les rameaux terminaux des artères sublinguales ou sub-mentales quand elles se substituent aux premières.
- Rapports inférieurs ou basaux : Un élément anatomique majeur est constitué par le passage de la branche terminale de l’artère sub-mentale.
Les lésions des artères sub-mentale et sublinguale sont des accidents qui ont été décrits et qui peuvent être évités si les implants sont strictement endo-osseux.
2.2. Région prémolaire :
Le foramen mentonnier est l’élément anatomique prépondérant de cette région, à prendre en considération en chirurgie implantaire. Cette zone marque une frontière anatomique et implantaire en avant, la région symphysaire, généralement favorable à la pose dans des conditions idéales ; en arrière, la région mandibulaire postérieure dont la résorption, associée à la position du pédicule mandibulaire, peut rendre la chirurgie plus délicate.
La pose d’un implant prémolaire à la mandibule est réalisée en fonction de la variété anatomique du foramen mentonnier. Typiquement, il s’ouvre à mi-hauteur du procès alvéolaire et est situé soit à l’apex de la deuxième prémolaire, soit entre les apex des deux prémolaires. Ses variantes concernent :
- Son siège qui peut être situé{proofread} très haut voire au niveau de la crête, parfois en regard de la première prémolaire, voire entre la deuxième prémolaire et la première molaire.
- Son nombre : existence de trous mentonniers doubles, en fait souvent pseudo-dédoublés, voire triples.
2.3. Région molaire :
Comprise entre le bord antérieur de la branche mandibulaire en arrière et le foramen mentonnier en avant, cette région est un site fréquent en implantologie après le secteur incisivo-canin. La présence du pédicule mandibulaire et sa situation par rapport à la crête et aux tables osseuses conditionnent autant la mise en place des implants que le choix du secteur, dans le cas de prélèvement osseux.
- Support osseux :
La forme et les rapports de l’os de cette région sont directement tributaires de l’étendue et du degré de résorption osseuse : - Sur le versant lingual, seules les fibres postérieures du muscle mylo-hyoïdien marquent leur empreinte par une crête sur la corticale linguale au niveau des molaires. Cette crête constitue la limite inférieure de la résorption de l’os alvéolaire.
- Sur le versant vestibulaire, le degré et le sens de la résorption sont fonction de l’épaisseur de la table osseuse externe et de la manière dont les dents ont été extraites.
Sur le plan structural, le corps mandibulaire est caractérisé par une corticale beaucoup plus épaisse latéralement et basalement que médialement. L’épaisseur de la corticale crestale est variable et tributaire de l’ancienneté de l’édentation. L’os spongieux est généralement de plus faible densité dans la région molaire postérieure où il présente souvent des lacunes.
Le pédicule alvéolaire inférieur chemine dans le tissu spongieux, il n’existe pas de corticale pour définir le canal mandibulaire comme en donne l’impression de l’imagerie. Ce pédicule entretient avec les tables osseuses des rapports variables en fonction de son trajet initial et de la morphologie générale de l’os. - Environnement anatomique :
- Rapports latéraux : Deux muscles principaux s’insèrent dans cette région, le muscle masséter en arrière et le muscle buccinateur en regard des molaires. En avant du masséter, l’artère et la veine faciale contournent le bord inférieur de la mandibule pour devenir superficielles. Le muscle buccinateur constitue le plan profond sur lequel reposent artère et veine. Dans l’angle constitué par les insertions inféro-antérieures du muscle masséter, l’os et la face latérale du muscle buccinateur, chemine le nerf buccal.
- Rapports médiaux : Ils sont constitués par les parois du creux sublingual et son contenu. Le muscle mylo-hyoïdien se fixe sur la face médiale de l’os, sur la crête mylo-hyoïdienne constituant le plancher de la loge sur lequel repose le prolongement antérieur de la glande submandibulaire accompagné par le nerf lingual et le conduit sub-mandibulaire. En dedans, la face latérale de la langue est constituée par les muscles hyoglosse en arrière et génio-glosse en avant.
Un forage trop profond dans la région prémolo-molaire peut aussi aboutir à une perforation de la corticale linguale avec risque de lésion de structures anatomiques.
Conclusion :
Comme pour toute intervention chirurgicale, le praticien doit être conscient des risques encourus et des complications qui peuvent en découler. Pour anticiper et faire face à ces complications, une connaissance approfondie de l’anatomie maxillo-faciale et des variations anatomiques liées à la perte des dents et à l’âge sont indispensables.
Bases fondamentales de l’anatomie et de la physiologie osseuse
Voici une sélection de livres:
Parodontologie Relié – 1 novembre 2005
Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
Parodontologie Broché – 19 septembre 1996
MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
Parodontologie clinique: Dentisterie implantaire, traitements et santé
Parodontologie & Dentisterie implantaire : Volume 1
Endodontie, prothese et parodontologie
La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020


Leave a Reply