Asepsie, antisepsie et stérilisation au cabinet dentaire
Asepsie, antisepsie et stérilisation au cabinet dentaire
Asepsie, Antisepsie et Stérilisation au Cabinet Dentaire
Introduction
Le respect des différentes règles d’hygiène et d’asepsie a pour but de prévenir tout risque de surinfection ainsi que la survenue de contamination entre individus (transmission d’agents pathogènes).
L’activité des médecins-dentistes comporte des particularités qui augmentent le risque de contaminations. Elle comprend de très nombreux actes invasifs, elle est particulièrement exposée au sang ainsi qu’aux produits biologiques, et elle utilise des instruments complexes dans un milieu naturellement septique.
Définitions
Asepsie
L’asepsie désigne l’ensemble des mesures propres à empêcher tout apport exogène de micro-organismes ou de virus.
But : prévenir toute contamination lors de traitements ou d’explorations.
L’asepsie associe la désinfection de l’environnement et de l’air, la tenue de travail, la rigueur de la technique, l’utilisation de matériel stérile et d’antiseptique.
Antisepsie
L’antisepsie est une opération au résultat momentané par la mise en œuvre des moyens physico-chimiques permettant, au niveau des tissus vivants dans la limite de leur tolérance, d’éliminer ou de tuer les micro-organismes et/ou d’inactiver les virus.
C’est une opération dont le résultat est momentané, limité aux micro-organismes présents au moment de l’opération.
Désinfection
La désinfection consiste en l’élimination des micro-organismes et/ou l’inactivation des virus indésirables sur des milieux inertes. Le résultat est momentané, limité aux micro-organismes et/ou virus présents au moment de l’opération.
Stérilisation
La stérilisation est l’opération permettant d’éliminer ou de tuer les micro-organismes, y compris les spores bactériennes, portés par des milieux inertes contaminés. Le résultat de cette opération est l’état de stérilité (résultat à long terme, contrairement à l’antisepsie et la désinfection qui ont un résultat momentané).
Antiseptiques et Désinfectants
Ce sont des produits ou procédés utilisés pour l’antisepsie et la désinfection, selon le cas, dans des conditions définies. Selon que tel antiseptique ou désinfectant aura la propriété de tuer les bactéries, les virus, les champignons ou les spores, on le dira bactéricide, virucide, fongicide ou sporicide.
Sources de Contamination
| Mode de transmission | Circonstances | Contamination infectieuse |
|---|---|---|
| Voie sanguine | Contact avec des microlésions de la peau. Piqure accidentelle par instrument souillé de sang | Infection HIV, Hépatite B et C |
| Voie respiratoire | Inhalation d’aérosols infectés. Contact avec un patient infecté | Tuberculose, Grippe, Méningite, Diphtérie |
| Voie oculaire | Projection de débris infectés sur l’œil exposé | Infection cornéenne, Kérato-conjonctivites virales |
| Voie manu portée | Contact avec la salive infectée des patients | Infection digestive et cutanée |
Mesures d’Hygiène
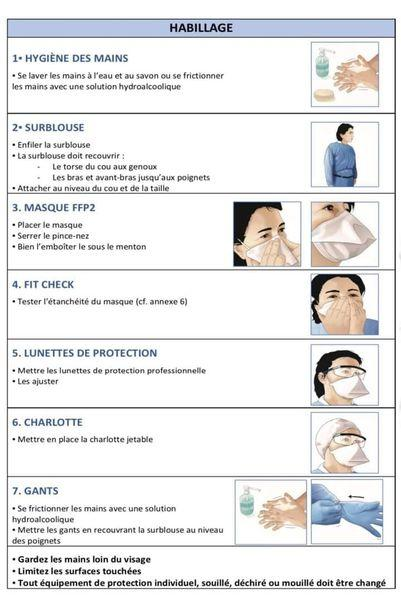
Asepsie du Personnel (Praticien et ses Aides)
Les mesures de protection individuelle regroupent :
- Le port de protections individuelles efficaces (tenue professionnelle, gants, masques et lunettes).
- La protection chimique par le lavage et l’antisepsie des mains.
- L’immuno-prévention par la vaccination.
- Les procédures en cas d’accidents d’exposition au sang.
Asepsie du Patient
Recommandations :
- Aspiration chirurgicale : lutte contre l’aérocontamination, les aérosols et les débris chargés d’agents infectieux.
- Champ opératoire : protection du site chirurgical de toute contamination provenant de l’environnement immédiat (cheveux, cou, etc.).
- Couvrir poitrine et visage en cas de chirurgie.
- Digue : conseillée (obligatoire pour l’endodontie).
- Antisepsie buccale et péribuccale :
- Réduction du taux de la flore commensale au niveau des muqueuses buccales, des dents et de la peau.
- Badigeonnage à l’aide de compresses stériles imbibées de solution antiseptique adaptée ou un rinçage par bain de bouche avant tout traitement (Chlorhexidine à 2 %, fluorures d’amine ou d’étain, ou polyvinyle pyrolidone iodée).
Asepsie de l’Instrumentation
Le traitement des dispositifs médicaux se fait selon une chaîne de stérilisation qui répond à une série de normes actuellement en application pour l’exercice dentaire et qui comprend les étapes suivantes :
Pré-désinfection
Objectifs :
- Limiter le risque de contamination du personnel soignant et de l’environnement.
- Diminuer la quantité des agents infectieux.
- Faciliter les étapes suivantes de nettoyage et de stérilisation.
Critères de choix :
- Action détergente.
- Action désinfectante (bactéricide).
- Action rapide (15 minutes).
- Compatible avec les matériaux.
- Biodégradable.
- Non toxique.
- Actif à température ambiante.
- Stable pur et dilué.
- Sans aldéhyde (fixe les protéines, favorise l’apparition du biofilm).
Protocole :
- Diluer la solution ou la poudre de pré-désinfection dans un bac rempli d’eau.
- Immerger les instruments directement après la fin du soin dans le bac pendant 15 minutes.
- Les instruments articulés sont démontés.
- Le port de gants de ménage est nécessaire.
- Les instruments désinfectés sont ensuite sortis du bac à l’aide du panier et rincés à l’eau courante.
- Le bain doit être changé chaque jour, ou chaque fois que la solution présente un trouble.
Nettoyage
La stérilisation n’est valable que si elle est précédée d’un nettoyage efficace et rigoureux, car « on ne stérilise bien que ce qui est propre ». La qualité du lavage dépend de quatre facteurs :
- L’action mécanique.
- L’action chimique.
- L’action de la chaleur.
- Le temps de nettoyage suffisant.
Les détergents-désinfectants sont les mêmes que ceux utilisés pour la désinfection des sols, surfaces et mobilier.
Nettoyage Manuel
- Réservé au matériel ne supportant pas un nettoyage aux ultrasons ou automatique (risque accru de contamination du personnel et de l’air).
- Utiliser une solution détergente ou désinfectante et une brosse souple (en nylon) et non métallique (éponges proscrites).
- Personnel protégé par des gants de ménage, lunettes et un masque.
Nettoyage Ultrasonique
- Lavage semi-automatique.
- Préparation du bain comme pour la pré-désinfection.
- Immersion totale des instruments en 1 ou 2 couches.
- Maintenir les ultrasons pendant 4 à 15 minutes selon le nombre et le type d’instruments, et la puissance de l’appareil.
- Rincer les instruments pendant 5 minutes, puis les sécher.
- Le bain est renouvelé quotidiennement ou chaque fois qu’il est sale.
Nettoyage Automatique
Les autolaveurs réalisent toutes les étapes, de la pré-désinfection au séchage de l’instrumentation :
- Une phase de pré-nettoyage (rinçage ou lavage à froid, avec un produit détergent-désinfectant).
- Une phase de lavage à chaud, avec un produit détergent.
- Une phase de rinçage (alternance de rinçage à chaud et à froid).
- Une phase de séchage.
Conditionnement
- Garantit la protection du matériel propre avant la stérilisation et le maintien de l’état de stérilité dans le temps.
- Permet l’action de l’agent stérilisant, sans être dégradé par la perméabilité de l’emballage.
- Assure le maintien de la stérilité jusqu’à l’utilisation.
- Permet le prélèvement et l’utilisation des objets stérilisés dans des conditions aseptiques.
- Préserve les propriétés des dispositifs médicaux.
Conditionnements Rigides « Containers »
- En acier austénitique, en aluminium anodisé durci ou en matériaux composites.
- Pourvus de soupapes qui s’ouvrent et se ferment selon les différentes phases du cycle de stérilisation.
- Utilisés surtout pour le matériel de chirurgie.
- Excellent mode de conditionnement.
- Conservation jusqu’à 3 mois.
Emballages Thermoscellés
- Face supérieure en papier (fibres cellulosiques superposées) et face inférieure en plastique.
- Leur microstructure laisse passer l’agent stérilisant et arrête les micro-organismes.
- Scellés, ils ne permettent pas à l’air ou à l’eau de circuler.
Contrôle de la qualité du conditionnement thermoscellé :
- Éviter la superposition des instruments.
- Les soudures doivent être lisses, sans faux pli.
- Les plateaux sont positionnés de manière à ce que leur partie concave, contenant les instruments, soit en regard de la face papier.
- Les instruments articulés sont ouverts afin que toutes les surfaces soient accessibles.
- La taille du conditionnement doit être ajustée à la taille de l’objet à conditionner.
- Les instruments de chirurgie doivent être emballés sous double sachet.
- Vérifier une par une l’état des soudures après toute stérilisation.
- Vérifier un par un l’état des sachets après l’insertion des instruments piquants et tranchants (risque de perforation).
- La manipulation doit être réduite au minimum.
Stérilisation
Opération permettant d’éliminer ou de tuer les micro-organismes portés par des milieux inertes contaminés. La stérilisation à la vapeur d’eau saturée reste le seul procédé de référence. Le stérilisateur actuel de référence est un autoclave de classe B, qui présente la garantie d’une stérilisation sûre pour tous les types de charge.
Stérilisation à la Chaleur Sèche (Poupinel)
- Nécessite une température élevée et un cycle long : 3h à 170°C ou 1h30 à 180°C.
- Les instruments rotatifs, les tissus, compresses, caoutchouc et certains plastiques ne peuvent pas y être stérilisés.
Stérilisation à la Chaleur Humide (Autoclave)
- La stérilisation à la vapeur d’eau est le procédé de référence.
- L’association de chaleur et d’eau (sous forme saturée) réalise une dénaturation protéique.
- L’agent stérilisant est la vapeur d’eau, saturée à une température de plus de 100°C, donc sous pression avec système de pré-vide. Cette vapeur doit être exempte d’impuretés afin de ne pas causer des dégâts aux instruments et à l’autoclave.
- Un cycle de stérilisation comprend l’évacuation de l’air, la montée en température, le plateau thermique (présence exclusive de vapeur d’eau saturée), la descente de température et le retour à la pression atmosphérique.
- Le plateau thermique correspond à la phase de stérilisation, les paramètres choisis pour tout le cycle sont ceux du plateau thermique.
- La stérilisation nécessite une température de 134°C maintenue pendant 18 minutes.
Stérilisation à la Vapeur Chimique (Chemiclave)
- Utilise un mélange de vapeur chimique insaturée de formaldéhyde, d’acétone et d’alcools.
- Permet de stériliser turbine, contre-angle et pièce à main préalablement mis dans des emballages étanches pour éviter l’oxydation.
- Les vapeurs de formol sont irritantes pour les yeux.
Le Stockage
- Conservation : à l’abri de la lumière, de la poussière et de l’humidité.
- Le stockage dans un endroit fermé (armoire, tiroir) augmente considérablement le temps de conservation.
- Le conditionnement doit comporter :
- La date de stérilisation.
- Le numéro de la charge.
- La date de péremption.
Les Instruments Rotatifs
- Source de contamination croisée entre les patients (contact direct avec la salive, sang, débris organiques, spray, ou contact indirect avec les autres instruments).
- Traitement externe/interne avant le conditionnement et la stérilisation à l’autoclave :
- Une désinfection interne en faisant fonctionner l’instrument à vide avec son spray pendant 10 secondes.
- Une désinfection externe avec une lingette désinfectante.
- Une lubrification de l’instrument.
- Un nettoyage des fibres optiques.
- Éliminer les traces de lubrifiants avec des lingettes.
- Conditionner et stériliser à l’autoclave classe B à 134°C pendant 20 minutes.
- Tester l’instrument à vide juste avant utilisation pendant 30 secondes.
- Avant passage dans l’autoclave, la pré-désinfection et le nettoyage des instruments rotatifs peuvent se faire aussi par des dispositifs spécifiques ou des « automates ».
- Avantage : action efficace sur les parties internes de l’instrument.

Contrôle du Stérilisateur
Ce sont des contrôles réguliers qui permettent d’assurer le fonctionnement correct de l’appareil :
- Test biologique par l’emploi d’indicateur de stérilisation chaque semaine.
- Test d’étanchéité au vide chaque semaine.
- Test de Bowie-Dick (test de pénétration de la vapeur) tous les jours.
Asepsie du Local
Recommandations :
- Aération des pièces : 20 minutes par jour.
- Mobilier : à contours arrondis et parois lisses (pas de niches bactériennes).
- Éviter les recoins (nettoyage facile).
- Revêtement de sols adaptés.
- Privilégier les meubles sans poignée (ouverture et fermeture par effleurement).
Nettoyage des Postes de Travail et des Locaux
Zone 1
- Le risque infectieux est minime (halls d’entrée, couloirs de circulation, escaliers).
- Traitement requis : nettoyage de type « domestique » quotidien.
Zone 2
- Regroupe la salle d’attente, le bureau, le cabinet de consultation ou de soins, et la salle de stérilisation.
Zone 3
- Salle d’intervention chirurgicale (implantologie, greffe osseuse) et toilettes.
- Traitement requis pour les zones 2 et 3 : « bio-nettoyage » quotidien, ou plus si nécessaire, avec alternance de produits détergents et de produits détergents-désinfectants.
Bio-nettoyage
Méthode destinée à réduire la contamination des surfaces et des sols, concerne essentiellement les zones 2 et 3. Il comporte :
- Évacuation des déchets.
- Dépoussiérage humide.
- Nettoyage et désinfection.
Fréquence d’application :
- Sol : 2 fois par jour.
- Murs : 3 fois tous les 6 mois.
- Plafond : 1 fois par an.
- Mobilier (portes, sièges, bureaux, tables et téléphone) : 1 fois par jour.
- Dispositifs médicaux (unit, radio, scialytique) et plans de travail : nettoyés et désinfectés par l’assistante après chaque patient.
Système d’Aspiration
- Embouts : usage unique (pompe à salive, spray air-eau).
- Tubulure : nettoyage et désinfection après chaque acte sanglant, rinçage avec un demi-litre d’eau après chaque acte.
Gestion des Déchets et des Instruments à Usage Unique
La gestion des déchets fait l’objet d’une réglementation précise. Ils sont classés selon leur potentiel de contamination :
Déchets d’Activités de Soins Non Contaminés (DAS)
- Constitués d’emballages, cartons, papiers essuie-mains, etc.
Déchets d’Activités de Soins à Risques Infectieux (DASRI)
- Tout dispositif de soins et tout objet souillé par du sang ou un autre liquide biologique.
Objets Piquants, Coupants et Tranchants (OPCT)
- Font partie des DASRI, sont plus dangereux et nécessitent plus de précautions.
Tri et Stockage des Déchets
- OPCT : entreposés dans des conteneurs rigides disposant d’un fermoir, puis dans des collecteurs où ils seront incinérés.
- DASRI : décontaminés dans une solution javellisée avant d’être enfermés dans des sacs étanches et épais, puis incinérés.
- DAS : enfermés dans des sacs plastiques et conservés dans des poubelles en vue de leur collecte par les services municipaux.
Accident d’Exposition au Sang (AES)
Un accident d’exposition au sang (AES) se définit comme tout contact avec du sang, ou du liquide biologique contenant du sang, et comportant :
- Soit une effraction cutanée (piqûre, blessure).
- Soit la projection sur une muqueuse (bouche, œil) ou sur une peau lésée.
Conduite à Tenir en Cas d’AES
- Nettoyage immédiat de la zone cutanée lésée à l’eau et au savon.
- Ne pas faire saigner en pressant la plaie (cette manœuvre augmente le risque de pénétration de l’agent infectieux), mais laisser saigner passivement sous l’eau du robinet.
- Désinfection à l’alcool à 70° pendant 3 minutes, ou polyvidone iodée (Bétadine®) en solution dermique pure pendant 5 minutes, ou à l’eau de Javel à 12° chlorométrique diluée à 1/10ème pendant 10 minutes.
- En cas de projection sur les muqueuses ou les yeux : rinçage abondant à l’eau ou, mieux encore, au sérum physiologique.
Surveillance des AES
- Déclaration de l’accident dans les 24-48h à la direction de l’établissement.
- Contacter le service de médecine du travail et consulter rapidement un médecin pour établir un certificat initial avec demande de sérologie (HIV, VHB et VHC) le jour même, au 3ème et au 6ème mois qui suivent l’accident.
- S’il est connu et s’il est d’accord, effectuer une autre sérologie au patient « contaminant ».
- La vaccination (anti-VHB +++) est obligatoire pour les professionnels de santé.
Conclusion
Le cabinet dentaire est le lieu de tous les dangers, le risque de contamination y est accru. Le praticien doit prendre toutes les précautions nécessaires afin d’écarter tout risque et de protéger les patients, le personnel soignant et l’environnement.
Voici une sélection de livres:
- Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
- Parodontologie Broché – 19 septembre 1996
- MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
- Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
- Parodontologie clinique: Dentisterie implantaire, traitements et santé
- Parodontologie & Dentisterie implantaire : Volume 1
- Endodontie, prothese et parodontologie
- La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020
- Parodontologie Relié – 1 novembre 2005



Leave a Reply