Adénopathies cervico-faciales
Adénopathies cervico-faciales
INTRODUCTION
La découverte d’adénopathies cervico-faciales est une situation clinique fréquente. Elles peuvent être signalées par le patient lui-même, notées lors d’un examen clinique, ou associées à d’autres symptômes. Leurs étiologies sont très variées. Un interrogatoire rigoureux et un examen clinique soigneux et systématique permettent souvent une orientation diagnostique. Des examens complémentaires sont pratiqués pour étayer celui-ci et aider à établir une stratégie thérapeutique adaptée.
Chez l’enfant ou l’adulte jeune, les adénopathies d’origine infectieuse prédominent. Chez l’adulte après 40 ans, la hantise est celle d’une affection maligne, de pronostic souvent péjoratif.
1. DEFINITIONS
1.1. Ganglion lymphatique
Organe de l’immunité, réniforme de taille variable (à grand axe ≤ 10 mm), de structure ovoïde, il est échelonné le long des voies lymphatiques.
1.2. Adénopathie
L’adénopathie est une augmentation de volume d’un (ou de plusieurs) ganglion(s) lymphatique(s) (hypertrophie) qui correspond à la stimulation du tissu lymphoïde ganglionnaire par un processus infectieux ou non infectieux, ou à l’envahissement du ganglion par une population tumorale.
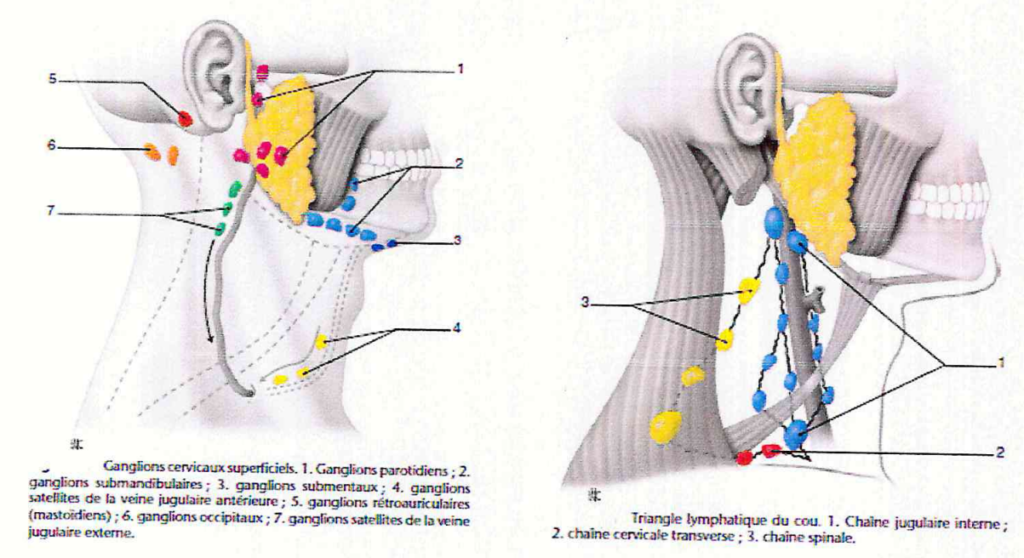
2. RAPPEL ANATOMIQUE
Anatomie du drainage lymphatique
Les ganglions lymphatiques de la tête et du cou se répartissent en deux grands systèmes : le cercle ganglionnaire péricervical et le triangle lymphatique cervical.
2.1. Cercle ganglionnaire péri-cervical de CUNEO et POIRIER
C’est un réseau horizontal situé à l’union de la tête et du cou. Il est constitué par :
- Les ganglions occipitaux ;
- Les ganglions mastoïdiens ;
- Les ganglions parotidiens ;
- Les ganglions sous-mandibulaires ;
- Les ganglions géniens ;
- Les ganglions sous-mentaux.
2.2. Triangle lymphatique cervical de ROUVIERE
Trois chaînes anastomosées entre elles composent ce réseau vertical en triangle latérocervical. Elles cheminent dans un prolongement de l’aponévrose cervicale moyenne, entre la voie veineuse et la face profonde du muscle sterno-clédomastoïdien :
- La chaîne jugulaire interne ;
- La chaîne spinale ;
- La chaîne cervicale transverse.
3. PHYSIOPATHOLOGIE
L’hypertrophie des ganglions lymphatiques peut résulter de :
- La prolifération lymphocytaire “physiologique” réactionnelle à la stimulation antigénique locorégionale (essentiellement infectieuse ou tumorale) ou générale (infectieuse ou dys-immunitaire) ;
- L’accumulation de cellules granuleuses et/ou d’histiocytes (cellules épithélioïdes et géantes) lors de réactions inflammatoires aiguës ou chroniques ;
- La prolifération tumorale primitive du tissu lymphoïde (lymphomes malins) ;
- La colonisation par des cellules tumorales non lymphoïdes (métastases ganglionnaires).
4. DIAGNOSTIC POSITIF
4.1. Interrogatoire
L’anamnèse médicale ou interrogatoire s’attachera à préciser :
- L’âge du sujet qui peut orienter la démarche diagnostique.
- Les antécédents médicochirurgicaux (tuberculose, syphilis, radiothérapie cervicale).
- Cerner le mode de vie du malade (par exemple la promiscuité avec des animaux ou la vie en région tropicale), son état sérologique et éventuelle sexualité non protégée, sa profession, ses habitudes alcoolo-tabagiques, ainsi que les médications prises.
Histoire de la maladie
Préciser l’âge de l’adénopathie, son mode d’évolution, son type d’évolution (augmentation progressive ou explosive du volume, régression transitoire éventuelle) et les signes accompagnateurs locaux ou généraux. Les principaux signes généraux sont la douleur, l’altération de l’état général, la fièvre, la dysphonie, la dysphagie voire un écoulement par une fistule.
4.2. Examen clinique
4.2.1. Examen local
Il permet de noter le siège de l’adénopathie, son volume, et l’état des téguments en regard. La palpation doit être minutieuse, tête fléchie en avant pour obtenir un bon relâchement musculaire cervical. Les résultats de cet examen sont consignés sur un schéma daté. Sont ainsi définis :
- Le nombre de ganglions perçus ;
- Leur caractère uni- ou bilatéral ;
- Leur siège d’origine (orientation vers une lésion primitive) ;
- Leur volume, mesuré au mètre-ruban, appréciant leur vitesse d’évolution ;
- Leur caractéristique douloureuse (quand ils sont inflammatoires) ou non ;
- Leur mobilité par rapport au plan superficiel cutané et aux plans profonds (musculaire ou vasculaire) ;
- L’aspect de la peau en regard (inflammatoire, fistulisation, ulcération, en “peau d’orange”) ;
- Leur consistance ferme, voire dure et ligneuse, élastique ou molle, d’aspect collecté fluctuant.
4.2.2. Examen locorégional
Cet examen doit rechercher une porte d’entrée microbienne potentielle, à savoir :
- Cutanée : de la face, du cou et du cuir chevelu ;
- Dentaire : caries, parodontite, péricoronarite, traumatisme… ;
- Muqueuse buccale : rougeur, ulcération, induration… ;
- Examen ORL (larynx, pharynx, fosses nasales et cavum).
- Ne pas oublier le toucher pharyngé avec palpation de la base de la langue.
4.2.3. Examen général
Dans le cadre d’une pathologie générale, l’adénopathie n’est pas isolée, et outre un examen minutieux des téguments, il faut pratiquer une palpation de toutes les aires ganglionnaires (axillaire, inguinales…) et une palpation abdominale à la recherche d’une hépatosplénomégalie.
4.3. Examens complémentaires
Les examens para-cliniques sont indispensables à la confirmation d’un diagnostic, mais ils sont demandés en fonction des orientations de l’examen clinique.
A. Examens biologiques
Ils sont orientés dès le départ par les signes cliniques. Les examens de base sont :
- Vitesse de sédimentation (VS) ;
- Hémogramme NFS avec formule leucocytaire pour le dépistage d’un processus infectieux ou d’une hémopathie ;
- Les tests sérologiques sont nombreux. Nous citons : MNI test de la mononucléose, virus de l’immunodéficience humaine (HIV), test sérologique syphilitique.
B. Examens bactériologiques
Par ponction ganglionnaire du pus, un examen direct et une mise en culture peuvent être pratiqués, après avoir écarté un processus aux dépens du tissu salivaire, car dans ce cas, la ponction est proscrite.
C. Investigations radiologiques et imagerie
Certaines de ces explorations cherchent à éliminer un diagnostic différentiel.
- Radiographies standards
À savoir, une radio panoramique et des rétro-alvéolaires afin d’éliminer une porte d’entrée bucco-dentaire, rechercher des calcifications ganglionnaires ou une lithiase salivaire. - Radiographie thoracique de face et de profil
Dans le cadre d’un bilan infectieux (tuberculose), de sarcoïdose ou carcinologique. - Échographie cervicale
L’échographie représente l’examen morphologique le plus simple et le moins coûteux. L’échographie cervicale a donc pour intérêt de confirmer le diagnostic d’adénopathie cervicale, de préciser sa forme et son siège ainsi que ses rapports avec les gros vaisseaux, de chercher certains signes de suspicion de malignité et de dépister d’autres adénopathies infracliniques. - Tomodensitométrie cervicale
De nombreuses études ont montré l’intérêt de la tomodensitométrie en cancérologie cervico-faciale, tant pour l’étude de l’extension de la tumeur primitive, que pour la caractérisation du stade ganglionnaire, aboutissant à la proposition d’une classification du stade N par le seul examen tomodensitométrique. - Imagerie par résonance magnétique
L’IRM permet également une exploration complète des chaînes ganglionnaires cervicales. Elle ne paraît pas indiquée en première intention.
D. Examens histologiques
- Cyto-ponction protégée à l’aiguille fine
La cytoponction est un examen simple et fiable donnant un aspect cytologique évocateur de tuberculose ganglionnaire, d’un lymphome ou en faveur de métastases ganglionnaires. Cet examen peut permettre en plus un examen bactériologique direct et une culture du liquide de ponction. - Biopsie ganglionnaire et adénectomie
La biopsie ganglionnaire consiste à prélever chirurgicalement un ou plusieurs ganglions en vue d’un examen histologique.
5. DIAGNOSTIC DIFFERENTIEL
Dans un premier temps, les pièges anatomiques que posent la grande corne de l’os hyoïde, le cartilage thyroïde et l’apophyse transverse de C2 sont éliminés par un bon examen clinique. En cas d’adénopathies multiples, le diagnostic est relativement évident mais, en cas de tuméfaction isolée, le diagnostic clinique reste le plus souvent insuffisant d’où la nécessité de pousser les investigations.
Région sous-mentale
- Kyste dermoïde médian du plancher buccal : une tumeur embryonnaire de l’enfant, indolore ;
- Kyste du tractus thyréo-glosse : une lésion médiane mobile lors de la déglutition par adhérence à l’os hyoïde (tumeur lisse volumineuse) ;
- Grenouillette sus-hyoïdienne ou processus tumoral de la glande salivaire sublinguale ;
- Noyau de cellulite chronique d’origine dentaire.
Région sous-mandibulaire
- Sous-maxillite chronique d’origine lithiasique avec coliques salivaires. L’orifice de Wharton peut présenter des signes inflammatoires ou infectieux, alors que l’ADP est appendue au bord basilaire ;
- Tumeur de la glande sous-mandibulaire (rare) ;
- L’actinomycose cervico-faciale : affection à point de départ buccodentaire qui se traduit cliniquement par une cellulite d’évolution lente et progressive.
Région latéro-cervicale
- Tumeur du pôle inférieur de la glande parotide ou du pôle postérieur de la glande sub-mandibulaire ;
- Parotidite : signes inflammatoires ou infectieux à l’orifice du Sténon ;
- Kyste congénital du premier et du deuxième arc.
6. DIAGNOSTIC ETIOLOGIQUE
6.1. ADENOPATHIES D’ORIGINE INFECTIEUSE
Ce sont des manifestations ganglionnaires secondaires soit à un processus infectieux généralisé soit, le plus souvent, à une infection siégeant en amont du territoire lymphatique cervical : revêtement cutanéo-muqueux. Elles peuvent être d’origine bactérienne, virale ou parasitaire.
6.1.1. Adénopathies d’origine bactérienne
Adénopathies d’origine bactérienne à germes banaux
Évoquées devant le caractère inflammatoire et douloureux de l’adénopathie et l’existence d’un foyer infectieux ou inflammatoire dans le territoire de drainage. Elles sont dues à des localisations infectieuses cervico-faciales :
- Gingivo-buccale : aphtes, glossites, péricoronarite, une gingivostomatite… ;
- Amygdalienne : angine, phlegmon amygdalien… ;
- Otalgique : furoncle du conduit auditif externe, otite externe… ;
- Cutanée : piqûres d’insecte, dermatoses surinfectées, impétigo, un furoncle, une folliculite…
Elles peuvent prendre différentes formes évolutives :
a. Adénites aiguës
Cliniquement, le ganglion augmente rapidement de volume et devient douloureux, spontanément et à la palpation ; sa consistance est dure et il s’entoure d’une périadénite : la peau qui le recouvre est érythémateuse, chaude. Des réactions générales d’accompagnement sont possibles : fièvre, asthénie… L’hyperleucocytose à neutrophiles et l’accélération de la vitesse de sédimentation sont normales. L’étiologie des adénites aiguës est souvent bactérienne banale. Elle est fonction de la porte d’entrée (streptocoques, staphylocoques et des anaérobies seront en cause). L’adénite peut évoluer vers la fluctuation par absence de traitement.
b. Adénopathies subaiguës et chroniques
Elle est d’apparition plus lente et plus atténuée. Elle peut évoluer vers une adénopathie chronique.
c. Adénophlégmon
Il correspond à l’extension du processus infectieux au-delà de la capsule ganglionnaire dans le tissu cellulaire péri-ganglionnaire, soit d’emblée soit à partir d’une adénite aiguë suppurée. La symptomatologie locale et générale est plus expressive. Cliniquement, il se manifeste par une douleur vive et profonde qui irradie, par une aggravation des signes généraux et par une accentuation des signes locaux : peau érythémateuse, hyperémique, tendue et luisante, placard de périadénite.
d. Adénopathie de l’enfant
L’enfant présente une hyperplasie ganglionnaire plus importante et plus rapide, en réponse à la stimulation antigénique. Les ganglions ne sont pas palpables à la naissance. Le développement du système lymphatique est maximal entre 4 et 8 ans, puis régresse progressivement après la puberté.
Adénopathies d’origine bactérienne à germes spécifiques
a. Tuberculose
La tuberculose est une infection due au Mycobacterium tuberculosis. On retrouve des ADP cervicales chroniques. Les ganglions sont multiples, fermes, indolores, de taille inégale au niveau des chaînes spinale et cervicale haute. Ils augmentent progressivement de volume, puis évoluent vers un abcès froid avec ramollissement puis fistulisation permettant le drainage d’un pus grumeleux. Les adénopathies peuvent accompagner des ulcérations tuberculeuses buccopharyngées ou laryngées secondaires chez des tuberculeux pulmonaires.
- Le diagnostic de la tuberculose repose sur :
- La radiographie du thorax est strictement normale ;
- Le diagnostic est bactériologique et histologique. Le bacille de Koch (BK) doit être mis en évidence ;
- La ponction ganglionnaire, avec ses risques de fistulisation, donnerait 50 % de résultats positifs dès l’examen direct ; la mise en culture du pus ou mieux du ganglion ou l’inoculation au cobaye sont cependant plus fiables.
b. Syphilis
La syphilis est une maladie due au Treponema pallidum, spirochète identifié en 1905 par Schaudinn et Hoffmann. C’est une infection sexuellement transmissible, d’où la nécessité d’un bon interrogatoire à la recherche de rapports non protégés contaminants.
- Au stade de syphilis primaire qui débute environ 20 jours après l’inoculation du tréponème, l’adénopathie est le “compagnon du chancre”. Siégeant dans le territoire ganglionnaire correspondant à la localisation du chancre, elle apparaît 8 jours après la lésion primaire, rarement concomitamment et rarement bilatérale. Plusieurs ganglions hypertrophiés apparaissent avec parmi eux un ganglion beaucoup plus volumineux, dur, indolore, mobile et sans périadénite.
- Au stade de syphilis secondaire, la micropolyadénopathie généralisée est le signe clinique le plus constant. Au niveau cervical, une adénopathie postérieure entre l’occipital et la mastoïde est évocatrice.
- Le diagnostic positif repose sur les tests sérologiques par TPHA, VDRL, FTA et test de Nelson.
c. Actinomycose
C’est une affection par Actinomyces, bacille à Gram positif, anaérobie strict. L’atteinte cervicofaciale est la plus fréquente (50 à 60 % des cas). La porte d’entrée est endobuccale : soin dentaire, traumatisme oral, lithiase salivaire, mauvaise hygiène buccodentaire. Après quelques semaines, l’adénopathie apparaît, de siège sous-angulomandibulaire, ligneuse, adhérente, évoluant vers l’abcédation, dans un contexte apyrétique. La fistulisation laisse sourdre un pus épais contenant des grains caractéristiques actinomycosiques jaunes, dits “grains sulfurés”. Le diagnostic repose sur la réalisation d’un examen direct du pus, les grains jaunes et des filaments palissadiques sont caractéristiques.
d. Maladie des griffes de chat
C’est une lymphoréticulose bénigne d’inoculation pour laquelle plusieurs germes ont été suspectés : Chlamydiae, mycobactéries, virus et un bacille à Gram négatif du genre Rothia. Actuellement, le germe incriminé est Rochalimaea henselae. Après 2 à 3 semaines, une volumineuse adénopathie subaiguë apparaît, satellite du point d’inoculation, sous la forme d’une papule rouge et indolente ou d’une vésiculopustule. L’évolution est spontanément favorable même en l’absence de traitement, parfois après fistulisation de l’adénopathie. Le pus est jaune verdâtre, apparemment stérile en culture sur les milieux usuels.
e. Adénites à mycobactéries atypiques
Souvent dues à Mycobacterium scrofulaceum, elles surviennent surtout chez l’enfant très jeune (65 % avant 3 ans). La porte d’entrée serait cutanée (cuir chevelu, oreille externe ou face) et/ou muqueuse (voies aériennes supérieures). L’adénopathie cervicale est froide, isolée, ferme et mobile, de croissance initiale rapide ; elle évolue en 1 à 2 mois vers la suppuration et la fistulisation, avec conservation de l’état général et absence d’image pulmonaire. Son siège est prétragien, sous-mental, sous-angulomandibulaire, cervical supérieur. L’évolution est bénigne et reste localisée mais peut durer plusieurs mois.
6.1.2. Adénopathies d’origine virale
a. Mononucléose infectieuse
Atteignant principalement l’adolescent et le jeune adulte, cette virose n’a été que récemment mise en relation avec le virus d’Epstein-Barr. Elle est caractérisée par de la fièvre, des malaises, une asthénie, des myalgies et des adénopathies qui ont une localisation surtout cervicale haute antérieure, moins souvent postérieure ; de volume variable, elles sont multiples et modérément inflammatoires, n’évoluant jamais vers la suppuration. Le diagnostic de cette affection est biologique. Le MNI-test constitue une réaction sérologique aspécifique. La réaction de Paul-Bunnell et Davidsohn est plus spécifique et positive après un délai de 8 jours.
b. Herpès
Il s’agit d’une infection par le virus Herpès simplex hominis de type 1, responsable d’une gingivostomatite lors de la primo-infection avec des adénopathies cervicales hautes bilatérales, une fièvre et une dysphagie en rapport avec les lésions muqueuses érosives. L’évolution est spontanément favorable en 10 à 15 jours. Lors des récurrences herpétiques, les adénopathies sont classiquement absentes, sauf en présence d’une surinfection.
c. Rubéole
Le virus de la rubéole est un togavirus. Les adénopathies cervicales sont présentes précocement, préférentiellement au niveau rétro-auriculaire et sous-occipital. Les ganglions sont petits, bien mobiles et peu douloureux à la palpation. Le diagnostic repose sur la clinique et titrage possible du taux d’anticorps à 10 jours d’intervalle.
d. Rougeole
Dans cette maladie due à un paramyxovirus, une polyadénopathie est de règle : petits ganglions mobiles, présents dès la phase clinique, avec le catarrhe oculonasal. Dans 90 % des cas, on découvre les taches de Koplik autour des orifices des canaux de Sténon. Si les taches de Koplik régressent en 5 jours, les adénopathies subsistent beaucoup plus longtemps.
e. Syndrome d’immunodéficience acquise (SIDA)
Les patients atteints par le VIH peuvent développer des adénomégalies sur toutes les aires ganglionnaires, y compris cervicales. Ces adénopathies sont fermes, indolores et mobiles, persistant dans au moins deux aires ganglionnaires, souvent d’un diamètre supérieur à 1 cm. Au stade de SIDA avéré, les adénopathies disparaissent par déplétion lymphocytaire ; leur réapparition doit faire suspecter un lymphome, un sarcome de Kaposi lymphonodal ou une infection opportuniste à mycobactéries. Le diagnostic se pose par la réalisation de tests sérologiques spécifiques anti-HIV (test d’ELISA et Western Blot).
6.1.3. Adénopathies d’origine parasitaire
Toxoplasmose
Infection très courante passant souvent inaperçue, puisque 90 % de la population a une sérologie positive à 30 ans. L’agent infectieux est un parasite intracellulaire, Toxoplasma gondii. La primo-infection associe des adénopathies occipitales et spinales (multiples, indolores et mobiles) à un syndrome grippal inconstant. Le diagnostic repose surtout sur le contexte et la sérologie avec dosage des immunoglobulines (Ig) M présentes dès la première semaine et pour quelques mois.
6.1.4. Adénopathies d’origine mycologique
Histoplasmose
La maladie se traduit par la présence de lésions granulomateuses avec manifestations cutanéo-muqueuses et adénopathie abcédée froide. Par inhalation des spores, les manifestations sont pulmonaires. Le diagnostic de cette affection se fait par examen direct des prélèvements, mise en culture et IDR à l’histoplasmine.
6.2. ADENOPATHIES D’ORIGINE INFLAMMATOIRE ET IMMUNOALLERGIQUE
Ce sont des maladies résultant d’une activation du système immunitaire, avec des adénopathies localisées ou généralisées.
- Sarcoïdose
Appelée également maladie de Besnier-Boeck-Schaumann, elle présente des adénopathies cervicales qui sont sus-claviculaires, fermes, mobiles, indolores et de petite taille, ne passant jamais au stade de suppuration. L’histologie est de type tuberculoïde, avec absence de toute nécrose, suppurative ou caséeuse. Le diagnostic différentiel en est donc la tuberculose, au stade précaséeux. - Connectivites et maladies auto-immunes
Près de la moitié des cas de lupus érythémateux disséminé ont des adénopathies cervicales diffuses. Un tiers des cas de polyarthrite rhumatoïde ont des adénopathies axillaires et épitrochlénnes. Elles sont plus rares dans la sclérodermie systémique.
6.3. ADENOPATHIES D’ORIGINE TUMORALE
Adénopathies malignes hématologiques
Les adénopathies malignes hématologiques sont en général mobiles, fermes ou élastiques, indolores et sans aspect inflammatoire.
a. Lymphome Hodgkinien
Affecte surtout l’adulte jeune (de 20 à 30 ans) et débute souvent par une ou plusieurs adénopathies cervicales basses et superficielles, unilatérales, plus ou moins fermes, indolores sans périadénite et sans signe accompagnateur. L’évolution se fait vers une bilatéralisation cervicale et une dissémination générale. La ponction ganglionnaire retrouve parfois des cellules de Sternberg, mais seule une adénectomie chirurgicale permet un diagnostic histologique fiable et précise certains facteurs pronostiques.
b. Lymphome non Hodgkinien
Il touche plutôt l’homme de 50 à 70 ans, avec des manifestations extraganglionnaires dans 20 à 40 % des cas. Les adénopathies sont un signe clinique précoce. Elles sont élastiques, mobiles, multiples, pouvant former une masse ganglionnaire plus volumineuse que dans le lymphome Hodgkinien.
c. Leucémies
En cas de leucémie, la clinique est souvent dominée par des troubles hémorragiques, des infections, une asthénie et de la fièvre. Les adénopathies sont retrouvées surtout dans les leucémies lymphoïdes chroniques du sujet de plus de 50 ans. Elles sont volontiers volumineuses, fermes, élastiques et mobiles, bilatérales et symétriques, de siège cervical et sus-claviculaire. Dans 75 % des leucémies lymphoblastiques aiguës, il existe des adénopathies diffuses, moins symétriques, indolores, fermes et mobiles.
Adénopathies métastatiques
Les adénopathies malignes métastatiques cervicales sont essentiellement en rapport avec un carcinome épidermoïde des voies aérodigestives supérieures. Ce diagnostic est à évoquer systématiquement devant une adénopathie chez un homme de la cinquantaine, éthylique et tabagique. L’examen cervical avec mesure de l’adénopathie dans son plus grand diamètre permet une classification de l’envahissement ganglionnaire (UICC 1987) :
- N0 : absence d’adénopathie clinique ;
- N1 : adénopathie homolatérale, unique, inférieure ou égale à 3 cm ;
- N2a : adénopathie homolatérale, unique, comprise entre 3 et 6 cm ;
- N2b : adénopathies homolatérales multiples, toutes inférieures à 6 cm ;
- N2c : adénopathie(s) controlatérale(s) unique ou bilatérales, inférieure(s) à 6 cm ;
- N3 : adénopathie mesurant plus de 6 cm.
Un bilan général est indispensable, afin de rechercher des métastases viscérales (pulmonaire, osseuse, hépatique, cérébrale) et de préciser l’état nutritionnel et physique du patient avant toute décision thérapeutique.
7. PRISE EN CHARGE THERAPEUTIQUE
Il faut avoir présent à l’esprit que la prise en charge d’une adénopathie est celle de son étiologie :
- Devant une adénopathie d’allure inflammatoire de cause buccodentaire (étiologie locale), la prise en charge du foyer infectieux s’impose (extraction d’une DDS, drainage chirurgical, traitement médical…). Une mise en état de cavité orale par la suite est souhaitable ;
- Devant une ou plusieurs adénopathies de cause locale ORL ou cutanée, l’orientation du patient chez le médecin spécialiste de la pathologie est recommandée ;
- Devant une ou des adénopathies de cause générale, le traitement de la pathologie d’origine est suffisant.
En résumé : ADP d’origine infectieuse ou tumorale ?
| Caractéristique | ADP Infectieuse | ADP Tumorale |
|---|---|---|
| Consistance | Rénitente, ± ramollie | Dure (bois, pierre) |
| Sensibilité | Nette | Non (possible si Hodgkin) |
| Fixation | Non | Oui ± |
| Inflammation | Oui | Non (possible si Hodgkin) |
| Abcédation/Fistulisation | Possible | Non (nécrose possible) |
| Compression | Rare | Oui (facultatif) |
| Signes régionaux | Porte d’entrée +++ (lymphangite) | Tumeur primitive (à rechercher) |
| Évolution | Aiguë (ou subaiguë) | Chronique (ou subaiguë) |
CONCLUSION
- Les adénopathies cervico-faciales peuvent avoir des étiologies variées.
- Elles représentent une pathologie à ne pas négliger.
- Toute adénopathie cervico-faciale évoluant depuis plus d’un mois nécessite une prise en charge diagnostique et thérapeutique.
- Les examens complémentaires ne doivent pas être prescrits de manière systématique mais leurs indications varient en fonction du contexte clinique.
- Devant toute ADP traînante sans étiologie évidente, le praticien doit penser à une origine maligne “occulte” souvent inaugurée par celle-ci.
- Leur biopsie est un acte à proscrire, surtout si cet acte est isolé, non précédé d’un examen ORL et non complété d’un curage ganglionnaire en cas de métastases.
REFERENCES BIBLIOGRAPHIQUES
- A Delmer. Adénopathies. SÉMIOLOGIE HÉMATOLOGIQUE. CHU de Reims. DCEM1, 2009.
- B. RICBOURG. Système lymphatique de la tête et du cou. Encyclopédie médico-chirurgicale (Elsevier, Paris), médecine buccale, 28-055-H-10, 2008.
- Collège français d’ORL et de chirurgie Cervico-Faciale. Adénopathie superficielle de l’adulte et de l’enfant (cervicale), 2014.
- De Labrouhe C, Favre E et Bertrand JC. Adénopathies cervicofaciales. Encycl Méd Chir (Éditions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés), Stomatologie, 22-037-P-10, 2000, p10.
- E Serrano, J Percodani, JJ Pessey. Adénopathie cervicale. Encyclopédie pratique de médecine. Elsevier Paris ; 2010.
- E Hassan, N Moussali, I Mimouni, N Elbenna, A Gharbi, A Abdelouafi. Les adénopathies cervicales comment les classer ? Service de radiologie 20 août 1953 Casablanca – Maroc ; 2002.
- E. PILLY. Adénopathie superficielle de l’adulte et de l’enfant. Maladie infectieuses et tropicales, 2016.
- J-J PESSEY, X. ROSE, S. VERGUEZ. Adénopathies cervicales. Encycl Méd Chir (Éditions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés), Oto-Rhino-Laryngologie, 20-870-P-10, 2008.
- Piette ; Reychler ; Traité de pathologie buccale et maxillo-faciale ; “Adénopathies cervico-faciales” p. 1605 – p. 1637 ; Paris ; 1991.
- Reyt É et Righini C. Adénopathies cervicales. Encycl Méd Chir (Elsevier, Paris), Oto-rhino-laryngologie, 20-870-A-10, 1999.
- S. Jerbi Omezzine, M. Barhoumi, I. Mezhoud, N. Ben Hmida, N. Driss, H. Hamza. Imagerie des adénopathies cervicales chroniques. Services d’imagerie médicale et d’ORL CHU Tahar Sfar Mahdia Tunisie.
Webographie
- www.medecine.ups-tlse.fr/dcem3/…/291%20-%20Adenopathies%20superficielles
- www.orlfrance.org/college/DCEMitems/DCEMECNitems291.htm
- www-sante.ujfgrenoble.fr/SANTE/corpus/disciplines/hemato/…/291/lecon291.htm
- www.med.univ-montp1.fr/enseignement/cycle_2/MIB/Referentiel…/291.htm
Adénopathies cervico-faciales
Voici une sélection de livres:
“Orthodontie de l’enfant et de l’adulte” par Marie-José Boileau
Orthodontie interceptive Broché – Grand livre, 24 novembre 2023
ORTHOPEDIE DENTO FACIALE ODONTOLOGIE PEDIATRIQUE
Nouvelles conceptions de l’ancrage en orthodontie
Guide d’odontologie pédiatrique: La clinique par la preuve
Orthodontie linguale (Techniques dentaires)


Leave a Reply