La Gencive et l’Attache Épithéliale : Anatomie, Histologie et Physiologie
Niveau : Études Odontologiques (2e–4e année) | Matière : Parodontologie – Sciences fondamentales | Durée de lecture estimée : 35–45 min
Introduction : Pourquoi Maîtriser l’Anatomie Gingivale ?
Le parodonte est bien plus qu’un simple tissu de soutien : c’est un système biologique hautement organisé dont l’intégrité conditionne la survie de la dent sur l’arcade. Parmi ses composantes, la gencive occupe une place stratégique en tant que première ligne de défense contre les agressions bactériennes, mécaniques et chimiques du milieu buccal.
Comprendre sa structure fine — de la surface kératinisée jusqu’à l’attache épithéliale — est indispensable pour :
- Poser un diagnostic parodontal précis
- Anticiper les signes précoces d’inflammation gingivale
- Justifier les choix thérapeutiques en parodontologie
- Réussir les épreuves de l’internat en odontologie
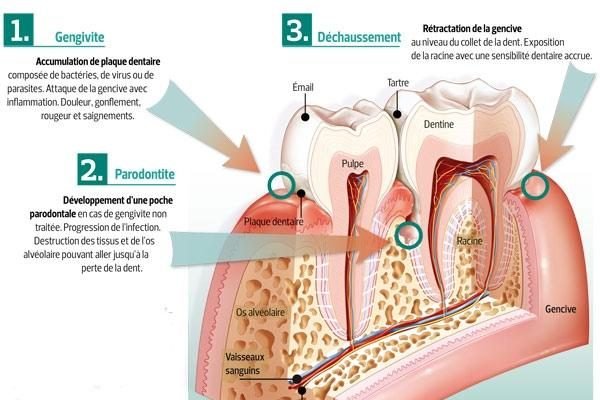
L’organe dentaire est constitué d’un odonte (la dent elle-même) et d’un parodonte qui regroupe l’ensemble des tissus de soutien. Le parodonte se divise en :
- Parodonte profond : os alvéolaire, cément, ligament alvéolo-dentaire (desmodonte)
- Parodonte superficiel : la gencive
C’est ce dernier tissu que ce chapitre décrit de façon exhaustive, en couvrant ses particularités anatomiques, histologiques et physiologiques.
Définition de la Gencive
La gencive — ou muqueuse gingivale — est la zone spécialisée de la muqueuse buccale qui sertit les collets anatomiques des dents et recouvre une partie des corticales des procès alvéolaires. Elle constitue le parodonte superficiel.
Structure Anatomique de la Gencive
On distingue classiquement trois régions anatomiques complémentaires, chacune ayant un rôle fonctionnel précis.
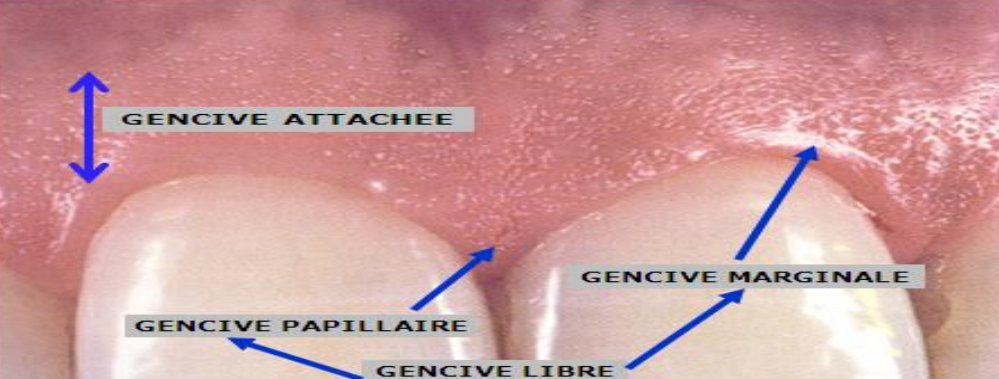
H3 — La Gencive Marginale (Gencive Libre)
C’est une bande de 0,5 à 2 mm de hauteur qui entoure la partie cervicale des dents. Elle est festonnée suivant les collets anatomiques, limitée coronairement par le rebord gingival. Elle se continue latéralement avec la gencive papillaire et apicalement avec la gencive attachée, dont elle est délimitée par le sillon marginal.
Le Sillon Marginal
Dépression visible à la surface de la gencive, il délimite la gencive libre de la gencive attachée. Il est situé sensiblement en regard de la jonction amélo-cémentaire (JEC).
⚠️ À ne pas confondre avec le sulcus gingivo-dentaire, qui est un espace virtuel interne.
Le Sillon Gingivo-Dentaire (Sulcus)
Anciennement appelé sillon créviculaire. C’est l’espace virtuel compris entre la surface dure dentaire et la paroi tissulaire molle de la gencive. Sa profondeur pour une gencive saine varie de 0,5 à 2 mm. Toute profondeur supérieure à 3 mm est cliniquement considérée comme une poche parodontale pathologique.
H3 — La Gencive Papillaire (Inter-Dentaire)
Elle présente la saillie gingivale qui occupe les espaces inter-proximaux sous les zones de contacts interdentaires.
Elle est constituée de deux papilles :
- Vestibulaire
- Linguale ou palatine
Ces deux papilles sont séparées par une dépression appelée col gingival au niveau du bloc postérieur. Au niveau antérieur, la papille gingivale a une forme pyramidale.
La gencive papillaire et la gencive marginale forment ensemble la gencive libre.
H3 — La Gencive Attachée
C’est la partie de gencive qui adhère fermement aux structures sous-jacentes. C’est l’élément de stabilité fonctionnelle du parodonte superficiel.
Limites : Elle s’étend de la gencive marginale à la ligne muco-gingivale, et est également présente au centre des papilles. Du côté lingual et palatin, elle se prolonge par la muqueuse palatine ou linguale sans démarcation nette.
Hauteur : Variable, pouvant atteindre 9 mm. Elle est plus importante au niveau des dents antérieures et plus faible en regard des prémolaires. Une hauteur minimale de 1 à 2 mm est considérée comme suffisante pour maintenir la santé parodontale.
Épaisseur : Variable d’un individu à l’autre et selon les zones chez un même individu.
Caractéristiques Cliniques d’une Gencive Saine
Savoir identifier une gencive saine est le préalable à toute démarche diagnostique. Voici les critères à mémoriser :
| Critère | Description clinique |
|---|---|
| Contour | Suit les collets anatomiques ; rebord marginal terminé en biseau pointu |
| Couleur | Rose pâle (dépend de l’épaisseur épithéliale, de la vascularisation, de la mélanine) |
| Consistance | Ferme (gencive attachée), souple (gencive libre) |
| Texture | Aspect piqueté en peau d’orange au niveau de la gencive attachée vestibulaire |
| Volume | Hauteur physiologique libre de 0,5 à 2 mm ; épaisseur de 1 à 2 mm |
💡 Moyen mnémotechnique : Contour – Couleur – Consistance – Texture – Volume → “CCCTV” de la gencive saine
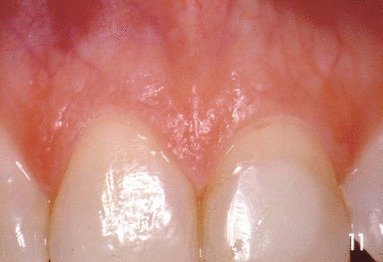
À retenir sur la texture : L’aspect piqueté en peau d’orange semble lié à :
- L’aspect histologique des crêtes épithéliales de l’interface épithélium-tissu conjonctif
- L’organisation du réseau fibrillaire
- Le degré de kératinisation
Ce piqueté disparaît avec l’inflammation — c’est un signe clinique précoce d’alerte.
Histologie de la Gencive
L’épithélium gingival est de type pavimenteux stratifié. Il comporte trois épithélia distincts, chacun adapté à sa localisation et à sa fonction.
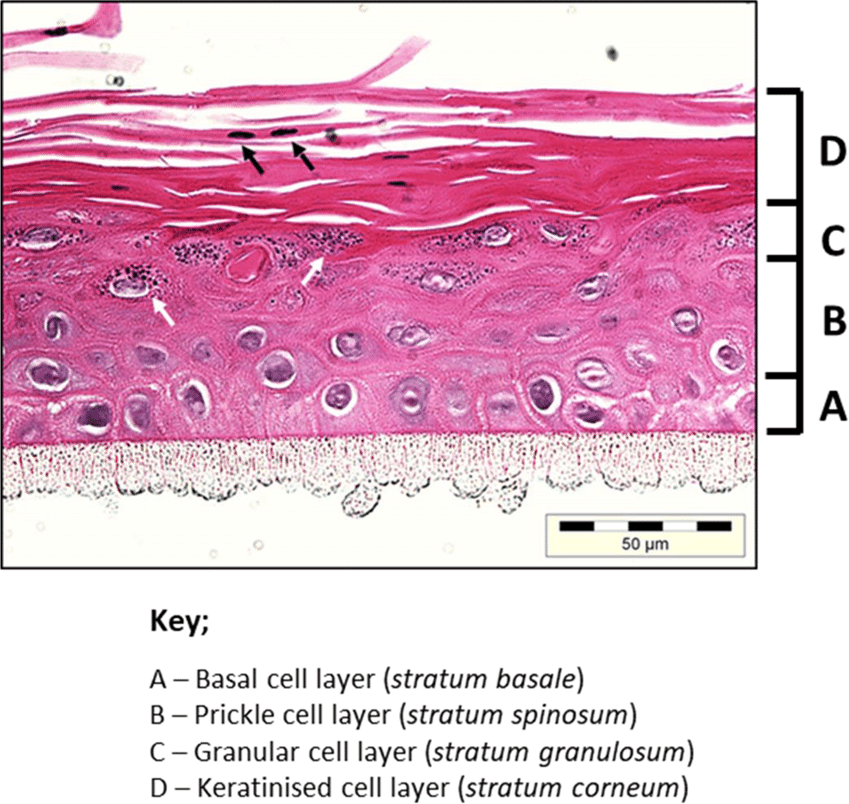
H3 — L’Épithélium Oral Gingival (EOG)
Définition : Épithélium pavimenteux stratifié kératinisé, constituant les faces vestibulaires et buccales de la gencive.
Il comporte quatre strates, de la profondeur vers la superficie :
1. Couche basale (Stratum germinatum) Formée d’une seule assise cellulaire de forme cylindrique ou cuboïde, à proximité immédiate du tissu conjonctif dont elle est séparée par la membrane basale. Les cellules sont reliées entre elles par des desmosomes et à la membrane basale par des hémidesmosomes. Nombreuses mitoses à ce niveau → renouvellement constant des couches épithéliales.
2. Couche épineuse (Stratum spinosum) Constituée de 10 à 20 couches de cellules polyédriques. Avec la couche basale, elle forme ½ à ⅓ de l’épaisseur totale de l’épithélium. Les cellules s’aplatissent progressivement, leur grand axe devenant parallèle à la surface.
3. Couche granuleuse (Stratum granulosum) Caractérisée par l’augmentation du volume cellulaire, un aplatissement progressif, et l’apparition de corps d’Odland et de grains de kératohyaline.
4. Couche cornée (Stratum cornéum) Couche superficielle, dont la structure varie selon le type de kératinisation :
- Ortho-kératinisé : disparition du noyau et des organelles intra-cytoplasmiques. La couche est constituée de squames aplaties composées de tonofilaments déshydratés inclus dans une matrice — ensemble formant la kératine, protéine hautement insoluble et résistante.
- Para-kératinisé : cellules aplaties éosinophiles conservant un noyau pycnotique, quelques organelles et des tonofilaments agrégés.
H3 — L’Épithélium Oral Sulculaire (EOS)
Définition : Portion coronaire de l’épithélium sulculaire, qui constitue la paroi molle du sulcus. C’est un épithélium mince non kératinisé.
Il comporte quatre couches :
- Stratum basal : cellules peu différenciées, desmosomes moins nombreux, hémidesmosomes reliés à la membrane basale. Mitoses actives.
- Stratum spinosum : taille cellulaire et organelles augmentent ; corps d’Odland présents en couches superficielles.
- Stratum granulosum : peu discernable ; grains de kératohyaline épars, non associés aux filaments.
- Stratum superficiel : non kératinisé, cellules aplaties avec noyau et quelques organelles. Desquamation cellule par cellule dans le sillon gingival.
Les espaces intercellulaires occupent 12 % du volume de l’EOS, ce qui le rend perméable.
H3 — L’Épithélium de Jonction et l’Attache Épithéliale
Définition : Portion apicale de l’épithélium oral sulculaire. Il s’agit d’une bande annulaire d’épithélium pavimenteux stratifié non kératinisé servant à unir la surface dentaire (émail ou cément) au tissu conjonctif gingival.
L’attache épithéliale est :
- Une barrière physiologique et physique séparant le milieu buccal du milieu intérieur
- Une structure dont la cohésion conditionne l’intégrité de tout le parodonte profond
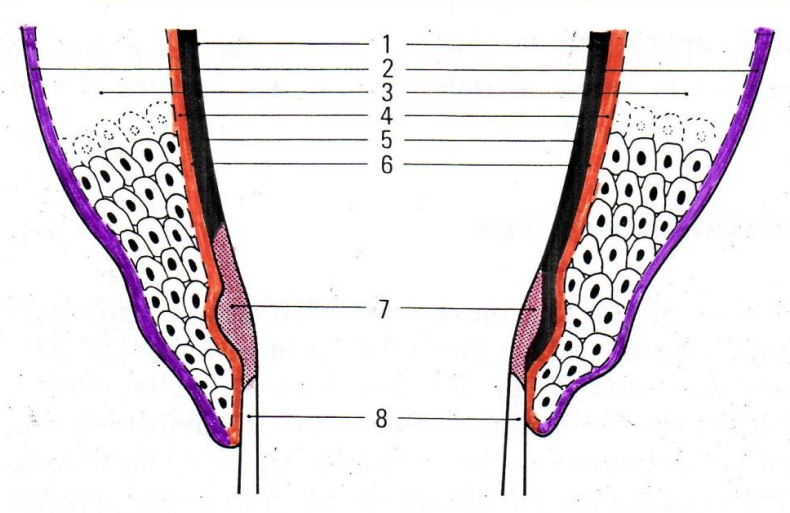
- Surface de l’émail
- Lame basale externe
- Épithélium de jonction
- Lame basale interne
- Cuticule dentaire
- Bordure linéaire
- Cément afibrillaire
- Cément fibrillaire.
Note importante : L’attache conjonctive est représentée par l’ensemble des fibres de collagène de la gencive et du desmodonte. Ne pas la confondre avec l’attache épithéliale.
Histologie Détaillée de l’Attache Épithéliale
La Cuticule Dentaire (Cuticule de Nasmyth) Mince couche électron-dense interposée entre la surface de l’émail et les améloblastes réduits. Sécrétée par les améloblastes lors de leur transformation en cellules squameuses. Ne se minéralise jamais.
La Bordure Linéaire Fine structure électron-dense, inconstante au niveau coronaire, interposée entre la dent et la lame basale interne. Se forme à partir de la condensation d’éléments protéiniques issus du fluide gingival. Absente du cément fibrillaire au niveau radiculaire.
Le Cément Afibrillaire Acellulaire Éperons ou îlots minéralisés adhérant à la surface de l’émail cervical sur une bande de 2 mm. Se forme lors du contact direct entre la dent et le tissu conjonctif, par dégénérescence localisée de l’épithélium adamantin réduit.
La Lame Basale Interne Structure de liaison entre émail et épithélium de jonction. Produite initialement par les améloblastes réduits, puis par les cellules épithéliales de jonction.
Composition :
- Lamina lucida : 15 nm
- Lamina densa : 40 nm (complexes glyco-protéiniques + collagène de type IV)
- Sublamina lucida : 9,5 nm (zone de force électrostatique)
- Hémidesmosomes : jonctions reliant la lame basale interne à la membrane cytoplasmique des cellules de l’épithélium de jonction
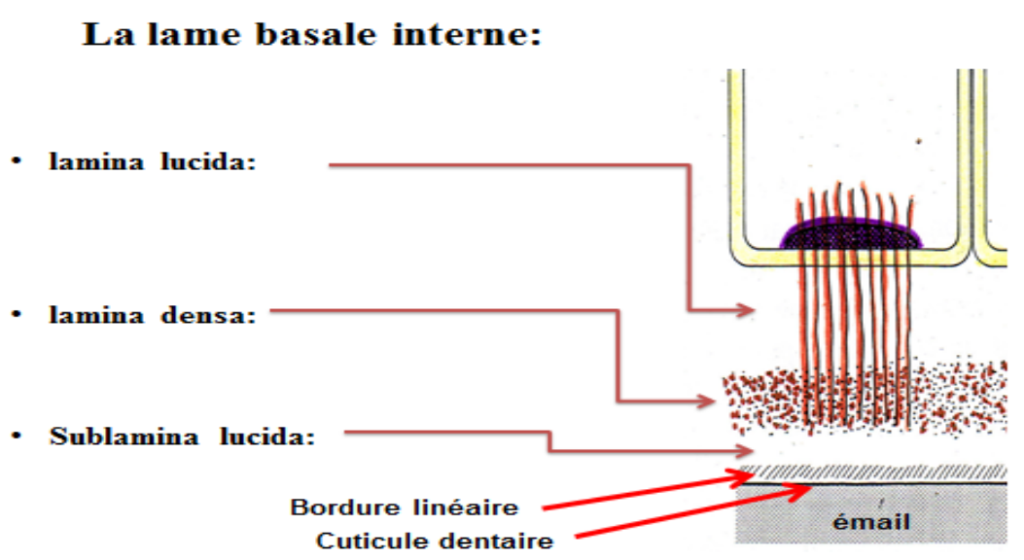
- Lamina lucida
- Lamina densa
- Sublamina lucida
- Bordure linéaire
- Cuticule dentaire
L’Épithélium de Jonction Épithélium pavimenteux stratifié non kératinisé entourant le collet de la dent. Il débute avec 4 à 5 couches de cellules (jeune adulte) et s’épaissit à 20–30 assises avec l’âge.
Trois zones à distinguer :
- Zone basale : cellules cuboïdes à noyaux volumineux, disposées parallèlement à la surface dentaire
- Zone médiane (supra-basale) : cellules s’aplatissant, axe parallèle à la surface dentaire, fixées par hémidesmosomes
- Zone coronaire (superficielle) : constitue le fond du sulcus, cellules dont le grand axe est perpendiculaire à la surface de l’EJ
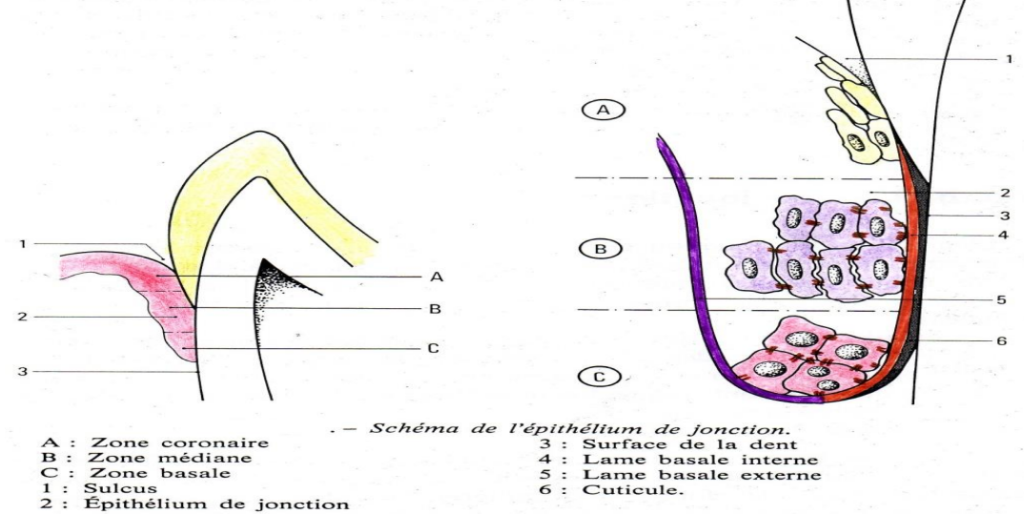
La Lame Basale Externe Sépare l’épithélium de jonction du tissu conjonctif. Particularité : ne comporte pas de collagène. Épaisseur totale 100 nm (lamina lucida 50 nm + lamina densa 50 nm).
H3 — Tableau Comparatif des Trois Épithélia Gingivaux
| Caractéristique | EOG | EOS | Épithélium de jonction |
|---|---|---|---|
| Situation | Faces vestibulaires et buccales | Paroi molle du sulcus (portion coronaire) | Fond du sulcus (portion apicale) |
| Kératinisation | Ortho- ou para-kératinisé | Non kératinisé | Non kératinisé |
| Nombre de couches | 4 (basale, épineuse, granuleuse, cornée) | 4 (basale, épineuse, granuleuse, superficielle) | 3 (basale, supra-basale, superficielle) |
| Desmosomes | Importants | Diminués | Absents (pas de kératine) |
| Espaces intercellulaires | Réduits | 12 % (perméable) | 18 % (très perméable) |
| Desquamation | Par plaques | Cellule par cellule dans le sulcus | Cellule par cellule dans le sulcus |
| Papilles conjonctives | Présentes | Absentes | Absentes |
| Mélanocytes | Présents | Absents | Absents |
| Cellules de Langerhans | Présentes | Absentes | Absentes |
| Organites | Développés | Développés | Très développés |
Les Joints Intercellulaires
Définition
Ils constituent la zone d’attache et d’échanges métaboliques entre les cellules épithéliales.
Types de Joints
Desmosomes Attachent les cellules à la manière d’un presse-bouton. Constitués de deux hémi-desmosomes contigus, séparés par une surface granulaire électron-dense. Comprennent un feuillet externe, un feuillet interne et une plaque d’ancrage fibrillaire et granulaire.
Hémi-desmosomes Plaques d’attachement situées exclusivement au niveau de la couche basale, reliant l’épithélium au chorion.
Joints Serrés (Tight Junctions) Caractérisés par la fusion des feuillets externes des membranes cytoplasmiques, assurant l’herméticité et une meilleure isolation du milieu extérieur. Trois types selon Kerebel et Beverel :
- Macula occludens : une portion de membrane ; couche basale
- Facia occludens : plus grande fusion ; entre granuleuse et superficielle
- Zonula occludens : circonscrit toute la cellule
Gap Junctions (Joints Serrés Courts) Espace intercellulaire très étroit de l’ordre de 20 à 30 Å.
Joints Intermédiaires Espace intercellulaire de 200 Å, assurant les échanges avec le milieu extérieur.
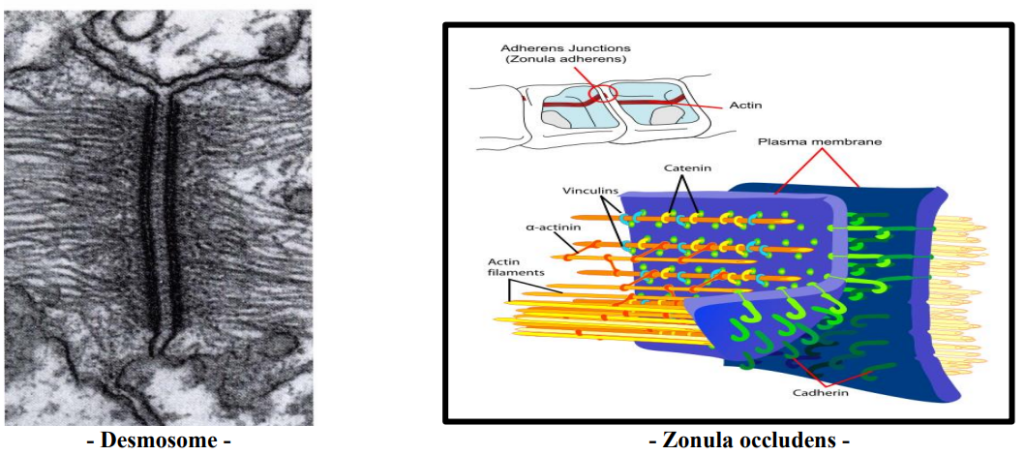
Cellules d’Origine Non Épithéliale
Ces cellules, souvent dites « claires » en microscopie photonique, ne se kératinisent pas et ne présentent pas de desmosomes (sauf les cellules de Merkel).
Mélanocytes Cellules dendritiques synthétisant des granules membranaires contenant la mélanine. Représentent 7 % de la population cellulaire de la couche basale de l’EOG. Responsables de la pigmentation gingivale.
Cellules de Merkel Cellules non dendritiques, sensorielles du toucher, principalement observées dans la couche basale de l’épithélium.
Cellules de Langerhans Cellules dendritiques immunocompétentes, observées dans les couches supra-basales de l’épithélium. Présentent l’antigène aux lymphocytes T.
Interface Épithélium – Tissu Conjonctif
La Lame Basale (Membrane Basale)
Interposée entre les trois épithélia (EOG, EOS, EJ) et le tissu conjonctif adjacent. Elle comprend :
- La membrane plasmique des cellules basales avec leurs hémidesmosomes
- La lamina lucida : zone transparente aux électrons, 20–40 nm
- La lamina densa : couche continue de 30–50 nm, zone fibrillaire conjonctive en dessous
Crêtes Épithéliales et Papilles Conjonctives
Au niveau de l’EOG, la surface basale présente de nombreuses crêtes épithéliales interposées entre les papilles du tissu conjonctif sous-jacent — ce qui renforce la cohésion mécaniques entre les deux tissus.
Au niveau de l’épithélium de jonction, la surface basale est lisse et uniforme (sans crêtes épithéliales).
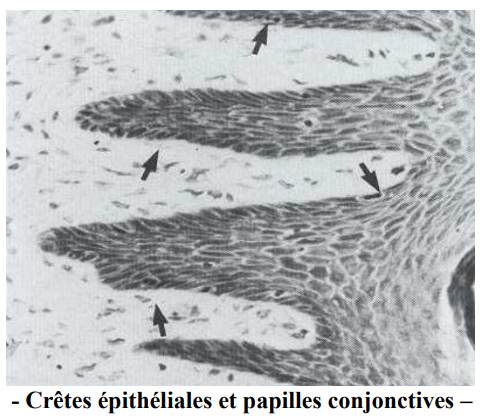
⚠️ Les crêtes épithéliales disparaissent avec l’inflammation gingivale — signe histologique de déstabilisation du parodonte.
Le Chorion (Lamina Propria)
Tissu conjonctif fibreux, hautement spécialisé et organisé, assurant la cohésion gingivo-osseuse.
La Matrice Extracellulaire
Substance fondamentale Gel polysaccharidique hautement hydraté dans lequel sont incluses les fibres matricielles et les cellules.
Fibres de collagène
- Le collagène constitue environ 67 % du volume du tissu conjonctif gingival sain
- Collagène de type I et III = principaux composants structuraux
- Synthétisés par les fibroblastes in situ
Fibres de réticuline (collagène type III) Forme immature des fibres de collagène.
Fibres élastiques Hautement insolubles, confèrent la flexibilité à la muqueuse. Trois types selon leur degré de maturation :
- Fibres oxytalaniques
- Fibres élaunines
- Fibres élastiques matures (> 90 % d’élastine)
Fibronectine Glycoprotéine matricielle non collagénique favorisant les adhésions cellulaires et influençant les migrations cellulaires.
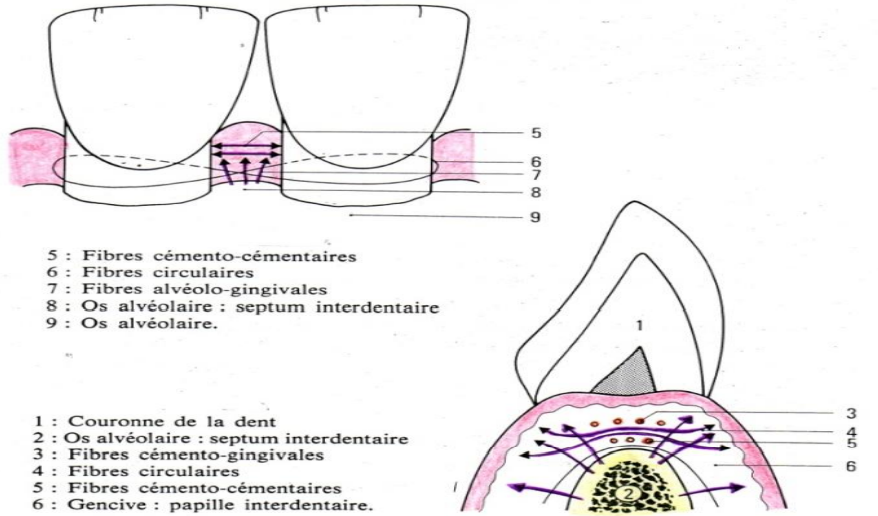
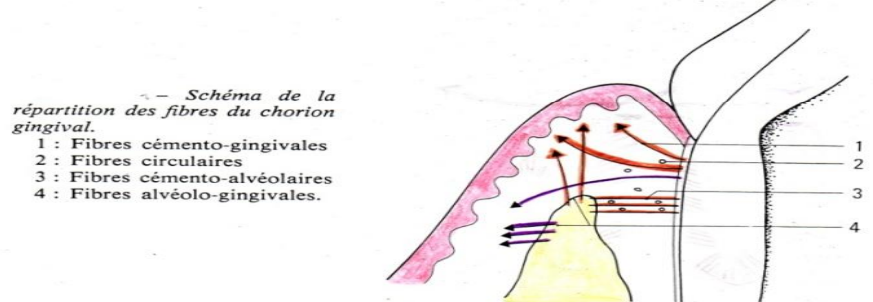
Les Groupes de Fibres du Ligament Gingival
En microscopie optique, on distingue plusieurs groupes de fibres selon leur orientation et leurs insertions :
| Groupe fibreux | Trajet et insertions |
|---|---|
| Dento-gingival (cémentogingival) | Du cément cervical vers le chorion gingival — groupe le plus important |
| Dento-périosté | Du cément radiculaire vers le périoste des corticales alvéolaires |
| Alvéolo-gingival | De la crête alvéolaire vers le chorion de la gencive marginale et attachée |
| Circulaire | Fibres entrelacées cimentant la partie cervicale de la dent dans la gencive libre |
| Transeptal (ligament inter-dentaire) | Faisceaux horizontaux du cément d’une dent au cément de la dent adjacente |
| Semi-circulaire | Du cément d’une face proximale vers la face opposée de la même dent |
| Longitudinal | Dans la gencive marginale vestibulaire sur toute la longueur de l’arcade |
| Vertical | De la muqueuse alvéolaire ou la gencive attachée vers la gencive libre |
| Trans-gingival | Du cément d’une dent vers la gencive marginale de la dent adjacente |
Les Cellules du Chorion
Cellules Fixes
- Cellules mésenchymateuses indifférenciées : cellules fusiformes ou étoilées, précurseurs des fibroblastes
- Fibroblastes : 65 % de la population cellulaire gingivale. Cellules fonctionnelles responsables de la synthèse et du turn-over de la matrice extracellulaire
- Fibrocytes : fibroblaste au repos
- Histiocytes : agents de la phagocytose (macrophages), transmettent l’information antigénique aux lymphocytes
- Macrophages : grosse cellule arrondie à noyau excentré, phagocytose des débris et pathogènes, immunité innée
Cellules Migratrices
- Lymphocytes B et T : rôle majeur dans l’immunité spécifique
- Plasmocytes : productrices d’anticorps, stade final de différenciation des lymphocytes B
- Mastocytes : libèrent sérotonine, histamine, héparine — participent aux réactions anaphylactiques
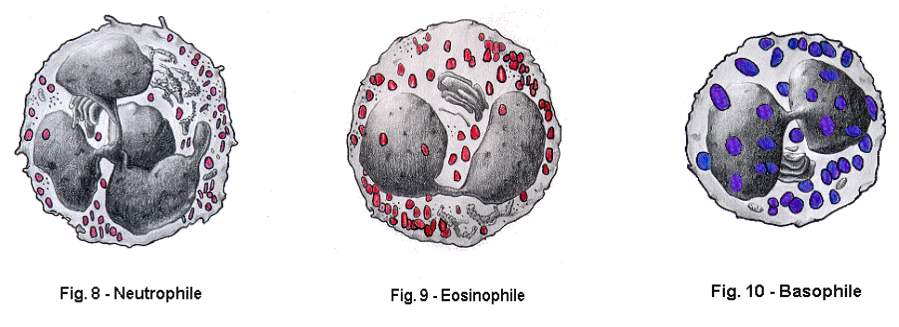
- Polynucléaires neutrophiles : cellules sphériques à granulations protéiques
- Polynucléaires éosinophiles : noyau bilobé en S, granulations éosinophiles
- Polynucléaires basophiles : granulations contenant héparine et histamine
Vascularisation et Innervation
Distribution Sanguine
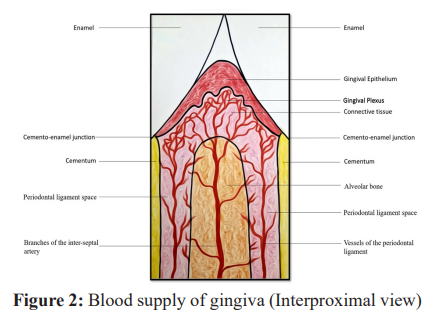
La vascularisation gingivale provient de trois sources :
- Artérioles supra-périostées : longent les faces vestibulaires et buccales de l’os alvéolaire, se capillarisent au niveau de la gencive attachée
- Vaisseaux du desmodonte : parcourent la gencive et s’anastomosent avec des ramifications capillaires dans la zone du sulcus
- Artérioles de la crête osseuse alvéolaire et des septa inter-dentaires : s’anastomosent avec les vaisseaux du desmodonte et irriguent la gencive libre
Le drainage veineux accompagne l’irrigation artérielle.
Territoire de Vascularisation
| Artère | Territoire |
|---|---|
| Sous-orbitaire | Face antéro-vestibulaire |
| Alvéolaire | Face postéro-vestibulaire |
| Sphéno-palatine | Face antéro-palatine |
| Palatine | Face postéro-palatine |
| Sous-mentale | Face antéro-vestibulaire (mandibule) |
| Dentaire inférieure | Face postéro-vestibulaire (mandibule) |
| Linguale | Face linguale |
Drainage Lymphatique
| Ganglions | Territoire |
|---|---|
| Sous-mandibulaires | Gencive vestibulaire (maxillaire) |
| Cervicaux profonds | Gencive palatine |
| Sous-mentonniers | Gencive vestibulo-linguale des incisives et canines (mandibulaire) |
| Sous-mandibulaires | Gencive vestibulo-linguale des prémolaires et molaires (mandibulaire) |
Innervation
L’innervation gingivale provient des fibres nerveuses du desmodonte et des nerfs labiaux, buccaux et palatins.
Fibres sensitives myélinisées afférentes D’origine desmodontale ou intra-osseuse, parallèles aux vaisseaux sanguins :
- Terminaisons libres : en éventail à proximité de l’épithélium
- Terminaisons spécifiques : récepteurs tactiles (toucher, pression, chaleur)
Fibres vasomotrices amyéliniques efférentes D’origine sympathique ou parasympathique, contrôlant la contraction ou la dilatation des tuniques musculaires vasculaires.
Territoire d’Innervation
| Nerf | Région |
|---|---|
| Sous-orbitaire et alvéolaire sup antérieur | Face antéro-vestibulaire |
| Naso-palatin | Face antéro-palatine |
| Palatin antérieur | Face postéro-palatine |
| Alvéolaire sup moyen et sous-orbitaire | Région prémolaire vestibulaire |
| Alvéolaire sup postérieur | Région molaire vestibulaire |
| Mentonnier | Région prémolaire vestibulaire (mandibule) |
| Buccal (buccinateur) | Région molaire vestibulaire |
| Lingual | Face linguale |
Physiologie de la Gencive
Rôle de l’Épithélium
Protection du parodonte Assurée par :
- L’organisation des cellules en strates
- La cohésion des cellules via les jonctions intercellulaires
- L’attache des cellules à la lame basale
- Le faible volume des espaces intercellulaires
- La couche superficielle de kératine (EOG)
Fonction d’herméticité Grâce à :
- L’anatomie déflectrice de la gencive (bombés en regard des racines, dépressions inter-dentaires)
- Le faible volume des espaces intercellulaires
Homéostasie épithéliale Assurée par :
- Les mitoses des cellules basales
- La migration post-mitotique des cellules de la couche basale vers la superficie
- La maturation des cellules épithéliales au cours de leur migration trans-épithéliale
- La desquamation des cellules superficielles
Le Turn-over Épithélial
Le turn-over est le temps nécessaire à l’élimination par desquamation de la totalité des cellules épithéliales et à leur remplacement complet.
| Épithélium | Durée de turn-over | Signification clinique |
|---|---|---|
| EOG | 7 à 15 jours | Renouvellement modéré |
| EOS | 4 à 10 jours | Potentiel de réparation important |
| EJ | 4 à 6 jours | Renouvellement le plus rapide |
La Kératinisation
Processus physiologique caractérisé par la conversion d’une protéine intracellulaire hydratée en une protéine hautement insoluble et résistante.
- L’EOG est kératinisé dans 90 % des cas
- L’EOS et l’EJ sont non kératinisés
- Les stimuli mécaniques et le brossage favorisent la kératinisation gingivale
La Desquamation
La couche superficielle de la gencive desquame qu’elle soit kératinisée ou non. Rupture des joints intercellulaires → détachement des cellules mortifiées → élimination des substances pathogènes ou toxiques accolées à la surface gingivale. La desquamation est donc une barrière de protection contre les agressions.
Rôle de l’Interface Épithélium – Tissu Conjonctif
Rôle des crêtes épithéliales et papilles conjonctives
- Assurent une bonne cohésion entre l’épithélium et le tissu conjonctif
- Constituent une barrière physique contre les agressions pathologiques
- L’inflammation au niveau de l’EOS et de l’EJ inhibe la formation de ces crêtes
Rôle de la lame basale
- Délimite le compartiment épithélial du tissu conjonctif
- Barrière structurale sélective inhibant le passage des fibroblastes dans l’épithélium
- Joue un rôle dans le renouvellement, la différenciation et le métabolisme des cellules épithéliales
- Élément essentiel du processus de réparation tissulaire
Rôle du Chorion
Fermeté La densité importante du système fibrillaire, son organisation en épais faisceaux inextensibles, et ses attaches au cément et à l’os alvéolaire assurent :
- La fermeté et la tonicité de la gencive
- La résistance aux tractions musculaires, brides et freins
- Le maintien des contacts inter-dentaires
- Le lien entre gencive marginale libre, cément radiculaire et gencive attachée
Rôle sensoriel Les fibres nerveuses transmettent les stimuli sensitifs. Les cellules de Merkel favorisent la sensibilité au toucher.
Turn-over conjonctif Assure l’intégrité structurale de la muqueuse gingivale et constitue un potentiel de réparation important.
Rôle de défense Le chorion est très riche en cellules immunitaires (immunité spécifique et non spécifique).
Rôle nutritif Assuré par la richesse du réseau vasculaire et le type de vascularisation terminale.
Rôle de l’Attache Épithéliale
L’adhésivité Assurée par la juxtaposition et l’inter-relation des différentes structures composant l’attache épithéliale, ainsi que les phénomènes physico-chimiques d’adhésion entre l’attache et la surface dentaire.
La perméabilité L’attache épithéliale est perméable, permettant le passage des ions et des différents métabolites du tissu conjonctif vers l’espace sulculaire (fluide gingival). Ce transit est régulé par les lames basales.
La phagocytose Phagocytose des cellules desquamées par les polynucléaires et par l’activité lysosomiale propre aux cellules épithéliales.
Dynamique de l’Attache Épithéliale au Cours de la Vie
L’attache épithéliale n’est pas une structure statique. Elle migre progressivement en direction apicale avec l’éruption passive, parallèlement à une apposition osseuse et cémentaire.
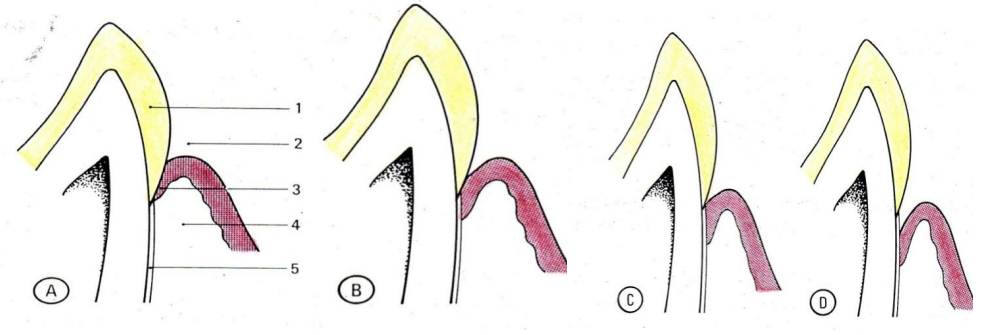
| Stade | Âge | Position de l’attache épithéliale | Fond du sulcus |
|---|---|---|---|
| A | < 15 ans | Entièrement sur l’émail | Sur l’émail |
| B | 15–25 ans | Partiellement sur le cément | Toujours sur l’émail |
| C | 25–40 ans | Entièrement sur le cément | Au niveau de la JEC |
| D | > 40 ans | Sur le cément + dénudation radiculaire | Sur le cément |
La couronne clinique devient progressivement plus grande que la couronne anatomique au stade D.
Régénération La régénération de la jonction gingivodentaire après agression ou intervention thérapeutique est possible à partir de la prolifération des cellules de jonction résiduelles ou des cellules de l’épithélium sulculaire.
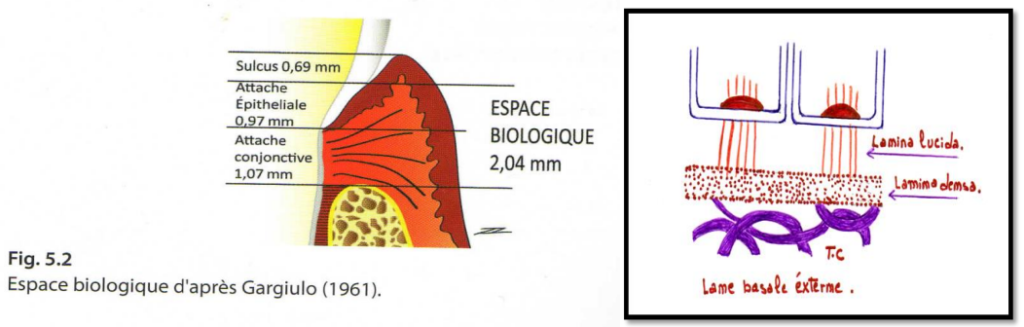
L’Espace Biologique (d’après Gargiulo, 1961)
L’espace biologique est un concept clinique fondamental en parodontologie et en prothèse dentaire.
Il comprend :
- Le sulcus gingival : 0,69 mm en moyenne
- L’attache épithéliale : 0,97 mm en moyenne
- L’attache conjonctive : 1,07 mm en moyenne
Total moyen ≈ 2,73 mm
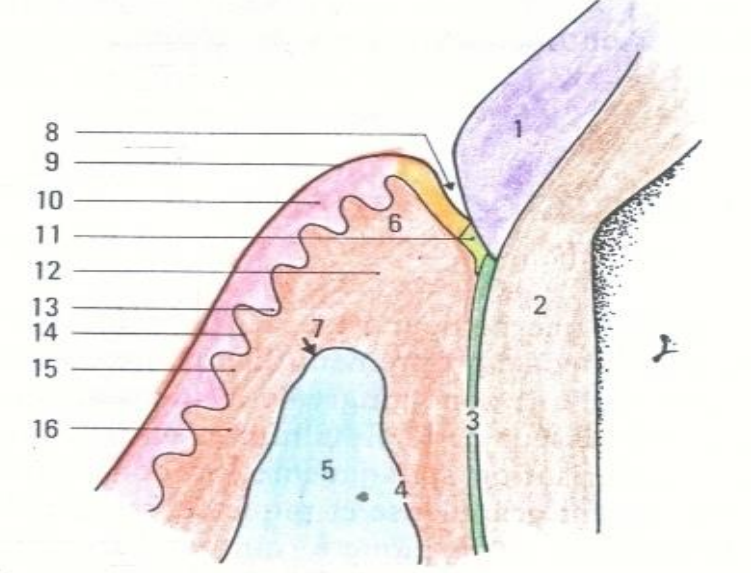
- Émail
- Dentine
- Cément
- Paroi alvéolaire
- Os alvéolaire
- Gencive libre ou marginale
- Crête alvéolaire
- Sulcus
- Bord marginal
- Épithélium buccal
- Attache épithéliale
- Chorion gingival
- Crête épithéliale
- Lame basale
- Papille conjonctive
- Gencive adhérente.
⚠️ Toute restauration prothétique ou préparation dentaire empiétant sur cet espace biologique provoque une réponse inflammatoire parodontale chronique (récession, poche, alvéolyse). Il faut impérativement le respecter.
Quelle Solution Vous Convient le Mieux ? Comparatif des Outils d’Hygiène Gingivale
Pour les patients présentant une inflammation gingivale, le choix des outils d’hygiène est déterminant. Ce tableau vous aidera à conseiller vos patients efficacement en consultation.
| Critère | Brosse manuelle | Brosse électrique oscillante | Brosse sonique | Hydropulseur |
|---|---|---|---|---|
| Efficacité sur la plaque | Bonne | Très bonne | Très bonne | Complémentaire |
| Action sous-gingivale | Limitée | Bonne (jusqu’à 0,5 mm) | Bonne | Excellente (jusqu’à 6 mm) |
| Facilité d’utilisation | Bonne | Très bonne | Très bonne | Moyenne |
| Adapté aux gencives sensibles | Selon dureté | Oui (mode doux) | Oui | Oui (pression faible) |
| Coût | Faible | Moyen à élevé | Moyen | Moyen à élevé |
| Recommandation orthodontie | Difficile | Bonne | Bonne | Excellente |
| Autonomie / recharge | N/A | 2–4 semaines | 3–5 semaines | Filaire ou batterie |
Pour une élimination optimale de la plaque sous-gingivale au quotidien, une brosse à dents électrique comme l’Oral-B iO 6 avec capteur de pression constitue un excellent choix pour les patients à risque parodontal. Pour les espaces interdentaires et les zones sous-gingivales difficiles d’accès, un hydropulseur Waterpik Ultra WF-660EU est la référence clinique recommandée par de nombreux parodontistes.
Erreurs Fréquentes à Éviter en Parodontologie Clinique et Fondamentale
Cette section recense les erreurs les plus fréquentes commises par les étudiants, que ce soit en cours, à l’internat, ou en stage clinique.
Erreur 1 — Confondre Gencive Libre et Gencive Attachée
Pourquoi c’est problématique : Ces deux entités ont des rôles, des structures histologiques et des comportements cliniques distincts. Confondre les deux fausse l’examen parodontal et le diagnostic.
Bonne pratique : Mémoriser que la gencive libre (marginale + papillaire) est souple et non fixée à l’os, alors que la gencive attachée est ferme, fixée au périoste et à l’os alvéolaire, avec un aspect piqueté en peau d’orange.
Erreur 2 — Confondre Sulcus et Poche Parodontale
Pourquoi c’est problématique : Un sulcus de 1–2 mm est physiologique. Parler de “poche” pour toute profondeur de sondage est une erreur clinique grave qui peut conduire à des traitements injustifiés.
Bonne pratique : La limite clinique est à 3 mm : en dessous = sulcus sain, au-delà = poche parodontale pathologique nécessitant une prise en charge.
Erreur 3 — Négliger l’Espace Biologique lors des Préparations Prothétiques
Pourquoi c’est problématique : Une limite de préparation trop sous-gingivale empiétant sur l’espace biologique (< 2,73 mm depuis la crête osseuse) engendre une inflammation chronique, des récessions et une alvéolyse locale.
Bonne pratique : Situer systématiquement la limite de préparation à au moins 0,5 mm supra-gingivalement ou au maximum au niveau gingival. En cas de doute, réaliser un sondage préopératoire et adapter la préparation en conséquence.
Erreur 4 — Assimiler la Disparition du Piqueté Gingival à un Signe Tardif
Pourquoi c’est problématique : La disparition du piqueté en peau d’orange est en réalité un signe précoce d’inflammation gingivale, avant même l’apparition du saignement au sondage.
Bonne pratique : Intégrer systématiquement l’évaluation de la texture gingivale dans l’examen parodontal de routine. Toute modification de texture doit alerter.
Erreur 5 — Ignorer la Dynamique de l’Attache Épithéliale avec l’Âge
Pourquoi c’est problématique : Un patient de 50 ans avec une récession gingivale et une attache épithéliale sur le cément peut être dans une situation physiologique normale (stade D de l’éruption passive) et non pas forcément pathologique.
Bonne pratique : Toujours corréler la position de l’attache épithéliale avec l’âge du patient et la profondeur de poche avant de conclure à une parodontite.
Erreur 6 — Sous-estimer le Rôle Immunitaire du Chorion Gingival
Pourquoi c’est problématique : Réduire le chorion à un simple tissu de soutien fait manquer sa fonction de première ligne de défense immunitaire locale. Cela conduit à négliger les signes précoces d’une réponse immunitaire locale (mastocytes, plasmocytes, lymphocytes).
Bonne pratique : Comprendre que la richesse cellulaire du chorion (fibroblastes, macrophages, lymphocytes, plasmocytes) fait de la gencive un tissu immunitairement actif, dont les modifications cellulaires précèdent souvent les signes cliniques visibles.
Cas Cliniques Commentés
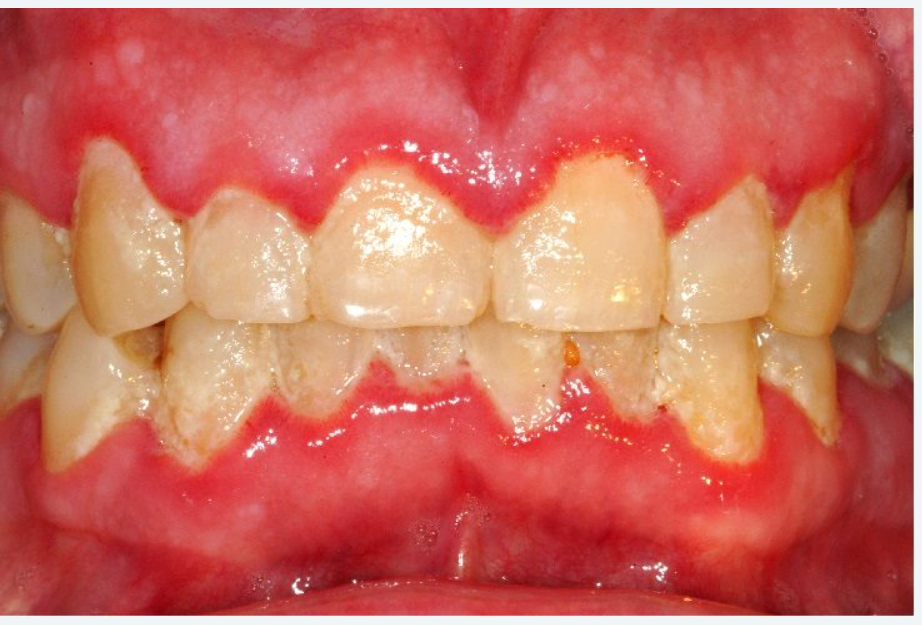
Cas Clinique 1 — Gingivite Marginale Chronique chez un Adolescent
Patient : Maxime, 16 ans, lycéen. Consulte pour des saignements gingivaux lors du brossage, apparus il y a environ 3 mois.
Présentation clinique : Gencive marginale érythémateuse, légèrement œdématiée, sans piqueté en peau d’orange. Saignement au sondage positif. Profondeur de sondage 2–3 mm. Pas de perte d’attache. Hygiène bucco-dentaire insuffisante (brossage quotidien unique, technique incorrecte).
Problématique identifiée : Gingivite marginale chronique induite par la plaque. L’histologie explique le tableau clinique : l’inflammation gingivale perturbe les crêtes épithéliales de l’EOG, augmente la perméabilité de l’EOS (espace intercellulaire passant de 12 % à des valeurs pathologiques) et fragilise la barrière sulculaire.
Prise en charge :
- Détartrage et surfaçage radiculaire supra-gingival
- Éducation à l’hygiène : technique de Bass modifiée, 2 brossages/jour de 2 minutes
- Recommandation d’un dentifrice Parodontax à l’acide hyaluronique pour renforcer la protection gingivale
- Contrôle à 6 semaines
Évolution attendue : Résolution complète de la gingivite en 3 à 6 semaines après amélioration de l’hygiène. Retour du piqueté gingival et disparition du saignement au sondage. Aucune perte d’attache sur le long terme si l’hygiène est maintenue.
Point pédagogique : La gingivite est réversible par définition — contrairement à la parodontite. L’enseignement de l’anatomie gingivale permet de comprendre pourquoi : tant que l’attache épithéliale reste intacte et que la lame basale n’est pas détruite, la régénération est possible par prolifération cellulaire depuis l’EOS.
Cas Clinique 2 — Bride Cicatricielle et Hauteur Insuffisante de Gencive Attachée
Patiente : Nadia, 34 ans. Adressée par son chirurgien-dentiste traitant pour une “gencive fine” au niveau de la 33 (canine inférieure gauche) avec décollement gingival progressif depuis 2 ans.
Présentation clinique : Hauteur de gencive attachée de 1 mm au niveau de la 33. Présence d’une bride musculaire haute à insertion gingivale. Récession de classe I de Miller (2 mm). Pas de poche parodontale. Sensibilités radiculaires à la thermique.
Problématique identifiée : La hauteur minimale de gencive attachée (1 mm, en limite basse du seuil physiologique de 1–2 mm) associée à une traction musculaire chronique fragilise l’attache épithéliale et favorise la migration apicale de cette dernière. La bride exerce une traction sur la gencive marginale libre, perturbant la stabilité des fibres du groupe circulaire.
Prise en charge :
- Greffe de tissu conjonctif enfoui avec lambeau repositionné coronairement
- Frénectomie associée
- Contrôle de l’hygiène : brosse à dents souple avec capteur de pression recommandé
Évolution attendue : Augmentation de la hauteur de gencive attachée à 3–4 mm. Recouvrement radiculaire partiel ou total selon la classe de récession. Disparition des sensibilités à 6 mois post-opératoires.
Point pédagogique : Ce cas illustre le rôle crucial de la hauteur de gencive attachée dans la stabilité parodontale à long terme, et justifie les seuils minimaux définis dans l’anatomie gingivale (1 à 2 mm).
Cas Clinique 3 — Violation de l’Espace Biologique par une Couronne Prothétique
Patient : Henri, 58 ans. Consulte pour une gingivorragie chronique localisée au niveau de la 26 (première molaire supérieure gauche), couronnée il y a 4 ans.
Présentation clinique : Gencive marginale érythémateuse, saignante au sondage, avec hyperplasie gingivale localisée autour de la limite cervicale de la couronne. Poche de 4 mm avec perte d’attache clinique de 2 mm. La limite de la couronne est cliniquement sous-gingivale.
Problématique identifiée : La limite prothétique a été placée à moins de 2 mm de la crête osseuse, violant l’espace biologique (espace sulcus + attache épithéliale + attache conjonctive ≈ 2,73 mm selon Gargiulo). Cette violation chronique induit une réponse inflammatoire permanente et irréversible du chorion gingival, avec activation des cellules migratrices (lymphocytes, plasmocytes) et destruction progressive du ligament gingival.
Prise en charge :
- Dépose de la couronne existante
- Allongement coronaire chirurgical pour recréer un espace biologique suffisant
- Nouvelle empreinte avec limite supra-gingivale ou juxta-gingivale
- Nouvelle couronne avec vérification de l’espace biologique radiographique
Évolution attendue : Résolution de l’inflammation gingivale localisée en 6 à 8 semaines après correction prothétique. Stabilisation de l’os alvéolaire à condition que la nouvelle limite respecte l’espace biologique.
Point pédagogique : La connaissance précise de l’espace biologique de Gargiulo est indispensable avant toute décision prothétique. Sa violation est une cause fréquente de parodontite iatrogène sous-diagnostiquée.
Foire Aux Questions (FAQ)
Quelle est la différence entre la gencive libre et la gencive attachée ?
La gencive libre (marginale + papillaire) est la portion de gencive non fixée à l’os alvéolaire sous-jacent. Elle est souple et mobile. La gencive attachée est en revanche fermement fixée au périoste et à l’os alvéolaire via des fibres conjonctives denses. Elle présente l’aspect piqueté caractéristique en peau d’orange. Cliniquement, on les distingue par le test de mobilité et la limite du sillon marginal.
Pourquoi l’épithélium de jonction est-il considéré comme le plus vulnérable ?
L’épithélium de jonction est non kératinisé et présente les espaces intercellulaires les plus larges (18 %), le rendant très perméable. Son renouvellement cellulaire est certes rapide (4 à 6 jours), mais sa localisation à l’interface dento-gingivale l’expose directement aux toxines bactériennes du biofilm sous-gingival. C’est pour cette raison que la destruction de l’attache épithéliale est le point de départ de la parodontite.
Qu’est-ce que l’espace biologique et pourquoi est-il important en prothèse ?
L’espace biologique (Gargiulo, 1961) correspond à la distance entre le fond du sulcus et la crête osseuse alvéolaire. Il comprend le sulcus (≈ 0,69 mm), l’attache épithéliale (≈ 0,97 mm) et l’attache conjonctive (≈ 1,07 mm), soit environ 2,73 mm au total. Toute restauration prothétique dont la limite envahit cet espace provoque une inflammation gingivale chronique, des récessions et une résorption osseuse localisée.
Comment évolue l’attache épithéliale avec l’âge ?
L’attache épithéliale migre progressivement vers l’apex au cours de la vie, phénomène appelé éruption passive. Avant 15 ans, elle est entièrement sur l’émail. Entre 15 et 25 ans, elle débute sa migration sur le cément. De 25 à 40 ans, elle est entièrement cémentaire. Au-delà de 40 ans, la couronne clinique dépasse la couronne anatomique avec dénudation radiculaire. Il s’agit d’un processus physiologique, à distinguer d’une récession pathologique.
Pourquoi le piqueté en peau d’orange disparaît-il lors de l’inflammation ?
Le piqueté en peau d’orange est lié à l’organisation des crêtes épithéliales de l’interface EOG–tissu conjonctif et au réseau fibrillaire du chorion. Lors de l’inflammation gingivale, l’œdème du tissu conjonctif, la dégradation des fibres de collagène et la perturbation des crêtes épithéliales effacent ce relief de surface. C’est un signe clinique précoce d’inflammation, parfois antérieur au saignement au sondage.
Qu’est-ce que le sulcus et quand devient-il une poche parodontale ?
Le sulcus est l’espace virtuel compris entre la surface dentaire et la paroi molle gingivale. Sa profondeur physiologique varie de 0,5 à 2 mm. On parle de poche gingivale quand la profondeur de sondage dépasse 3 mm sans perte d’attache clinique (poche fausse), et de poche parodontale vraie lorsqu’il y a migration apicale de l’attache épithéliale associée à une perte d’attache clinique mesurable.
Quels sont les rôles des fibroblastes dans le chorion gingival ?
Les fibroblastes représentent 65 % de la population cellulaire du chorion gingival. Ils sont responsables de la synthèse de toutes les composantes de la matrice extracellulaire : collagène (type I et III principalement), fibres de réticuline, fibres élastiques et fibronectine. Ils assurent également le turn-over constant de ces constituants, garantissant l’intégrité structurale et le potentiel de réparation du tissu conjonctif gingival.
Comment la kératinisation protège-t-elle l’épithélium oral gingival ?
La kératinisation transforme les cellules épithéliales superficielles en squames imperméables remplies de kératine, protéine hautement insoluble. Cette couche cornée imperméable constitue une barrière physico-chimique résistante aux enzymes bactériennes, aux toxines et aux traumatismes mécaniques liés à la mastication. Le brossage favorise ce processus de kératinisation, renforçant ainsi la résistance de la gencive.
Conclusion
La gencive est un tissu de recouvrement biologique actif et complexe, dont l’organisation anatomique, histologique et physiologique lui permet de s’opposer efficacement aux agressions diverses susceptibles d’affecter la santé dento-parodontale.
Les points clés à retenir pour l’étudiant :
- La gencive comprend trois régions : marginale, papillaire et attachée — chacune avec une structure et une fonction propres
- L’épithélium gingival est triple : EOG (kératinisé), EOS (non kératinisé, 12 % d’espaces intercellulaires), EJ (non kératinisé, 18 % d’espaces, turn-over le plus rapide)
- L’attache épithéliale est une barrière dynamique qui migre avec l’âge — comprendre sa dynamique est essentiel pour le diagnostic parodontal
- L’espace biologique de Gargiulo (≈ 2,73 mm) est inviolable en prothèse
- Le chorion est un tissu conjonctif immunologiquement actif, riche en fibroblastes, macrophages, lymphocytes et plasmocytes
- Le maintien de la santé gingivale par une hygiène rigoureuse conditionne la préservation de l’ensemble de l’organe dentaire
Pour approfondir ces connaissances, le Référentiel d’internat en parodontologie est une ressource incontournable pour la préparation aux épreuves classantes en odontologie.
Bibliographie
- Bercy P., Tenenbaum H. — Parodontologie du diagnostic à la pratique. DeBoek Université, 1996.
- Bouchard P. — Parodontologie et dentisterie implantaire Tome 1. Lavoisier médecine sciences, 2015.
- Carranza F.A. — La parodontologie clinique selon Glikman, 5e édition. Éditions CdP, 1988.
- Charon J., Mouton C. — Parodontie médicale. Éditions CdP, 2003.
- Glickman I. — Parodontologie clinique. Éditions CdP, 1983.
- Lindhe J. — Manuel de Parodontologie Clinique. Éditions CdP, 1986.
- Triller M. — Histologie dentaire. Masson, 1987.
- Woelfel J.B., Scheid R.C. — Anatomie dentaire. Maloine, 2007.
- Wolf H.F., Edith M., Rateitschak K.H. — Atlas de parodontologie. Masson, 2004.
- Wolf H.F., Rateitschak E., Rateitschak K. — Parodontologie. Masson, 2005.
- Gargiulo A.W. et al. — Dimensions and relations of the dentogingival junction in humans. JADA, 1961 — article fondateur sur l’espace biologique.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.



Leave a Reply