Les Maladies Parodontales
Les Maladies Parodontales
I. Introduction
Le parodonte est défini comme l’ensemble des tissus qui entourent et soutiennent la dent. On distingue :
- Parodonte superficiel : la gencive.
- Parodonte profond : le cément, le desmodonte, l’os alvéolaire.
Pour parler d’une santé parodontale, on doit se référer aux caractéristiques cliniques d’une gencive saine :
- Couleur rose pâle,
- Consistance ferme,
- Aspect piqueté en « peau d’orange »,
- Profondeur du sulcus de 0,5 à 2 mm,
- Absence de saignement.
Tout état parodontal qui s’écarte de cette définition peut être considéré comme une maladie parodontale.
La maladie parodontale est définie comme l’ensemble des affections qui touchent les tissus de soutien de la dent, résultant d’un concours de plusieurs facteurs dont l’amplitude et la signification varient d’un individu à un autre. Les maladies parodontales sont dites plurifactorielles.
II. Les Étiologies des Maladies Parodontales
La maladie parodontale est une maladie multifactorielle. Certains facteurs étiologiques interviennent directement dans le déclenchement de la morbidité, tandis que d’autres aggravent, amplifient ou entretiennent l’évolution des différentes phases de la maladie.
A. La Triade de Weski (1936)
Weski, en 1936, a décrit les principales causes des maladies parodontales sous forme d’une triade :
- Étiologie constitutionnelle :
- Hérédité,
- Âge,
- Sexe,
- Race,
- Situation géographique,
- Niveau intellectuel,
- Facteurs socio-économiques.
- Facteurs locaux directs : (détaillés plus loin).
- Facteurs locaux indirects : (détaillés plus loin).
1. Étiologies Constitutionnelles
Ce sont des facteurs liés au sujet lui-même et à son mode de vie. Ils prédisposent à la maladie parodontale ou l’entretiennent, mais ne la déclenchent pas seuls.
- a. L’âge :
- Les gingivites sont plus fréquentes chez les enfants.
- Les parodontolyses sont plus étendues chez les adultes, bien que des formes sévères puissent être observées chez les enfants et les adolescents.
- b. Facteur héréditaire :
- Les maladies parodontales ne sont pas transmissibles à travers les générations.
- Cependant, certaines maladies génétiques ou métaboliques héréditaires peuvent s’accompagner de parodontolyses.
- Les études épidémiologiques suspectent une susceptibilité héréditaire aux parodontites précoces et sévères.
- c. Le sexe :
- Le facteur hormonal (puberté, grossesse, ménopause) rend les femmes plus prédisposées à certaines affections parodontales que les hommes.
- d. La race, situation géographique, niveau intellectuel et facteurs socio-économiques :
- Les études épidémiologiques soulignent l’importance de l’hygiène et de la malnutrition dans certains pays.
2. Étiologies Locales
- a. Facteurs locaux directs :
- Facteur local direct déclenchant :
- Le biofilm bactérien : Facteur déterminant de la maladie parodontale.
- Selon Loe : La plaque bactérienne est un dépôt mou, non calcifié, bactérien, qui se forme sur les dents insuffisamment nettoyées.
- Selon Frank : C’est une « jungle microbienne » extrêmement polymorphe comprenant des bactéries aérobies et anaérobies, reliées par une matrice inter-microbienne ou inter-cellulaire, accolée à la surface de l’émail par la PAE (pellicule acquise exogène) amorphe et amicrobienne d’origine salivaire. On y trouve aussi des cellules épithéliales desquamées et des leucocytes.
- Le biofilm bactérien : Facteur déterminant de la maladie parodontale.
- Facteurs locaux directs favorisants la rétention du biofilm bactérien :
- Facteurs dentaires :
- Morphologiques :
- Coronaire : bombé excessif, dysplasies, tubercule de Carabelli.
- Radiculaire : rapport corono-radiculaire inadéquat.
- Malpositions dentaires.
- Pathologies corono-radiculaires : caries, fêlures, fractures.
- Morphologiques :
- Facteurs muqueux et musculaires :
- Insertion anormale des freins et des brides, hypertrophie linguale ou jugale.
- Facteurs iatrogènes :
- Obturation débordante, prothèse inadéquate, traitement orthodontique inadéquat, permettant la rétention de plaque.
- Alimentation collante et riche en glucides.
- Hygiène défectueuse et contrôle de plaque inadéquat.
- Facteurs dentaires :
- Facteur local direct déclenchant :
- b. Facteurs locaux indirects :
- Tous les facteurs irritatifs directs agissent au-dessus de l’attache épithéliale, irritant le parodonte superficiel et déclenchant ou favorisant une réaction inflammatoire.
- Les facteurs irritatifs indirects (ou « facteurs de co-destruction ») se manifestent en dessous de l’attache épithéliale, au niveau du « hamac supra-crestal », par l’intermédiaire du bras de levier coronaire. Ce sont des facteurs d’origine occlusale (non bactérienne) qui agissent sur les tissus de soutien (cément, desmodonte, os alvéolaire).
3. Étiologies Générales
- a. Cas de maladies parodontales et maladies générales qui co-existent toujours :
- Hyperkératose palmo-plantaire (maladie de Papillon-Lefèvre) :
- Affection génotypique récessive, apparaissant tôt.
- Signes dermatologiques : kératose des paumes et plantes des pieds.
- Signes buccaux : parodontolyse foudroyante des deux dentures (édentement à 15 ans).
- Hypophosphatasie (rachitisme) :
- Affection familiale rare associant troubles squelettiques et dentaires, due à un défaut d’élaboration des phosphatases alcalines par les ostéoblastes.
- Syndrome de Chédiak-Higashi :
- Affection récessive précoce : albinisme, photophobie, parodontite importante avec ulcération. Pronostic sévère.
- Syndrome de Down :
- Maladie congénitale (trisomie 21) : déficience mentale, retard de croissance, anomalies squelettiques, faciès caractéristique.
- Au niveau buccal : retard d’éruption dentaire, agénésies, parodontites sévères et généralisées.
- Hyperkératose palmo-plantaire (maladie de Papillon-Lefèvre) :
- b. Cas de maladies parodontales et maladies générales qui co-existent fréquemment :
- Facteurs hormonaux :
- Modifications hormonales chez la femme (puberté, grossesse, ménopause, contraceptifs) affectant le métabolisme tissulaire, le système immunitaire et la croissance bactérienne.
- Facteurs nutritionnels :
- Avitaminoses A et C, hypoprotéinémies.
- Facteurs endocriniens :
- Diabète : activité fonctionnelle des granulocytes neutrophiles déprimée, altération du chimiotactisme.
- Troubles hématologiques :
- Leucémie, anémie, neutropénie, agranulocytose.
- Facteurs médicamenteux :
- Gingivite hyperplasique due à :
- Di-Hydan (antiépileptique),
- Cyclosporine (immunosuppresseur),
- Niphédipine (inhibiteur calcique).
- Gingivite hyperplasique due à :
- Facteurs hormonaux :
- c. Les facteurs de risque :
- Le stress :
- Réactions impliquant le système nerveux, immunitaire et endocrinien.
- Corrélation entre stress, libération d’adrénaline et ischémie gingivale facilitant l’invasion microbienne.
- Le tabac :
- Réduction de l’inflammation gingivale et du saignement (effet vasoconstricteur de la nicotine).
- Inhibition du chimiotactisme et de la phagocytose des leucocytes polymorphonucléaires.
- Le stress :
B. Les Étiologies des Maladies Parodontales d’après Clarke et Hirsch (1995)
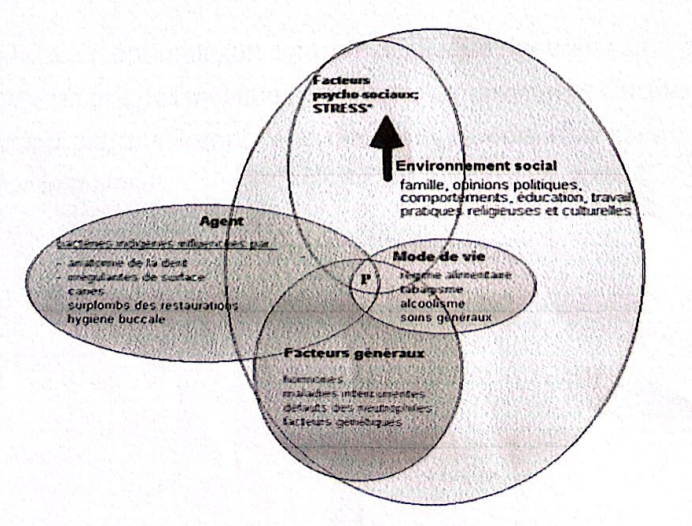
C. Les Étiologies des Maladies Parodontales selon Page (1997)
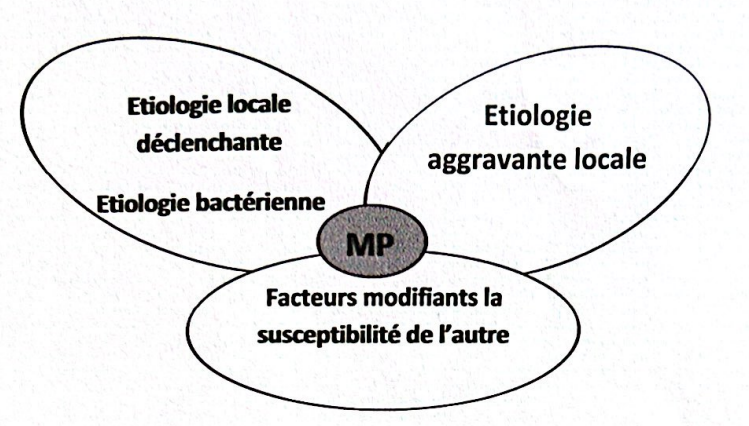
III. Conclusion
L’initiation, l’intensité et l’évolution de la maladie parodontale sont modulées par :
- Les interactions entre les différentes bactéries,
- Les systèmes de défense de l’hôte, au niveau local et général.
Une hygiène buccale optimale, un contrôle rigoureux de la plaque et une thérapeutique précoce :
- Diminuent l’incidence de la maladie parodontale,
- Améliorent l’état des tissus parodontaux,
- Empêchent la progression de la maladie.
Les Maladies Parodontales
Voici une sélection de livres:
Odontologie conservatrice et endodontie odontologie prothètique de Kazutoyo Yasukawa (2014) Broché
Concepts cliniques en odontologie conservatrice
L’endodontie de A à Z: Traitement et retraitement
Guide d’odontologie pédiatrique, 3e édition: La clinique par la preuve

Leave a Reply