LES KYSTES DES MAXILLAIRES
LES KYSTES DES MAXILLAIRES
GENERALITES
Les kystes des maxillaires sont des lésions intraosseuses, odontogéniques et non odontogéniques, possédant une structure histologique caractérisée par la présence d’une enveloppe épithéliale continue ou discontinue, kératinisée ou non, et un contenu liquide, semi-liquide ou solide.
La présence d’une paroi différencie les kystes des faux kystes ou pseudo kystes qui sont représentés par une cavité non bordée par un épithélium.
Sur le plan du traitement, la chirurgie reste de règle. Néanmoins, un traitement endodontique rigoureux seul ou associé à la chirurgie permet parfois la guérison.
CLASSIFICATION
La plus grande difficulté pour l’élaboration d’une classification vient de l’absence de parallélisme entre les entités cliniques individualisées et les considérations histologiques et étiopathogéniques.
La plupart d’ailleurs des classifications est basée sur l’étiopathogénie et l’étude histologique des lésions examinées. La classification de l’Organisation Mondiale de la Santé de 1992 révisée (Kramer et coll. 1992 et P hilipsen 2005) tient compte du type histologique des kystes des maxillaires et considère que les kystes épithéliaux odontogènes peuvent être liés soit à une anomalie de développement car se formant à partir de structures embryologiques dentaires résiduelles (par exemple à partir de restes des lames dentaires ou des bourgeons dentaires) , soit à une inflammation . Ils peuvent être aussi non odontogènes car issus d’autres structures épithéliales.
Les kystes sans revêtement épithélial sont des pseudo kystes (ou faux kystes) et sont de ce fait classés à part.
KYSTES EPITHELIAUX ODONTOGÈNES
Kystes épithéliaux liés à une anomalie de développement (ou Kystes dysembryoplasiques)
- Kyste gingival de l’enfant (perle d’Epstein)
- Kyste folliculaire (dentigère)
- Kyste d’éruption
- Kyste parodontal latéral
- Kyste gingival de l’adulte
Kystes inflammatoires
- Kyste radiculo dentaire (apical, latéral)
- Kyste résiduel
- Kyste para dentaire
KYSTES EPITHELIAUX NON ODONTOGÈNIQUES
- Kyste nasopalatin (ou du canal palatin, du canal incisif)
- Kyste nasolabial (ou naso alvéolaire ou kyste du seuil narinaire)
- Autres Kystes epithéliaux NO non retenus dans la classification de 1992 (kystes fissuraires) :
Kyste médian mandibulaire, palatin et alvéolaire Kyste globulomaxillaire
KYSTES NON EPITHELIAUX (sans revêtement épithélial) ou pseudo kystes
- Kyste anévrismal
- Kyste osseux solitaire (essentiel)
- Lacune de Stafne
DIAGNOSTIC DES LESIONS KYSTIQUES
Circonstances de découverte
L’utilisation systématique de la radiologie lors des soins dentaires permet de découvrir des lésions à un stade d’évolution très favorable pour leur traitement. Plus tôt sera la découverte, meilleur sera le pronostic.
La découverte peut également se faire à l’occasion de déplacements dentaires, de mobilités, d’anomalies d’éruption. Enfin, une tuméfaction endobuccale voire exobuccale doit faire suspecter la présence d’une lésion kystique.
Certains kystes présentent une agressivité locale, d’autres un risque de dégénérescence maligne, ce qui oblige à un diagnostic très précis. Celui-ci repose essentiellement sur les aspects cliniques et radiologiques, et obligatoirement sur l’analyse anatomo pathologique.
Examen clinique
Classiquement, les kystes maxillaires évoluent en quatre phases :
- Phase de latence : pendant laquelle l’examen clinique ne révèle aucun signe évocateur et la découverte du kyste est fortuite lors d’un examen radiologique.
- Phase de déformation : où il existe généralement une soufflure de la table externe, rarement de la table interne. La déformation faciale est due à la pression intra kystique responsable de la lyse osseuse et de l’augmentation progressive du volume. La muqueuse de revêtement peut être normale, congestive ou apparaître légèrement bleutée. Les accidents mécaniques ne sont pas rares: malpositions, mobilités dentaires ainsi que le refoulement du nerf alvéolaire inférieur sont possibles. Progressivement, la lésion évolue vers la phase d’extériorisation.
- Phase d’extériorisation : la paroi externe s’amincit en lame de couteau avant de disparaitre de façon nette et régulière. La corticale rompue, la poche kystique est directement sous la muqueuse et on perçoit nettement la coloration bleutée.
A la palpation, la tuméfaction présente trois zones distinctes :
. En périphérie : consistance dure, osseuse.
. Puis sensation de balle en celluloïd.
. Au centre : sensation de fluctuation, de contenu liquidien.
- Phase de fistulisation (inconstante) : la table osseuse étant lysée, il ne subsiste plus que la muqueuse qui s’amincit progressivement. La paroi kystique se perce sous l’effet de la pression et le liquide s’évacue. La fistule s’installe après plusieurs épisodes infectieux. Elle donne issue à un liquide séreux ou séro-hématique.
Durant toutes ces phases, il y a :
. Absence de signes fonctionnels, sauf en cas d’accident infectieux aigus (cellulites, sinusites) où il peut y avoir douleurs et/ou de limitation de l’ouverture buccale.
. Absence d’adénopathies
. Absence de troubles de la sensibilité (paresthésies, dysesthésies)
L’évolution est lente indolore et s’étend sur plusieurs années. Aux stades de déformation et/ou d’extériorisation peuvent survenir certaines complications :
. Déplacements dentaires (divergences radiculaires entrainant des rapprochements coronaires)
. Mobilité d’une ou de plusieurs dents
. Anomalies d’évolution dentaires
. Douleurs dentaires, changements de coloration, mortifications pulpaires d’où l’importance des tests de vitalité des dents en rapport avec la lésion.
. Accidents infectieux
. Complications traumatiques (rares) se traduisant par une fracture pathologique à la suite d’un traumatisme minime.
Examen radiologique
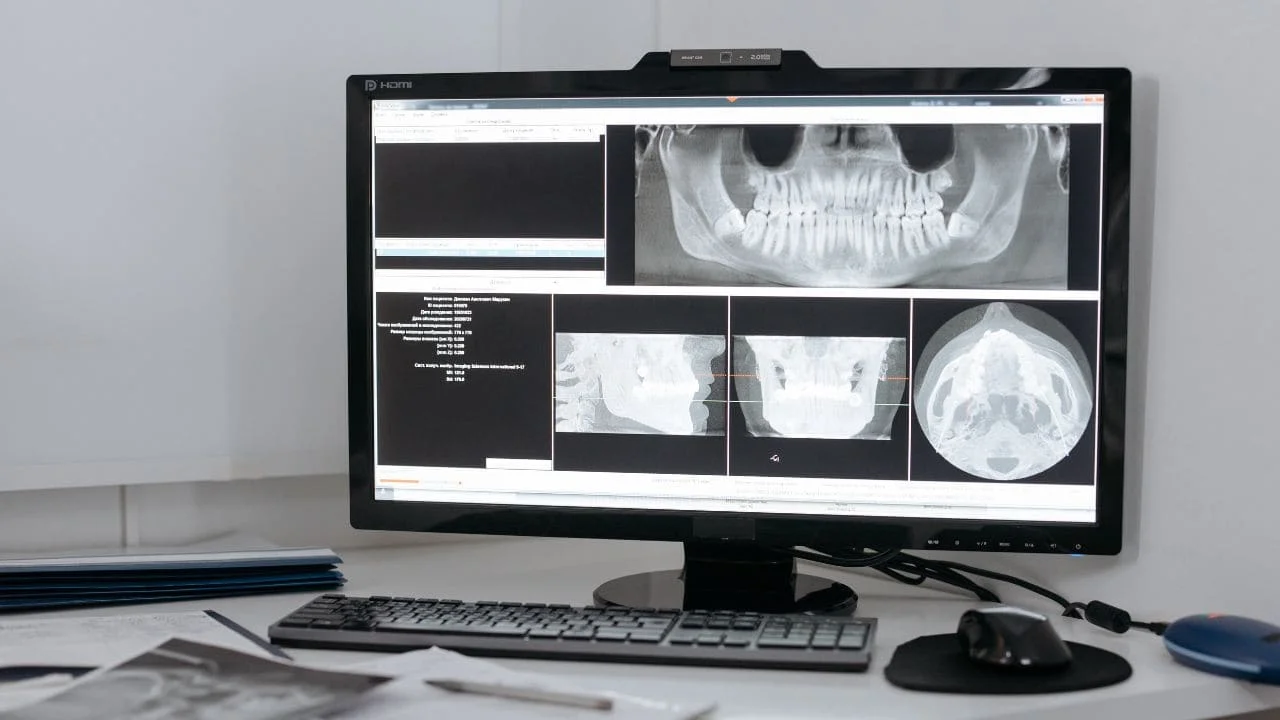
L’absence fréquente de signes physiques et le développement centro osseux de la lésion kystique entre les deux corticales, rendent l’investigation radiologique primordiale. L’analyse radiologique permet la détermination de ses dimensions, de sa morphologie et de ses caractères radiologiques ainsi que de son extension et ses rapports avec les éléments anatomiques de voisinage.
L’image kystique
Les kystes et pseudo kystes des maxillaires se traduisent généralement par une image :
- arrondie ou ovalaire
- de taille variable, de 1 à plusieurs centimètres de diamètre
- entourée par un tissu à trabéculation normale
- qui déplace les dents sans léser les racines et le ligament
- refoule sans envahir ni détruire les éléments anatomiques de voisinage tels que :
. le canal alvéolaire inférieur
. le plancher du sinus maxillaire
. le plancher des fosses nasales
. le canal naso palatin
Les incidences
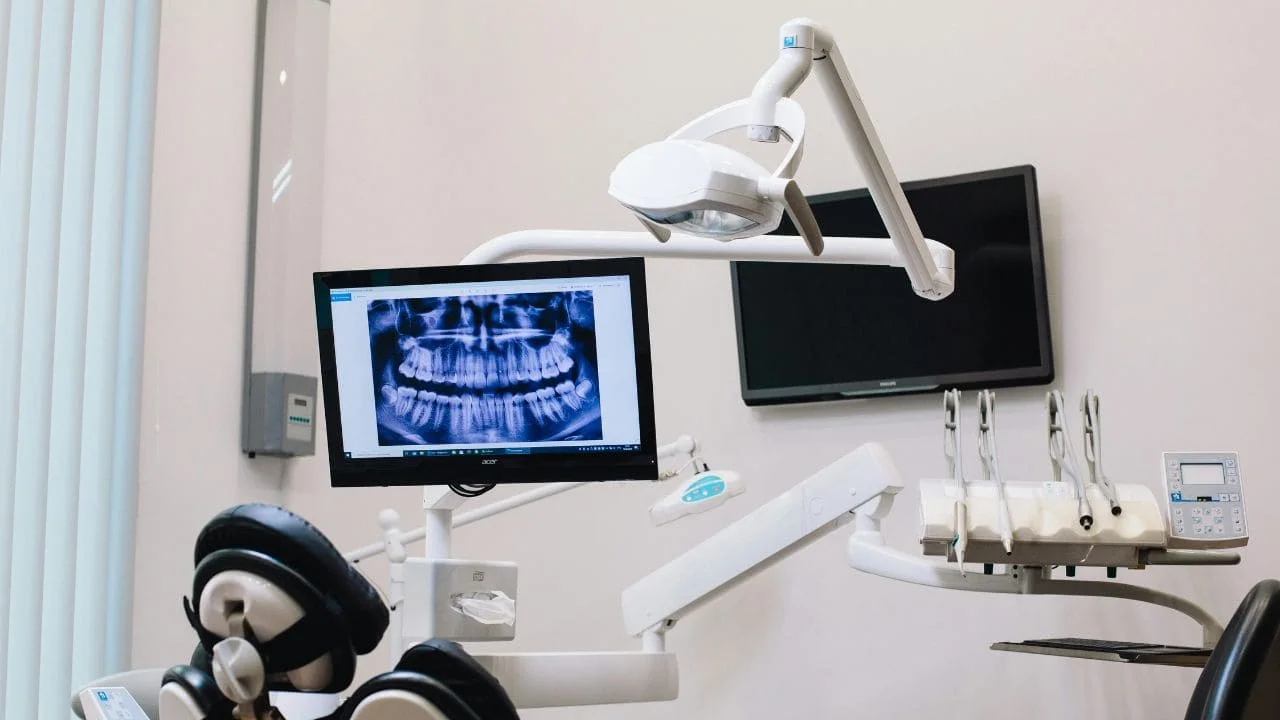
- Le cliché orthopantomographique : c’est souvent cette incidence qui met une évidence la présence d’une image pathologique. Malgré son manque de précision quant à la trame osseuse, cette vue d’ensemble de la cavité buccale permet de déterminer l’ampleur de la lésion, ainsi que ses rapports avec les éléments anatomiques de voisinage.
- Le cliché rétro alvéolaire : il ne couvre pas l’intégralité de la lésion quand celle-ci est assez étendue, mais il permet d’apprécier :
- la ligne de condensation osseuse périphérique
- la qualité de la trame osseuse
- les rapports avec les dents voisines
- de mettre en évidence la dent causale s’il y a lieu.
- le cliché occlusal endo buccal : permet d’apporter la dimension horizontale qui manque aux deux incidences précédentes et permet d’apprécier l’état des tables externe et interne.
Avant de conclure au caractère pathologique de l’image, il convient de s’assurer qu’il ne s’agit pas d’un aspect d’artéfact ou d’erreur radiologique.
- Examen tomodensitométrique : Technique réservée au bilan d’extension des lésions volumineuses en permettant d’établir des données topographiques très précises de celles-ci. La pratique systématique d’un examen TDM n’est absolument pas justifiée : il doit rester un examen de seconde intention quand le bilan conventionnel n’a pas fourni toutes les informations.
Analyse anatomopathologique
C’est une poche contenant une substance liquide, semi liquide ou gazeuse, prenant progressivement du volume, et qui comporte :
- Une paroi conjonctive, mince et régulière, dont la paroi interne est revêtue d’un épithélium pavimenteux stratifié (+/-), parfois ciliée de type respiratoire et kératinisé (+/-) ortho ou parakératosique pour les kystes vrais. Son épaisseur est fonction de l’ancienneté et de l’importance des remaniements dus aux infections répétées. Elle peut adhérer alors aux tissus périphériques musculo-cellulaires et rendre difficile le clivage lors de l’intervention chirurgicale. Dans certains cas l’étude immunohistochimique est nécessaire pour différencier les variétés kystiques.
Dans les pseudo kystes (kyste anévrismal, kyste osseux solitaire), cette paroi interne plus ou moins fibreuse est dépourvue de toute structure épithéliale.
- Un contenu plus ou moins liquide, en quantité variable , clair le plus souvent,
pouvant contenir du sang, du pus, des paillettes de cholestérine ou des flocons blancs de kératine (kératokystes)
KYSTES ODONTOGENES
-Kystes inflammatoires
Le kyste inflammatoire a été décrit par Malassez en 1885. C’est le plus fréquent des kystes des maxillaires (59%).
*Le kyste apical, le kyste para apical (ou latéro radiculaire), le kyste résiduel
Le kyste péri apical se développe sur des dents non vitales suite à une nécrose pulpaire, une désinfection insuffisante, ou après traitement endodontique imparfait avec obturation insuffisante ou au contraire avec dépassement de pâte, de cône de gutha ou d’instrument.
Le kyste latéral est défini par son siège particulier dû à son étiologie qui peut être une fracture radiculaire, un canal aberrant, mais le plus souvent une fausse route lors d’un traitement canalaire avec perforation du plancher pulpaire.
Le kyste résiduel résulte du développement d’un kyste radiculaire ou d’un granulome non extirpé après avulsion de la dent causale. Les signes révélateurs sont identiques.
Etiopathogénie : il se développe à l’apex d’une dent mortifiée en trois phases successives :
. Une phase d’initiation avec l’apparition d’un granulome.
. Une phase de formation kystique
. Une phase d’expansion et de déformation.
L’inflammation chronique semble être le stimulus inducteur mais tous les granulomes n’évoluent pas en kystes.
Localisation : toutes les dents nécrosées peuvent être concernées, mais le plus souvent les dents antérieures permanentes au maxillaire, puis les incisives et les molaires mandibulaires.
Clinique : le plus souvent asymptomatique mais sa présence peut être trahie par l’apparition de signes inflammatoires ou par l’importance de sa taille.
Celle-ci est varié en général de 5mm à plusieurs centimètres. Elle peut être plus importante et donner lieu à une résorption de la corticale externe qui présenter à la palpation une consistance d’une balle en celluloïd.
Radiologie : la radiographie ne permet pas de différencier un kyste de petite taille d’un granulome apical (entre 5 et 10 mm).
Le kyste radiculaire réalise une géode unique, arrondie ou ovale, homogène, bien limitée avec un liseré ostécondensant qui semble en continuité avec la lamina dura d’une dent mortifiée. Le kyste refoule les dents adjacentes sans résorber leurs racines. A la phase de déformation, les limites sont plus floues et le desmodonte élargi en raison des remaniements inflammatoires répétés.
Examen anatomo pathologique :
En macroscopie, le kyste est de taille variable. Il contient un liquide citrin, visqueux ou hématique parsemé de cristaux jaunâtres de cholestérol.
A l’histologie, sa cavité est toujours revêtue d’un épithélium malpighien souvent discontinu par des ulcérations, dont l’épaisseur dépend, en principe, de l’évolutivité du processus inflammatoire
: si ce dernier est très actif, l’épithélium est épais, avec de multiples invaginations dans le tissu conjonctif adjacent ; s’il est minime, l’épithélium est mince (3 à 4 assises cellulaires) et sa membrane basale est plus ou moins rectiligne.
Diagnostic différentiel : il doit se faire en général avec le granulome péri apical.
L’intérêt du kyste résiduel repose sur son diagnostic différentiel :
- radiologique avec les autres lésions uniloculaires et la lacune de Stafne.
- histologique avec le kyste dentigère laissé également en place après avulsion de la dent causale.
Evolution: l’évolution est lente, à raison de 5 mm par an. Plus le kyste est grand, moins il évolue vite. Il n’y a pas de guérison spontanée. L’expansion se fait soit par résorption osseuse sous l’effet de la pression osmotique du contenu kystique, soit par augmentation de l’activité des ostéoclastes sous l’effet de l’inflammation.
Traitement : il est chirurgical et doit être mené à distance de tout réchauffement infectieux.
Le traitement est radical avec extraction de la dent causale en cas de :
. kyste de taille importante
. conservation à long terme de la dent impossible.
. résorption ou de perforation radiculaire
. d’inaccessibilité ou de calcification des canaux
. de prothèse fixe impossible à déposer.
Le traitement est conservateur de la dent causale, surtout quand celle-ci est antérieure, si la taille du kyste, la longueur de la racine, l’état de la paroi osseuse, l’accessibilité des canaux sont favorables. Dans ce cas, l’obturation canalaire à l’apex doit être parfaitement étanche.
Elle peut se faire en per opératoire après apicectomie pour permettre une énucléation complète de la paroi du côté interne, une désinfection et un séchage parfaits du canal. La difficulté dans ce cas étant d’assurer une hémostase parfaite et d’empêcher une infiltration de sang dans les canaux avant l’obturation. L’avantage étant de pouvoir faire cette obturation sous contrôle visuel.
Elle peut se faire aussi en pré opératoire, mais cette méthode ne permet pas d’isoler le canal du contenu liquidien de la poche kystique au moment de l’obturation.
Une obturation rétrograde (à rétro) nécessite des matériaux ayant de bonnes qualités anti bactériennes, de scellement pour assurer l’étanchéité, de biocompatibilité et de radio opacité. Le minéral trioxyde aggregate (M.T.A.) dans ce cas donne d’excellents résultats.
*Kyste paradentaire
Il regroupe le kyste inflammatoire collatéral sur une troisième molaire mandibulaire vivante en cours d’éruption, avec des antécédents de péricoronarite et le kyste vestibulaire mandibulaire infecté qui concerne la première ou la deuxième molaire de patients plus jeunes (de 4 à 8 ans). En 1992, l’OMS décide de les regrouper en une seule entité : le kyste paradentaire.
Etiopathogénie : L’inflammation est importante et toujours présente, ce qui laisse supposer qu’elle a un rôle dans la genèse du kyste paradentaire.
Clinique : des signes inflammatoires sont présents tels que : tuméfaction douloureuse avec des sécrétions purulentes sur le versant vestibulaire de la molaire. La vitalité des dents est conservée, il n’ya pas d’atteinte parodontale, pas de douleur à la percussion
Radiologie : Ce processus kystique donne une image radioclaire, bien circonscrite par un liseré de condensation périphérique, et développée en position distale ou en vestibulaire par rapport aux racines d’une dent de sagesse inférieure
Kystes liés à une anomalie de développement (dysembryoplasiques).
– Kyste gingival de l’enfant ou du nouveau né
Etipathogénie : Ils sont issus de la dégénérescence kystique des restes de la lame dentaire.
Localisation : Souvent multiples, ils siègent habituellement sur la crête gingivale, le long du rebord alvéolaire, de la naissance jusqu’à l’âge de 3 mois. Pour certains auteurs, ils prennent le nom de nodule de Bohn quand ils siègent à la jonction vélo palatine (ils dériveraient dans ce cas des structures salivaires palatines) ou de perle d’Epstein quand ils sont situés le long du raphé médian.
Clinique : nodules gingivaux blanchâtres ou jaunâtres, de quelques millimètres de diamètre (de 1 à 3 mm). Ils sont totalement asymptomatiques.
Histologie : ce kyste rempli de kératine est bordé par un épithélium malpighien dont l’assise basale est composée de cellules plates et dont la surface est le siège d’une parakératose..
Traitement : ils disparaissent par exfoliation.
– Kyste dentigère :
C’est le kyste le plus fréquent des kystes maxillaires malformatifs odontogéniques. Il représente 7 à 20 % des kystes des maxillaires. On distingue trois sortes de kystes en fonction de la relation avec la dent concernée :
. Kyste folliculaire quand il englobe la couronne et les racines qui son t toujours en cours d’évolution.
. Kyste péricoronaire quand Il englobe de façon symétrique seulement la couronne de la dent concernée. Les racines restent extrakystiques.
. Kyste latéro coronaire quand il englobe la couronne de façon asymétrique.
Il touche essentiellement la troisième molaire inférieure, puis la canine supérieure et la deuxième prémolaire inférieure. La dentition temporaire est exceptionnellement concernée.
Etiopathogénie : Pour certains, il serait issu du développement anormal du follicule dentaire à la suite de processus infectieux. Pour d’autres, il s’agirait d’une dégénérescence tardive du follicule pendant l’évolution de la dent.
Localisation : sa localisation est mandibulaire dans 75% des cas. Elle se situe par ordre décroissant au niveau de la dent de sagesse inférieure, puis la canine supérieure, et la prémolaire inférieure.
Clinique : dans la moitié des cas, sa découverte est fortuite, au niveau de l’angle mandibulaire, le plus souvent chez l’homme que chez la femme entre la deuxième et quatrième décade (ratio 1,6 à 3/1). La croissance se fait de manière asymptomatique jusqu’à l’extériorisation où il peut former un abcès.
Examen radiologique : La radiographie montre une image radioclaire bien circonscrite, classiquement monogéodique et entourant la couronne d’une dent incluse. L’image peut atteindre de grandes dimensions, évitant la branche montante et refoulant la dent jusqu’au bord inférieur de la mandibule.
Examen anatomo pathologique : Macroscopiquement, l’enveloppe kystique enveloppe la couronne dentaire.
Traitement : le traitement ne peut être que chirurgical. L’énucléation de la poche kystique et l’avulsion de la dent causale est de règle. Dans des cas très particuliers, quand la dent n’est pas trop refoulée par le kyste et que la dent doit être nécessairement conservée (canine supérieure ou prémolaire inférieure), il est possible de tenter une traction chirurgico orthodontique en trépanant le sommet de la crête alvéolaire et en entourant le collet de la dent par un fil de traction métallique.
– Kyste d’éruption
Pour certains auteurs, il s’agit d’une variété de kyste dentigère, mais son entité clinique distincte est reconnue. C’est un type spécifique de kyste de tissu mou associé une dent lactéale ou permanente en voie d’éruption.
Etiopathogénie : Il s’agit d’une variété kyste de localisation extra-osseuse, consécutif à la dilatation anormale par du sang ou une sérosité hématique de l’espace folliculaire entourant la couronne de la dent.
Clinique : Il s’observe chez un enfant sous la forme d’une tuméfaction gingivale circonscrite, lisse, ferme ou fluctuante. En fonction du liquide qu’elle contient, le plus souvent du sang, elle est de couleur pourpre, bleutée ou violacée.
Examen radiologique : zone radioclaire entourant la couronne de la dent en éruption.
Histologie : Infiltrat inflammatoire chronique au contact de l’épithélium stratifié non kératinisé qui aurait pour origine des micro traumatismes occlusaux (Kramer 1992)
Traitement : la lésion se résorbe spontanément à l’éruption de la dent causale. Sinon, une simple incision muqueuse suffit à dégager la couronne dentaire et à faciliter son processus d’éruption.
– Kyste gingival de l’adulte
C’est un kyste peu fréquent.
Etiopathogénie : Mal connu. Le kyste gingival de l’adulte proviendrait de la transformation kystique soit des restes de la lame dentaire, soit des restes malpighiens de Malassez ou encore de l’implantation traumatique d’éléments de l’épithélium de surface (il perdrait alors son appartenance à la famille des kystes odontogènes).
Localisation : Nodule blanchâtre de < 1 cm , Il siège et se développe sur la crête gingivale ou sur son versant vestibulaire, parfois sur la papille interdentaire dans la région canine et prémolaire de la mandibule.
Clinique : petit nodule indolore, bien circonscrit, de quelques mm de diamètre, soulevant une gencive d’aspect et de couleur normaux. Il n’entraîne aucune perte de substance osseuse du rebord alvéolaire. On le retrouve en général chez les patients d’âge moyen ou de la 5e décennie. Le diagnostic est difficile, il est souvent confondu avec l’extériorisation gingivale d’un kyste périodontal latéral.
Anatomo- pathologie : le revêtement épithélial est de deux types :
. Soit l’épithélium est d’épaisseur variable, formé de 1 à 2 assises de cellules de forme aplaties ou cubiques.
. Soit l’épithélium est squameux stratifié sans crête.
Dans certains kystes, les cellules sont strictement identiques à celles du kyste parodontal latéral.
Traitement : Exérèse chirurgicale. Pas de récidives.
– Kyste parodontal latéral
C’est un kyste non inflammatoire se développant dans la membrane parodontale d’une dent vivante qui a fait son éruption. Il se situe ainsi à coté ou entre les racines de cette dent. C’est un kyste très rare, il ne représente que 0,7 % de tous les kystes maxillaires.
Etiopathogénie : Il provient des résidus épithéliaux odontogéniques dont la nature demeure inconnue : épithélium de l’émail inactivé, vestiges de la lame dentaire ou des restes de l’épithélium malpighien de Malassez.
Localisation : Le kyste périodontal latéral siège préférentiellement dans les régions prémolaire mandibulaire, puis maxillaire antérieure, sans prédisposition en fonction de l’âge et du sexe.
Clinique : de taille inférieure à 1 cm, il est asymptomatique et sa découverte est généralement fortuite et radiologique en réalisant une radioclarté ronde ou ovoïde bien circonscrite par une fine coque osseuse. Son évolution est lente et insidieuse et n’atteint jamais une grande taille.
Diagnostic différentiel : il doit se faire avec le kyste gingival de l’adulte, le kératokyste latéral et le kyste inflammatoire développé à partir d’un canal aberrant.
Traitement: exérèse complète par énucléation curetage. Pas de récidives.
KYSTES EPITHELIAUX NON ODONTOGÈNES
Souvent appelés de façon impropre kystes fissuraires, terme qui devrait être réservé aux kystes dérivant des restes cellulaires dans les zones de fusion des bourgeons faciaux. Leur pathogénie est encore méconnue et leur différenciation avec les kystes épithéliaux odontogènes est assez difficile. Ils ne représentent que 5% des kystes des maxillaires.
– Kyste nasopalatin (ou du canal palatin, du canal incisif)
C’est un kyste des tissus mous situé à proximité du sillon naso labial. Deux sous types sont distingués en tant que variantes rares caractérisées par leur localisation : le kyste palatin médian situé au niveau palatin postérieur, et le kyste de la papille palatine situé exclusivement dans les tissus mous.
Etiopathogénie : Elle est complexe. Il se forme vraisemblablement à partir des restes cellulaires du canal incisif ou naso palatin, à l’extrémité antérieure de la suture médiane.
Clinique: tuméfaction kystique latente exclusivement maxillaire, de consistance dure, osseuse, de 6 à 10 mm de diamètre, dépassant rarement 2 cm, siégeant strictement sur la ligne médiane du palais dur, en position rétro incisive entre les racines des incisives centrales qui gardent
leur vitalité. Habituellement latent, le kyste survient lors des 5e et 6e décennies avec légère prépondérance masculine. Sa fréquence varierait de 0,08 % à 1,5 % .
Radiographie : la radiographie met en évidence une radioclarté bien délimitée par un liseré d’ostéocondensation périphérique entre les racines des incisives centrales qui peuvent diverger. Leur rhizalyse est exceptionnelle. Sur un mordu occlusal, l’image a une forme ovoïde ou ronde en forme de « cœur de carte à jouer » ou de poire.
Anatomo pathologie : A l’histologie, le kyste est bordé le plus souvent par un
épithélium mixte, malpighien stratifié et cylindrique cilié pseudostratifié, ou parfois par un épithélium uniforme, malpighien ou cylindrique.
Dans la coque conjonctive, de gros troncs nerveux et de nombreux vaisseaux sont fréquents, ce qui le distingue du kyste inflammatoire radiculaire. S’ajoutent parfois des glandes muqueuses et du tissu adipeux.
Evolution- Traitement : Exérèse chirurgicale par voie palatine. La régénérescence osseuse est lente et dure parfois plus de trois ans.
– Kyste naso-labial (ou naso alvéolaire ou kyste du seuil narinaire)
Ce kyste de développement extraosseux a pris plusieurs appellations depuis 1882 : kyste du seuil narinaire, kyste naso alvéolaire, kyste du plancher, kyste mucoide du nez, kyste de Klestadt. Il est situé entre la base d’implantation de l’aile narinaire et le vestibule buccal antéro-supérieur. Son incidence plus faible que celle du kyste nasopalatin, est 3 à 4 fois plus élevée chez la femme que chez l’homme. Il s’observe à tout âge avec cependant un léger pic de fréquence dans les 4e et 5e décennies.
Etiopathogénie : elle demeure controversée mais semblerait provenir d’un trouble du développement de la partie antéro- inférieure du canal lacrymonasal.
Clinique : C’est un kyste des tissus mous qui se manifeste sous la forme d’une tuméfaction indolore face à l’implantation de l’aile narinaire, en regard de la région canine, effaçant le sillon naso génien. Il est de consistance molle ou fluctuante, de croissance lente jusqu’à une taille inférieure à 4 cm. Une latéralisation droite semble être prépondérante mais il peut être bilatéral.
Radiologie : Classiquement, il n’existe pas de modification radiologique seule l’opacification du kyste par injection d’un produit de contraste montre une légère érosion concave de la corticale externe du maxillaire sur des incidences occlusales ou de profil.
Histologie : les contours du kyste sont festonnés ; il est revêtu d’un épithélium, le plus souvent cylindrique pseudo- stratifié, avec ou sans cellules muqueuses, mais avec parfois des secteurs d’épithélium malpighien.
Traitement : il est chirurgical par voie vestibulaire supérieure et permet une guérison sans récidive.
KYSTES NON EPITHELIAUX (pseudo kystes) Kyste osseux solitaire (essentiel)
Le kyste osseux solitaire ou kyste osseux, autrefois appelé kyste hémorragique ou kyste traumatique, a été défini par Rushton (1946) comme étant une « lacune osseuse unique, sans membrane épithéliale ni signe d’infection aigue ou chronique, contenant de l’air ou liquide mais jamais de tissu mou et possédant des parois osseuses intactes fines à certains endroits».
Il est rare et ne représente que 0,6 à 1,5 % des kystes maxillaires. Il siège surtout au niveau des os longs mais on le retrouve parfois au niveau de la branche horizontale ou de la symphyse mandibulaire. Il atteint dans 75 % des cas, les patients de moins de 20 ans. Sa découverte est souvent fortuite à la suite d’un examen radiologique de routine.
Un traumatisme ancien, dans 27 à 50 % des cas, participerait à la genèse du kyste solitaire par hémorragie intramédullaire suivie de résorption.
La rareté des lésions, au-delà de 25 ans, suggère l’existence de guérisons spontanées
Kyste anévrismal
Ostéodystrophie pseudo tumorale bénigne, solitaire, réalisant une cavité intra osseuse uni ou pluri loculaire non bordée d’épithélium et à contenu hématique. Siège au niveau des os longs (60%), des os courts (25%), des os plats (15%), rarement au niveau de la branche horizontale (2%). Se retrouve avant l’âge de 20 ans dans 80% des cas.
Etiopathogénie : elle est controversée mais on considère généralement qu’elle est de nature vasculaire c’est-à-dire due à une lésion secondaire réactionnelle à un shunt artério veineux développé à partir d’une lésion primitive.
Clinique : les signes cliniques sont dominés par une tuméfaction osseuse habituellement indolore, d’évolution lente et responsable d’une asymétrie faciale et d’un déplacement des dents adjacentes vivantes et non rhizalysées.
Radiologie : Images radiologiques multiloculaires d’ostéolyse, séparées les unes des autres par de fines cloisons ou circonscrites par un léger liseré d’ostéocondensation. L’aspect radiologique peut être confondu avec un myxome, une lésion à cellules géantes, hémangiome, un granulome éosinophile et d’autres tumeurs lytiques odontogéniques.
Examen anatomo pathologique : Macroscopiquement, le tissu osseux est constitué de cavités de taille variable au contenu hématique, séparées par des cloisons fibreuses parfois épaisses ou minéralisées. La lésion sous-jacente, parfois très hémorragique, revêt l’apparence d’un tissu brunâtre, granuleux, friable, similaire aux lésions centrales à cellules géantes.
Le kyste anérvrysmal est associé dans un tiers des cas à une autre dystrophie osseuse bénigne: dysplasie fibreuse, fibrome cémento-ossifiant, granulome réparateur à cellules géantes.
Evolution – traitement : L’évolution peut être lente ou bien rapide, avec poussées itératives. Pour éviter les taux de récidives élevé (1 cas sur 2) après curetage ou l’énucléation de la lésion, il est préférable de pratiquer une exérèse large. Des dégénérescences malignes après irradiation à 50-70 grays a été évoquée.
Lacune de Stafne
Pseudo kyste de découverte radiologique toujours fortuite.
Lacune de 1 à 3 cm, arrondie ou ovalaire, très bien délimitée par une zone d’ostéocondensation périphérique siégeant souvent en avant de l’angle mandibulaire et toujours sous le canal mandibulaire.
Pas de traitement chirurgical.
LES KYSTES DES MAXILLAIRES
Voici une sélection de livres:
Parodontologie Relié – 1 novembre 2005
Guide pratique de chirurgie parodontale Broché – 19 octobre 2011
Parodontologie Broché – 19 septembre 1996
MEDECINE ORALE ET CHIRURGIE ORALE PARODONTOLOGIE
Parodontologie: Le contrôle du facteur bactérien par le practicien et par le patient
Parodontologie clinique: Dentisterie implantaire, traitements et santé
Parodontologie & Dentisterie implantaire : Volume 1
Endodontie, prothese et parodontologie
La parodontologie tout simplement Broché – Grand livre, 1 juillet 2020

Leave a Reply