Lésions Pigmentées de la Muqueuse Buccale : Guide Complet en Odontologie
Article destiné aux étudiants en chirurgie dentaire — Médecine buccale & Sémiologie
Introduction : Pourquoi ces lésions méritent une attention particulière ?
La muqueuse orale, véritable carrefour multidisciplinaire, peut constituer le siège d’une grande variété de pathologies et lésions. Les lésions pigmentées, malgré leur rareté dans la cavité orale, représentent des entités cliniques diverses, allant d’une simple pigmentation physiologique à une manifestation d’ordre général, voire un processus malin. Elles peuvent être associées à des causes exogènes telles que l’intoxication par des métaux lourds, ainsi qu’à des causes endogènes, notamment les lésions liées à des désordres hormonaux.
Rares mais potentiellement dangereuses, ces lésions doivent faire l’objet d’un examen clinique et d’une anamnèse rigoureusement attentionnée de la part du médecin dentiste, parachevés par des examens complémentaires ciblés.
Point clé pour l’étudiant : Le chirurgien-dentiste est souvent le premier professionnel de santé à découvrir une lésion pigmentée lors d’un examen de routine. Sa vigilance peut littéralement sauver des vies, notamment dans le cas du mélanome buccal.
Nous décrirons au fur et à mesure de ce cours plusieurs entités cliniques classifiées selon leur distribution et leur origine afin de pouvoir poser un diagnostic précis et, éventuellement, déterminer une démarche thérapeutique adéquate.
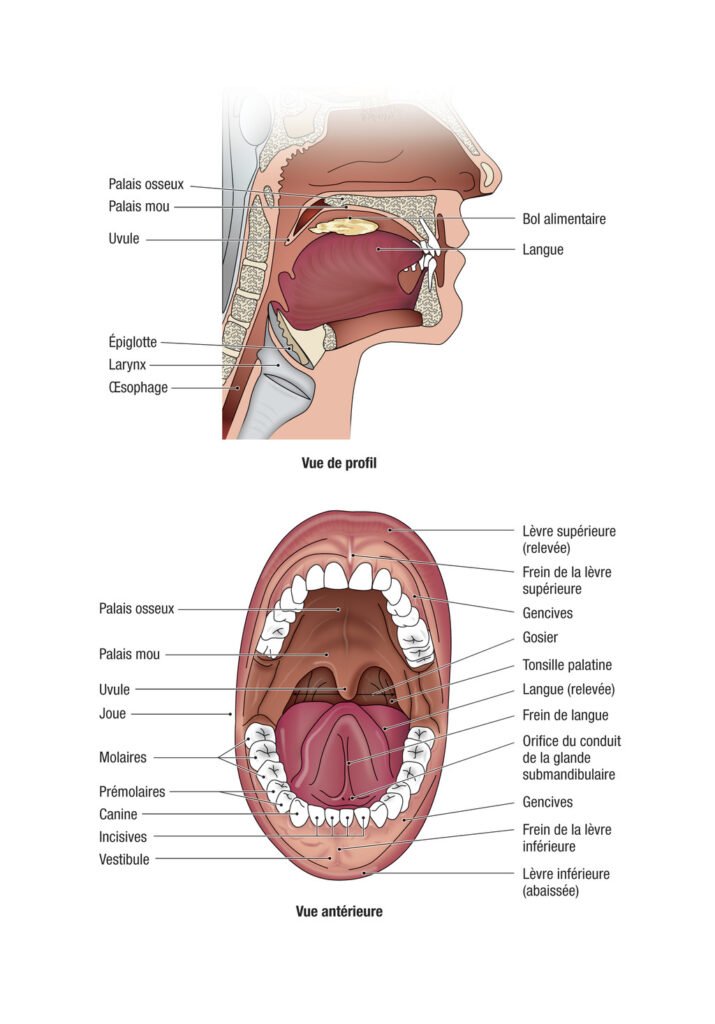
1. Rappels de Notions Fondamentales
1.1 Anatomie de la Cavité Orale
La cavité orale débute à la jonction entre la peau et les lèvres (vermillon). Elle représente le premier segment du tube digestif. Elle est délimitée en avant par les lèvres, latéralement par les joues, en arrière par l’isthme du gosier, et en bas par le plancher de la bouche.
Les arcades dentaires divisent la cavité orale en deux parties :
- Vestibule buccal : partie périphérique, située en dehors des arcades alvéolo-dentaires.
- Cavité buccale proprement dite : partie centrale, située en dedans des arcades, s’ouvrant en arrière dans l’oropharynx. Elle est limitée en haut par le palais dur (voûte palatine) et le palais mou (voile du palais), et en bas par le plancher buccal.
1.2 Histologie de la Muqueuse Orale
La muqueuse buccale est en continuité avec le tissu cutané des lèvres. Elle tapisse l’ensemble des territoires suivants : lèvres, muqueuse jugale, langue, plancher de la bouche, gencives, palais dur et palais mou. Cette muqueuse est constituée d’un épithélium de revêtement en surface, séparé d’un tissu conjonctif (le chorion) par une membrane basale.
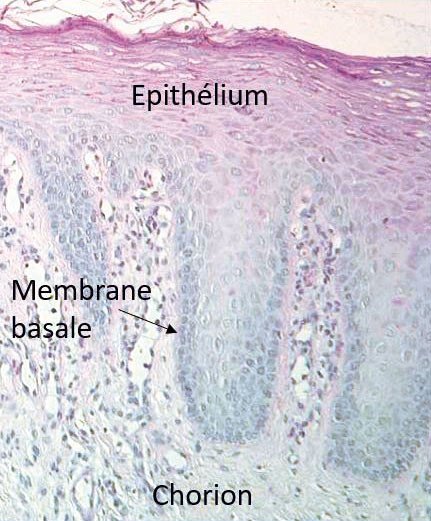
Épithélium malpighien
L’épithélium de la muqueuse orale est un épithélium malpighien pavimenteux stratifié :
- Kératinisé au niveau des muqueuses masticatrices et de la face dorsale de la langue
- Non kératinisé au niveau des muqueuses bordantes
Il est constitué de plusieurs couches de cellules (kératinocytes) étroitement liées entre elles par des desmosomes, assurant une forte cohésion cellulaire.
Membrane basale
Elle constitue la limite entre l’épithélium de recouvrement et le chorion, sous forme d’une mince bandelette très fortement colorée au PAS (Periodic Acid-Schiff). Elle respecte les ondulations des crêtes épithéliales et est composée de :
- La lamina densa
- La lamina lucida
- Les fibres d’ancrage
Elle joue un rôle important d’ancrage et d’attache des kératinocytes.
Tissu conjonctif (chorion)
Le tissu conjonctif assure le support à l’épithélium. Il est subdivisé en trois zones :
- Couche superficielle ou papillaire (Lamina Propria) : tissu conjonctif lâche avec de nombreuses papilles.
- Couche profonde ou réticulaire : tissu conjonctif plus riche en fibres de collagène et en fibres élastiques.
- Sous-muqueuse : sépare la muqueuse des muscles et de l’os, renfermant la graisse, les glandes salivaires accessoires, les vaisseaux sanguins et des nerfs.
1.3 Physiologie de la Pigmentation : La Mélanogenèse
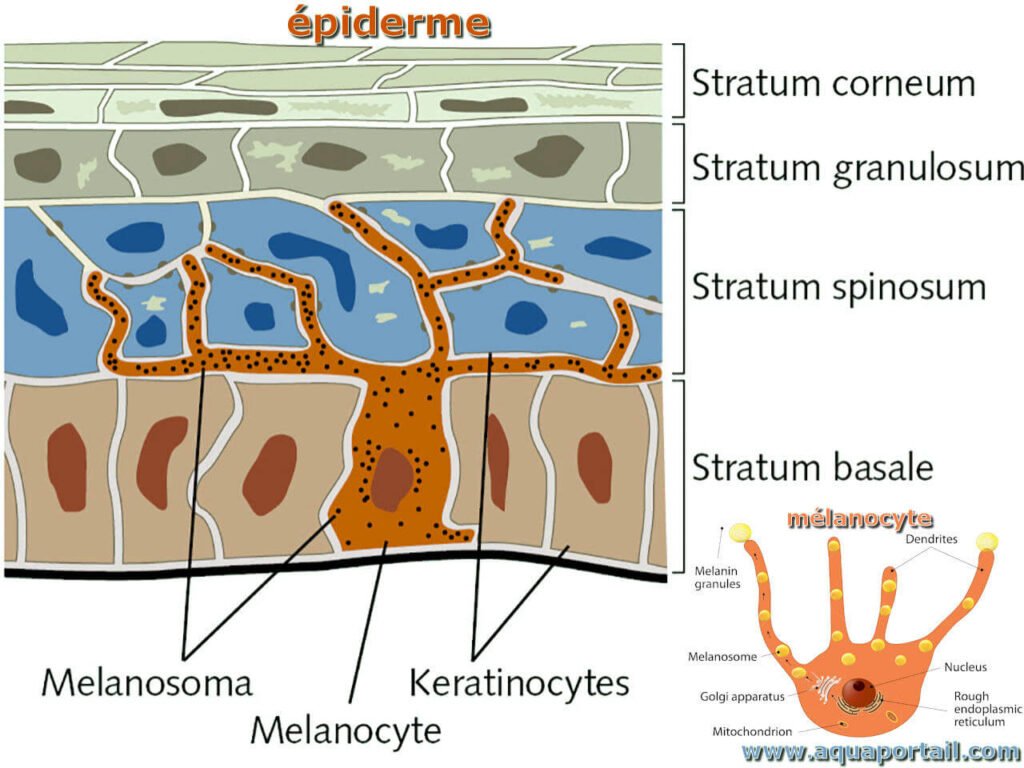
Les mélanocytes sont très peu nombreux au niveau de la muqueuse orale ; c’est donc essentiellement l’hémoglobine qui confère la coloration rosée de la muqueuse orale normale. La pigmentation physiologique mélanique de cette muqueuse est à peine visible.
L’acquisition d’une pigmentation mélanique est le résultat d’un processus complexe faisant intervenir une cascade de réactions rendant possible la mélanogenèse. Les mélanocytes, issus de la crête neurale, sont soumis durant l’embryogenèse à une cascade de stimulations pour devenir des mélanocytes fonctionnels.
Leur fonction principale est la synthèse des mélanines ou mélanogenèse. Ce processus met en jeu différentes enzymes qui catalysent des réactions conduisant à la formation des pigments mélaniques dans des organites spécialisés appelés mélanosomes.
1.4 Généralités sur les Lésions Pigmentées : Définitions et Étiopathogénie
Définitions des lésions élémentaires
Macule : Modification de couleur sans relief ni infiltration. Elle peut être érythémateuse, purpurique ou pigmentée. Ce sont des lésions élémentaires primitives correspondant à des modifications dans l’épithélium ou le chorion (dépôt de pigments ou multiplication des mélanocytes).
Papule : Élévation en relief, non infiltrée, ne contenant pas de liquide, bien circonscrite et de petite taille. Elle traduit une augmentation de la masse épithéliale (hyperplasie) et/ou du chorion (œdème, infiltration cellulaire, surcharge).
Étiopathogénie
Une lésion pigmentée est une hyperpigmentation correspondant à une surcharge mélanique ou à une répartition anormale de la mélanine. Cette surproduction peut être causée par deux mécanismes endogènes principaux :
- Hypermélanocytose : Augmentation du nombre de mélanocytes.
- Hypermélaninose : Augmentation de la quantité de mélanine dans l’épithélium sans modification du nombre de mélanocytes.
Les étiologies endogènes les plus communes incluent : pigmentation ethnique, grossesse, pathologies endocriniennes, infections, traitements médicamenteux, consommation de tabac, processus malin, carences vitaminiques.
Les pigmentations exogènes sont généralement dues à l’implantation de corps étrangers dans la muqueuse buccale.
| Source | Étiologie | Exemples de lésions, syndromes ou maladies associés |
|---|---|---|
| Métal | Iatrogène, médicaments, environnement | Tatouage à l’amalgame, pigmentation par métaux lourds |
| Graphite / Encre | Traumatisme, artificielle, coutumes tribales | Tatouage au graphite |
| Médicaments | Traitements médicamenteux | Pigmentation induite par la minocycline |
2. Formes Cliniques des Lésions Pigmentées de la Muqueuse Orale
2.1 Lésions Pigmentées Uniques (Lésions Focales)
Lentigine
Lésion bénigne caractérisée par une macule brune, de taille stable (quelques millimètres à 1 cm), bien limitée. Elle siège le plus souvent sur les lèvres.
Éphélides
Les « taches de rousseur » siègent principalement sur la peau mais peuvent se localiser sur les lèvres au niveau du bord vermillon. Leur nombre augmente et leur couleur fonce en été après exposition au soleil, pour parfois disparaître en hiver. Elles sont secondaires à une augmentation de l’activité mélanocytaire. Aucun cas de transformation maligne n’a été rapporté.
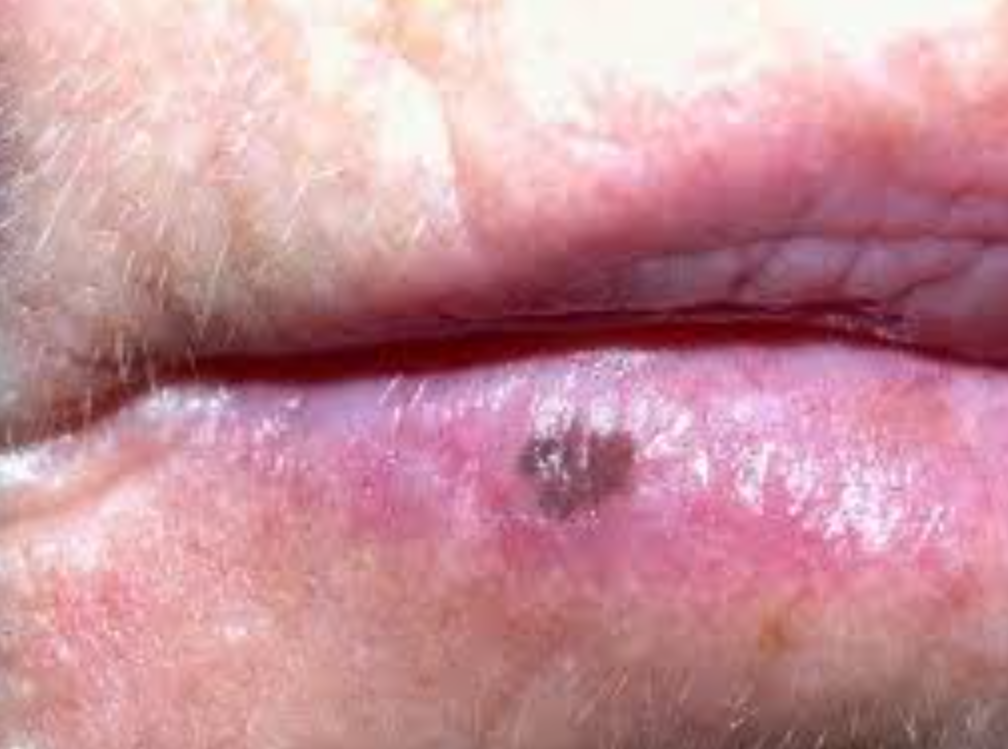
Macule mélanotique orale ou labiale
Lésion pigmentée bénigne, localisée préférentiellement sur les lèvres et les gencives (surtout maxillaires). Elle se présente sous forme d’une macule arrondie, pigmentée (2 à 10 mm), de couleur homogène variable (marron à noir), avec des bords souvent réguliers. Des formes linéaires ou à bords déchiquetés sont possibles.
À retenir : Pas de modification après exposition solaire (contrairement aux éphélides). Peut être congénitale ; plusieurs cas décrits sur la langue des nouveau-nés.
Nævus
Tumeur buccale bénigne rare, avec légère prédominance féminine. Le nævus buccal est souvent une lésion papuleuse régulière, infra-centimétrique, avec pigmentation homogène.
Nævus mélanocytaire : Beaucoup moins fréquent sur la muqueuse buccale que sur la peau. Apparaît sous forme de papules légèrement surélevées, régulières, infra-centimétriques, avec pigmentation homogène (brun, gris-bleuâtre, presque noir, parfois non pigmenté) ou petites macules. Aucune transformation maligne rapportée. Diagnostic différentiel : macule mélanique, pigmentation physiologique, tatouage à l’amalgame, lésions vasculaires.
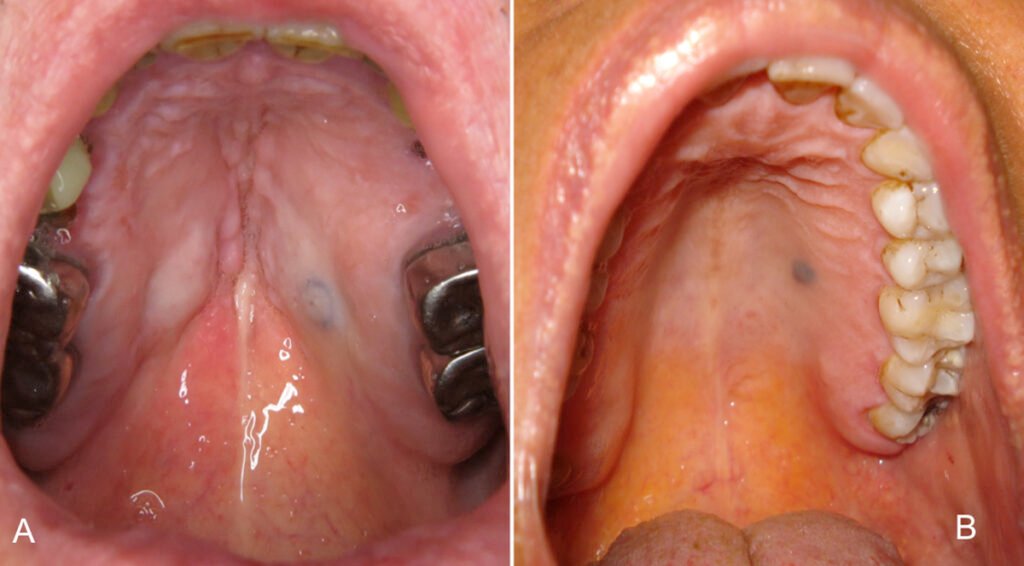
Nævus bleu : Lésion mélanocytaire acquise bénigne, sous forme de macule ou papule lisse, asymptomatique, bleu ardoise ou bleu-noir (< 6 mm). Localisation préférentielle : palais dur, vestibule/muqueuse jugale, vermillon, gencives. Rare sur plancher buccal ou langue.
Mélanoacanthome
Lésion bénigne rare, sous forme de macule pigmentée régulière, souvent unique (formes multifocales décrites). Très pigmentée, hétérogène (marron à presque noir). Solitaire et asymptomatique, mais brûlures ou douleurs rapportées. Remarquable par une augmentation rapide de taille. Prédomine sur la muqueuse jugale ; lèvres, gencives ou palais moins souvent atteints.
Mélanome buccal — Lésion Maligne à Ne Pas Manquer
Lésion pigmentée maligne à mauvais pronostic (< 30 % de survie à 5 ans) due à un diagnostic tardif et un envahissement osseux ou ganglionnaire précoce, favorisé par la riche vascularisation buccale. Pic vers 60 ans. Rare mais hautement malin, plus grave que les mélanomes cutanés.
Prédomine sur muqueuse maxillaire (70-80 %, palais dur et gencive) ; autres localisations (gencive mandibulaire, rétro-molaire, muqueuses labiale/jugale) plus rares.
Clinique : Macule(s) pigmentée(s) asymptomatique(s), évolutive(s), hétérogène(s) en couleur, à bords asymétriques. Découverte lors d’examens de routine ou soins dentaires. Formes nodulaires ou ulcérées possibles, avec lésions satellites. Nodules souvent ulcérés, hémorragiques, avec mobilité dentaire.
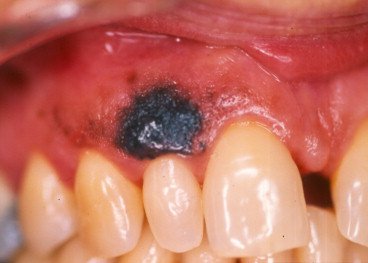
Méthode ABCDE — À maîtriser absolument :
- A — Asymétrique
- B — Bords irréguliers, imprécis
- C — Couleur foncée, polychrome, inhomogène
- D — Diamètre > 6 mm
- E — Évolution (taille, couleur)
Règle clinique : Le diagnostic est suspecté dès 2 critères présents. Ne jamais attendre que tous les critères soient réunis pour alerter.
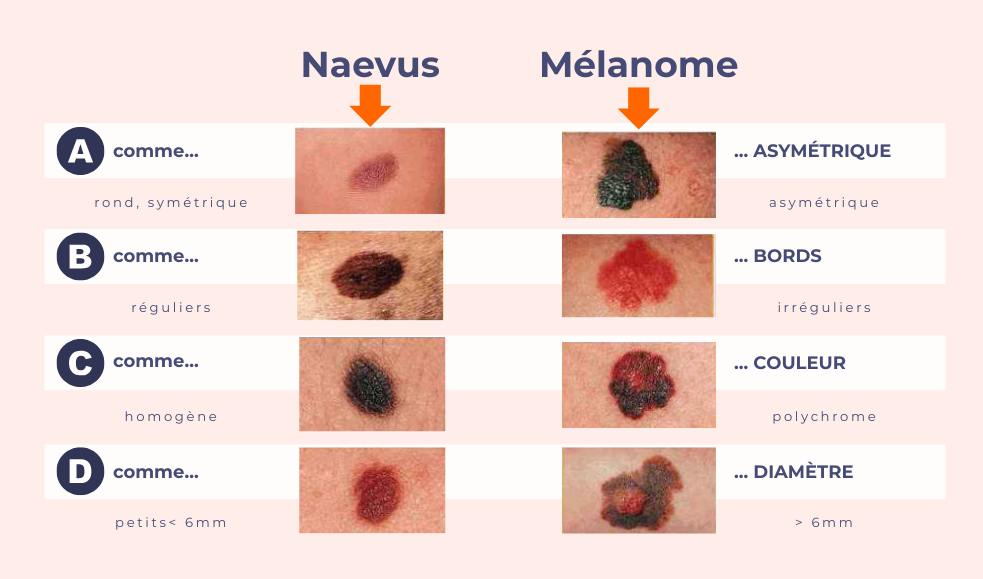
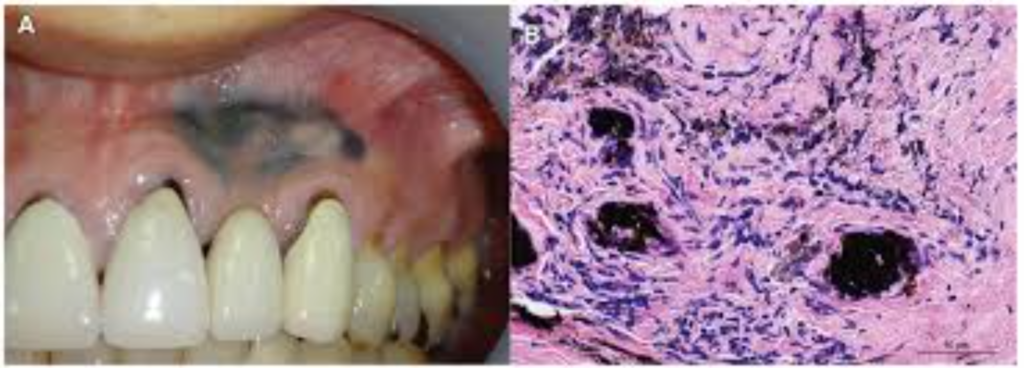
Tatouage à l’amalgame et au graphite
Causes fréquentes de pigmentation endo-buccale, accidentelles ou secondaires à un phénomène électrolytique sur restaurations métalliques (amalgames, prothèses). Résultat d’une effraction muqueuse avec dépôt intra-muqueux.
Clinique : Lésions infra-centimétriques, bleu-gris, asymétriques ou allongées. Sites privilégiés : gencive, muqueuse alvéolaire. Multiples possibles ; opacités pas toujours visibles en radiologie.
Chez les enfants : traumatisme avec stylo graphite, surtout au palais.
2.2 Lésions Pigmentées Diffuses
2.2.1 Lésions Pigmentées Diffuses Isolées
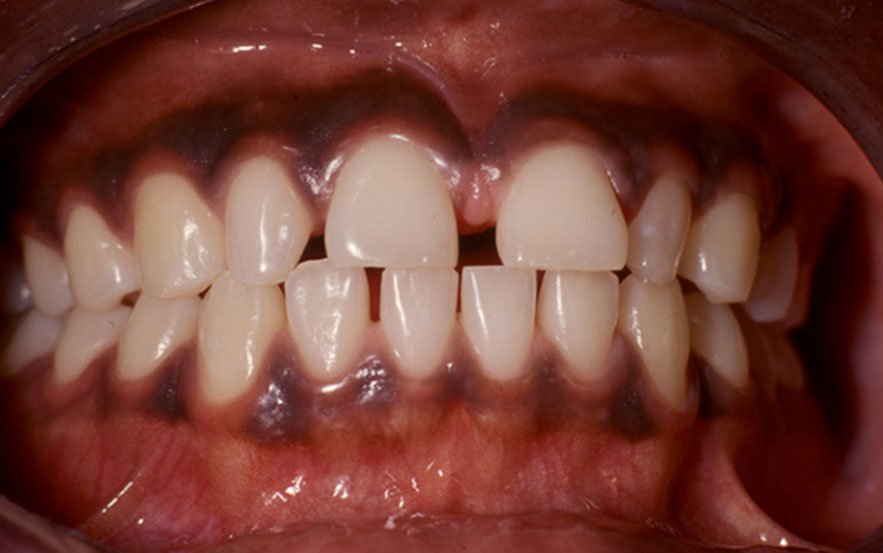
Pigmentation physiologique ou ethnique
Pigmentation brune diffuse chez les patients à peau foncée, localisée sur gencive attachée (épargne gencive marginale et papilles dentaires), muqueuses jugales, labiales, papilles fongiformes. Macules ou plages très pigmentées, peu homogènes, mal limitées. Aucune dégénérescence maligne rapportée.
Tatouage cosmétique
Pratique volontaire pour colorer les tissus (valoriser les dents). Introduction de charbon sous muqueuse, identifiable par forme, localisation, contexte culturel. Aspect : plage gris-noir bleuté.
Pigmentation post-inflammatoire
Séquelles d’inflammation préexistante. Forme classique : lichen nigricans (lichen plan pigmenté). Macules mélaniques brunâtres avec stries kératosiques typiques (parfois absentes, rendant la différenciation difficile avec mélanose tabagique ou pigmentation ethnique).
Maladie de Laugier-Hunziker
Maladie rare, acquise, post-puberté. Macules mélanotiques plus ou moins confluentes sur muqueuse orale (lèvres fréquentes, versant cutané respecté ; muqueuses jugales, palatine concernées). Mélanonychie (bande ou diffuse), pigmentation muqueuse génitale, anale, oculaire possible.
2.2.2 Lésions Pigmentées Diffuses Associées à une Maladie Générale
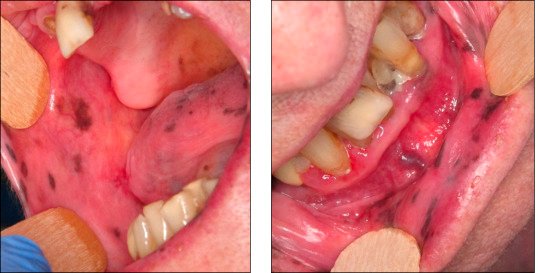
Maladie d’Addison
Insuffisance surrénalienne rare (auto-immune, infectieuse, tumorale) avec déficit en aldostérone et cortisol. Signes systémiques : fatigue intense, nausées, douleurs abdominales, perte de poids, hypermélanose cutanée diffuse (plis, zones découvertes). La pigmentation orale diffuse (palais, langue), brune ou grisâtre, peut révéler la maladie avant même le diagnostic endocrinologique. Elle est due à une augmentation d’ACTH stimulant les mélanocytes.
Carences nutritionnelles
Les carences en folates et vitamine B12 (dénutrition, malabsorption : maladie cœliaque, Crohn) s’accompagnent d’une pigmentation pseudo-addisonienne de la muqueuse orale et des téguments.
Syndrome LEOPARD
Syndrome héréditaire autosomique dominant dont l’acronyme décrit les manifestations :
- Lentigines
- Electrocardiographiques anomalies
- Oculaires anomalies
- Pulmonaire sténose
- Anomalies génitales
- Retard de croissance
- Deafness (surdité)
Lentigines brun-noir (< 5 mm) sur extrémité céphalique, haut du corps, région péribuccale.
Syndrome de Carney
Syndrome rare autosomique dominant. Lésions lenticulaires pigmentées centro-faciales, péri-orificielles, muqueuses labiales, conjonctives. Apparaissent dans la première décennie (lentigines, éphélides, nævi bleus). Associé à : myxome cardiaque, anomalies endocriniennes (hypophyse, testicules, glande mammaire).
2.2.3 Lésions Pigmentées Diffuses Associées à une Dermatose
Syndrome de Peutz-Jeghers
Génodermatose autosomique dominante associant polypose hamartomateuse digestive et lentigines cutanéo-muqueuses labiales. Le risque de tumeurs malignes est important (ovaire, testicule, col utérin, pancréas). La gravité est liée aux polypes (risque de cancer colorectal notamment).
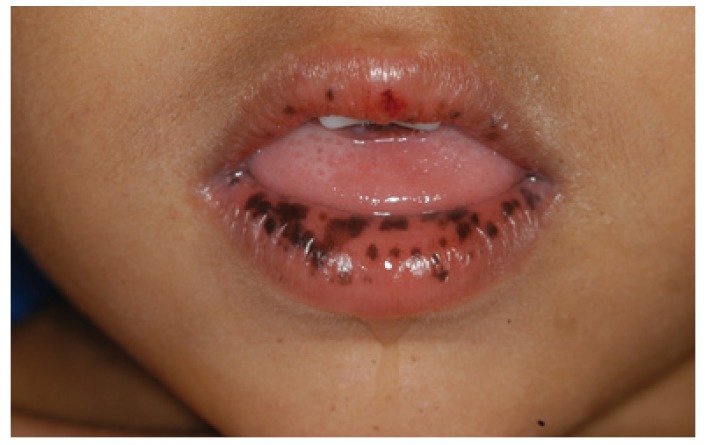
Lentigines : Noires à marron, lèvre inférieure, face, gencive, muqueuses jugale/palatine. Fréquentes à la naissance, persistant en muqueuse buccale (s’estompent ailleurs à l’âge adulte). Atteintes nasale, oculaire, génitale, doigts, orteils décrites.
Rôle clé du dentiste : Les lésions buccales permettent souvent un diagnostic précoce, avant l’apparition des cancers internes. Les taches elles-mêmes sont bénignes et ne présentent pas de risque de mélanome.
Nævus d’Ota
Lésion congénitale (naissance, enfance, adulte), limitée au territoire des 1ère et 2ème branches du nerf trijumeau. Pigmentation brun foncé à bleu ardoisé (muqueuse oculaire, nasale, palais dur). Dégénérescence plus fréquente chez sujets à peau blanche qu’asiatiques.
2.2.4 Lésions Pigmentées Diffuses Associées à une Intoxication
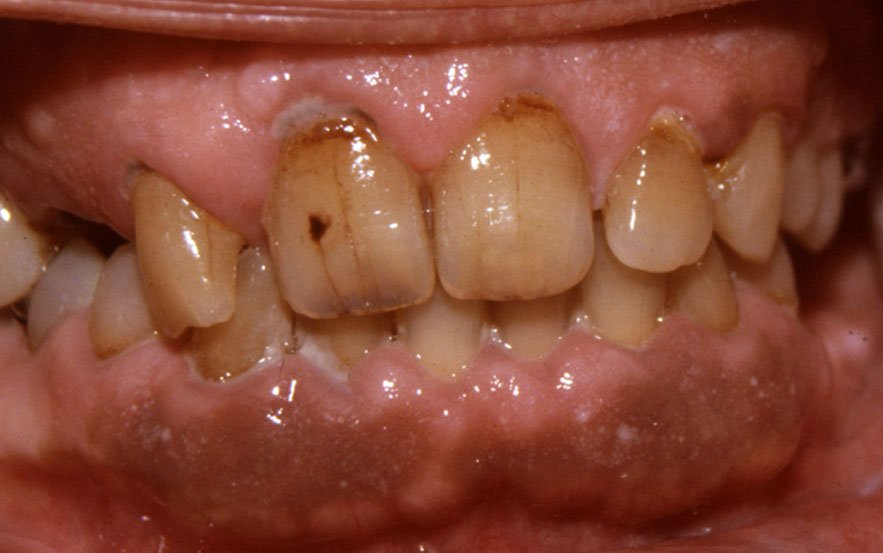
Tabac — Mélanose tabagique
Pigmentation brune claire, voile mal limité sur muqueuse buccale (souvent gencive, mais ubiquitaire). Bénigne, due à hyperactivité mélanocytaire réactionnelle. Réversible à l’arrêt du tabac.
Origine médicamenteuse
Hyperpigmentation progressive, asymptomatique, souvent fortuite. Macules diffuses/multifocales/localisées, homogènes ou non (marron, noir, gris-bleu). Atteinte palatine évocatrice. Régressent souvent à l’arrêt du médicament.
- Minocycline/Tétracyclines : Pigmentation dents (émail, racines), os (muqueuse pseudo-pigmentée par transparence : palais, sillon mucoalvéolaire), muqueuse directe (gencive, palais, lèvres, langue, jugale ; bleu-noir à gris). Pigmentation cutanée, ophtalmique, unguéale possible. À éviter chez la femme enceinte et l’enfant de moins de 8 ans.
- Chimiothérapies : Hydroxyurée, cyclophosphamide, taxanes (docetaxel, paclitaxel), fluorouracile, doxorubicine, bléomycine, busulfan, pemetrexed, cytarabine. Macules brunes, homogènes, parfois confluentes (muqueuse non kératinisée : plancher, jugale ; parfois palais, langue). Découverte fortuite, parfois post-traitement.
- Imatinib : Pigmentation palatine bleu-gris caractéristique.
- Autres : Antipaludéens, zidovudine, interféron alpha, tacrolimus, contraceptifs oraux.
Sels de métaux lourds
| Métal | Contexte | Manifestations buccales |
|---|---|---|
| Plomb (saturnisme) | Professionnel (imprimerie) ou accidentel (enfants, peinture) | Liseré ardoisé de Burton le long des collets, stomatite érythémateuse diffuse, atteintes neurologiques graves |
| Bismuth | Avant pénicilline (syphilis) | Stomatites érythémateuses, liseré gingival bleu, taches bleutées muqueuses |
| Mercure | Exposition professionnelle | Pigmentation muqueuse, liseré gingival brun des collets dentaires |
| Argent (argyrisme) | Professionnel chronique (bijoutiers, photographes) | Coloration gris métallique définitive (peau, viscères, muqueuses oculaires/orales) |
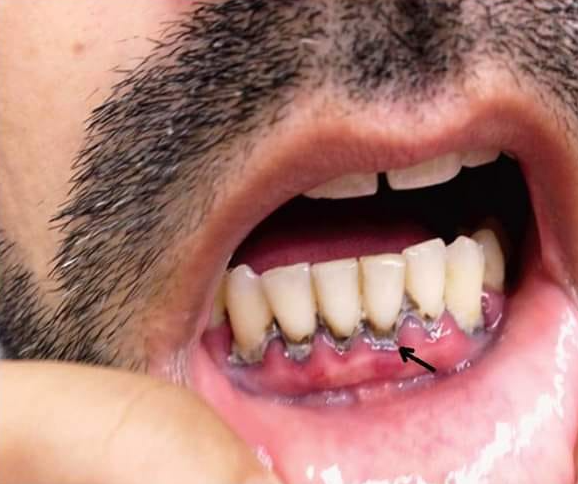
3. Démarche Diagnostique et Thérapeutique
3.1 La Démarche Diagnostique
3.1.1 L’Anamnèse Médicale — Temps Fondamental
L’anamnèse est un temps fondamental pour cerner :
État civil : Nom, prénom, date de naissance, adresse, profession.
Antécédents : Médico-chirurgicaux, prises médicamenteuses, allergies, carences vitaminiques, familiaux.
Facteurs de risque : Statut alcoolo-tabagique (paquet-année), volume/type d’alcool, drogues.
Motif de consultation : Découverte fortuite ou symptomatologie (douleurs, picotements, brûlures, gêne, changement de coloration).
Histoire de la lésion :
- Date d’apparition, durée
- Aspect initial
- Mode de début (brutal/progressif ; localisé/étendu)
- Mode évolutif (aigu, récidivant, chronique)
- Antécédents locaux (topiques, restaurations dentaires, épisodes similaires, facteurs risque : pratiques sexuelles, voyages)
Signes fonctionnels : douleur, prurit, dysphagie, altération du goût.
Signes généraux : fièvre, asthénie, amaigrissement.
Signes associés : hyperpigmentation cutanée, adénopathies.
3.1.2 L’Examen Clinique
Examen exobuccal
Inspection : Lésions/pigmentations (visage, péribuccal, lèvres, extrémités supérieures), particularités phanères (ongles), lésions oculaires.
Palpation : Région cervicale (tuméfaction glandes salivaires, adénopathies, lésion thyroïdienne, vasculaire, tumorale).
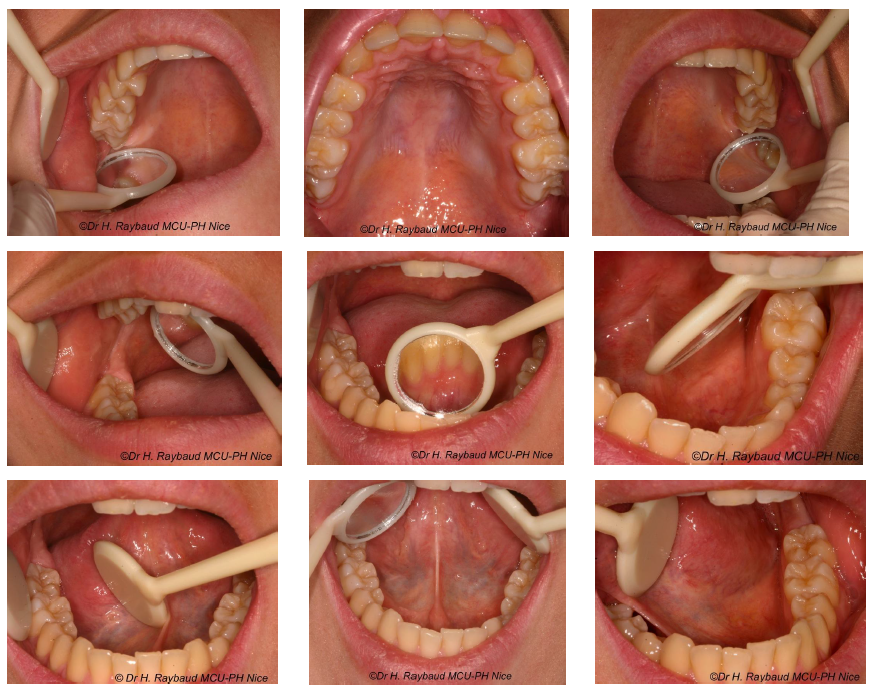
Examen endobuccal
Systématique, sous bon éclairage, avec miroir, abaisse-langue, précelles, compresses ; prothèses amovibles retirées.
Inspection de l’état dentaire et de l’hygiène bucco-dentaire. Pour une affection muqueuse :
- Nature de la lésion
- Caractère isolé ou multiple
- Couleur, taille, forme
- Topographie, étendue
Lésions bénignes : bords réguliers, petites, symétriques, couleur uniforme, plates ou légèrement surélevées.
Malignité évoquée par : bordures irrégulières, variations de couleur, ulcération.
Palpation : relief/infiltration, caractère souple/induré, suintement, sensibilité.
3.1.3 Examens Complémentaires
Biopsie
La diversité des lésions pigmentées rend la distinction bénin/malin difficile par l’examen clinique seul. La biopsie est nécessaire pour un diagnostic certain, avec examen histopathologique (anatomopathologiste). Elle est réalisée sous anesthésie locale, dans des conditions aseptiques, au bistouri froid ou au punch.
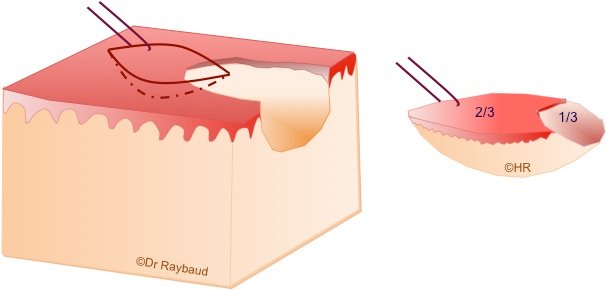
Important : Contre-indiquée si forte suspicion de mélanome — la biopsie-exérèse est alors recommandée.
Photographie
Complète la fiche d’observation, sert à la surveillance, au diagnostic, au suivi thérapeutique et à la formation médicale. L’accord du patient est requis.
3.2 Options Thérapeutiques
Abstention et Surveillance
Pas de prise en charge spécifique si les données cliniques sont suffisantes et s’il n’y a pas de risque malin. Applicable pour : lentigines, éphélides, macule mélanotique orale/labiale, macules exogènes, lésion de Laugier-Hunziker, lentigines de Peutz-Jeghers (surveillance des cancers associés), pigmentation physiologique/ethnique, mélanose tabagique (réversible post-arrêt), lésion d’Addison, lésions médicamenteuses (régressent à l’arrêt).
Exérèse
Si suspicion, l’exérèse avec histopathologie permet de confirmer le diagnostic. Indiquée pour : tatouages (amalgame : radiographie préalable ; non radio-opaque : exérèse systématique), nævus, mélanoacanthome, lésion post-inflammatoire (histopathologie obligatoire).
Dépigmentation
Indication esthétique (patient demandeur, lésion apparente, ligne du sourire haute). Un diagnostic sûr est requis avant toute dépigmentation. Techniques disponibles (Roshni & Nandakumar, 2005) : chirurgie au scalpel, abrasion à la fraise, électro-chirurgie, cryochirurgie, laser, radiochirurgie, phénol + alcool, greffe gingivale libre, allogreffe matrice dermique acellulaire.
Prise en Charge Multidisciplinaire
Mélanome : Validée en Réunion de Concertation Pluridisciplinaire (RCP) spécialisée. Sans métastases : exérèse complète. Curage ganglionnaire débattu (systématique ou si métastases confirmées). Radiothérapie adjuvante : rôle incertain (contrôle locorégional, morbidité possible) ; primaire pour tumeurs inopérables ou patients âgés. Surveillance clinique et scanographique régulière.
Syndromes rares (LEOPARD, Carney) : Pas de traitement spécifique. Prise en charge pluridisciplinaire, symptomatique selon les anomalies et l’organe concerné.
4. Quelle Prise en Charge selon la Lésion ? — Tableau Comparatif
Ce tableau synthétise les éléments essentiels de la décision clinique face à une lésion pigmentée. Il vous permettra de structurer rapidement votre raisonnement lors d’un examen ou en situation clinique.
| Lésion | Nature | Aspect clinique typique | Risque de malignité | Conduite à tenir |
|---|---|---|---|---|
| Mélanome buccal | Maligne | Macule hétérogène, bords asymétriques, polychrome | Très élevé | Biopsie-exérèse + RCP |
| Pigmentation physiologique | Bénigne | Plages brunes diffuses, gencive attachée | Aucun | Abstention / Surveillance |
| Macule mélanotique orale | Bénigne | Macule 2-10 mm, bords réguliers, couleur homogène | Très faible | Surveillance clinique |
| Nævus bleu | Bénigne | Macule/papule < 6 mm, bleu ardoise, asymptomatique | Très faible | Exérèse + histopathologie |
| Tatouage à l’amalgame | Bénigne | Bleu-gris, irrégulier, gencive/muqueuse alvéolaire | Aucun | Radio ± exérèse si doute |
| Mélanose tabagique | Bénigne | Brunissement diffus, lié au tabac | Aucun | Arrêt du tabac |
| Lésion d’Addison | Systémique | Pigmentation diffuse, palais/langue | Aucun direct | Bilan endocrinologique |
| Mélanoacanthome | Bénigne | Croissance rapide, muqueuse jugale, hétérogène | Faible | Exérèse + histopathologie |
5. Erreurs Fréquentes à Éviter en Pratique Clinique
Même des praticiens expérimentés peuvent commettre des erreurs face aux lésions pigmentées. Voici les pièges les plus courants et les bonnes pratiques associées.
Erreur 1 — Rassurer trop vite face à une pigmentation “habituelle”
Pourquoi c’est problématique : Une lésion pigmentée chez un patient à peau foncée peut être spontanément attribuée à une pigmentation ethnique, masquant une pathologie sous-jacente (mélanome, Addison).
Bonne pratique : Toujours décrire précisément la lésion (taille, couleur, bords, évolution) dans le dossier et comparer aux consultations précédentes. En cas de doute, recourir à la biopsie.
Erreur 2 — Réaliser une biopsie incisionnelle en cas de suspicion de mélanome
Pourquoi c’est problématique : Une biopsie partielle peut diffuser les cellules tumorales, fausser le staging et aggraver le pronostic.
Bonne pratique : Devant toute suspicion de mélanome buccal (critères ABCDE présents), la biopsie-exérèse avec marges de sécurité est recommandée en première intention.
Erreur 3 — Négliger l’anamnèse médicamenteuse
Pourquoi c’est problématique : De nombreux médicaments courants (tétracyclines, antipaludéens, contraceptifs oraux, chimiothérapies) peuvent induire des pigmentations muqueuses. Les ignorer conduit à des examens complémentaires inutiles et à une anxiété injustifiée.
Bonne pratique : Systématiquement demander la liste des médicaments actuels ET passés, notamment les chimiothérapies antérieures dont les effets pigmentaires peuvent persister.
Erreur 4 — Sous-estimer la vitesse d’évolution d’une lésion
Pourquoi c’est problématique : Le mélanoacanthome peut croître rapidement et inquiéter sans être malin, mais une croissance rapide doit toujours évoquer un mélanome jusqu’à preuve du contraire.
Bonne pratique : Documenter systématiquement la date d’apparition et faire une photographie de référence dès la première consultation.
Erreur 5 — Oublier l’examen exobuccal et cutané
Pourquoi c’est problématique : Certaines pathologies (Peutz-Jeghers, Syndrome de Carney, Nævus d’Ota) ont des manifestations cutanées et systémiques indissociables de la lésion buccale. Un examen limité à la cavité orale peut faire manquer le diagnostic.
Bonne pratique : Tout examen d’une lésion pigmentée buccale doit inclure une inspection systématique des lèvres, du visage, des extrémités, des ongles et de la conjonctive oculaire.
Erreur 6 — Traiter une pigmentation pour des raisons esthétiques sans diagnostic confirmé
Pourquoi c’est problématique : Proposer une dépigmentation (laser, chirurgie) sans avoir exclu une étiologie maligne ou systémique expose à des complications graves et à une perte de chance diagnostique.
Bonne pratique : Le diagnostic doit être sûr avant toute procédure esthétique. En cas de doute persistant, l’histopathologie prime sur la demande esthétique du patient.
6. Cas Cliniques Commentés
Ces cas sont fictifs mais basés sur des présentations réalistes rencontrées en pratique clinique.
Cas Clinique 1 — Une tache qui “était là depuis longtemps”
Présentation du patient : Femme de 52 ans, non fumeuse, sans antécédents particuliers. Adressée par son médecin traitant pour bilan buccal. Elle signale, à l’interrogatoire, “une petite tache sombre sur le palais” présente depuis 3 ans selon elle, mais dont elle a récemment remarqué qu’elle avait “changé de couleur”.
Problématique identifiée : À l’examen endobuccal, macule pigmentée de 9 mm sur le palais dur, de couleur hétérogène (zones brun foncé et noirâtres), à bords irréguliers. Application de la règle ABCDE : Asymétrie ✓, Bords irréguliers ✓, Couleur polychrome ✓ → 3 critères présents.
Prise en charge : Suspicion de mélanome buccal. Biopsie-exérèse avec marges de sécurité sous anesthésie locale. Résultat anatomopathologique : mélanome primitif de la muqueuse palatine, sans envahissement osseux. Dossier adressé en RCP oncologique.
Résultat et enseignement : Exérèse élargie réalisée, surveillance rapprochée mise en place. Ce cas illustre l’importance de ne jamais ignorer une modification de lésion ancienne, et de ne pas hésiter à biopsier dès que deux critères ABCDE sont réunis.
Cas Clinique 2 — Pigmentation diffuse chez un patient fatigué
Présentation du patient : Homme de 38 ans, d’origine maghrébine, consulte pour une sensation de brûlure buccale et une fatigue chronique depuis plusieurs mois. Il mentionne des nausées fréquentes et une perte de poids de 5 kg en 4 mois.
Problématique identifiée : L’examen endobuccal révèle une pigmentation brune diffuse intéressant le palais dur, la muqueuse jugale bilatérale et la face dorsale de la langue. L’examen exobuccal montre un teint brunâtre des plis cutanés. La conjonction des signes généraux (asthénie profonde, amaigrissement) et de la pigmentation pseudo-addisonienne oriente vers une maladie d’Addison.
Prise en charge : Orientation immédiate vers le médecin traitant avec lettre d’accompagnement décrivant les lésions buccales. Bilan hormonal confirmant une insuffisance surrénalienne. Corticothérapie substitutive instaurée.
Résultat et enseignement : Les lésions buccales ont permis de déclencher le diagnostic d’une pathologie endocrinienne sévère. Ce cas rappelle que la muqueuse orale peut être le premier “miroir” d’une maladie générale.
Cas Clinique 3 — Pigmentations gingivales et interrogatoire négligé
Présentation du patient : Femme de 29 ans, adressée par son médecin pour “taches noires sur les gencives”. Elle prend depuis 8 mois un traitement antipaludéen (hydroxychloroquine) prescrit pour un lupus érythémateux systémique.
Problématique identifiée : Multiples macules gris-brun, bien délimitées, sur gencive attachée maxillaire et mandibulaire. Pas de symptômes associés. La patiente est inquiète et craignait une atteinte cancéreuse.
Prise en charge : Après anamnèse médicamenteuse complète, la pigmentation est attribuée à l’hydroxychloroquine, médicament connu pour induire des dépôts mélaniques muqueux. Aucune biopsie indiquée. Information de la patiente sur l’origine médicamenteuse et la possible régression partielle à l’arrêt du traitement.
Résultat et enseignement : Une anamnèse médicamenteuse rigoureuse a évité une biopsie inutile et a rassuré la patiente. Ce cas souligne l’importance de ne jamais débuter l’examen sans avoir recensé tous les médicaments en cours.
7. Foire Aux Questions (FAQ)
Comment différencier une pigmentation physiologique d’un mélanome au cabinet dentaire ?
La pigmentation physiologique est généralement bilatérale, symétrique, d’aspect homogène, localisée préférentiellement à la gencive attachée, et stable dans le temps. Le mélanome est asymétrique, de couleur hétérogène, à bords irréguliers, évolutif, et répond à au moins deux critères ABCDE. En cas de doute, la biopsie-exérèse s’impose.
Est-ce qu’une lésion pigmentée qui ne fait pas mal peut quand même être dangereuse ?
Oui. Le mélanome buccal est très souvent asymptomatique aux stades initiaux, ce qui explique son mauvais pronostic (< 30 % de survie à 5 ans). L’absence de douleur ne doit jamais être un argument rassurant face à une lésion suspecte.
Que faire si un patient fume et présente une pigmentation gingivale diffuse ?
Il s’agit probablement d’une mélanose tabagique, bénigne et réversible à l’arrêt du tabac. Il faut documenter la lésion (taille, couleur, photographie), informer le patient, et l’encourager au sevrage tabagique. Une surveillance à 3-6 mois est recommandée pour s’assurer de la stabilité ou de la régression de la lésion.
Une lésion pigmentée due à l’amalgame doit-elle systématiquement être retirée ?
Non. Si la radiographie montre des opacités en regard (correspondant aux fragments d’amalgame), une surveillance est suffisante. Si la lésion n’est pas radio-opaque, une exérèse avec histopathologie est recommandée pour écarter tout doute.
À partir de quel âge le mélanome buccal est-il fréquent ?
Le pic de fréquence se situe vers 60 ans. Il reste extrêmement rare chez les patients jeunes, mais un aspect suspect doit toujours être biopsié, quel que soit l’âge.
Peut-on traiter une pigmentation gingival pour des raisons esthétiques chez un patient sain ?
Oui, à condition que le diagnostic soit confirmé (lésion bénigne, sans risque de transformation maligne). Plusieurs techniques sont disponibles : laser, chirurgie au scalpel, abrasion à la fraise. La demande esthétique du patient et la hauteur de la ligne du sourire guident l’indication.
Le tabac peut-il provoquer des lésions pigmentées même chez des personnes à peau claire ?
Oui. La mélanose tabagique peut survenir quelle que soit la pigmentation constitutionnelle du patient. Elle est due à une hyperactivité mélanocytaire réactionnelle à la fumée et siège préférentiellement au niveau de la gencive, mais peut toucher l’ensemble de la muqueuse orale.
Comment aborder une lésion pigmentée dans le cadre du syndrome de Peutz-Jeghers ?
Les lentigines labiales et buccales sont bénignes et ne justifient pas de traitement local. En revanche, le risque de cancers internes (colorectal, pancréatique, gynécologique) est élevé. Le rôle du dentiste est d’orienter le patient vers un bilan gastro-entérologique et oncologique dès que ce syndrome est suspecté.
Conclusion : Le Rôle Central du Médecin Dentiste
Les lésions pigmentées de la muqueuse orale sont relativement rares. Toutefois, elles peuvent se présenter sous divers aspects, allant d’une simple lésion focale à des lésions diffuses, d’origine bénigne ou maligne.
La connaissance approfondie de ces lésions permet de diagnostiquer précocement l’apparition d’un processus malin ou d’une pathologie d’ordre général sous-jacente, d’autant plus qu’aucun facteur de risque n’a été décrit pour le mélanome buccal, dont la pathogénie, contrairement au mélanome dermique, reste inexpliquée à ce jour.
Le médecin dentiste occupe une place importante non seulement dans le dépistage précoce de ces lésions, mais aussi dans la prise en charge et la surveillance post-opératoire du patient au sein de l’équipe pluridisciplinaire.
Pour aller plus loin : Si vous préparez l’internat ou souhaitez approfondir vos connaissances en médecine buccale, le Guide clinique d’odontologie constitue une référence incontournable, de même que le Référentiel internat en parodontologie qui aborde les lésions muqueuses dans leur contexte parodontal.
La plateforme ResiDentaire™ propose également des QCM ciblés pour préparer efficacement les concours.
Bibliographie
- Szpirglas, Henri, et Lotfi Ben Slama. Pathologie de la muqueuse buccale. Elsevier Masson, 1999.
- Brygo A. Chapitre 1 : Anatomie et histologie de la cavité buccale. In : Ben Slama L et al. Pathologie de la muqueuse buccale. L’Européenne d’Édition, 2009.
- Fricain J-C, Sibaud V. Pigmentations de la muqueuse buccale. Pathologie buccale (2ème partie). Elsevier Masson SAS, mars 2017.
- Tarakjia B et al. Review: Diagnosis of oral pigmentations and malignant transformations. Singapore Dental Journal 35. Elsevier B.V., 2014.
- Sibaud V, Fricain J-C, Baran R, Robert C. Anomalies pigmentaires induites par les traitements anti-cancéreux. Première partie : les chimiothérapies. Annales de dermatologie et vénéréologie, 140, 183-196. Elsevier Masson, 2012.
- Rehab A et al. Gingival pigmentation (cause, treatment and histological preview). Future Dental Journal. Faculty of Oral & Dental Medicine, Future University. Production and hosting by Elsevier B.V., 2017.
- Meyer M et al. Mélanome de la muqueuse buccale : à propos de deux cas. 54ème Congrès de la SFMBCB, 03008. EDP Sciences, 2011.
Cette page contient des liens d’affiliation Amazon. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus et cela m’aide à financer ce site.


Leave a Reply