Les Lésions Endo-Parodontales : Guide Complet pour Étudiants en Odontologie
Introduction
Les lésions endo-parodontales représentent l’un des défis diagnostiques et thérapeutiques les plus complexes en médecine dentaire. Ces pathologies, qui associent atteinte pulpaire et parodontale, concernent environ 15 à 20% des cas de parodontites selon les études récentes.
La compréhension de ces lésions est essentielle pour tout praticien, car leur diagnostic différentiel conditionne directement le succès thérapeutique. L’odonte et le parodonte, bien qu’anatomiquement distincts, entretiennent des relations étroites qui peuvent transformer une pathologie initialement localisée en une lésion complexe nécessitant une approche multidisciplinaire.
Ce guide détaillé vous permettra de maîtriser les concepts fondamentaux, les classifications actuelles, les méthodes diagnostiques et les stratégies thérapeutiques des lésions endo-parodontales.
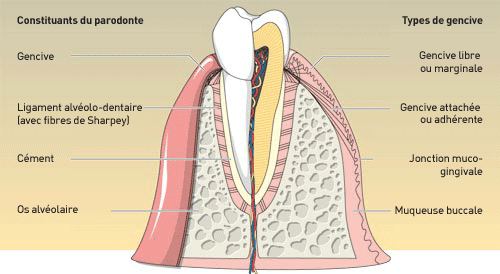
Les Fondamentaux de la Relation Endo-Parodontale
Comprendre les Voies de Communication
L’odonte et le parodonte communiquent par plusieurs voies anatomiques qui expliquent la propagation des infections :
Le canal principal et le foramen apical constituent la voie de communication la plus évidente. C’est par cette ouverture que la vascularisation et l’innervation pulpaires pénètrent dans la dent.
Les canaux secondaires, accessoires et latéraux représentent des communications supplémentaires entre l’endodonte et le parodonte. Ces canaux, présents chez plus de 60% des dents selon certaines études histologiques, peuvent se situer à n’importe quel niveau de la racine.
L’espace interradiculaire mérite une attention particulière. Cette zone est particulièrement riche en canaux latéraux, ce qui explique pourquoi les molaires présentent un risque accru de développer des lésions endo-parodontales combinées.
Les tubuli dentinaires constituent un réseau de micro-canaux traversant la dentine. Bien que de petit diamre, ils peuvent permettre le passage de bactéries et de leurs toxines, surtout lorsque le cément est altéré.
Les perforations iatrogènes, qu’elles soient radiculaires ou interradiculaires, créent des communications artificielles entre l’endodonte et le parodonte, favorisant la contamination croisée.
Facteurs Anatomiques Spécifiques
Certaines particularités anatomiques augmentent le risque de lésions endo-parodontales :
Les perles d’émail sont des extensions d’émail situées au niveau de la furcation des molaires. Présentes chez environ 8 à 10% des molaires maxillaires, elles empêchent l’attachement conjonctif normal et favorisent l’accumulation de plaque.
Les projections d’émail s’étendent depuis la jonction amélo-cémentaire vers la furcation, créant une zone difficile à maintenir saine par l’hygiène conventionnelle.
Classifications des Lésions Endo-Parodontales
Classification Historique de Simon, Glick et Frank (1972)
Cette classification, bien que datant de 1972, reste une référence pédagogique importante pour comprendre l’origine et l’évolution des lésions :
Classe I : Lésions endodontiques pures L’infection est strictement confinée au système canalaire et aux tissus périapicaux. Le parodonte marginal reste sain.
Classe II : Lésions endodontiques primaires avec atteinte parodontale secondaire Une infection endodontique initiale se draine à travers le ligament parodontal, créant une fistule desmodontale qui peut être confondue avec une poche parodontale.
Classe III : Lésions parodontales pures La pathologie est d’origine strictement parodontale, avec migration apicale de la poche. La pulpe reste vitale tant que l’infection parodontale n’atteint pas l’apex ou un canal latéral.
Classe IV : Lésions parodontales primaires avec complications endodontiques secondaires Une parodontite sévère atteint l’apex ou expose un canal latéral, entraînant secondairement une contamination pulpaire.
Classe V : Lésions associées (non interférentes) La dent présente simultanément une pathologie endodontique et une pathologie parodontale, mais à des localisations différentes, sans communication entre elles.
Classe VI : Lésions combinées vraies (endo-parodontales vraies) Deux lésions d’origine indépendante (une endodontique et une parodontale) fusionnent pour former une lésion unique, généralement de pronostic réservé.
Classification AAP 2018 : L’Approche Moderne
La nouvelle classification de l’American Academy of Periodontology distingue les lésions selon l’intégrité radiculaire et la gravité de l’atteinte :
Lésions avec atteinte de l’intégrité radiculaire :
- Fractures ou fêlures radiculaires
- Perforations (iatrogènes ou pathologiques)
- Résorptions radiculaires externes
Lésions sans atteinte de l’intégrité radiculaire :
Grade 1 : Poche parodontale étroite et profonde sur une seule surface dentaire. Le sondage est ponctuel, typique d’une fistule desmodontale d’origine endodontique.
Grade 2 : Poche parodontale large et profonde sur une surface dentaire, suggérant une composante parodontale plus importante.
Grade 3 : Poche parodontale profonde sur plusieurs surfaces dentaires, indiquant une lésion combinée complexe avec probable atteinte de la furcation.
Pour les étudiants souhaitant approfondir ces classifications, le Guide clinique d’odontologie offre une synthèse complète des approches diagnostiques actuelles en pratique quotidienne.
Étiologies et Pathogénie
Étiologies Principales
Les lésions endo-parodontales reconnaissent trois grandes catégories étiologiques :
Origine bactérienne : C’est la cause la plus fréquente. Les microorganismes anaérobies dominent, avec des espèces comme Porphyromonas gingivalis, Prevotella intermedia, ou Fusobacterium nucleatum.
Origine chimique : L’utilisation de produits escarotiques (formocresol, paraformaldéhyde) ou une mauvaise manipulation des irrigants endodontiques (hypochlorite de sodium) peut provoquer des nécroses tissulaires.
Origine mécanique : Traumatismes occlusaux, perforations instrumentales, fractures radiculaires verticales.
Facteurs favorisants spécifiques : Comme mentionné précédemment, les perles d’émail et les projections d’émail au niveau des furcations créent des zones de vulnérabilité particulière.
Influence de la Maladie Parodontale sur la Pulpe
Les microorganismes de la plaque dentaire, leurs toxines (lipopolysaccharides) et les médiateurs inflammatoires peuvent franchir la barrière cémentaire et pénétrer les tubuli dentinaires.
Cependant, la pulpe possède une remarquable capacité de défense tant que sa vascularisation apicale reste intacte. Des études histologiques ont montré que même en présence de parodontite avancée, la pulpe peut rester vitale et ne présenter qu’une inflammation légère à modérée.
La nécrose pulpaire d’origine parodontale reste relativement rare et survient principalement dans trois situations :
- Exposition d’un canal latéral au niveau d’une poche parodontale profonde
- Atteinte parodontale sévère atteignant l’apex
- Dent présentant une vascularisation apicale compromise (apex étroit, traumatisme antérieur)
Influence du Traitement Parodontal sur la Pulpe
Les thérapeutiques parodontales peuvent occasionner des répercussions pulpaires :
L’hypersensibilité dentinaire post-surfaçage est la complication la plus fréquente. Elle résulte de l’exposition des tubuli dentinaires après élimination du cément et de la dentine infectée. Cette sensibilité est généralement transitoire (2 à 4 semaines) et répond bien aux dentifrices désensibilisants.
L’exposition de canaux latéraux ou accessoires lors du débridement d’une poche profonde peut provoquer une réaction inflammatoire pulpaire. Sur dent vitale, cette inflammation est habituellement réversible avec formation de dentine réactionnelle en 3 à 6 mois.
L’amputation radiculaire nécessite un traitement endodontique préalable de la racine à conserver. Cette intervention doit être planifiée méticuleusement pour éviter les complications.
Influence de la Pathologie Pulpaire sur le Parodonte
La pulpite réversible ou irréversible ne provoque généralement aucune manifestation parodontale. Les tests de vitalité sont exacerbés, le sondage parodontal reste normal, et aucune image radiologique périapicale n’est visible.
La nécrose pulpaire et la parodontite apicale se caractérisent par des tests de sensibilité négatifs. En phase aiguë, la percussion est douloureuse. Une radioclarté périapicale peut être visible, mais le sondage parodontal reste normal car l’infection suit le ligament parodontal jusqu’à l’apex sans créer de poche marginale.
La parodontite apicale abcédée avec drainage par le sulcus représente le cas classique de lésion endodontique à expression parodontale. L’infection suit un trajet de moindre résistance et se draine par le sulcus en créant une fistule desmodontale. Cette présentation peut être confondue avec un abcès parodontal, d’où l’importance des tests de vitalité.
Influence des Thérapeutiques Endodontiques sur le Parodonte
Complications mécaniques :
Les perforations radiculaires latérales ou du plancher pulpaire créent une communication artificielle entre l’endodonte et le parodonte. Non traitées, elles entraînent une destruction osseuse localisée.
Les fractures radiculaires verticales ont un pronostic généralement défavorable. Elles créent une voie de communication permanente entre le canal et le parodonte.
Les dépassements apicaux de matériau d’obturation peuvent provoquer une réaction inflammatoire périapicale retardant la guérison.
Les instruments fracturés dans le canal, s’ils empêchent une désinfection correcte, peuvent compromettre le pronostic.
Complications médicamenteuses :
Une mauvaise manipulation des substances (anesthésiques, escarotiques, antiseptiques endocanalaires) peut provoquer des nécroses tissulaires ou des réactions allergiques.
L’hypochlorite de sodium extravasé dans les tissus périapicaux provoque une nécrose tissulaire extrêmement douloureuse avec œdème et ecchymose.
Lésions Combinées Endo-Parodontales Vraies
Ces lésions complexes résultent de la fusion de deux processus pathologiques indépendants : une infection endodontique et une parodontite marginale qui migrent l’une vers l’autre.
Leur pronostic est généralement réservé car elles nécessitent la réussite simultanée du traitement endodontique ET du traitement parodontal. Le taux de succès rapporté dans la littérature varie de 27% à 37% selon les études, significativement inférieur aux lésions d’origine unique.
Diagnostic des Lésions Endo-Parodontales
Critères Diagnostiques Fondamentaux
Pour qualifier une lésion d’endo-parodontale, deux critères sont indispensables :
- Test de vitalité négatif (ou exacerbé en cas de pulpite)
- Rupture du système d’attachement parodontal objectivée par le sondage
L’absence de l’un de ces critères oriente vers un diagnostic de pathologie pure (endodontique ou parodontale).
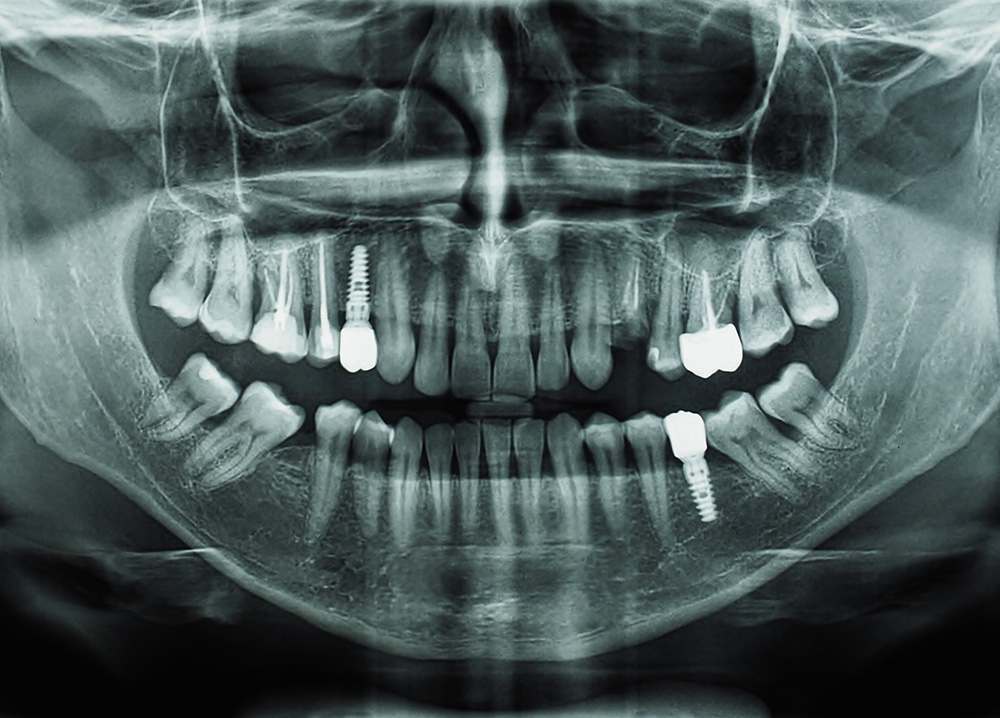
Diagnostic des Lésions Parodontales avec Interférences Endodontiques
Caractéristiques cliniques :
Le test de vitalité peut être positif (stade de pulpite) ou négatif (nécrose secondaire). Cette ambivalence souligne l’importance d’une anamnèse détaillée.
La perte d’attachement présente une morphologie typiquement concave. Le sondage circonférentiel décrit une courbe en “U”, graduellement descendante puis ascendante, caractéristique d’une poche parodontale classique.
La lyse osseuse dépend du degré d’évolution de la parodontite. Elle est généralement horizontale ou en cratère au niveau interproximal.
Particularités sémiologiques :
Contrairement aux pathologies purement parodontales, ces lésions peuvent s’accompagner de douleurs, surtout si une composante pulpitique existe.
La mobilité dentaire est proportionnelle à la perte osseuse et non spécifique.
L’exsudat purulent au sondage signe une infection active.
Diagnostic des Lésions Endodontiques avec Interférences Parodontales
Caractéristiques cliniques :
Le test de vitalité est systématiquement négatif, confirmant la nécrose pulpaire.
La lyse osseuse est typiquement apicale ou juxta-radiculaire, avec une image radiologique en “goutte” ou “halo” périapical.
Le sondage est ponctuel et étroit, parfois difficile à réaliser. Il objective une fistule desmodontale plutôt qu’une véritable poche parodontale.
Manifestations cliniques spécifiques :
L’examen peut révéler soit une tuméfaction (avec ou sans extériorisation), soit une fistule desmodontale avec ou sans tuméfaction gingivale marginale.
La technique du cône de gutta-percha dans la fistule, suivie d’une radiographie, permet d’objectiver avec certitude la dent causale. C’est un test diagnostique simple et fiable.
Les douleurs à la pression sont fréquentes, mais les douleurs pulpaires spontanées appartiennent au passé (avant la nécrose).
Aspect radiologique :
Dans les lésions endodontiques primaires avec interférence parodontale, la radiographie montre une lésion angulaire typique : l’infection suit le ligament parodontal depuis l’apex ou un canal latéral jusqu’au sulcus.
Diagnostic des Lésions Combinées Endo-Parodontales
Critères diagnostiques :
Ces lésions présentent simultanément :
- Perte de vitalité pulpaire (test négatif)
- Perte d’attachement parodontal généralisée ou sévère
- Lyse osseuse marginale ET apicale
Signes pathognomoniques :
La radioclarté en double cône (deux cônes opposés par leurs sommets) est caractéristique : un cône apical (origine endodontique) rejoint un cône marginal (origine parodontale).
Le sondage circonférentiel en “V” selon Harrington : le sondage est maximal à un point précis puis diminue de part et d’autre, contrairement au sondage en “U” des poches parodontales classiques.
Difficulté diagnostique :
Dans ce type de lésion, identifier la pathologie primaire est souvent impossible. L’anamnèse peut parfois orienter (antécédent de douleurs pulpaires spontanées, historique de maladie parodontale), mais le plus souvent, les deux processus ont évolué de manière concomitante.
Examens Complémentaires
Tests de vitalité pulpaire :
Le test au froid (spray réfrigérant, CO2 sous forme de neige carbonique) est le plus fiable. Une absence de réponse après 10 secondes d’application suggère fortement une nécrose.
Le test électrique (pulp-tester) complète le test thermique, notamment sur les dents pluriradiculées où une nécrose partielle est possible.
Attention aux faux négatifs : calcifications pulpaires, restaurations étendues, dents immatures.
Radiographies :
Les radiographies rétroalvéolaires avec angulations variées permettent de visualiser les lésions osseuses et d’évaluer la morphologie canalaire.
Le CBCT (Cone Beam Computed Tomography) apporte des informations tridimensionnelles précieuses pour les cas complexes : fractures verticales, résorptions, perforations.
Sondage parodontal :
Un sondage complet en six points par dent (mésio-vestibulaire, vestibulaire, disto-vestibulaire, mésio-lingual, lingual, disto-lingual) est indispensable.
La profondeur, la morphologie (V ou U), et la localisation de la perte d’attache orientent le diagnostic.
Pour approfondir les techniques diagnostiques, le livre Endodontie, prothèse et parodontologie propose des protocoles détaillés et des arbres décisionnels pratiques.
Stratégies Thérapeutiques et Pronostic
Principes Généraux de Traitement
Le succès thérapeutique repose sur trois principes fondamentaux :
Le contrôle de l’infection constitue la priorité absolue. Sans désinfection efficace, aucune guérison n’est possible.
Le respect de la séquence thérapeutique : toujours commencer par le traitement endodontique, puis réévaluer avant d’entreprendre le traitement parodontal.
L’évaluation réaliste du pronostic permet d’orienter vers le traitement conservateur ou l’extraction selon les chances de succès.
Potentiel de Réparation : Différences entre Endodontie et Parodontologie
Avantages de l’endodontie :
Les lésions endodontiques présentent un excellent potentiel de guérison (85-95% de succès) pour plusieurs raisons :
La désinfection canalaire est possible et relativement prévisible avec les techniques modernes.
Les lésions périapicales présentent une anatomie circonscrite (entourées de parois osseuses) favorisant la régénération osseuse.
Le tissu de granulation périapical est rapidement remplacé par de l’os néoformé après élimination de la source infectieuse.
Limites de la parodontologie :
Les lésions parodontales ont un pronostic plus réservé :
La migration apicale de l’épithélium jonctionnel crée une poche qui ne peut se combler spontanément.
La destruction osseuse est généralement irréversible, sauf dans les défauts à trois ou quatre murs.
Le contrôle de la plaque à long terme conditionne le succès, mais dépend de la compliance du patient.
Les lésions de furcation de classe II et III ont un pronostic défavorable.

Traitement des Lésions Endodontiques Pures
Protocole thérapeutique :
- Traitement endodontique conventionnel : mise en forme, désinfection, obturation tridimensionnelle
- Réévaluation à 3-6 mois : contrôle clinique et radiologique
- Aucun traitement parodontal nécessaire : la fistule se ferme spontanément
Pronostic : Excellent (85-95% de succès)
Point clé : La disparition de la fistule intervient généralement en 7 à 14 jours après l’obturation canalaire.
Traitement des Lésions Parodontales Pures
Séquence thérapeutique :
Phase étiologique :
- Motivation à l’hygiène orale
- Détartrage supra et sous-gingival
- Surfaçage radiculaire
- Contrôle des facteurs de risque (tabac, diabète)
Réévaluation à 2-3 mois :
- Mesure des profondeurs de poche résiduelles
- Évaluation du saignement au sondage
- Décision thérapeutique (phase chirurgicale ou maintenance)
Phase chirurgicale si nécessaire :
- Lambeau d’assainissement
- Techniques régénératives (membranes, greffes osseuses, dérivés de la matrice amellaire)
- Chirurgie résectrice (gingivectomie, tunnelisation)
Surveillance de la vitalité pulpaire à chaque séance, car le surfaçage peut occasionner une inflammation pulpaire.
Pronostic : Variable selon la morphologie du défaut osseux (30-60% de gain d’attache)
Traitement des Lésions Endodontiques avec Atteinte Parodontale Secondaire
Protocole en deux temps :
Temps 1 – Traitement endodontique :
- Traitement canalaire conventionnel
- Obturation tridimensionnelle du système canalaire
Temps 2 – Réévaluation à 3-6 mois :
- Contrôle de la fermeture de la fistule
- Si persistance d’une poche : lambeau d’exploration
Lambeau d’exploration :
Objectifs :
- Confirmer le diagnostic (éliminer fracture, perforation, résorption)
- Traiter une éventuelle lésion résiduelle
- Nettoyer la surface radiculaire contaminée
Si une fracture verticale ou une perforation est découverte, le pronostic devient défavorable et l’extraction est souvent indiquée.
Pronostic :
- Si la lésion est récente (fistule simple) : excellent (90-95%)
- Si infiltration bactérienne ancienne avec poche angulaire : réservé (50-70%)
Traitement des Lésions Parodontales avec Atteinte Endodontique Secondaire
Séquence thérapeutique impérative :
D’abord le traitement endodontique :
Rationnel : L’infection canalaire favorise la migration apicale de l’épithélium jonctionnel et compromet le résultat du traitement parodontal.
Puis le traitement parodontal initial (2-3 mois après) :
- Phase étiologique parodontale
- Réévaluation
- Phase chirurgicale si nécessaire
Pronostic :
- Composante endodontique : excellent
- Composante parodontale : variable selon la morphologie de la lésion
Traitement des Lésions Combinées Vraies
Ces lésions représentent le plus grand défi thérapeutique.
Approche thérapeutique :
Phase endodontique obligatoire en premier :
- Traitement ou retraitement endodontique
- Obturation hermétique
- Réévaluation à 3-6 mois
Phase parodontale (après réussite endodontique) :
- Traitement parodontal initial
- Réévaluation à 2-3 mois
- Chirurgie parodontale si indiquée
Pronostic : Réservé à sombre (27-37% de succès complet)
La zone d’origine endodontique guérit généralement après traitement canalaire, mais la zone d’origine parodontale répond de manière beaucoup plus aléatoire au traitement.
Facteurs pronostiques défavorables :
- Lésions de furcation de classe II ou III
- Perte osseuse supérieure à 50%
- Mauvais contrôle de plaque
- Facteurs de risque systémiques (diabète non contrôlé, tabagisme)
Cas Particuliers : Perforations, Résorptions et Fractures
Perforations :
Diagnostic : CBCT indispensable pour localisation précise
Traitement :
- Réparation endodontique avec MTA (Mineral Trioxide Aggregate) ou Biodentine
- Approche chirurgicale si perforation accessible
- Extraction si perforation ancienne avec destruction osseuse extensive
Pronostic : Dépend de la localisation, de l’ancienneté et de la possibilité de scellement hermétique
Résorptions externes :
Traitement :
- Retraitement endodontique
- Hydroxyde de calcium intra-canalaire prolongé
- Chirurgie d’exploration si nécessaire
Pronostic : Réservé, dépend de l’étendue de la résorption
Fractures verticales :
Diagnostic : Souvent difficile, CBCT recommandé
Traitement :
- Extraction dans la majorité des cas
- Tentative de collage dans des cas très sélectionnés (monoradiculées avec fracture cervicale)
Pronostic : Généralement défavorable
Pour les étudiants préparant l’internat, les Annales corrigées de l’internat en odontologie 2022-2024 contiennent de nombreux cas cliniques de lésions endo-parodontales avec corrections détaillées.
Tableau Récapitulatif Diagnostique et Thérapeutique
Synthèse des Critères Diagnostiques
| Paramètres | Pathologie Endodontique | Lésion Endo-Parodontale | Pathologie Parodontale |
|---|---|---|---|
| Test de vitalité | Exacerbé (pulpite) ou Négatif (nécrose) | Négatif | Positif |
| Sondage | Ponctuel et étroit (fistule) | Poche au niveau apical | Poche parodontale généralisée ou localisée |
| Image radiologique | Radioclarté périapicale | Radioclarté apicale + marginale (double cône) | Perte osseuse horizontale ou verticale |
| Morphologie du sondage | Ponctuel | En “V” (Harrington) | En “U” circonférentiel |
| Douleurs | Spontanées (pulpite) ou à la percussion (nécrose) | Variables | Généralement absentes |
Algorithme Thérapeutique
| Diagnostic | Traitement Primaire | Réévaluation | Traitement Secondaire | Pronostic |
|---|---|---|---|---|
| Lésion endodontique pure | Traitement endodontique | 3-6 mois | Aucun (ou lambeau si persistance) | Excellent (85-95%) |
| Lésion endo + paro secondaire | Traitement endodontique | 3-6 mois | Lambeau d’exploration si persistance | Bon (70-90%) |
| Lésion parodontale pure | Traitement parodontal initial | 2-3 mois | Chirurgie si nécessaire + Surveillance vitalité | Variable (30-60%) |
| Lésion paro + endo secondaire | Traitement endodontique | 2-3 mois | Traitement parodontal complet | Réservé (50-70%) |
| Lésion combinée vraie | Traitement endodontique | 3-6 mois | Traitement parodontal complet | Sombre (27-37%) |
| Perforation/Résorption/Fracture | Traitement endodontique ou extraction | 3-6 mois | Lambeau d’exploration ou extraction | Réservé à sombre |
Points Clés à Retenir pour les Étudiants
Les Fondamentaux Incontournables
Le test de vitalité et le sondage parodontal sont les deux piliers du diagnostic différentiel. Sans eux, aucun diagnostic fiable n’est possible.
Toujours commencer par le traitement endodontique dans les lésions mixtes. C’est une règle thérapeutique absolue basée sur des preuves scientifiques solides.
La morphologie du sondage (V versus U) et de la radioclarté (apicale, marginale, ou les deux) oriente fortement le diagnostic.
Le pronostic endodontique est meilleur que le pronostic parodontal : les lésions endodontiques guérissent dans 85-95% des cas, contre 30-60% pour les lésions parodontales selon leur morphologie.
Les lésions combinées vraies ont le pronostic le plus sombre (27-37% de succès) et peuvent justifier une extraction précoce.
Erreurs Fréquentes à Éviter
Confondre fistule desmodontale et poche parodontale : la fistule est ponctuelle et étroite, la poche est large et circonférentielle.
Réaliser un traitement parodontal avant le traitement endodontique : cette erreur compromet le succès thérapeutique.
Négliger le test de vitalité sur une dent présentant une poche profonde localisée.
Sur-estimer le pronostic des lésions de furcation de classe II et III : elles ont un pronostic réservé même avec traitement optimal.
Sous-estimer l’importance du contrôle de plaque dans le succès à long terme du traitement parodontal.
Conseils Pratiques pour l’Examen Clinique
Toujours réaliser un bilan complet : anamnèse, tests de vitalité, sondage six points, radiographies multiples angulations.
Utiliser la technique du cône de gutta dans les fistules : c’est simple, fiable et diagnostique.
Ne pas hésiter à prescrire un CBCT pour les cas complexes (fractures suspectées, résorptions, perforations).
Photographier les lésions pour le suivi : la documentation visuelle est précieuse pour évaluer l’évolution.
Informer le patient du pronostic de manière réaliste, surtout pour les lésions combinées.
Cas Cliniques Illustratifs
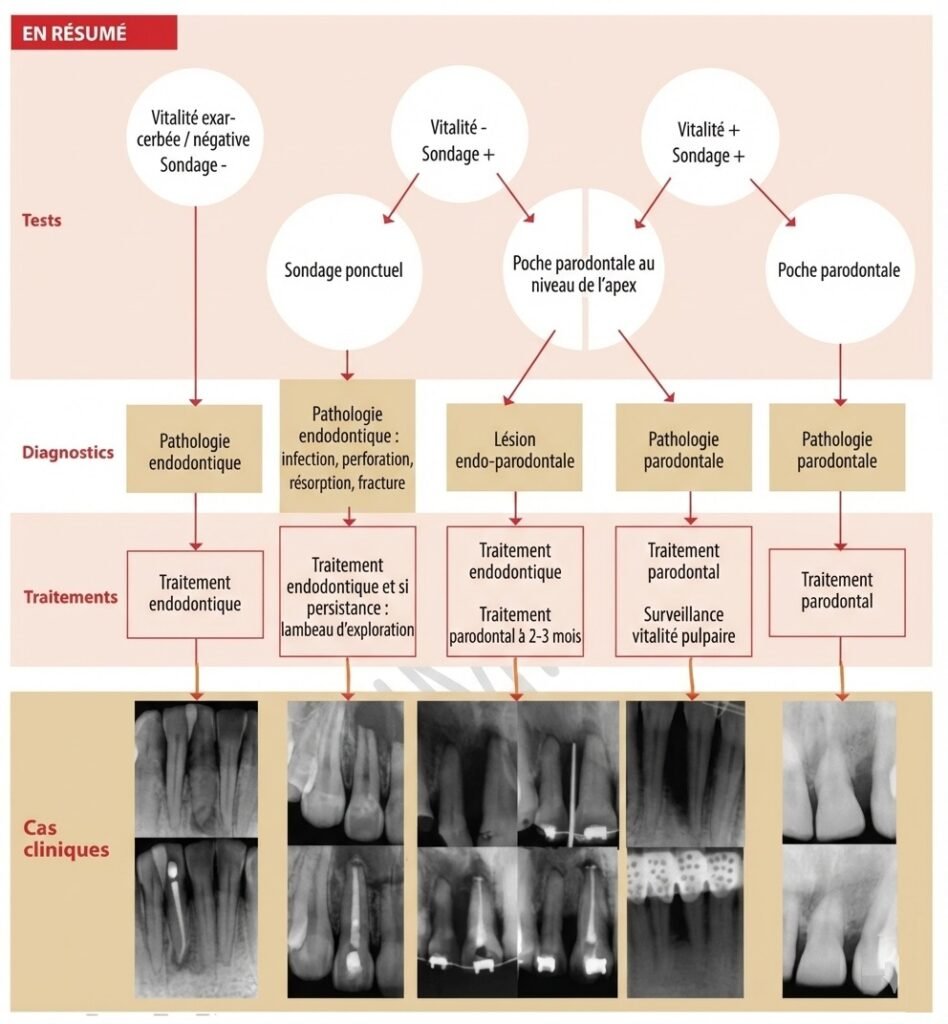
Cas n°1 : Lésion Endodontique à Expression Parodontale
Présentation : Patient de 35 ans, première molaire maxillaire droite, tuméfaction vestibulaire, sondage ponctuel de 9mm en vestibulaire.
Diagnostic : Test de vitalité négatif, radiographie montrant une radioclarté périapicale. Diagnostic : nécrose pulpaire avec drainage par le sulcus.
Traitement : Traitement endodontique en une séance (dent asymptomatique), obturation à la gutta-percha chaude.
Évolution : Disparition de la tuméfaction en 5 jours, fermeture complète de la fistule en 10 jours. Contrôle à 6 mois : guérison complète, sondage normal.
Leçon : Aucun traitement parodontal n’était nécessaire. Le traitement endodontique seul a suffi.
Cas n°2 : Lésion Parodontale avec Atteinte Endodontique Secondaire
Présentation : Patiente de 52 ans, parodontite chronique généralisée, première molaire mandibulaire gauche avec poche de 10mm en mésial atteignant l’apex.
Diagnostic : Test de vitalité négatif (poche atteignant l’apex), radiographie montrant une perte osseuse verticale mésiale. Diagnostic : parodontite primaire avec nécrose secondaire.
Traitement :
- Traitement endodontique
- Réévaluation à 3 mois : persistance de la poche (5mm)
- Traitement parodontal initial
- Réévaluation à 2 mois : poche résiduelle 3mm
- Chirurgie régénérative (membrane + greffe osseuse)
Évolution : Contrôle à 1 an : poche 2mm, gain osseux partiel visible radiographiquement.
Leçon : La séquence endodontie puis parodontologie est cruciale. La composante parodontale nécessite un traitement spécifique.
Cas n°3 : Lésion Combinée Vraie
Présentation : Patient de 58 ans, fumeur, première molaire maxillaire droite, poches généralisées 6-8mm, test de vitalité négatif.
Diagnostic : Radiographie montrant une radioclarté périapicale + perte osseuse marginale importante avec atteinte de furcation classe II. Diagnostic : lésion endo-parodontale vraie.
Traitement :
- Retraitement endodontique (ancien traitement insuffisant)
- Sevrage tabagique
- Traitement parodontal initial
- Réévaluation à 3 mois : persistance poches 5-6mm avec furcation
- Discussion avec patient : extraction versus tentative régénération
- Choix patient : tentative de conservation
- Chirurgie parodontale avec régénération
Évolution : Contrôle à 1 an : échec partiel, poches résiduelles 4-5mm, mobilité grade II. Patient sous maintenance stricte. Pronostic à long terme : réservé, extraction probable à moyen terme.
Leçon : Même avec un traitement optimal, le pronostic des lésions combinées reste incertain. L’information du patient et le consentement éclairé sont essentiels.
Perspectives et Innovations Thérapeutiques
Avancées Diagnostiques
L’imagerie 3D (CBCT) révolutionne le diagnostic des lésions complexes, notamment :
- Détection précoce des fractures verticales
- Visualisation précise des résorptions
- Localisation exacte des perforations
- Évaluation volumétrique des lésions osseuses
Les techniques de détection bactérienne (tests PCR, sondes ADN) permettent d’identifier les pathogènes spécifiques et d’adapter l’antibiothérapie.
L’analyse de fluide créviculaire pourrait à l’avenir permettre un diagnostic précoce de l’activité inflammatoire.
Innovations Thérapeutiques
Les biomatériaux de nouvelle génération :
- MTA et Biodentine pour les perforations et résorptions
- Ciments bioactifs favorisant la régénération
- Verres bioactifs pour la régénération osseuse
Les techniques régénératives :
- Facteurs de croissance (PDGF, BMP)
- Dérivés de la matrice amellaire (Emdogain)
- Ingénierie tissulaire avec cellules souches
La thérapie photodynamique pour la désinfection canalaire et parodontale complémentaire.
Les lasers pour le débridement parodontal et la décontamination canalaire.
Médecine Personnalisée
L’avenir tend vers une approche individualisée prenant en compte :
- Le profil génétique du patient (susceptibilité à la parodontite)
- Le microbiome oral spécifique
- Les facteurs de risque systémiques (diabète, tabac, stress)
- La compliance prévisible du patient
Conclusion
Les lésions endo-parodontales constituent un véritable challenge diagnostique et thérapeutique en odontologie moderne. Leur complexité impose une approche méthodique et rigoureuse.
Les points essentiels à retenir :
La vitalité pulpaire et le sondage parodontal demeurent les deux piliers du diagnostic différentiel. Aucun diagnostic fiable ne peut être posé sans ces éléments.
La connaissance du potentiel de réparation endodontique (excellent) versus parodontal (variable) permet d’évaluer le pronostic de manière réaliste et d’informer correctement le patient.
Le respect de la séquence thérapeutique est impératif : le traitement endodontique doit TOUJOURS précéder le traitement parodontal dans les lésions mixtes. Cette règle, basée sur des preuves scientifiques solides, conditionne le succès thérapeutique.
L’évaluation du rapport bénéfice/risque est cruciale, notamment pour les lésions combinées vraies dont le pronostic reste sombre (27-37% de succès). Dans ces cas, l’extraction suivie d’une restauration implanto-portée peut parfois constituer la meilleure solution.
La collaboration interdisciplinaire entre endodontistes et parodontistes optimise les résultats dans les cas complexes.
Perspective clinique :
Face à une lésion endo-parodontale, le praticien doit :
- Établir un diagnostic précis basé sur des critères objectifs
- Évaluer le pronostic de manière réaliste
- Informer le patient des options thérapeutiques et de leurs chances de succès
- Respecter la séquence thérapeutique endodontie → parodontologie
- Assurer un suivi rigoureux à court, moyen et long terme
Message final aux étudiants :
La maîtrise des lésions endo-parodontales requiert une solide connaissance de l’endodontie ET de la parodontologie. Ces deux disciplines, longtemps enseignées séparément, doivent être intégrées dans une approche globale de la santé bucco-dentaire.
Votre formation actuelle vous donne les bases théoriques. L’expérience clinique, la formation continue et l’analyse critique de la littérature vous permettront de développer votre expertise dans ce domaine passionnant et en constante évolution.
N’oubliez jamais que derrière chaque lésion, il y a un patient avec ses attentes, ses craintes et ses limites. L’approche humaine et la communication sont aussi importantes que la technique.
Ressources Complémentaires pour Approfondir
Pour les Étudiants et Jeunes Praticiens
Livres de référence recommandés :
Pour une approche globale de la parodontologie, le Référentiel internat en parodontologie constitue une excellente base théorique avec des protocoles cliniques détaillés.
Le Guide clinique d’odontologie offre une vision synthétique et pratique de l’ensemble des disciplines, idéal pour réviser les fondamentaux.
Pour la préparation de l’internat, les Annales corrigées de l’internat en odontologie 2022-2024 permettent de s’entraîner sur des cas cliniques réels avec corrections détaillées.
Plateforme d’entraînement en ligne :
ResiDentaire™ – Plateforme QCM Médecine Dentaire → https://residentaire.com/
Cette plateforme propose des QCM actualisés, des cas cliniques interactifs et des modules de révision spécifiques sur les lésions endo-parodontales et l’ensemble du programme de l’internat.
Articles de Référence
- Simon JHS, Glick DH, Frank AL. The relationship of endodontic-periodontic lesions. J Periodontol. 1972;43(4):202-8.
- Papapanou PN, et al. Periodontitis: Consensus report of workgroup 2 of the 2017 World Workshop on the Classification of Periodontal and Peri-Implant Diseases and Conditions. J Periodontol. 2018;89 Suppl 1:S173-S182.
- Rotstein I, Simon JH. Diagnosis, prognosis and decision-making in the treatment of combined periodontal-endodontic lesions. Periodontol 2000. 2004;34:165-203.
- Zehnder M, Gold SI, Hasselgren G. Pathologic interactions in pulpal and periodontal tissues. J Clin Periodontol. 2002;29(8):663-71.
Note de transparence : Cette page contient des liens d’affiliation. En cliquant dessus, vous n’êtes pas tenu de vous procurer les produits suggérés, mais si vous le faites, cela ne vous coûte rien de plus, et cela m’aide à financer ce site et à continuer à produire du contenu éducatif gratuit de qualité pour les étudiants en médecine dentaire.
Dernière mise à jour : Février 2026
Mots-clés : lésions endo-parodontales, classification AAP 2018, diagnostic différentiel, traitement endodontique, parodontologie, internat odontologie, médecine dentaire

Leave a Reply